Как жить с гипоталамическим синдромом

Лечение гипоталамического синдрома проводят совместно невролог, эндокринолог и гинеколог. Первоочередной задачей при лечении гипоталамического синдрома является устранение причинного фактора поражения гипоталамуса.
Гипоталамический синдром связан с врожденным или приобретенным нарушением деятельности гипоталамуса и гипофиза. Заболевание имеет несколько форм, а наиболее ярким симптомом является быстрое развитие ожирения.
Гипоталамический синдром
- Описание патологии и ее формы
- Причины
- Симптомы
- Диагностика
- Лечение
Подписывайтесь на наш аккаунт в INSTAGRAM!
Для заболевания характерно неблагоприятное влияние на работу эндокринных желез и нарушение обменных процессов белков, жиров и углеводов. Лечение заключается в устранении причин, вызвавших дисфункцию гипоталамуса, и устранении симптоматических расстройств.
Описание патологии и ее формы
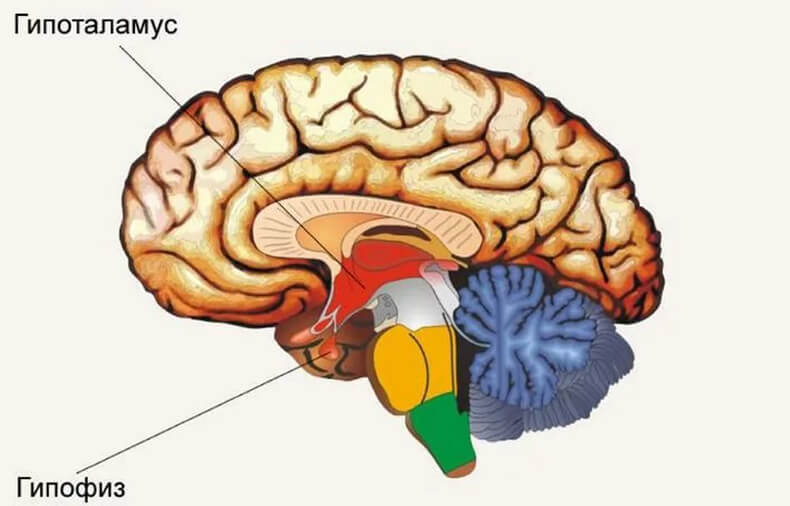
Систему, состоящую из гипоталамуса, промежуточного мозга и гипофиза, называют «эндокринным мозгом» человека, так как она выполняет важную регулирующую функцию эндокринной системы. Гипоталамус участвует в управлении температурой тела, обменными процессами, эмоциями, выработке гормонов. Его регулирующая деятельность происходит вегетативно, то есть автономно.
Нарушение работы гипоталамо-гипофизарной системы проявляется в различных формах. Оно носит общее название гипоталамического синдрома. В его основе находится нарушение интегративного взаимодействия между различными функциональными системами (нейроэндокринной, вегетососудистой, психоэмоциональной), которое требует комплексного подхода к лечению со стороны целого ряда специалистов (гинеколога, педиатра, эндокринолога, невролога).
Подписывайтесь на наш канал Яндекс Дзен!
Дисфункция гипоталамуса возникает в результате врожденной органической недостаточности или приобретенного поражения мозга. В медицине выделяют несколько форм и синдромов, связанных с этими нарушениями:
1. Нейроэндокринная форма:
- смешанное церебральное ожирение;
- синдром Клейне-Левина (расстройство сна и бодрствования);
- синдром Иценко-Кушинга (повышенная выработка гормонов корой надпочечников);
- адипозогенитальная дистрофия (прогрессирующее ожирение с недоразвитием половых органов);
- акромегалия (увеличение кистей, стоп, лица);
- синдром гиперпролактинемии (повышенная секреция пролактина, нарушение менструального цикла, бесплодие у женщин, снижение потенции у мужчин);
- несахарный диабет (недостаточность гормона вазопрессина, выделение большого количества мочи);
- несахарный антидиабет (повышенная выработка вазопрессина, водная интоксикация);
- метаболическая краниопатия (сахарный и несахарный диабет, гиперплазия или опухоль паращитовидных желез);
- синдром пустого турецкого седла (сдавливание гипофиза).
2. Нейротрофическая форма:
- болезнь Барракера-Симонса (атрофия жира верхней части туловища, ожирение в нижней части);
- универсальная форма алопеции (облысение);
- гипофизарная кахексия (резкое снижение массы тела и различные нейровегетативные расстройства).
В результате такого большого разнообразия патологий, вызываемых изменениями в гипоталамусе, возникает сложный симптомокомплекс заболевания, сочетающий обменные, вегетативные, эндокринные нарушения. Основой всех этих явлений является искажение или прекращение подачи импульсов из головного мозга в органы эндокринной системы.
Чаще всего гипоталамический синдром начинается в период полового созревания (12 -14 лет), заболевание более распространено у лиц женского пола. У детей младшего возраста болезнь регистрируется в 5% случаев. У девушек 10-17 лет синдром встречается в 4-6,3% случаев и в дальнейшем часто приводит к бесплодию.
Особенностью заболевания у подростков является сочетание нескольких синдромов с доминированием одного из них. При отсутствии должного лечения у детей формируются серьезные осложнения: стойкое высокое артериальное давление, атеросклероз, прогрессирующее ожирение. В более зрелом возрасте заболевание встречается у 15-17% женщин, а в климактерическом периоде – у 40 % женщин.
В тяжелых случаях возникает частичная или полная утрата трудоспособности и наступает инвалидность, обусловленная следующими факторами:
- нарушение зрительных функций в результате сдавливания глазных нервов опухолями гипофиза;
- необходимость исключения травм из-за слабости костной, мышечной системы, суставов, связок;
- задержка интеллектуального развития;
- астенический синдром;
- необходимость часто покидать рабочее место из-за частого мочеиспускания;
- ограниченные двигательные возможности;
- повышенная чувствительность к токсическим веществам.
Причины
Причинами возникновения синдрома являются:
- врожденные дефекты гипоталамуса;
- генетическая предрасположенность к эндокринным заболеваниям;
- гормональный сбой в период полового созревания, во время беременности, родов, абортов, климакса, из-за неконтролируемого приема гормональных препаратов;
- воздействие вирусных заболеваний на центральную нервную систему, нейроинфекции;
- опухоли головного мозга;
- грануломатозные заболевания центральной нервной системы (нейросаркоидоз);
- хронические или острые стрессы;
- интоксикация;
- хронический тонзиллит;
- черепно-мозговые травмы;
- сосудистые патологии головного мозга (атеросклероз, аневризмы);
- систематическое переедание в детстве на фоне наследственной предрасположенности.
Врожденные дефекты гипоталамуса формируются под воздействием следующих факторов у беременной матери:
- поздняя беременность;
- ранние и поздние токсикозы;
- нарушение функции почек;
- тазовое предлежание плода и тяжелые роды, родовые травмы;
- повышенное артериальное давление;
- сердечно-сосудистые заболевания, приводящие к гипоксии плода.
Нарушение функционирования гипоталамуса и других структур мозга может произойти также при неврозах и психических заболеваниях (психоэндокринный синдром). При устранении внешних факторов воздействия и лечении основного заболевания нормальная работа гипоталамуса часто восстанавливается.
Предрасполагающими факторами являются:
- наличие очагов хронической инфекции;
- избыточное пребывание под солнечными лучами;
- травмы головы;
- эмоциональное перенапряжение;
- курение;
- чрезмерное употребление алкоголя;
- наркомания.
Симптомы
На начальной стадии заболевания появляются следующие признаки:
- усиление аппетита и быстрый набор веса;
- учащение головных болей;
- раздражительность, депрессия;
- перепады артериального давления;
- лицо становится круглым, кожа краснеет;
- на коже туловища, рук и ног появляются растяжки в виде розовых полос, на шее – «воротник» с гиперпигментированной кожей;
- акне на лице, груди, спине, воспаление волосяных фолликулов;
- жирная себорея головы;
- нарушение менструального цикла у девочек и гинекомастия (увеличение грудных желез ) у мальчиков;
- избыточный рост волос на теле.
Ожирение приводит к ухудшению работы половых органов и надпочечников, поэтому вышеперечисленные признаки могут быть вторичными.
У детей наблюдается раннее половое созревание – у девочек развитие молочных желез и первая менструация происходит на 1-2 года раньше, чем у сверстниц, а через 2-3 года начинается нарушение месячного цикла (скудные кровотечения или их полное отсутствие, нерегулярность). Если в гипофизе развиваются опухоли, то появляется синдром галактореи (выделение молока из грудных желез у мужчин и женщин). У женщин наблюдаются дисфункциональные маточные кровотечения, так как такие больные склонны к гиперпластическим процессам и эндометриозу.
На более поздних стадиях заболевания появляются признаки нарушения терморегуляции (гипер- или гипотермия, неустойчивость температуры), нервной, сердечно-сосудистой, дыхательной, желудочно-кишечной систем, у женщин – бесплодие из-за нарушения работы яичников. Отклонения в неврологии и психо-эмоциональном состоянии имеют следующие проявления:
- чрезмерная сонливость или длительный ночной сон;
- спутанность сознания;
- эмоциональная неустойчивость;
- апатия;
- неврозы;
- депрессивные состояния, повышение уровня тревожности;
- мигрень.
Диагностика
Выявить заболевание до появления клинических симптомов трудно. Диагноз устанавливается на основе вышеуказанных признаков, при условии, что проведено полное обследование и исключены первичные заболевания внутренних органов, эндокринных желез и других системных патологий. Диагностическими критериями заболевания являются:
- наличие разнообразных нейроэндокринных синдромов;
- нарушение терморегуляции организма;
- расстройства аппетита, либидо, сонливость;
- наличие неврологической симптоматики, указывающей на поражение соседних с гипоталамусом областей мозга.
Для уточнения диагноза проводят следующие обследования:
- исследование уровня гормонов гипофиза в крови (кортикотропин, кортизол, фоллитропин, соматотропин, пролактин);
- рентгенологическое исследование черепа (признаки повышенного внутричерепного давления и давления внутри турецкого седла, нарушение кровоснабжения, изменения в костях черепа);
- магнитно-резонансная или компьютерная томография мозга, позволяющая выявить опухоли гипофиза и синдром «пустого» турецкого седла (сдавливание гипофиза);
- ультразвуковое исследование мозга, которое может показать расширение желудочков;
- электроэнцефалограмма, фиксирующая преобладание медленных волн в центральном и затылочном отведении, появление волн в передних отделах, нарушения в стволовых структурах, неправильную реакцию на пробу в полушариях мозга.
При гормональном исследовании крови выявляется повышенное содержание биологически активных веществ:
- инсулина;
- С-пептида, вырабатываемого поджелудочной железой;
- триглицеридов;
- пролактина;
- кортизола;
- лютеинизирующего гормона;
- соотношения лютеинизирующего и фолликулостимулирующего гормонов;
- тиреотропного гормона (в первые 3 года заболевания он повышен, а затем снижается).
У большинства женщин, страдающих этим заболеванием, выявляются изменения в яичниках:
- сглаженная поверхность яичников;
- слабо выраженный сосудистый рисунок;
- увеличение их размера;
- образование кист внутри них;
- поликистоз, склерокистоз яичников.
При обследовании у офтальмолога определяются изменения глазного дна:
- полосы вдоль кровеносных сосудов;
- отек сетчатки;
- появление патологических бликов;
- бледность диска зрительного нерва;
- расширенные вены и узкие артерии;
- ангиосклероз сетчатки.
Все эти признаки указывают на синдром повышенной сосудистой проницаемости и артериального давления. При неврологическом обследовании более чем у половины заболевших выявляются небольшие нарушения черепно-мозговой иннервации, асимметрия сухожильных рефлексов, признаки внутричерепной гипертензии.
Гипоталамический синдром дифференцируют с конституциональным ожирением и болезнью Иценко-Кушинга, отличительными признаками которой являются:
- быстрая гипотрофия мышечной массы;
- ломкость кровеносных капилляров;
- остеопороз;
- багрово-синюшные стрии на коже.
Лечение
Тактика лечения заболевания состоит в следующем:
- устранение факторов, которые вызывают дисфункцию гипоталамо-гипофизарной системы (санация очагов хронической инфекции, устранение опухоли и другое);
- улучшение микроциркуляции и устранение гипоксии в мозге;
- дегидратация с целью снижения внутричерепного давления;
- регулирование нейромедиаторного обмена;
- лечение ожирения;
- симптоматическая терапия заболеваний органов репродуктивной системы;
- психотерапия.
Для медикаментозного лечения применяют препараты:
- анорексигенные средства, стимулирующие центры головного мозга, отвечающие за чувство насыщения – фенфлюрамин, дексфенфлюрамин;
- тиреоидные гормоны при снижении функций щитовидной железы;
- стимуляторы тканевого обмена;
- препараты для коррекции вегетативных расстройств;
- средства, улучшающие мозговое кровообращение и обмен веществ;
- антидепрессанты – ингибиторы обратного захвата серотонина;
- препараты, влияющие на метаболизм нейротрансмиттеров в центральной нервной системе .
Больным необходимо придерживаться следующих клинических рекомендаций:
- соблюдение субкалорийной диеты с полным исключением легкоусвояемых углеводов (хлебобулочные и кондитерские изделия), дробный прием пищи небольшими порциями;
- дозированное голодание;
- лечебная физкультура и физические нагрузки;
- физиопроцедуры (циркулярный душ, душ Шарко, закаливание);
- исключение вредных привычек (курение, алкоголь).опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
В обществе есть стереотип, что если после замужества полнеешь, значит, “от хорошей жизни”. За два года в браке я поправилась на 22 килограмма. У меня болело все тело, я ворчала, как старая баба. Выглядела так же. И это было точно не “от хорошей жизни”. Я была несчастлива.

Когда мы познакомились, мне был 21 год. Я была рослой и жизнерадостной девушкой. Весила 68-72 килограмма и жутко комплексовала, что я полненькая. Но теперь я знаю: тогда я была невероятно стройной, счастливой и красивой.
Через полтора года после знакомства мы поставили государство в известность о том, что спим вместе. В наших паспортах появились штампы. Я даже сменила фамилию. И мы еще пару недель (те самые “медовые”) повторяли друг другу свадебные клятвы.
Но уже скоро мы не были так же счастливы, как на фотографиях из дорогого фотоальбома. И съела нас даже не бытовуха, а амбиции, истеричность обоих, собственничество, отсутствие общего плана на жизнь и, конечно, ревность.
В тот вечер мы праздновали новоселье друзей, я к кому-то приревновала мужа (небезосновательно), и мы ушли скандалить домой. Дома я, будто мясо на шампур, нанизала полотенце на крючок и разорвала его на две части. От злости. За долю секунды я успела узнать от мужа, что это полотенце покупала его мама, оно у него самое любимое и именно за полотенце (по его версии) я получила затрещину. Упала в ванную, ударилась, расплакалась, поднялась и решила дать отпор обидчику.
Та ночь была самой страшной в моей жизни, наверное. Я хотела уйти от него навсегда. Чуть позже он просил на коленях прощение, покупал цветы и несколько недель был просто идеальным. Таким, что захотелось вернуться. Это была ловушка.
Мы ссорились часто. Громко. Он театрально собирал свои вещи и сносил их в машину. Потом так же громко мы мирились. Знакомые уже перестали реагировать на наши расставания. Махнули рукой и сказали, что “это у вас стиль отношений такой”.
Нет, были моменты, когда все было замечательно. Мы ходили на концерты и ездили в отпуск. Просто любое действие обязательно сопровождалось скандалом, моими слезами и его грубостью.
Почему мы прожили в браке чуть больше двух лет, мне сложно объяснить. Это была и любовь, и мазохизм, и какая-то пелена на глазах. Когда она спала, я увидела не слишком радостную картину: мой муж – энергетический вампир с кучей комплексов. Он пытался самоутвердиться за мой счет: отсюда и оскорбления, и флирт с другими, и побои, и его “уходы” (обязательно, чтобы я за ним бежала). Но больнее всего было смотреть на себя. Из некогда жизнерадостной хохотушки с фигурой “секс” я стала полной ворчливой бабой. Я весила 92 кг, с М перешла на XL. Я выглядела на 10 лет старше. У меня дергался глаз, я срывалась в истерику по поводу и без. Цвет лица был серым, ноги укрыл целлюлит, а живот стал сплошным мешком жира. Нравилась ли я себе такой? Определенно, нет. Но тогда я не знала, что несчастливое замужество – диагноз, и это нужно лечить.
Сейчас я понимаю, что жены, которые “не дают” своим мужьям из-за головной боли, скорее всего, живут в несчастливом браке.
Если женщины начинают резко полнеть, то, скорее всего, их замужество несчастливое.
Если в ответ на любую мелочь срываются в слезы, значит, несчастливы.
Если есть хотя бы один признак несчастливого брака, значит, нужно уходить. Пока это не стало пожизненным диагнозом.
Признаки несчастливого брака: побои, постоянные стрессы и всякие переживания/ревности/уходы.
В моем случае симптомы начали проявляться через 3 месяца после ссоры в ванной. Я прибавила в весе на 5 кг. У меня начала болеть голова. Да так, что не то что секса – жить не хотелось.
Спустя два года жизни в стрессе (читайте – несчастливом браке) у меня проявились:
- растяжки (синего цвета) в области груди, бедер, ног;
- ежедневные головные боли;
- головокружения;
- судороги по ночам;
- онемение рук по ночам;
- потливость рук;
- навязчивые движения;
- ухудшилось зрение;
- волосы сыпались, ногти ломались;
- зрачки постоянно были расширены;
- нервозность и истеричность по любому поводу.
Я кричала на всех и вся: срывалась в магазине на продавцов, на друзей и родственников и, конечно, на мужа. У меня болела шея, я быстро уставала, стала рассеянной и такой ворчливой, что просто ужас. Во мне не оставалось ни грамма той жизнерадостности, которая была раньше.
Однажды я своими переживаниями поделилась с гинекологом, гинеколог отправил меня к гинекологу-эндокринологу. Женщина средних лет качала головой, глядя на мои анализы (ТТГ, Т3 и Т4), и говорила, что мне срочно нужно лечиться, но не у нее, а у эндокринолога.
Так начался мой поход по больничным кругам и вместе с тем побег из несчастливого замужества.
Миссия 1: Осознание
Я сидела в Киевском городском эндокринологическом центре, как на допросе. У меня спрашивали, как сплю (плохо), как ем (много), как вижу (мутно), как часто судороги хватают, как ладошки потеют, как голова болит и в каких местах. Сейчас не вспомню даже половины. Опросник был на три страницы мелким шрифтом. И тогда я только осознала, что все проблемы со здоровьем у меня начались вскоре после побоев в ванной.
Миссия 2: Принятие
Меня направили к офтальмологу. Зрение – 100%. “Доктор, но почему же я плохо вижу? В глазах мутно прямо”. Доктор был молод и всем подряд прописывал одни и те же капли, но со мной почему-то был честен: “Я не могу вам объяснить, это на нервной почве, сходите к неврологу”.
Для невролога я была открытой книгой: “Почему вы нервничаете?” – спросила милая спокойная женщина с порога. “Что вы, я не нервничаю”, – врала я. Но дышала я громко и часто, зрачки мои бегали, и я теребила обручальное кольцо. Ей было все понятно. “Вас что-то беспокоит? Муж? Наверное, из-за лишнего веса к нам пришли? То, что вы поправились – это нормальная реакция, организм пытается защититься от стрессов”.
Меня отправили делать реоэнцефалографию сосудов головного мозга и электроэнцефалограмму. Это когда к голове присоединяют кучу проводков, аппарат записывает зигзаги, а потом из этого делают выводы.
Когда я прошла все анализы, мне поставили диагноз со сложным названием: гипоталамический синдром, нейроэндокринная обменная форма.
По факту у меня на руках была справка о том, что у меня пожизненный ПМС, мне нельзя нервничать и меня не возьмут в армию. Инвалидность при запущенных стадиях тоже ставят, если что.
А еще этот диагноз означал, что нужно пройти интенсивное лечение. Две капельницы и 5 уколов в то самое место каждый день.
Через два таких курса я поняла, что не вылечусь, пока в моей жизни будет главная причина моей болезни – мой муж.
Что нужно знать о гипоталамическом синдроме?
- Этот диагноз поставит не каждый эндокринолог (знакомые медики объяснили, что его трудно диагностировать и не всем врачам хватает для этого квалификации и смелости);
- Этот диагноз пожизненный. С этим придется жить. Не нервничать. Заниматься спортом. Не переутомляться. Регулярно проходить обследование. Принимать таблетки.
- Развитию гипоталамического синдрома способствуют черепно-мозговые травмы, умственные или психические напряжения, стресс или шок.
- Реже он может проявиться после беременности.
- Если не лечить, то минимум – бесплодие, про максимум даже не хочу думать.
Теперь я точно знаю, что многие из замужних женщин не просто так солидно прибавляют в весе и не просто так у них постоянно болит голова. Они больны. А их брак несчастен. Просто они боятся признаться себе в этом. А я не боюсь. Я все решила. Я развожусь.
Источник