Код диагноза по мкб 018
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
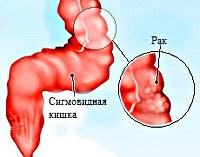
Название: C18,7 Злокачественное новообразование сигмовидной кишки.
C18.7 Злокачественное новообразование сигмовидной кишки
Описание
Опухоли сигмовидной кишки. Гетерогенная группа неопластических заболеваний терминального отдела ободочной кишки. Эти опухоли могут быть доброкачественными и злокачественными. Патология проявляется дискомфортом в проекции сигмовидной кишки, запорами, выделениями крови из заднего прохода и нарушением общего состояния. Для диагностики опухолей данной локализации используют общий анализ крови, определение онкомаркеров в крови, колоноскопию, ирригоскопию, компьютерную и магнитно-резонансную томографию. Лечение новообразований сигмовидной кишки предусматривает проведение хирургических операций, лучевой и химиотерапии.
Дополнительные факты
Опухоли сигмовидной кишки включают группу новообразований, которые произрастают из стенок конечного отдела ободочной части толстого кишечника. По распространенности рак сигмовидной кишки лишь немного уступает раку желудка, раку легких, раку простаты и раку молочной железы. Смертность от злокачественных опухолей сигмовидной кишки находится на относительно высоком уровне, поскольку заболевание редко диагностируется на ранних стадиях. В структуре онкологической патологии толстого кишечника опухоли данной локализации занимают 17%, уступая только раку прямой кишки. При этом мужчины страдают раком сигмовидной кишки существенно чаще, чем женщины. Доброкачественные опухоли, локализующиеся в сигмовидной кишке, отличаются относительно благоприятным прогнозом. Изучением особенностей течения опухолей сигмы занимается проктология.

C18.7 Злокачественное новообразование сигмовидной кишки
Классификация
Опухоли сигмовидной кишки могут иметь доброкачественный или злокачественный характер. Доброкачественные опухоли классифицируют на эпителиальные и неэпителиальные. К эпителиальным новообразованиям сигмы относят аденоматозные (тубулярные, ворсинчатые, смешанные), гиперпластические и воспалительные полипы, гамартомы, ворсинчатую опухоль (стелющуюся либо узловую), истинный и вторичный диффузный полипоз. Неэпителиальные новообразования (миомы, кавернозные гемангиомы, опухоли лимфатических сосудов, липомы) выявляются крайне редко.
Среди злокачественных опухолей сигмовидной кишки в подавляющем большинстве случаев диагностируется рак, однако возможно выявление саркомы (гладких мышц, лимфатических и кровеносных сосудов, нервов), меланобластомы. Рак сигмовидной кишки отечественные онкологи классифицируют на слизистый, солидный, аденокарциному, скирр; опухоль с высокой, средней или низкой степенью дифференцировки. Международная классификация включает мало-, умеренно- и высокодифференцированную аденокарциному; мукоидный, слизистый и коллоидный рак (разновидности слизистой аденокарциномы); мукоцеллюлярный рак; недифференцируемый рак (трабекулярная и медуллярная карцинома, карцинома симплекс); неклассифицируемый рак.
Причины
На сегодняшний день ученые не определили однозначных причин формирования опухолей сигмовидной кишки. Однако в последнее время были выявлены факторы риска развития этой группы новообразований, к которым относятся наличие в рационе большого количества мяса и жиров, курение, чрезмерное употребление алкоголя, повышенный вес и гиподинамия, хроническая гипотония кишечника, постоянная травматизация эпителия плотными каловыми массами, воздействие эндогенных канцерогенов (индол, скатол, продукты распада стероидных гормонов). Важную роль в развитии опухолей сигмовидной кишки играют наследственные механизмы (в 15% случаев заболевание обусловлено именно ими).
Злокачественные новообразования данной локализации часто развиваются на фоне хронической воспалительной патологии кишечника, особенно болезни Крона и неспецифического язвенного колита, дивертикулита сигмовидной кишки. Риск появления рака сигмы гораздо выше у людей с наличием полипов кишечника (семейный, спорадический и смешанный полипоз, синдром Пейтца-Егерса, Кронкхайта-Канада, Тюрка и тд ).
Симптомы
Долгое время опухоли сигмовидной кишки могут никак не проявляться или иметь невыраженную симптоматику. Как правило, от первичного появления дискомфорта в ободочной кишке до постановки окончательного диагноза проходит больше года. Злокачественные опухоли сигмовидной кишки чаще всего проявляются прогрессирующими запорами, которые в итоге заканчиваются кишечной непроходимостью. Данная симптоматика обусловлена стенозом просвета кишечника. Кроме того, на ранних этапах развития заболевания возможно чередование запоров и поносов. Для опухолей крупных размеров характерно нарушение общего состояния: появление общей слабости, субфебрильной температуры тела, головокружения и так далее. Также у больных с опухолями сигмовидной кишки выявляется отвращение к мясу, потеря аппетита и снижение веса. Все эти симптомы обусловлены опухолевой интоксикацией. При злокачественных новообразованиях сигмовидной кишки появляется кровь в кале.
Диагностика
Для диагностики опухолей сигмовидной кишки применяются лабораторные и инструментальные методы исследований. Существенную роль в ранней диагностике заболевания играют клинические методики, такие как сбор анамнеза и пальпация живота. При крупных размерах новообразования кишечника хирург или проктолог может пальпаторно определить его во время осмотра. Из лабораторных методов исследования используют общеклинический анализ крови и определение онкомаркеров. В общем анализе крови отмечаются изменения, связанные с опухолевой интоксикацией. Чаще всего выявляется анемия и ускорение СОЭ. Анализ крови на онкомаркеры дает возможность заподозрить опухолевый процесс и назначить дополнительные методы инструментального исследования.
Инструментальные методики играют решающую роль в диагностике опухолей сигмовидной кишки. Стандартными методами диагностики заболевания считаются колоноскопия и ирригоскопия. Колоноскопия – эндоскопическое исследование, которое дает возможность визуализировать слизистую кишечника. Опухоль сигмовидной кишки при эндоскопии выявляется в виде экзофитно или эндофитно растущего новообразования с неровными краями, плотно спаянного с близлежащими тканями.
В процессе проведения колоноскопии эндоскопист всегда проводит биопсию – полученный материал подвергают гистологическому изучению для определения морфологической структуры опухоли и степени ее злокачественности. Из рентгенологических методов исследования наибольшее распространение получила ирригоскопия с барием, которая позволяет выявлять опухоли, растущие в просвет кишечника. Компьютерная томография и магнитно-резонансная томография брюшной полости дают возможность не только обнаружить новообразование и определить его размеры, но и выявить регионарные и отдаленные метастазы. Ультразвуковое исследование в основном используется для поиска метастазов в печени, которые часто могут выявляться при злокачественных опухолях сигмовидной кишки.
Лечение
Основным методом лечения опухолей сигмовидной кишки является хирургическое вмешательство. При злокачественных новообразованиях проводится удаление всей сигмовидной кишки с близлежащими тканями. В том случае, если на фоне опухоли уже развилась кишечная непроходимость, оперативное лечение начинается с пластики толстой кишки и наложения искусственного заднего прохода (колостомы). После успешного удаления опухоли колостома подлежит устранению с последующим восстановлением целостности кишечника. После такой операции пациенты смогут вернуться к привычному образу жизни.
Лучевая терапия является дополнительным методом лечения опухолей сигмовидной кишки, который позволяет улучшить результаты оперативного вмешательства. В большинстве случаев ее проводят до хирургического лечения для уменьшения размеров новообразования. Также такая терапия дает возможность снизить вероятность обсеменения брюшной полости опухолевыми клетками. Лучевое лечение может быть назначено и после хирургического вмешательства для предотвращения появления рецидивов злокачественного процесса.
Следующим дополнительным методом лечения опухолей сигмовидной кишки является химиотерапия. Ее используют для увеличения эффективности эрадикации злокачественных клеток. Химиотерапия подавляет метастазирование опухоли. В современной онкологии химиотерапевтические курсы проводятся по специальным протоколам. План терапии подбирается индивидуально для каждого больного.
Лечение доброкачественных опухолей сигмовидной кишки заключается в удалении новообразования. Метод хирургического вмешательства определяется локализацией опухоли, размерами и распространенностью процесса. При обнаружении единичных полипов сигмовидной кишки проводится их эндоскопическое иссечение. Новообразования дистального отдела удаляются через трансректальный доступ. В некоторых случаях, например, при диагностировании диффузного полипоза, требуется резекция сигмовидной кишки.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
В больничном листе предусмотрено включение множества видов кодов, при этом вписывать коды должны как медработники, так и бухгалтеры или кадровики организаций.
Разобраться в кодах не так и сложно, как кажется поначалу, нужно просто знать, где найти нужную информацию.
Зачем нужно кодирование?
Больничный лист хоть и небольшой по размеру, но содержит в себе огромное количество информации:
- о пациенте (личные данные);
- о медучреждении, выдавшем больничный;
- о работодателе;
- о виде работы;
- о здоровье сотрудника;
- о его заболевании.
При этом каждый пункт подразделяется на подпункты, которые невозможно расписать на достаточно небольшом формате.
Чтобы сжать информацию, сохранив её, используются кодирование.
Полная инструкция по применению кодов (с их обозначениями) содержится в Приказе №624н. В этом документе подробно разъяснено:
- как оформляется больничный;
- что заполняет врач;
- что заполняется кадровиком или бухгалтером работодателя.
Из части, заполненной врачом, кадровик может почерпнуть много информации о заболевшем сотруднике фирмы, например:
- не инвалид ли он (в таком случае нужно оформление инвалидности в кадровых бумагах и пересмотр рабочей функции);
- не опасна ли болезнь для коллектива.
Как читать коды?
В больничном есть такая строка «причина нетрудоспособности». В строке предусмотрены ячейки для проставления двузначных кодов, которые заполняет врач.
Коды обозначают, по какой причине сотруднику оформляется больничный. Вот какими могут быть причины и коды обозначения:
- общее заболевание — 01;
- бытовая травма (вне работы) — 02;
- карантин (нахождение среди инфекционных больных) — 03;
- производственная травма или её последствия — 04;
- декрет — 05;
- протезирование в больнице — 06;
- профзаболевание — 07;
- санаторное лечение — 08;
- уход за родственником — 09;
- отравление — 10;
- больничный по болезни ребёнка — 12;
- социально‑значимая болезнь — 11.
При этом могут указываться и трёхзначные дополнительные коды:
- нахождение в спецсанатории — 017;
- нахождение в НИИ — 019;
- дополнительный декретный — 020;
- при заболевании, возникшем в результате опьянения (алкогольного или иного) — 021.
Если в больничном проставлена причина болезни с кодом 11, значит, имеет место опасный недуг, способный нанести критический вред как заболевшему, так и окружающим.
Кодирование таких заболеваний происходит на основании Постановления №715, вступившего в силу в конце 2014 года.
Повременная форма оплаты труда — что это и когда выгодно ее использовать?
Больше узнайте о проводках по зарплате в нашем материале!
О том, как оплачивается больничный лист в случае, если он выпал на выходные дни, вы можете узнать по ссылке.
Коды опасных заболеваний
О здоровье населения планеты заботятся в каждом государстве. Для того, чтобы обобщить информацию о причинах заболеваний населения, ВОЗ разработала МКБ — международную классификацию болезней.
На сегодня МКБ — это документ, признанный всеми странами мира, в России она принята к использованию в конце прошлого века. На сегодня применяется 10-я версия (пересмотр) МКБ.
Информация о заболеваниях и их причинах обновляется раз в 10 лет, очередной её пересмотр намечен на 2017 год. При оформлении больничных используется не вся многотомная база МКБ, а только те включения, которые содержат важную информацию об опасных заболеваниях.
При этом сами коды не пишутся в больничном, но насторожить должен код 11 в строке с причиной болезни.
Опасные заболевания с кодовыми обозначениями делятся на 2 вида:
- социально значимые болезни;
- опасные для окружающих.
Список кодов представлен в таблицах.
Социально значимые
| Болезни | Коды |
| Туберкулёз | А15 — А19 |
| Половые инфекции | А50 — А64 |
| Гепатит В | В16, В18.0, В18.1 |
| Гепатит С | В17.1, В18.2 |
| ВИЧ | В20 — В24 |
| Раковые заболевания | С00 — С97 |
| Диабет | Е10 — Е14 |
| Психические расстройства | F00 — F99 |
| Гипертония | I10 — I13.9 |
Важно пациенту уметь разбираться в кодах больничного листа?
ВажноНеважно, пусть врач этим занимаетсяЗатрудняюсь с ответом
Опасные
| Болезни | Коды |
| Туберкулёз | А15 — А19 |
| Половые инфекции | А50 — А64 |
| Гепатит В | В16, В18.0, В18.1 |
| Гепатит С | В17.1, В18.2 |
| ВИЧ | В20 — В24 |
| Вирусные лихорадки | А90 — А99 |
| Гельминтоз | В65 — В83 |
| Дифтерия | А36 |
| Лепра (проказа) | А30 |
| Малярия | В50 — В54 |
| Педикулёз | В85 — В89 |
| Сап | А24 |
| Сибирская язва | А22 |
| Холера | А00 |
| Чума | А20 |
Строка «иное»
В строке с таким названием может содержаться важная информация по поводу инвалидности сотрудника. Обратить внимание нужно на коды:
- 32 — признание инвалидности;
- 33 — изменение группы инвалиду.
Дело в том, что сам инвалид может и не сообщать информацию о своём статусе на работе, но если его права (как инвалида) будут нарушены, организацию ждёт штраф.
Чтобы не быть без вины виноватым, нужно принять к сведению:
- инвалид должен (но не обязан) принести на работу карту реабилитации (в ней описаны критерии возможной работы, например, ограничение к переносу тяжестей или запрет «стоячей» работы);
- инвалидам положен дополнительный отпуск и другие льготы по работе;
- если карта не предоставлена, нужно взять с сотрудника‑инвалида расписку о том, что он самостоятельно несёт ответственность за своё здоровье при условии отказа в предоставлении ИПР.
Не нашли ответа на свой вопрос? Звоните на телефон горячей линии 8 (800) 350-34-85. Это бесплатно.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Возможные осложнения
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
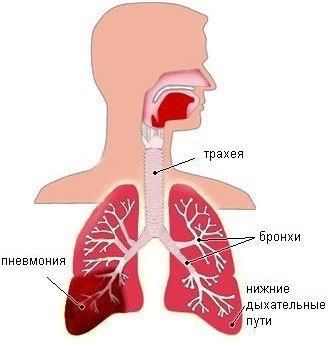
J18,1 Долевая пневмония неуточненная.
Описание
Крупозная пневмония – воспалительно-аллергическое заболевание легочной ткани, характеризующееся локализацией очага в одной или нескольких долей и вызываемое чаще всего пневмококком. Крупозная пневмония диагностируется практически всегда у взрослых, очень редко – у детей. Характерным признаком крупозной пневмонии служат специфические изменения в легочной ткани – уплотнение, охватывающее одну и более легочных долей, с образованием экссудата в просвете альвеол. Легочная ткань в месте поражения теряет свои свойства и не может выполнять физиологические функции.
Распространена крупозная пневмония повсеместно, встречается во всех возрастных группах, однако наиболее часто в 18-40 лет.
Причины
Предрасполагающими факторами для возникновения крупозной пневмонии являются общее или местное переохлаждение организма, гипо- и авитаминоз, перенесенные накануне простудные заболевания, снижение общей реактивности на фоне сопутствующей патологии (интоксикации, переутомления и ).
Для заболеваемости крупозной пневмонией характерна сезонность, с увеличением частоты случаев зимой и ранней весной. Причина развития крупозной пневмонии – проникновение болезнетворных бактерий в легочную паренхиму. Возбудителем может выступать стрептококки, стафилококк, но чаще всего идентифицируются пневмококки 1 и 2 типа.
Крупозная пневмония может быть так же клебсиелезной этиологии, в таком случае она называется пневмонией Фридлендера.
Развитие пневмококковой крупозной пневмония
Симптомы
Начало заболевания острое с характерной температурной реакцией и ознобами. Чаще всего клинические признаки начинают проявляться во второй половине дня. Продромальный период короткий и сопровождается астенией, вялостью, головной болью, резкой слабостью. Периоды озноба сменяются чувством жара, возможна тошнота и рвота. Температура быстро нарастает и достигает фибрильных цифр – до 39-40°, лихорадка может принимать гектический характер.
В начале развития заболевания больной ощущает боль колющего характера в боку, причем локализация боли указывает на очаг поражения плевры. Болезненность усиливается при движении, кашле, дыхании. Присоединяется малопродуктивный кашель, через 2-3 суток начинает отделяться густая мокрота. Выделение «ржавой» мокроты, которое характерно для крупозной пневмонии, указывает на диапедез эритроцитов в просвет альвеол. Количество мокроты различное,колеблется от 50 до 100 – 200 мл в сутки. Пациент беспокоен, на щеках лихорадочный румянец, больше на стороне поражения легких, отмечается лихорадочный блеск глаз. Дыхание затруднено, одышка с затрудненным вдохом, заметно раздувание крыльев носа. Поверхностное дыхание развивается на фоне болезненности при глубоком вдохе из-за сухого плеврита. Нередко появляется герпетическая сыпь около губ или носа, которая так же локализована на стороне поражения.
При осмотре довольно отчетливо заметно отставание в акте дыхания той половины грудной клетки, где локализован очаг крупозной пневмонии.
Определить голосовое дрожание можно самому. Для этого ладони исследуемого поочередно кладут на симметричные участки грудной клетки (над, под лопатками и в медлопаточной области) и просят пациентка произнести слова с буквой р. При пальпации грудной клетки удается определить усиление голосового дрожания (бронхофонии) над пораженной долей. Над сопутствующем очагом экссудативного плеврита определяется ослабление бронхофонии. Результаты перкуссии и аускультации зависят от стадии развития воспаления легкого. В первый день заболевания вследствие гиперемии стенок альвеол для перкуторного звука характерен тимпанический оттенок. Аускультативно диагностируется ослабление везикулярного дыхания и феномен крепитации (crepitatio indux). Она бывает хорошо слышна на высоте глубокого вдоха, особенно после покашливания. Механизм развития крепитации заключается в «разлипании» стенок альвеол на высоте вдоха.
По мере прогрессирования заболевания очаг в легком уплотняется, в патологический процесс вовлекается плевра, становится слышен при аускультации шум трения плевры, бронхиальное дыхание, крепитация приобретает более грубый характер, возникают мелкопузырчатые хрипы.
У больных крупозной пневмонией появляется тахикардия, аритмии, артериальная гипотензия. При проведении ЭКГ определяется смещение сегмента ST , низкий или отрицательный зубец Т во 2 и 3 отведениях. При выраженной интоксикации может произойти поражение сосудодвигательного центра, расположенного в продолговатом отделе мозга, и наступает резкое снижение тонуса сосудов. В таком случае имеет место коллапс (острая сосудистая недостаточность). Кожные покровы приобретают сероватый оттенок, появляется холодный пот, тахикардия до 140—160 в минуту, снижается систолическое артериальное давление. Острая сосудистая недостаточность развивается на фоне токсического шока. При повреждении миокарда расширяются границы сердца, сердечные тоны приглушаются. Такое состояние опасно развитием отека легких.
Вследствие интоксикации организма резко снижен аппетит. Язык обложен налетом, сухость в ротовой полости. Имеет место метеоризм и задержка стула. Развивается печеночная недостаточность, склеры приобретают иктеричный оттенок. Повышается уровень билирубина в крови, снижается диурез.
На фоне развивающегося инфекционно-токсического шока возникает нарушение сознания, бред, галлюцинации, судорожный синдром. Нередко развивается психомоторное возбуждение, больной может пытаться встать с постели и уйти, или выпрыгнуть в окно. У лиц, страдающих хроническим алкоголизмом, возможно развитие алкогольного психоза (белой горячки).
Отмечается резкое (литическое) снижение температуры тела. Так называемый литический криз наступает на 9-10 день при отсутствии лечения антибактериальными препаратами. Оборвать механизм развития крупозной пневмонии можно при помощи антибиотиков, в таком случае имеет место лекарственно-аллергический кризис, при котором температура падает в течение 2-3 суток лечения.
При проведении анализа крови выявляется увеличение лейкоцитов (лейкоцитоз) до 15-20 тыс. В 1 мм3 крови, лейкоцитарная формула сдвигается влево, ускорение СОЭ.
Рентгенологическое исследование органов грудной полости выявляет затемнение пораженного участка легкого. Плотность тени, ее расположение, очертания и размеры меняются в зависимости от локализации очага воспаления и степени его распространения. Исчезновение последних следов поражения легкого наступает через 1—2 недели после кризиса. Рентгенологическое исследование имеет особое значение при центральной пневмонии, а также для раннего обнаружения осложнений.
Крупозная пневмония может быть односторонняя или двусторонняя. Последний вариант протекает в тяжелой форме с выраженными клиническими проявлениями септического шока. Так называемая блуждающая пневмония характеризуется затяжным течением, воспаление постепенно охватывает одну долю легких за другой. Локализация воспалительного очагав верхней доле диагностируется чаще у детей, при этом варианте развивается тяжелая нервная симптоматика (менингизм, икота, бред,). Возможен вариант абортивного течения пневмонии, когда воспалительный процесс разрешается в течение нескольких дней.
Возможные осложнения
Осложнения крупозной пневмонии включают прежде всего заболевания со стороны органов дыхания (гнойный плеврит (эмпиема плевры), абсцесс легкого, хроническая пневмония), намного реже – со стороны других органов (гепатит, нефрит, перикардит, менингит).
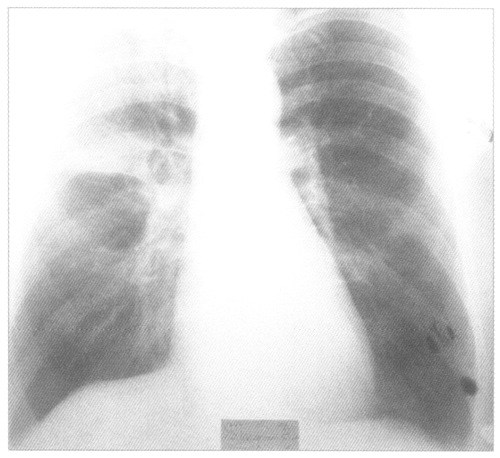
Крупозная пневмония на рентгенснимке
Лечение
При диагностировании у пациента крупозной пневмонии следует его срочная госпитализация. Тяжелое состояние больного является показанием к установлению индивидуального поста. Следует обеспечить уход, постельный режим и круглосуточное наблюдение за больным. Положение больного в постели – с поднятым головным концом. Больному необходимо легкое и достаточно калорийное питание, достаточное потребление жидкости.
Патогенетическая терапия крупозной пневмонии предполагает назначение антибактериальных препаратов, в первую очередь антибиотиков и сульфаниламидов. Курс антибактериальной терапии продлевается еще на 3 дня после нормализации температуры.
Среди сульфаниламидов чаще назначаются норсульфазол и сульфадимезин по схеме. Для профилактики токсического действия сульфаниламидов препараты следует запивать 1/2 стакана жидкости (лучше использовать щелочными минеральными водами).
Дозировка пенициллина при крупозной пневмонии составляет до 200 000 ЕД каждые 4 часа инъекционно внутримышечно. Возможно сочетание пенициллина и стрептомицина.
Большое применение находят антибиотики широкого спектра действия тетрациклинового ряда (террамицин, тетрациклин). Доза этих препаратов варьируется в зависимости от тяжести состояния и может достигать до 2 000 000 ЕД в сутки.
С приемом антибиотиков связано развитие побочных осложнений – в виде токсических или аллергических реакций. Антибактериальные препараты подавляют рост нормальной микрофлоры, с чем связано развитие микозов, в первую очередь вызванные грибками рода Candida С целью предупреждения и лечения этих заболеваний применение антибиотиков следует сочетать с назначением противогрибковых препаратов (нистатин).
При развитии инфекционно-токсического шока значительно снижается уровень сатурации (содержание кислорода в крови). При этом состоянии показано проведение оксигенотерапии, которую проводят с помощью индивидуального кислородного прибора или кислородной палатки. Проведение этой процедуры в течение 10 минут помогает устранить гипоксемию. Повышение сатурации проявляется в урежении пульса, уменьшении одышки, кожные покровы приобретают физиологическую окраску. С этой целью показано применение препаратов, повышающих тонус сосудов, например, кордиамин или камфора. В более тяжелых случаях вводится строфантин (0,5 мл 0,05% раствора, предварительно разведя на 20 мл 40% раствора глюкозы).
Так же применяются препараты группы стероидных противовоспалительных препаратов – 10 мл преднизолона курсов 1 неделя. Оправдано назначение тепловых физиопроцедур – диатермия, соллюкс, индуктотермия.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
