Код мкб 10 мастоцитоз
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Мастоцитоз.
Мастоцитоз
Описание
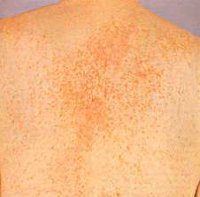
Мастоцитоз. Системное заболевание, обусловленное размножением тучных клеток и инфильтрацией ими кожи (кожная форма) и внутренних органов (системный мастоцитоз). Выделяют пять различных кожных проявлений мастоцитоза: гиперпигментации, мелкие и крупные узлы, эритродермические очаги и телеангиэктазии. При любой форме кожных элементов выявляется характерный для мастоцитоза диагностический признак – феномен Дарье-Унны. Лечение в основном консервативное и проводится ингибиторами серотонина, Н2-блокаторами гистамина, хлоргидратом ципрогептадина, цитостатиками.
Дополнительные факты
Поскольку мастоцитоз связан с пролиферацией тучных клеток, он получил второе название — тучноклеточный лейкоз. Заболевание достаточно редкое, его причины до сих пор не известны. По данным статистических исследований около 75% случаев мастоцитоза приходится на детей в возрасте до двух лет. Причем каждый второй такой случай заболевания самостоятельно разрешается в период полового созревания.

Мастоцитоз
Классификация
В настоящее время дерматология выделяет 4 клинические формы мастоцитоза:
Кожный мастоцитоз младенческого возраста часто развивается в первые несколько лет жизни ребенка. Его отличительной чертой является полное отсутствие поражений внутренних органов. Как правило, в пубертатном периоде кожные проявления исчезают и заболевание проходит. Лишь в отдельных случаях мастоцитоз младенческого возраста развивается дальше с переходом в системную форму.
Кожный мастоцитоз взрослых и подростков характеризуется инфильтрацией тучными клетками не только кожи, но и внутренних органов: печени, сердца, селезенки, слизистой желудочно-кишечного тракта, почек. Однако, в отличии от системной формы заболевания, изменения, возникающие во внутренних органах, при данной форме мастоцитоза не прогрессируют. В некоторых случаях кожный мастоцитоз может переходить в системный.
Системный мастоцитоз развивается в основном у взрослых. Он представляет собой прогрессирующее поражение внутренних органов в сочетании с кожными изменениями или без них. Системный мастоцитоз встречается в 10% случаев кожного мастоцитоза. При этом он, как правило, развивается вслед за кожными проявлениями.
Злокачественный мастоцитоз обусловлен злокачественным перерождением тучных клеток, от чего и получил название тучноклеточная лейкемия. Измененные тучные клетки инфильтрируют внутренние органы и ткани, что обуславливает быстрый летальный исход заболевания. Кожные проявления при этой форме заболевания обычно отсутствуют.
Симптомы
Примерно у 50% пациентов с мастоцитозом жалобы касаются только изменений со стороны кожи. При мастоцитозе с поражением внутренних органов пациенты жалуются также на периодическое падение артериального давления, приступы пароксизмальной тахикардии, повышение температуры тела и сопровождающееся зудом приступообразное покраснение кожи.
Характерные для заболевания инфильтраты из тучных клеток могут скапливаться в различных слоях кожи, что обуславливает разнообразие кожных проявлений. В связи с этим выделяют пять клинических вариантов кожных изменений при мастоцитозе.
Макулопапулезный вариант мастоцитоза характеризуется появлением на коже множественных гиперпигментированных пятен или папул небольшого диаметра. При этом отдельные очаги поражения на коже имеют четкие очертания. Выражен феномен Дарье-Унны — при механическом воздействии (например, трении) на пятна они превращаются в мелкие пузырьки, похожие на кожные изменения при крапивнице. Из-за этой особенности данный вариант мастоцитоза у некоторых авторов встречается под названием пигментная крапивница.
Узловой вариант мастоцитоза проявляется появлением в коже множественных уплотнений или узелков полушаровидной формы до 1см в диаметре. Цвет узелков может быть розовым, желтым или красным. Узелки могут сливаться в бляшки, поверхность которых бывает гладкой или по типу апельсиновой корки. Бляшки большого размера обычно имеют бугристую поверхность. При узловом варианте особенно у взрослых феномен Дарье-Унны слабо выражен.
Солитарный вариант мастоцитоза проявляется образованием мастоцитомы — узла размером 2-5см с резиновой консистенцией, сморщенной или гладкой поверхностью. Чаще всего узел один, но встречаются клинические формы с образованием 3-4 узлов. В некоторых случаях мастоцитомы сочетаются с высыпаниями макулопаппулезного характера. Солитарный вариант развивается исключительно при кожном мастоцитозе младенческого возраста. Его характерная локализация — кожа предплечий, туловища и шеи. При травматизации поверхности мастоцитомы на ней возникают пузырьки или пустулы (положительный феномен Дарье-Унны), а ребенок может жаловаться на покалывание в этом месте. Обратное развитие солитарных элементов происходит внезапно, при этом мастоцитомы западают и сглаживаются с поверхностью кожи.
Эритродермический вариант мастоцитоза диагностируется в случаях, когда на коже образуются четко отграниченные желто-коричневые очаги поражения с неровными краями и плотной консистенцией. Характерен выраженный зуд. На поверхности эритродермических очагов со временем образуются трещины, расчесы и изъязвления. Наиболее часто встречающаяся локализация — это складки между ягодицами и подмышечные впадины. Резко положителен симптом Дарье-Унны. Даже легкое травмирование очага поражения приводит к образованию пузырей и усилению зуда. При появлении большого количества пузырей говорят о клинике буллезного мастоцитоза. Эритродермический вариант заболевания редко переходит в системную форму, но прогрессирование изъязвления его элементов может привести к развитию эритродермии.
Ассоциированные симптомы: Базофилия. Эозинофилия.
Диагностика
Характерная симптоматика и определение феномена Дарье-Унны зачастую позволяют дерматологу заподозрить мастоцитоз. Для подтверждения диагноза необходима биопсия кожных элементов. Гистологическое исследование выявляет инфильтраты, представляющие собой скопление тучных клеток. При макулопапулезном и телеангиэктатическом варианте тучные клетки инфильтрируют верхние слои дермы. При узловом мастоцитозе тучные клетки образуют плотные инфильтраты, захватывающие почти все слои дермы. Для солитарных узлов или мастоцитом характерно распространение инфильтрата не только на всю дерму, но и в подкожную клетчатку. Эритродермический вариант отличается формированием лентообразных инфильтратов из тучных клеток в верхнем слое дермы.
В клиническом анализе крови определяется увеличение количества базофилов и нейтрофилов с резким сдвигом лейкоцитарной формулы влево. При подозрении на мастоцитоз проводят также определение гистамина мочи. Однако содержание гистамина в моче увеличивается не только при мастоцитозе, но и при аллергических или воспалительных заболеваниях.
Системный мастоцитоз диагностируют путем определения 1-метил-4-имидазолуксусной кислоты — метаболита гистамина, содержание которого резко увеличивается в случае системного мастоцитоза и остается в пределах нормы при кожном мастоцитозе. При поражении мастоцитозом внутренних органов на УЗИ органов брюшной полости выявляется увеличение печени и селезенки. Примерно у 25-30% больных мастоцитозом при рентгенологическом исследовании и КТ кости определяются нарушения со стороны костной ткани: остеосклероз или остеопороз.
Дифференциальная диагностика
Дифференцировать мастоцитоз необходимо с веснушками, пигментными невусами, ксантомами. Узловую форму дифференцируют с дерматофибромой, а мастоцитоз младенческого возраста — с пузырчаткой новорожденных, врожденной пойкилодермией Ротмунда-Томсона. Кроме того, мастоцитоз необходимо дифференцировать от других заболеваний, характеризующихся увеличением тучных клеток в образцах для гистологического исследования. К таким заболеваниям относятся лимфома, гемангиома, лимфогрануломатоз, дерматофиброма и тд.
Лечение
В лечении мастоцитоза применяют хлоргидрат ципрогептадина, ингибиторы серотонина, противоаллергические препараты (лемастин, цетиризин, фексофенадин), противовоспалительные (диклофенак, ибупрофен), ПУВА-терапию. При системном мастоцитозе назначают цитостатики, при буллезных проявлениях — кортикостероиды. Отдельные мастоцитомы могут быть удалены хирургически.
К сожалению, не смотря на современные достижения в медицине и фармакологии, существующие способы лечения мастоцитоза зачастую оказываются недостаточно эффективными.
Источник
Мастоцитоз — системное заболевание, обусловленное размножением тучных клеток и инфильтрацией ими кожи (кожная форма) и внутренних органов (системный мастоцитоз). Выделяют пять различных кожных проявлений мастоцитоза: гиперпигментации, мелкие и крупные узлы, эритродермические очаги и телеангиэктазии. При любой форме кожных элементов выявляется характерный для мастоцитоза диагностический признак – феномен Дарье-Унны. Лечение в основном консервативное и проводится ингибиторами серотонина, Н2-блокаторами гистамина, хлоргидратом ципрогептадина, цитостатиками.
Общие сведения
Поскольку мастоцитоз связан с пролиферацией тучных клеток, он получил второе название — тучноклеточный лейкоз. Заболевание достаточно редкое, его причины до сих пор не известны. По данным статистических исследований около 75% случаев мастоцитоза приходится на детей в возрасте до двух лет. Причем каждый второй такой случай заболевания самостоятельно разрешается в период полового созревания.
Мастоцитоз
Классификация мастоцитоза
В настоящее время дерматология выделяет 4 клинические формы мастоцитоза:
Кожный мастоцитоз младенческого возраста часто развивается в первые несколько лет жизни ребенка. Его отличительной чертой является полное отсутствие поражений внутренних органов. Как правило, в пубертатном периоде кожные проявления исчезают и заболевание проходит. Лишь в отдельных случаях мастоцитоз младенческого возраста развивается дальше с переходом в системную форму.
Кожный мастоцитоз взрослых и подростков характеризуется инфильтрацией тучными клетками не только кожи, но и внутренних органов: печени, сердца, селезенки, слизистой желудочно-кишечного тракта, почек. Однако, в отличии от системной формы заболевания, изменения, возникающие во внутренних органах, при данной форме мастоцитоза не прогрессируют. В некоторых случаях кожный мастоцитоз может переходить в системный.
Системный мастоцитоз развивается в основном у взрослых. Он представляет собой прогрессирующее поражение внутренних органов в сочетании с кожными изменениями или без них. Системный мастоцитоз встречается в 10% случаев кожного мастоцитоза. При этом он, как правило, развивается вслед за кожными проявлениями.
Злокачественный мастоцитоз обусловлен злокачественным перерождением тучных клеток, от чего и получил название тучноклеточная лейкемия. Измененные тучные клетки инфильтрируют внутренние органы и ткани, что обуславливает быстрый летальный исход заболевания. Кожные проявления при этой форме заболевания обычно отсутствуют.
Симптомы мастотоциза
Примерно у 50% пациентов с мастоцитозом жалобы касаются только изменений со стороны кожи. При мастоцитозе с поражением внутренних органов пациенты жалуются также на периодическое падение артериального давления, приступы пароксизмальной тахикардии, повышение температуры тела и сопровождающееся зудом приступообразное покраснение кожи.
Характерные для заболевания инфильтраты из тучных клеток могут скапливаться в различных слоях кожи, что обуславливает разнообразие кожных проявлений. В связи с этим выделяют пять клинических вариантов кожных изменений при мастоцитозе.
Макулопапулезный вариант мастоцитоза характеризуется появлением на коже множественных гиперпигментированных пятен или папул небольшого диаметра. При этом отдельные очаги поражения на коже имеют четкие очертания. Выражен феномен Дарье-Унны — при механическом воздействии (например, трении) на пятна они превращаются в мелкие пузырьки, похожие на кожные изменения при крапивнице. Из-за этой особенности данный вариант мастоцитоза у некоторых авторов встречается под названием пигментная крапивница.
Узловой вариант мастоцитоза проявляется появлением в коже множественных уплотнений или узелков полушаровидной формы до 1см в диаметре. Цвет узелков может быть розовым, желтым или красным. Узелки могут сливаться в бляшки, поверхность которых бывает гладкой или по типу апельсиновой корки. Бляшки большого размера обычно имеют бугристую поверхность. При узловом варианте особенно у взрослых феномен Дарье-Унны слабо выражен.
Солитарный вариант мастоцитоза проявляется образованием мастоцитомы — узла размером 2-5см с резиновой консистенцией, сморщенной или гладкой поверхностью. Чаще всего узел один, но встречаются клинические формы с образованием 3-4 узлов. В некоторых случаях мастоцитомы сочетаются с высыпаниями макулопаппулезного характера. Солитарный вариант развивается исключительно при кожном мастоцитозе младенческого возраста. Его характерная локализация — кожа предплечий, туловища и шеи. При травматизации поверхности мастоцитомы на ней возникают пузырьки или пустулы (положительный феномен Дарье-Унны), а ребенок может жаловаться на покалывание в этом месте. Обратное развитие солитарных элементов происходит внезапно, при этом мастоцитомы западают и сглаживаются с поверхностью кожи.
Эритродермический вариант мастоцитоза диагностируется в случаях, когда на коже образуются четко отграниченные желто-коричневые очаги поражения с неровными краями и плотной консистенцией. Характерен выраженный зуд. На поверхности эритродермических очагов со временем образуются трещины, расчесы и изъязвления. Наиболее часто встречающаяся локализация — это складки между ягодицами и подмышечные впадины. Резко положителен симптом Дарье-Унны. Даже легкое травмирование очага поражения приводит к образованию пузырей и усилению зуда. При появлении большого количества пузырей говорят о клинике буллезного мастоцитоза. Эритродермический вариант заболевания редко переходит в системную форму, но прогрессирование изъязвления его элементов может привести к развитию эритродермии.
Телеангиэктатический вариант мастоцитоза характеризуется участками поражения кожи красно-коричневого цвета, сформированными из расположенных на гиперпигментированном фоне телеангиэктазий. Наиболее типично поражение кожи конечностей и груди. Телеангиэктатический вариант наблюдается в основном у взрослых и преимущественно у женщин.
Диагностика мастотоциза
Характерная симптоматика и определение феномена Дарье-Унны зачастую позволяют дерматологу заподозрить мастоцитоз. Для подтверждения диагноза необходима биопсия кожных элементов. Гистологическое исследование выявляет инфильтраты, представляющие собой скопление тучных клеток. При макулопапулезном и телеангиэктатическом варианте тучные клетки инфильтрируют верхние слои дермы. При узловом мастоцитозе тучные клетки образуют плотные инфильтраты, захватывающие почти все слои дермы. Для солитарных узлов или мастоцитом характерно распространение инфильтрата не только на всю дерму, но и в подкожную клетчатку. Эритродермический вариант отличается формированием лентообразных инфильтратов из тучных клеток в верхнем слое дермы.
В клиническом анализе крови определяется увеличение количества базофилов и нейтрофилов с резким сдвигом лейкоцитарной формулы влево. При подозрении на мастоцитоз проводят также определение гистамина мочи. Однако содержание гистамина в моче увеличивается не только при мастоцитозе, но и при аллергических или воспалительных заболеваниях.
Системный мастоцитоз диагностируют путем определения 1-метил-4-имидазолуксусной кислоты — метаболита гистамина, содержание которого резко увеличивается в случае системного мастоцитоза и остается в пределах нормы при кожном мастоцитозе. При поражении мастоцитозом внутренних органов на УЗИ органов брюшной полости выявляется увеличение печени и селезенки. Примерно у 25-30% больных мастоцитозом при рентгенологическом исследовании и КТ кости определяются нарушения со стороны костной ткани: остеосклероз или остеопороз.
Дифференцировать мастоцитоз необходимо с веснушками, пигментными невусами, ксантомами. Узловую форму дифференцируют с дерматофибромой, а мастоцитоз младенческого возраста — с пузырчаткой новорожденных, врожденной пойкилодермией Ротмунда-Томсона. Кроме того, мастоцитоз необходимо дифференцировать от других заболеваний, характеризующихся увеличением тучных клеток в образцах для гистологического исследования. К таким заболеваниям относятся лимфома, гемангиома, лимфогрануломатоз, дерматофиброма и др.
Лечение мастотоциза
В лечении мастоцитоза применяют хлоргидрат ципрогептадина, ингибиторы серотонина, противоаллергические препараты (лемастин, цетиризин, фексофенадин), противовоспалительные (диклофенак, ибупрофен), ПУВА-терапию. При системном мастоцитозе назначают цитостатики, при буллезных проявлениях — кортикостероиды. Отдельные мастоцитомы могут быть удалены хирургически.
К сожалению, не смотря на современные достижения в медицине и фармакологии, существующие способы лечения мастоцитоза зачастую оказываются недостаточно эффективными.
Источник
Рубрика МКБ-10: Q82.2
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q80-Q89 Другие врожденные аномалии пороки развития / Q82 Другие врожденные аномалии пороки развития кожи
Определение и общие сведения[править]
Кожный мастоцитоз
Кожный мастоцитоз – группа заболеваний, характеризующихся аномальным накоплением и пролиферацией мастоцитов (тучных клеток) в коже. В некоторых случаях, чаще всего у взрослых, кожный мастоцитоз может сопровождаться инфильтрацией тучными клетками различных других органов, в этом случае расстройство определяется, как системный мастоцитоз.
Распространенность кожного мастоцитоза не известна, считается, что заболевание чаще встречается у белого населения.
Выделяют три основные формы кожного мастоцитоза: диффузный кожный мастоцитоз (с двумя субформами: буллезный диффузный кожный мастоцитоз и псевдоксантоматозный диффузный кожный мастоцитоз), кожная мастоцитома и наиболее распространенная форма – макулопапулезный кожный мастоцитоз.
Макулопапулезный кожный мастоцитоз
Синонимы: Urticaria pigmentosa, пигментная крапивница
Макулопапулезный кожный мастоцитоз представляет собой форму кожного мастоцитоза, характеризующийся наличием нескольких гиперпигментированных макул, папул или узелков, связанных с аномальным накоплением тучных клеток в коже.
Макулопапулезный кожный мастоцитоз – наиболее распространенная форма кожного мастоцитоза ( до 90% случаев), но его распространенность среди населения в целом неизвестна. Уровень заболеваемости оценивается в пределах от 1/1000 до 1/125 родов. Макулопапулезный кожный мастоцитоз чаще всего отмечается в белой популяции и затрагивает оба пола, хотя имеет место незначительное преобладание мужчин (1,7-1,8: 1).
Этиология и патогенез[править]
Мутации в гене KIT (4q11-q12) были выявлены у пациентов с пигментной крапивницей. Однако эта мутация встречается редко при макулопапулезном кожном мастоцитозе с ранним началом. Макулопапулезный кожный мастоцитоз обычно возникает спорадически, иногда встречаются семейные случаи заболевания.
Клинические проявления[править]
Большинство пациентов манифестируют в младенчестве или детстве, но также заболевание также может проявиться во взрослой жизни. Поскольку поражения различаются по своему характеру, в прошлом были описаны несколько подвариантов (бляшечная форма, типичная форма, телеангиэктатическая форма и узловая форма), но все они теперь сгруппированы под одной и той же нозологией. Бляшечная или папулезная форма представляют собой оранжевые/желтые папулы или бляшки, часто появляющиеся в течение первых нескольких месяцев жизни. Типичные или классические формы имеют более распространенное симметричное распределение круглых или овальных красно-коричневых пятен. Телеангиэктатическая форма (telangiectasia macularis eruptiva perstans) представляет собой спорную нозологию, описанную как редкий вариант, встречающийся у взрослых и характеризующийся наличием красно-коричневых телангиэктатических макул. Узловая форма встречается редко. При макулопапулезном кожном мастоцитозе размер и количество поражений варьируются, как правило, в диапазоне от 1 мм до более 1 см и в количестве от 10 до 1000 поражений. Макулопапулезный кожный мастоцитоз может проявляться на всех участках тела, но чаще всего на туловище и конечностях. Ладони и подошвы обычно интактны. Симптом Дарье, дермографизм и зуд – дополнительные признаки макулопапулезного кожного мастоцитоза. Механические манипуляции и другие факторы, которые вызывают дегрануляцию тучных клеток (нестероидные противовоспалительные препараты, физические раздражители, эмоциональный стресс, яд насекомых и некоторые пищевые продукты), могут приводить развитию системных симптомов, таким как гиперемия, головная боль, одышка, свистящее дыхание, ринорея, тошнота , рвота, диарея и обморок.
Мастоцитоз: Диагностика[править]
Диагноз у детей основан на клинической картине повреждений и положительном симптоме Дарье. Иногда (обычно в случаях манифестации после 5 лет) для подтверждения диагноза может потребоваться биопсия кожи. У взрослых необходимо провести исследование костного мозга, чтобы исключить диагноз системного мастоцитоза.
Дифференциальный диагноз[править]
Диагноз, как правило, является простым, но иногда макулопапулезный кожный мастоцитоз принимают за хроническую крапивницу или идиопатическую анафилаксию.
Мастоцитоз: Лечение[править]
Пациентам следует избегать провоцирующих факторов, а симптоматическое лечение включает использование антигистаминных средств, топических стероидов и стабилизаторов мембран тучных клеток. PUVA или UVA1 терапия также может использоваться у подростков и взрослых, которые не реагируют на другие формы лечения.
Прогноз
Прогноз хороший, особенно для пациентов с началом в возрасте менее 5 лет, улучшение отмечается в около 50% случаев, а полное разрешение наблюдается в подростковом возрасте в 30% случаев. Напротив, спонтанное разрешение редко встречается у пациентов со взрослыми формами заболевания, и существует более высокий риск системного поражения.
Профилактика[править]
Прочее[править]
Синдром Блума
Определение и общие сведения
Синдром Блума является редким синдромом хромосомных поломок, характеризующийся выраженной генетической нестабильностью, сопровождаемый пре- и постнатальной задержкой роста, фоточувствительной телеангиэктатической эритемой лица, повышенной восприимчивостью к инфекциям и склонностью к злокачественным новообразованиям.
Общая распространенность синдрома Блума неизвестна, в популяции евреев-ашкенази она составляет приблизительно в 1/48,000 новорожденных. Наследование – аутосомно-рецессивное.
Этиология и патогенез
Синдром Блума возникает из-за мутаций гена BLM (15q26.1), который кодирует ДНК-хеликазу RecQl3 – фермент, участвующий в поддержжании целостности генома. Мутации приводят к высокому уровню самопроизвольных сестринских хроматидных обменов из-за замедления скорости репликации и дефектов восстановления репликативной вилки.
Клинические проявления
Пациенты с синдромом Блума демонстрируют пропорциональную задержку роста, начиная с пренатального периода и имеют низкий рост во взрослой жизни, в среднем 150 см. В течение всего детского возраста часто возникают инфекции дыхательных путей и желудочно-кишечного тракта разной степени тяжести (например, отит, пневмония), сопровождаемые различной иммунной недостаточностью. В младенчестве часто наблюдается гастроэзофагеальный рефлюкс с аспирацией трахеи, который также может способствовать развитию респираторных инфекций. Телеангиэктатическая эритема на лице появляется в течение первых 1-2 лет жизни, в особенности на щеках и тыльной поверхности рук.
Важный характерный признак синдрома Блума – значительно повышенная предрасположенность к злокачественным новообразованиям, распределение, которых соответствует популяции в целом, но происходит в более раннем возрасте. Наиболее распространенные злокачественные опухоли – лейкозы и лимфомы в детском и юношеском возрасте, а также аденокарциномы различных локализаций во взрослом возрасте, например, толстой кишки, пищевода, молочной железы. Редкие типы опухолей, такие как опухоль Вильмса и остеосаркома могут развиваться в детском возрасте. У нескольких пациентов были обнаружены более чем одна первичная опухоль.
Другие частые симптомы синдрома Блума – плохое вскармливание в младенчестве и исключительно тонкая подкожная жировая клетчатка, придающая ребенку истощеный внешний вид. Могут также наблюдаться долихоцефалия, узкое лицо, выступающий нос и уши, гипоплазия скул и нижней челюсти. Дополнительные симптомы синдрома Блума включают в себя везикулы и кровоточивость губ, пятнистые участки гипер- и гипопигментации кожи, мужское бесплодие и преждевременная менопауза. Наблюдается снижение концентрации внимания и снижение памяти, приводящие к отсутствию интереса к учебе, но умственная отсталость отсутствует. Сообщалось также о аномалиях органов зрения, например, конъюнктивит, двусторонняя гипоплазия зрительного нерва.
Диагностика
Клинический диагноз синдрома Блума подтверждается цитогенетически выявлением 10-кратного увеличение темпа обмена сестринских хроматид в клетках по сравнению с нормой и квадрирадиальной конфигурации хроматидного обмена в кульуре лимфоцитах крови. Диагноз может также быть подтвержден молекулярно-генетическим исследованием.
Пренатальная диагностика возможна.
Дифференциальный диагноз
В ходе дифференциальной диагностики следует исключить синдром Сильвера-Расселла, синдром Ротмунда-Томсона, синдром атаксия-телеангиэктазия, синдром Коккейна и синдром хромосомных поломок Ниймеген.
Лечение
Лечение симптоматическое: антибиотики при инфекциях, если необходимо – заместительная терапия иммуноглобулинами. Инсоляции следует избегать. Мониторинг развития новообразований. Из-за аллергии у пациентов на продукты распада ДНК, лучевая терапия и химиотерапия выполняются с уменьшенной дозировкой и/или продолжительностью.
Прогноз
Высокая вероятность возникновения рака, инфекционных осложнений, раннее начало хронической обструктивной болезни легких и сахарного диабета, – все это сокращает продолжительность жизни пациентов, которая не превышает возраст приблизительно 50-ти лет.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
