Код мкб бактериальная пневмония
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Бактериальная пневмония.
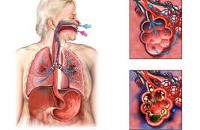
Бактериальная пневмония
Описание
Бактериальная пневмония. Микробная инфекция респираторных отделов легких, протекающая с развитием внутриальвеолярной экссудации и воспалительной инфильтрации легочной паренхимы. Бактериальная пневмония сопровождается лихорадкой, слабостью, головной болью, кашлем со слизисто-гнойной или ржавой мокротой, одышкой, болью в груди, миалгией и артралгией, легочной недостаточностью. Диагноз бактериальной пневмонии основан на данных физикального осмотра, рентгенографии легких, общего и биохимического анализов крови, микроскопии и посева мокроты. Основу лечения бактериальной пневмонии составляет этиотропная антибиотикотерапия.
Дополнительные факты
Бактериальная пневмония – острый инфекционно-воспалительный процесс в легочной ткани, вызываемый патогенной микробной флорой и характеризующийся развитием лихорадочного, интоксикационного синдромов и дыхательной недостаточности. Среди прочих этиологических форм воспаления легких (вирусных, паразитарных, грибковых и пр. ) бактериальные пневмонии уверенно удерживают первое место. Ежегодно бактериальной пневмонией заболевает около 1000 человек на 100 тыс. Населения. Наиболее уязвимый контингент – дети младше 5 лет и пожилые люди после 75 лет. В пульмонологии проблема бактериальной пневмонии акцентирует на себе внимание в связи с неуклонным ростом числа случаев осложненного течения и уровня летальности.

Бактериальная пневмония
Классификация
По клиническому течению выделяют очаговую (бронхопневмонию) и долевую (лобарную, крупозную) бактериальную пневмонию. При очаговой форме воспалительные изменения затрагивают отдельные участки легочной ткани и прилегающие к ним бронхи; при долевой – паренхиму целой доли легкого. Чаще поражаются нижние отделы легких. Может иметь место односторонняя и двусторонняя бактериальная пневмония, при одновременном поражении плевры развивается плевропневмония.
Классификация нозологических форм заболевания базируется на видах инфекционных возбудителей, в соответствии с которыми различают пневмококковые, стафилококковые, стрептококковые, менингококковые пневмонии, а также пневмонии, вызванные гемофильной палочкой, клебсиеллой, кишечной палочкой, синегнойной палочкой, легионеллой и тд.
По клинико-патогенетическим критериям бактериальная пневмония может носить характер внебольничной (амбулаторной) или нозокомиальной (госпитальной, внутрибольничной) инфекции с развитием симптомов через 48-72 часа после помещения пациента в стационар. Бактериальная пневмония может иметь легкое, средней степени, тяжелое и затяжное течение.
Причины
Бактериальная пневмония развивается при поражении легких грамположительными и грамотрицательными бактериями, многие из которых могут присутствовать в нормальной микрофлоре верхних дыхательных путей. Спектр возбудителей бактериальной пневмонии определяется формой заболевания. Внебольничная форма чаще всего вызывается пневмококками, гемофильной палочкой. Внутрибольничная бактериальная пневмония обычно инициируется мультирезистентными штаммами золотистого стафилококка, синегнойной палочки, палочки Фридлендера, энтеробактерий, гемофильной палочки, анаэробов. Возбудителями вентилятор-ассоциированной пневмонии, возникающей при использовании ИВЛ, на ранних сроках (48-96 ч) являются обитатели микрофлоры ротовой полости, на поздних (96 часов) – внутрибольничные штаммы.
При других бактериальных заболеваниях (сибирской язве, гонорее, сальмонеллезе, туляремии, брюшном тифе, коклюше) возбудителями пневмонии могут служить представители специфической микрофлоры. При иммунодефицитном состоянии бактериальными агентами часто выступают пневмококки, легионелла и гемофильная палочка.
Патогенные микроорганизмы могут проникать в легочную ткань прямым, воздушно-капельным и гематогенным путем. У пациентов с неврологической симптоматикой и нарушением сознания часто наблюдается аспирация секрета ротовой полости и носоглотки, контаминированного бактериями. Гематогенная диссеминация возбудителя бактериальной пневмонии происходит с током крови из внелегочного очага (при инфекционном эндокардите, заглоточном абсцессе). Инфекция может проникать в легкие при ранениях грудной клетки, интубации трахеи, из окружающих тканей при прорыве постдиафрагмального абсцесса.
В патогенезе бактериальной пневмонии определяющим является не только вирулентность и механизм проникновения возбудителя, но и уровень местного и общего иммунитета. К развитию бактериальной пневмонии предрасполагают ОРВИ, курение, употребление алкоголя, частые стрессы, переутомление, гиповитаминоз, пожилой возраст, загрязнение воздуха. Снижение иммунной защиты происходит при сопутствующей патологии: застойной сердечной недостаточности, врожденных пороках бронхолегочной системы, ХОБЛ, хронической ЛОР-инфекции, иммунодефиците, тяжело и длительно протекающих заболеваниях; вследствие хирургического вмешательства и длительной иммобилизации.
Бактериальной пневмонии свойственно поражение дыхательных путей с воспалительной инфильтрацией паренхимы легких; синдромом раздражения плевры и плевральным выпотом. Возможно образование очагов некроза легочной ткани с формированием полости, осложняющееся некротической пневмонией и абсцессом легкого.
Симптомы
Клинические проявления и тяжесть течения бактериальной пневмонии определяются типом возбудителя, объемом поражения, возрастом и состоянием здоровья пациента.
При типичном варианте бактериальной пневмонии возникает внезапная ремиттирующая лихорадка, кашель продуктивного характера со слизисто-гнойной или ржавого вида мокротой, иногда плевральные боли в грудной клетке. Больных беспокоит сильная слабость, резкое недомогание, головная боль, одышка, миалгия и артралгия, потеря аппетита. Нередко выявляется синусовая тахикардия, аритмия, артериальная гипотония. Могут развиваться признаки дыхательной, сердечной и почечной недостаточности.
Для стафилококковой пневмонии характерно бурное начало, скачок температуры до 40°С с рецидивирующими ознобами, общее тяжелое состояние, связанное с деструкцией легких, появлением очагов некроза, полостей, абсцедированием легочной ткани. Фридлендеровская пневмония напоминает крупозное воспаление легких, имеет затяжное течение и сопровождается лихорадкой (39-40°С), упорным кашлем, выделением вязкой бурой мокроты с неприятным запахом, общей интоксикацией, быстрым развитием обширных некрозов легочной ткани, одиночных абсцессов, плеврита, инфаркта легкого, септических осложнений. Тяжело протекающая пневмония, вызванная синегнойной палочкой, характеризуется высоким уровнем летальности. При пневмококковой пневмонии некроз и абсцедирование развиваются редко.
Атипичные формы бактериальной пневмонии возникают при инфицировании легких анаэробами полости рта, легионеллой. Их особенностью служит постепенное развитие симптоматики, доминирование внелегочных проявлений. Например, легионеллезная пневмония сопровождается неврологическими проявлениями, дисфункцией печени, диареей. У пожилых лиц бактериальная пневмония отличается затяжным течением с длительным субфебрилитетом, заметным ухудшением самочувствия, выраженной одышкой, обострением сопутствующих заболеваний, дисфункцией ЦНС.
Ассоциированные симптомы: Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Высокая температура тела. Вязкая мокрота. Желтая мокрота. Зловонная мокрота. Изменение аппетита. Кашель. Лейкоцитоз. Ломота в теле. Мокрота. Недомогание. Одышка. Озноб. Отсутствие аппетита. Понос (диарея). Фебрильная температура тела.
Диагностика
При осмотре больного бактериальной пневмонией отмечается бледность, цианоз, тяжелое дыхание; при пальпации – усиление голосового дрожания со стороны поражения; при перкуссии – укорочение и притупление легочного звука; при аускультации – усиление бронхофонии, жесткое или бронхиальное дыхание, влажные мелкопузырчатые хрипы и шум трения плевры. Синдром воспаления при бактериальной пневмонии подтверждается лейкоцитозом со сдвигом формулы влево, лимфопенией, умеренным или значительным повышением СОЭ, появлением С-реактивного белка.
Рентгенография легких в прямой и боковой проекциях определяет наличие, локализацию и протяженность участков воспаления и деструкции легочной ткани, наличие плеврального выпота. Установить потенциального возбудителя бактериальной пневмонии помогает микроскопия, а также культуральный посев мокроты и промывных вод бронхов.
При одышке и хронической легочной патологии изучается ФДВ, при тяжелом осложненном течении бактериальной пневмонии исследуется газовый состав артериальной крови для оценки уровня гипоксемии и гиперкапнии, насыщения Hb кислородом. Дополнительно проводится посев крови на стерильность, анализ плеврального выпота, ИФА.
Спиральная КТ и МРТ легких применяются при дифференциации диагноза. При диагностике бактериальной пневмонии требуется исключить инфильтративный туберкулез, рак легкого, инфаркт легкого, эозинофильный инфильтрат, застойную сердечную недостаточность, ателектаз легкого.
Лечение
Лечение бактериальной пневмонии в зависимости от степени тяжести проводится амбулаторно или в условиях стационара, при необходимости в отделении ИТ. В лихорадочный период рекомендован постельный режим, обильное питье, легко усваиваемое полноценное питание.
Этиотропная противомикробная терапия назначается эмпирически с коррекцией после идентификации возбудителя и получения антибиотикограммы. При бактериальной пневмонии применяются аминопенициллины, макролиды, цефалоспорины в виде монотерапии или сочетания нескольких антимикробных препаратов. При нетяжелой внебольничной пневмонии назначаются пероральные и внутримышечные формы препаратов, при тяжелом течении целесообразно их внутривенное введение; длительность лечения составляет 10-14 дней. При пневмонии, вызванной стафилококками, энтеробактериями и легионеллой необходим более длительный курс антибиотикотерапии, составляющий 14-21 день. При аспирационной и госпитальной бактериальной пневмонии дополнительно используются фторхинолоны, карбапенемы, комбинации с аминогликозидами, линкозамидами и метронидазолом.
В осложненных случаях проводится дезинтоксикационная и иммунотерапия, коррекция микроциркуляторных нарушений и диспротеинемии, кислородотерапия. Могут назначаться жаропонижающие средства, анальгетики, глюкокортикоиды, сердечные препараты. Больным с бронхообструктивной патологией показана аэрозольтерапия с бронхо- и муколитическими средствами. При абсцедировании проводится санационная бронхоскопия с использованием растворов антисептиков, антибиотиков, муколитиков. Рекомендуются дыхательные упражнения, массаж, физиопроцедуры. Показано наблюдение терапевта и пульмонолога, санаторно-курортное лечение.
Прогноз бактериальной пневмонии обусловлен тяжестью процесса, адекватностью антибиотикотерапии. Летальность при бактериальной пневмонии достигает 9% (при нозокомиальной форме – 20%, у пожилых пациентов – 30%, в осложненных случаях – до 50%).
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
- Причины
- Диагностика
- Лечение
Краткое описание
Пневмонии — группа различных по этиологии, патогенезу и морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражение респираторных отделов лёгких с обязательным наличием внутриальвеолярной экссудации. Бактериальная пневмония — пневмония бактериальной этиологии.
Код по международной классификации болезней МКБ-10:
- J13 Пневмония, вызванная streptococcus pneumoniae
- J14 Пневмония, вызванная haemophilus influenzae [палочкой афанасьева-пфейффера]
- J15 Бактериальная пневмония, не классифицированная в других рубриках
- J17.0 Пневмония при бактериальных болезнях, классифицированных в других рубриках
Классификация • По условиям, в которых развилось заболевание •• Внебольничная пневмония — приобретённая вне лечебного учреждения (синонимы: домашняя, амбулаторная) •• Нозокомиальная пневмония — приобретённая в лечебном учреждении (синонимы: госпитальная, внутрибольничная) •• Аспирационная пневмония •• Пневмония у лиц с тяжёлыми дефектами иммунитета (врождённым иммунодефицитом, ВИЧ – инфекцией, ятрогенной иммунодепрессией и др.) • По течению •• Лёгкая — не требующая госпитализации •• Тяжёлая — необходима госпитализация.
Частота • 236,2 случая на 100 000 подростков 15–17 лет • 522,8 случая на 100 000 населения до 14 лет • Внебольничная пневмония — 1200 случаев на 100 000 населения в год • Госпитальная пневмония — 800 случаев на 100 000 госпитализаций в год. Преобладающий возраст — моложе 20 и старше 60 лет. Преобладающий пол — существенных различий по полу не выявлено.
Этиология • Streptococcus pneumoniae — наиболее часто (30–50%) • Haemophilus influenzae (10–20%) • Атипичные патогены — Chlamidophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila (8–25%) • К типичным, но редким (3–5%) относят Staphylococcus aureus, Klebsiella pneumoniae (реже другие энтеробактерии) • Moraxella catarrhalis (Branhamella catarrhalis) • Наиболее часто внебольничную пневмонию вызывают пневмококки (их чувствительность к пенициллину во многих странах существенно снижена) • В очень редких случаях внебольничной пневмонии — Pseudomonas aeruginosa (при муковисцидозе, бронхоэктазах), у лиц с выраженным иммунодефицитом — Pneumocystis carinii • Escherichia coli • Анаэробные микроорганизмы • Атипичные пневмонии.
Причины
Факторы риска • Недавно перенесённая ОРВИ • Почечная недостаточность • Сердечно – сосудистые заболевания • ХОБЛ • Иммунодефицитные состояния: СД, хронический алкоголизм, СПИД, злокачественные новообразования • Дисбактериоз • Факторы риска госпитальной пневмонии •• ИВЛ •• Ранний послеоперационный период •• Дисбактериоз • Факторы риска аспирационной пневмонии •• Нарушения сознания •• Судорожные припадки •• Заболевания ЦНС •• Наркоз •• Рефлюкс – эзофагит.
Патогенез. Основные патогенетические механизмы • Аспирация секрета ротоглотки (основной путь инфицирования) • Вдыхание аэрозоля, содержащего микроорганизмы • Гематогенное распространение патогенов из внелёгочного очага инфекции (например, при эндокардите, при септическом тромбофлебите) • Непосредственное распространение инфекции из соседних поражённых органов (например, при абсцессе печени) или в результате ранения и инфицирования органов грудной клетки.
Патоморфология. Сегментарное, долевое или многоочаговое перибронхиальное уплотнение со стадиями красного (внутриальвеолярная экссудация и диапедез эритроцитов), а затем серого (фиброзная организация внутриальвеолярного экссудата) опеченения.
Клиническая картина.
• Жалобы •• Кашель со слизисто – гнойной (иногда «ржавой») мокротой •• Боли в груди при дыхании (при сопутствующем плеврите) •• Одышка •• Слабость, быстрая утомляемость •• Ночная потливость.
• Интоксикационный синдром •• Лихорадка •• Тахикардия •• Тахипноэ •• Гипергидроз •• Миалгии •• Головные боли •• Анорексия.
• Данные объективного исследования •• Цианоз •• Перкуссия: притупление перкуторного звука, обусловленное инфильтратом или плевральным выпотом •• Аускультация ••• Влажные мелкопузырчатые хрипы и/или крепитация (выслушивается на вдохе) ••• При обширной инфильтрации или плевральном выпоте дыхание ослаблено ••• Шум трения плевры при сухом плеврите •• При тяжёлом течении возможны появление менингеальных знаков и нарушение сознания (например, дезориентация и беспокойство) •• В 20% случаев объективные признаки могут быть слабо выражены или отсутствовать.
Лабораторные исследования • Лейкоцитоз со сдвигом лейкоцитарной формулы влево •• Лейкоцитоз более 10–12109/л характерен для бактериальной инфекции •• Значения более 25109/л или лейкопения ниже 3109/л указывают на плохой прогноз • Гипонатриемия • Повышение активности трансаминаз • Бактериологическое исследование крови для выявления возбудителя (положительный результат у 20–30% пациентов с внебольничной пневмонией, особенно до начала антибактериальной терапии) • На высоте активного воспаления и интоксикации в моче может появляться белок • Бактериологическое и бактериоскопическое исследования мокроты: микроскопия мазка, окрашенного по Граму, и посев мокроты, получаемой при глубоком откашливании • Бактериологическое исследование материала, полученного при бронхоальвеолярном лаваже и плевроцентезе • При наличии плеврального выпота и проведении плевральной пункции — исследование плевральной жидкости: подсчёт лейкоцитов с лейкоцитарной формулой, определение рН, содержания белка, ЛДГ, микроскопия мазка, окрашенного по Граму, посев на аэробные, анаэробные бактерии и микобактерии • Исследование иммунного статуса у лиц с предполагаемым иммунодефицитом.
Специальные исследования • Рентгенография органов грудной клетки — обязательный метод исследования при пневмонии, позволяющий визуализировать участки инфильтрации лёгочной ткани (учитывают форму, размеры и локализацию), оценить динамику процесса •• Распространённость инфильтрации, наличие плеврального выпота и признаков деструкции лёгочной ткани отражают тяжесть заболевания и существенно влияют на характер лечения • КТ лёгких проводят при подозрении на деструкцию или новообразование • Фибробронхоскопия с микробиологическим и цитологическим исследованием биоптата — при подозрении на туберкулёз и опухолевые заболевания • Исследование ФВД — для дифференциальной диагностики с синдромом респираторного дистресса • При обширной инфильтрации, массивном плевральном выпоте, наличии ХОБЛ целесообразна оценка газов артериальной крови, что может быть основанием для госпитализации и низкопоточной оксигенации • Исследование газов капиллярной крови малоинформативно.
Диагностика
Диагностическая тактика, алгоритмы диагностики. Диагноз пневмонии считают определённым при наличии у больного рентгенологически подтверждённой инфильтрации лёгочной ткани и не менее двух признаков из числа следующих: • острое лихорадочное начало заболевания (температура тела более 38 °С); • кашель с мокротой; • выслушивание локальной крепитации, укорочения перкуторного звука; • лейкоцитоз более 10109/л и/или сдвиг лейкоцитарной формулы влево более 10%.
Дифференциальная диагностика • Пневмонии небактериальной этиологии (вирусные, грибковые, вызванные простейшими) • Туберкулёз (исследование не менее трёх мазков мокроты, окрашенных по Цилю–Нильсену, посев мокроты, ПЦР – диагностика) • Инфаркт лёгкого (ТЭЛА) • Облитерирующий бронхиолит • Контузия лёгких • Лёгочные васкулиты • Острый саркоидоз • Экзогенный аллергический альвеолит • Эозинофильный инфильтрат • Опухоли лёгких • Другие состояния, способные вызывать синдром инфильтрации на рентгенограммах органов грудной клетки.
Лечение
ЛЕЧЕНИЕ
Диета. Полноценная диета с достаточным содержанием белков и повышенным содержанием витаминов А, С, группы В • Ограничение углеводов до 200–250 г/сут, поваренной соли до 4–6 г/сут и увеличение доли молочных продуктов • Введение достаточного количества жидкости (1500–1700 мл/сут) • Насыщение рациона продуктами, богатыми витамином Р (черноплодной рябиной, шиповником, чёрной смородиной, лимоном) • Включение продуктов, богатых витаминами группы В (мяса, рыбы, дрожжей, отвара из пшеничных отрубей), препятствует подавлению антибиотиками микрофлоры кишечника • Продукты, богатые никотиновой кислотой • Продукты, богатые витаминами А и – каротином (морковь, красные овощи и фрукты) способствуют регенерации эпителия дыхательных путей. Рекомендуют фруктовые и овощные соки • Пищу дают в измельчённом и жидком виде, приём пищи 6–7 р/сут • Энергетическая ценность от 1600 ккал/сут с повышением по мере выздоровления до 2800 ккал/сут.
Показания к госпитализации • Возраст младше 16 или старше 60 лет • Сопутствующие заболевания (например, болезни бронхолёгочной системы или ССС, недостаточность кровообращения IIа и выше, СД, тиреотоксикоз) • Физикальные признаки: ЧДД более 30 в минуту, диастолическое АД менее 90 мм рт.ст., пульс более 125 в минуту, температура тела менее 35 °С или 40 °С и более, нарушения сознания • Лабораторные данные: количество лейкоцитов в периферической крови менее 4,0109/л или более 30,0109/л, насыщение артериальной крови кислородом менее 92% (по данным пульсоксиметрии), paO2 менее 60 мм рт.ст. и/или paСO2 больше 50 мм рт.ст. при дыхании комнатным воздухом, содержание креатинина сыворотки крови выше 176,7 мкмоль/л или азота мочевины выше 7,0 ммоль/л, Ht менее 30% или содержание Hb ниже 90 г/л • Рентгенологические данные: пневмоническая инфильтрация более чем одной доли, наличие полостей распада, плевральный выпот, быстрое прогрессирование очагово – инфильтративных изменений в лёгких (увеличение размеров инфильтрации более 50% в течение 2 сут) • Внелёгочные очаги инфекции (менингит, септический артрит и др.) • Сепсис или полиорганная недостаточность с метаболическим ацидозом (pH <7,35), коагулопатией • Невозможность адекватного ухода и выполнения всех врачебных назначений в домашних условиях • Отсутствие эффекта от амбулаторного лечения в течение 3 сут, длительное сохранение интоксикационного синдрома • Предпочтение пациента и/или членов его семьи.
Лекарственная терапия.
Основа лечения — антибактериальная терапия. Её начинают с момента постановки диагноза, но после забора материала для бактериоскопического и бактериологического исследований мокроты. В домашних условиях, а также в стационаре в первые дни заболевания (до получения результатов бактериологических исследований) препараты подбирают эмпирически. После получения результатов бактериологического исследования лечение проводят с учётом чувствительности возбудителя к ЛС •• Лечение внебольничной пневмонии в амбулаторных условиях ••• Лицам до 60 лет без сопутствующих заболеваний назначают амоксициллин (500 мг 3 р/сут) или амоксициллин+клавулановая кислота, либо макролиды (спирамицин, кларитромицин, азитромицин, мидекамицин и др.), или пневмотропные фторхинолоны (левофлоксацин) ••• При нетяжёлой пневмонии у пациентов старше 60 лет и/или с сопутствующими заболеваниями начинают лечение с амоксициллина/клавуланата или цефуроксима, альтернативой служит левофлоксацин ••• При невозможности приёма препаратов внутрь применяют парентеральное введение цефтриаксона ••• Эффект лечения оценивают через 48–72 ч прежде всего по снижению температуры тела. В связи с этим не следует применять НПВС в этот период без особых показаний. Если температура и интоксикационный синдром не уменьшаются, показана смена антибиотика с повторной оценкой целесообразности госпитализации пациента •••• Если применяли амоксициллин — переходят на макролиды, если применяли амоксициллин+клавулановая кислота или цефуроксим — на левофлоксацин, если применяли макролиды — на амоксициллин+клавулановая кислота или левофлоксацин ••• Антибактериальную терапию прекращают при стойкой нормализации температуры на 3–4 – е сутки •• Лечение в стационаре ••• При нетяжёлом течении пневмонии терапию начинают с внутривенного введения ампициллина (либо амоксициллина/клавуланата, цефуроксима, цефотаксима или цефтриаксона) с переходом на приём внутрь препаратов той же группы (ступенчатая терапия) ••• При тяжёлой пневмонии лечение начинают с внутривенного введения макролида (эритромицина, спирамицина, кларитромицина) в сочетании с внутривенным – лактамным препаратом (амоксициллином/клавуланатом, цефотаксимом, цефтриаксоном) ••• Альтернативной может быть внутривенное введение сочетания цефалоспоринов III поколения с ранними фторхинолонами (ципрофлоксацином, офлоксацином) либо внутривенное введение новых фторхинолонов (левофлоксацина, моксифлоксацина) •• Лечение внутрибольничной пневмонии в общих палатах: назначают в/в амоксициллин+клавулановая кислота, ампициллин/сульбактам либо цефалоспорины II–III поколений, альтернатива — новые фторхинолоны (левофлоксацин, моксифлоксацин), карбапенемы, цефоперазон+сульбактам, цефепим; в отделениях и палатах интенсивной терапии — карбапенемы, цефепим либо цефоперазон+сульбактам, тикарциллин+клавулановая кислота, пиперациллин/тазобактам •• При лечении аспирационной пневмонии рекомендованы внутривенные формы цефалоспоринов III–IV поколений, левофлоксацин, моксифлоксацин, тикарциллин+клавулановая кислота, пиперациллин/тазобактам, амоксициллин+клавулановая кислота, ампициллин/сульбактам. Лицам с заболеваниями пародонта или алкоголизмом — сочетание цефалоспоринов III–IV поколений с метронидазолом или линкомицином •• При лечении пневмонии у больных СПИДом рекомендованы внутривенные комбинации ко – тримоксазола с амоксициллином и итраконазолом (или флуконазолом) •• При деструктивной пневмонии (или образовании абсцесса) применяют в/в амоксициллин+клавулановая кислота, ампициллин/сульбактам, цефоперазон+сульбактам либо карбапенемы, тикарциллин+клавулановая кислота, пиперациллин+сульбактам, сочетание линкомицина с аминогликозидом; комбинацию бензилпенициллин+метронидазол с переходом на сочетание амоксициллин+метронидазол внутрь (ступенчатая терапия). Длительность терапии составляет 3–4 нед и более.
• Тактика антибактериальной терапии после получения результатов бактериологических исследований, если не определена чувствительность микроорганизмов к антибиотикам •• При поражении пневмококками — бензилпенициллин 1–2 млн ЕД в/м каждые 4 ч, эритромицин 500 мг каждые 6 ч, рокситромицин 150 мг 2 р/сут или азитромицин 500 мг 1 р/сут. При резистентных штаммах — цефотаксим, цефтриаксон, имипенем+циластатин •• При поражении H. influenzae — ко – тримоксазол по 2 таблетки каждые 12 ч. Препараты резерва: цефалоспорины II и III поколений (цефуроксим 0,25–1 г в/в каждые 12 ч, цефаклор 0,5–1 г внутрь каждые 6 ч), хлорамфеникол 0,5–1 г каждые 6 ч, амоксициллин+клавулановая кислота •• При поражении Staphylococcus aureus — оксациллин 6–10 г/сут, цефалоспорины I поколения или клиндамицин по 600–800 мг в/в каждые 6–8 ч. При резистентных штаммах — ванкомицин •• При поражении Кlebsiella — аминогликозиды, цефалоспорины III поколения (цефотаксим по 2 г в/в каждые 6 ч, цефтазидим по 2 г в/в каждые 8 ч; цефтриаксон по 2 г в/в каждые 12 ч), производные фторхинолона (ципрофлоксацин по 500–750 мг 2 р/сут), имипенем+циластатин по 1 г 2 р/сут •• При поражении Escherichia coli — аминогликозиды, цефалоспорины II и III поколений. Альтернативные препараты — производные фторхинолона, имипенем+циластатин, хлорамфеникол •• При поражении Pseudomonas aeruginosa — сочетание аминогликозида и карбенициллина или цефтазидима, азлоциллин или имипенем+циластатин •• При поражении Enterococci — сочетание ампициллина и гентамицина •• При поражении Moraxella catarrhalis — цефалоспорины II поколения или амоксициллин+клавулановая кислота, ко – тримоксазол, кларитромицин •• При поражении Acinetobacter — имипенем+циластатин или аминогликозиды, ко – тримоксазол.
• Отхаркивающие средства •• Средства, стимулирующие отхаркивание ••• Препараты прямого действия, например калия йодид ••• Препараты рефлекторного действия, например настой травы термопсиса, препараты из корня солодки и др. •• Муколитические препараты, например ацетилцистеин, трипсин, бромгексин, амброксол.
• Оксигенотерапия для пациентов с цианозом, гипоксией, одышкой.
Хирургическое лечение пневмонии не проводят. Вопрос о хирургическом вмешательстве возникает при формировании абсцесса, особенно хронического, либо при осложнении пневмонии эмпиемой плевры.
Контроль эффективности лечения • Клинические показатели •• Лихорадка •• Одышка •• Кашель • Рентгенологическая динамика (отстаёт от клинической) • Бактериологическое исследование мокроты — при неэффективности лечения.
Осложнения • Плевральный выпот (осложнённый и неосложнённый) • Деструкция/абсцедирование лёгочной ткани • Острый респираторный дистресс – синдром • Острая дыхательная недостаточность • Инфекционно – септический шок • Эмпиема плевры.• Вторичная бактериемия, сепсис, очаг гематогенной диссеминации • Перикардит, миокардит • Нефрит.
Профилактика • Профилактика аспирации у лежачих больных • Рациональное использование антибиотиков • Ежегодная вакцинация против гриппа лиц из групп высокого риска • Поливалентная пневмококковая вакцина (в России в настоящее время отсутствует) рекомендована людям старше 65 лет и детям старше 2 лет со следующими факторами риска •• Дисфункция селезёнки или аспления •• Лимфогранулематоз •• Множественная миелома •• Цирроз печени •• Хронический алкоголизм •• Почечная недостаточность •• Иммунодефицит.
Возрастные особенности • Дети •• Преобладает очагово – сливной характер поражения •• В клинической картине — острое начало, тяжёлая интоксикация на фоне слабого (или отсутствия) болевого синдрома, выраженная аускультативная картина •• Динамика на фоне антибактериального лечения — быстрый положительный эффект •• Высокая смертность у детей до 1 года • Пожилые и старики: заболеваемость и смертность повышены в возрасте старше 70 лет, особенно при сопутствующей патологии или наличии факторов риска.
Особенности у беременных и кормящих • При беременности допустимо применение антибиотиков – лактамного ряда, макролидов, метронидазола; противопоказаны фторхинолоны, тетрациклины, аминогликозиды, линкосамиды, ко – тримоксазол • При грудном вскармливании допустимы с осторожностью пенициллины, цефалоспорины, азитромицин, не рекомендованы макролиды, фторхинолоны, карбапенемы, тетрациклины, линкосамиды, ко – тримоксазол.
Течение и прогноз • Зависят от тяжести течения, возбудителя, возраста пациента, времени начала лечения, адекватности стартовой терапии, состояния иммунной системы, сопутствующих заболеваний • Летальность от внебольничной пневмонии: 1–3% — среди молодых прежде здоровых людей, 15–30% — в старших возрастных группах с сопутствующими заболеваниями.
МКБ-10 • J13 Пневмония, вызванная Streptococcus pneumoniae • J14 Пневмония, вызванная Haemophilus influenzae [палочкой Афанасьева – Пфейффера] • J15 Бактериальная пневмония, не классифицированная в других рубриках • J17.0* Пневмония при бактериальных болезнях, классифицированных в других рубриках
Источник
