Код мкб легочное сердце

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Легочное сердце.
Легочное сердце
Описание
Лёгочное сердце (лат. Cor pulmonale) — увеличение и расширение правых отделов сердца в результате повышения артериального давления в малом круге кровообращения, развившееся вследствие заболеваний бронхов и лёгких, поражений лёгочных сосудов или деформаций грудной клетки.
Острое лёгочное сердце — клинический симптомокомплекс, возникающий, прежде всего, вследствие развития тромбоэмболии лёгочной артерии (ТЭЛА), а также при ряде заболеваний сердечно-сосудистой и дыхательной систем. За последние годы отмечается тенденция к росту частоты развития острого лёгочного сердца, связанная с увеличением случаев ТЭЛА.
Наибольшее количество ТЭЛА отмечается у больных с сердечно-сосудистыми заболеваниями (ишемическая болезнь сердца, гипертоническая болезнь, ревматические пороки сердца, флеботромбозы).
Хроническое лёгочное сердце развивается в течение ряда лет и протекает в начале без сердечной недостаточности, а затем с развитием декомпенсации. За последние годы хроническое лёгочное сердце встречается чаще, что связано с ростом заболеваемости населения острыми и хроническими пневмониями, бронхитами.
Симптомы
Острое лёгочное сердце развивается в течение нескольких часов, дней и, как правило, сопровождается явлениями сердечной недостаточности. При более медленных темпах развития наблюдается подострый вариант данного синдрома. Острое течение тромбоэмболии лёгочной артерии характеризуется внезапным развитием заболевания на фоне полного благополучия. Появляются резкая одышка, синюшность, боли в грудной клетке, возбуждение. Тромбоэмболия основного ствола лёгочной артерии быстро, в течение от нескольких минут до получаса, приводит к развитию шокового состояния, отека лёгких.
При прослушивании выслушивается большое количество влажных и рассеянных сухих хрипов. Может выявляться пульсация во втором—третьем межреберье слева. Характерны набухание шейных вен, прогрессирующее увеличение печени, болезненность её при прощупывании. Нередко возникает острая коронарная недостаточность, сопровождающаяся болевым синдромом, нарушением ритма и электрокардиографическими признаками ишемии миокарда. Развитие этого синдрома связано с возникновением шока, сдавлением вен, расширенным правым желудочком, раздражением нервных рецепторов лёгочной артерии.
Дальнейшая клиническая картина заболевания обусловлена формированием инфаркта миокарда, характеризуется возникновением или усилением болей в грудной клетке, связанных с актом дыхания, одышки, синюшности. Выраженность двух последних проявлений меньше по сравнению с острой фазой заболевания. Появляется кашель, обычно сухой или с отделением скудной мокроты. В половине случаев наблюдается кровохарканье. У большинства больных повышается температура тела, обычно устойчивая к действию антибиотиков. При исследовании выявляется стойкое учащение сердечного ритма, ослабление дыхания и влажные хрипы над поражённым участком лёгкого.
Подострое лёгочное сердце. Подострое лёгочное сердце клинически проявляется внезапной умеренной болью при дыхании, быстро проходящей одышкой и учащённым сердцебиением, обмороком, нередко кровохарканьем, симптомами плеврита.
Хроническое лёгочное сердце. Следует различать компенсированное и декомпенсированное хроническое лёгочное сердце.
В фазе компенсации клиническая картина характеризуется главным образом симптоматикой основного заболевания и постепенным присоединением признаков увеличения правых отделов сердца. У ряда больных выявляется пульсация в верхней части живота. Основной жалобой больных является одышка, которая обусловлена как дыхательной недостаточностью, так и присоединением сердечной недостаточности. Одышка усиливается при физическом напряжении, вдыхании холодного воздуха, в положении лёжа. Причинами болей в области сердца при лёгочном сердце являются обменные нарушения миокарда, а также относительная недостаточность коронарного кровообращения в увеличенном правом желудочке. Болевые ощущения в области сердца можно объяснить также наличием лёгочно-коронарного рефлекса вследствие лёгочной гипертензии и растяжения ствола лёгочной артерии. При исследовании часто выявляется синюшность.
Важным признаком лёгочного сердца является набухание шейных вен. В отличие от дыхательной недостаточности, когда шейные вены набухают в период вдоха, при лёгочном сердце шейные вены остаются набухшими как на вдохе, так и на выдохе. Характерна пульсация в верхней части живота, обусловленная увеличением правого желудочка.
Аритмии при лёгочном сердце бывают редко и обычно возникают в сочетании с атеросклеротическим кардиосклерозом. Артериальное давление обычно нормальное или пониженное. Одышка у части больных с выраженным снижением уровня кислорода в крови, особенно при развитии застойной сердечной недостаточности вследствие компенсаторных механизмов. Наблюдается развитие артериальной гипертонии.
У ряда больных отмечается развитие язв желудка, что связано с нарушением газового состава крови и снижением устойчивости слизистой оболочки системы желудка и 12-перстной кишки.
Основные симптомы лёгочного сердца становятся более выраженными на фоне обострения воспалительного процесса в лёгких. У больных лёгочным сердцем имеется наклонность к понижению температуры и даже при обострении пневмонии температура редко превышает 37 °C.
В терминальной стадии нарастают отёки, отмечается увеличение печени, снижение количества выделяемой мочи, возникают нарушения со стороны нервной системы (головные боли, головокружение, шум в голове, сонливость, апатия), что связано с нарушением газового состава крови и накоплением недоокисленных продуктов.
Ассоциированные симптомы: Боль в груди справа. Боль в грудной клетке. Гнойная мокрота. Кровохарканье. Одышка.
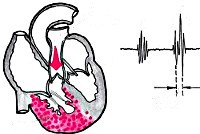
Легочное сердце
Причины
Основными причинами этого состояния являются:
1. Массивная тромбоэмболия в системе лёгочной артерии;
2. Клапанный пневмоторакс;
3. Тяжёлый затяжной приступ бронхиальной астмы;
4. Распространённая острая пневмония.
При повторных тромбоэмболиях мелких ветвей лёгочной артерии (тромбы, эмболы, яйца паразитов и ), раковом лимфангиите, ботулизме, миастении может развиваться острое лёгочное сердце с подострым течением. К числу факторов, способствующих развитию тромбоэмболии лёгочной артерии, следует отнести повышение артериального давления в малом круге кровообращения, застойные явления в малом круге кровообращения, повышение свёртываемости и угнетение противосвёртывающей системы крови, нарушение в системе микроциркуляции малого круга кровообращения, атеросклероз и васкулиты в системе лёгочной артерии, малоподвижность при длительном постельном режиме, оперативные вмешательства на венах таза и нижних конечностей.
Лечение
При развитии шокового состояния и наступлении клинической смерти нужно провести реанимационные мероприятия в полном объеме (массаж сердца, интубация, ИВЛ). Если реанимационные мероприятия прошли успешно, необходима срочная операция с целью удаления тромба из ствола легочной артерии или введения тромболитических препаратов в легочную артерию через зонд.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
I26-I28 Легочное сердце и нарушения легочного кровообращения.
Описание
Лёгочное сердце (лат. Cor pulmonale) — увеличение и расширение правых отделов сердца в результате повышения артериального давления в малом круге кровообращения, развившееся вследствие заболеваний бронхов и лёгких, поражений лёгочных сосудов или деформаций грудной клетки.
Острое лёгочное сердце — клинический симптомокомплекс, возникающий, прежде всего, вследствие развития тромбоэмболии лёгочной артерии (ТЭЛА), а также при ряде заболеваний сердечно-сосудистой и дыхательной систем. За последние годы отмечается тенденция к росту частоты развития острого лёгочного сердца, связанная с увеличением случаев ТЭЛА.
Наибольшее количество ТЭЛА отмечается у больных с сердечно-сосудистыми заболеваниями (ишемическая болезнь сердца, гипертоническая болезнь, ревматические пороки сердца, флеботромбозы).
Хроническое лёгочное сердце развивается в течение ряда лет и протекает в начале без сердечной недостаточности, а затем с развитием декомпенсации. За последние годы хроническое лёгочное сердце встречается чаще, что связано с ростом заболеваемости населения острыми и хроническими пневмониями, бронхитами.
Симптомы
Острое лёгочное сердце развивается в течение нескольких часов, дней и, как правило, сопровождается явлениями сердечной недостаточности. При более медленных темпах развития наблюдается подострый вариант данного синдрома. Острое течение тромбоэмболии лёгочной артерии характеризуется внезапным развитием заболевания на фоне полного благополучия. Появляются резкая одышка, синюшность, боли в грудной клетке, возбуждение. Тромбоэмболия основного ствола лёгочной артерии быстро, в течение от нескольких минут до получаса, приводит к развитию шокового состояния, отека лёгких.
При прослушивании выслушивается большое количество влажных и рассеянных сухих хрипов. Может выявляться пульсация во втором—третьем межреберье слева. Характерны набухание шейных вен, прогрессирующее увеличение печени, болезненность её при прощупывании. Нередко возникает острая коронарная недостаточность, сопровождающаяся болевым синдромом, нарушением ритма и электрокардиографическими признаками ишемии миокарда. Развитие этого синдрома связано с возникновением шока, сдавлением вен, расширенным правым желудочком, раздражением нервных рецепторов лёгочной артерии.
Дальнейшая клиническая картина заболевания обусловлена формированием инфаркта миокарда, характеризуется возникновением или усилением болей в грудной клетке, связанных с актом дыхания, одышки, синюшности. Выраженность двух последних проявлений меньше по сравнению с острой фазой заболевания. Появляется кашель, обычно сухой или с отделением скудной мокроты. В половине случаев наблюдается кровохарканье. У большинства больных повышается температура тела, обычно устойчивая к действию антибиотиков. При исследовании выявляется стойкое учащение сердечного ритма, ослабление дыхания и влажные хрипы над поражённым участком лёгкого.
Подострое лёгочное сердце. Подострое лёгочное сердце клинически проявляется внезапной умеренной болью при дыхании, быстро проходящей одышкой и учащённым сердцебиением, обмороком, нередко кровохарканьем, симптомами плеврита.
Хроническое лёгочное сердце. Следует различать компенсированное и декомпенсированное хроническое лёгочное сердце.
В фазе компенсации клиническая картина характеризуется главным образом симптоматикой основного заболевания и постепенным присоединением признаков увеличения правых отделов сердца. У ряда больных выявляется пульсация в верхней части живота. Основной жалобой больных является одышка, которая обусловлена как дыхательной недостаточностью, так и присоединением сердечной недостаточности. Одышка усиливается при физическом напряжении, вдыхании холодного воздуха, в положении лёжа. Причинами болей в области сердца при лёгочном сердце являются обменные нарушения миокарда, а также относительная недостаточность коронарного кровообращения в увеличенном правом желудочке. Болевые ощущения в области сердца можно объяснить также наличием лёгочно-коронарного рефлекса вследствие лёгочной гипертензии и растяжения ствола лёгочной артерии. При исследовании часто выявляется синюшность.
Важным признаком лёгочного сердца является набухание шейных вен. В отличие от дыхательной недостаточности, когда шейные вены набухают в период вдоха, при лёгочном сердце шейные вены остаются набухшими как на вдохе, так и на выдохе. Характерна пульсация в верхней части живота, обусловленная увеличением правого желудочка.
Аритмии при лёгочном сердце бывают редко и обычно возникают в сочетании с атеросклеротическим кардиосклерозом. Артериальное давление обычно нормальное или пониженное. Одышка у части больных с выраженным снижением уровня кислорода в крови, особенно при развитии застойной сердечной недостаточности вследствие компенсаторных механизмов. Наблюдается развитие артериальной гипертонии.
У ряда больных отмечается развитие язв желудка, что связано с нарушением газового состава крови и снижением устойчивости слизистой оболочки системы желудка и 12-перстной кишки.
Основные симптомы лёгочного сердца становятся более выраженными на фоне обострения воспалительного процесса в лёгких. У больных лёгочным сердцем имеется наклонность к понижению температуры и даже при обострении пневмонии температура редко превышает 37 °C.
В терминальной стадии нарастают отёки, отмечается увеличение печени, снижение количества выделяемой мочи, возникают нарушения со стороны нервной системы (головные боли, головокружение, шум в голове, сонливость, апатия), что связано с нарушением газового состава крови и накоплением недоокисленных продуктов.
Причины
Основными причинами этого состояния являются:
1. Массивная тромбоэмболия в системе лёгочной артерии;
2. Клапанный пневмоторакс;
3. Тяжёлый затяжной приступ бронхиальной астмы;
4. Распространённая острая пневмония.
При повторных тромбоэмболиях мелких ветвей лёгочной артерии (тромбы, эмболы, яйца паразитов и ), раковом лимфангиите, ботулизме, миастении может развиваться острое лёгочное сердце с подострым течением. К числу факторов, способствующих развитию тромбоэмболии лёгочной артерии, следует отнести повышение артериального давления в малом круге кровообращения, застойные явления в малом круге кровообращения, повышение свёртываемости и угнетение противосвёртывающей системы крови, нарушение в системе микроциркуляции малого круга кровообращения, атеросклероз и васкулиты в системе лёгочной артерии, малоподвижность при длительном постельном режиме, оперативные вмешательства на венах таза и нижних конечностей.
Лечение
При развитии шокового состояния и наступлении клинической смерти нужно провести реанимационные мероприятия в полном объеме (массаж сердца, интубация, ИВЛ). Если реанимационные мероприятия прошли успешно, необходима срочная операция с целью удаления тромба из ствола легочной артерии или введения тромболитических препаратов в легочную артерию через зонд.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив
Также:
E-026
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Легочная эмболия без упоминания об остром легочном сердце (I26.9)
Общая информация
Краткое описание
Тромбоэмболия легочной артерии (ТЭЛА) – внезапная закупорка основного ствола или ветвей легочной артерии эмболом (тромбом) с последующим прекращением кровоснабжения легочной паренхимы.
Код протокола: E-026 “Тромбоэмболия легочной артерии”
Профиль: скорая медицинская помощь
Цель этапа: восстановление функции всех жизненно важных систем и органов.
Код (коды) по МКБ-10:
I26 Легочная эмболия
Включено: легочный (ая) (артерии) (вены):
– инфаркт;
– тромбоз;
– тромбоэмболия
Исключено – осложняющая:
– аборт (O03-O07)
внематочную или молярную беременность (O00-O07, O08.2):
– беременность, роды и послеродовой период (O88.-)
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Классификация (Ю.В. Аншелевич, Т.А. Сорокина, 1983) по вариантам развития:
1. Острая форма – внезапное начало с болью за грудиной, одышкой, падением артериального давления, признаками острого легочного сердца.
2. Подострая форма – прогрессирующая дыхательная и правожелудочковая недостаточность и признаки инфаркта легкого, кровохарканье.
3. Рецидивирующая форма – повторные эпизоды одышки, обмороки, признаки инфаркта легкого.
По степени окклюзии легочной артерии:
1. Небольшая – менее 30% общей площади сечения сосудистого русла (одышка, тахипноэ, головокружение, чувство страха).
2. Умеренная – 30-50% (боль в груди, тахикардия, снижение артериального давления, резкая слабость, признаки инфаркта легкого, кашель, кровохарканье).
3. Массивная – более 50% (острая правожелудочковая недостаточность, обструктивный шок, набухание шейных вен).
4. Сверхмассивная – более 70% (внезапная потеря сознания, диффузный цианоз верхней половины тела, остановка кровообращения, судороги, остановка дыхания).
Наиболее частые источники:
1. Тромбы из вен нижних конечностей (в основном подвздошно-бедренный сегмент – 90%) и глубоких вен малого таза. Тромбоз глубоких вен голени осложняется ТЭЛА лишь в 5%, тромбоз поверхностных вен практически не осложняется ТЭЛА.
2. Тромбы из правых отделов сердца.
Факторы и группы риска
– пожилой и старческий возраст;
– гиподинамия;
– иммобилизация нижней конечности в течение последних 12 недель или ее паралич;
– постельный режим более 3 дней;
– перенесенные операции (особенно на органах таза, живота и нижних конечностей), переломы нижних конечностей;
– злокачественные новообразования;
– ожирение;
– варикозная болезнь;
– беременность, ранний послеродовый период и оперативное родоразрешение;
– сердечная недостаточность, клапанный порок сердца;
– мерцательная аритмия;
– сепсис;
– нефротический синдром;
– применение пероральных контрацептивов, диуретиков в высоких дозах, заместительная гормональная терапия;
– инфаркт миокарда;
– инсульт;
– гепарининдуцированная тромбоцитопения;
– эритремия;
– системная красная волчанка;
– наследственные факторы – дефицит антитромбина III, протеинов С и S, дисфибриногенемия.
Диагностика
Диагностические критерии
ТЭЛА сопровождается выраженными кардиореспираторными нарушениями, а при окклюзии мелких ветвей – геморрагическим уплотнением легочной паренхимы (часто с последующим некрозом), называемым инфарктом легкого.
– внезапная одышка (ортопноэ нехарактерно);
– страх;
– резкая слабость, головокружение.
При развитии инфаркта легкого – кашель, боль в груди (чаще связанная с актом дыхания при возникновении фибринозного плеврита), кровохарканье.
При осмотре определяется:
1. Набухание и пульсация шейных вен.
2. Расширение границ сердца вправо.
3. Эпигастральная пульсация, усиливающаяся на вдохе.
4. Акцент и раздвоение II тона на легочной артерии.
5. Ослабленное дыхание и/или мелкопузырчатые хрипы на ограниченном участке, возможны сухие хрипы.
6. Шум трения плевры.
7. Увеличение печени.
8. Цианоз различной выраженности.
9. Гипертермия (даже при коллапсе) выше 37,8°С (постоянная) на 2-3 сутки.
10. Тахипноэ более 20 в минуту.
11. Боль в груди.
12. Кашель (в отсутствие ХОБЛ непродуктивный).
13. Тахикардия более 100 в минуту.
14. Кровохарканье (обычно прожилки крови в мокроте).
15. Повышение альвеолярно-артериальной разницы (рО2).
Критерии вероятности тромбоза глубоких вен:
1. Рак (легкого, предстательной железы, поджелудочной железы), диагностированный в предыдущие 6 мес.
2. Иммобилизация нижней конечности в результате паралича или гипсовой повязкой.
3. Отек голени и бедра.
4. Постельный режим более 3 дней или операция в предыдущие 4-6 нед.
5. Местная болезненность при пальпации в проекции глубоких вен.
6. Односторонний отек голени более чем на 3 см.
7. Односторонние ограниченные отеки.
8. Расширенные поверхностные вены.
1. При наличии 3 и более перечисленных признаков – высокая.
2. 2 признаков – умеренная.
3. Менее 2 признаков – низкая или альтернативный диагноз.
Электрокардиографическая диагностика ТЭЛА:
1. P-pulmonale (перегрузка правого предсердия).
2. Поворот электрической оси сердца вправо (синдром Мак-Джина-Уайта – глубокий зубец S в I стандартном отведении, глубокий зубец Q и отрицательный зубец T в III отведении).
3. Смещение переходной зоны влево.
4. Перегрузка правого предсердия.
5. Острое развитие полной блокады правой ветви пучка Гиса.
6. Инфарктоподобные изменения – элевация ST в отведениях II III aVF и/или подъем ST в V1-4 (в отличие от инфаркта миокарда для ТЭЛА не характерны реципрокные изменения).
7. Инверсия Т в правых (V1-3) грудных отведениях.
В 20% случаев ТЭЛА не вызывает изменений на ЭКГ.
Перечень основных и дополнительных диагностических мероприятий:
1. Оценка общего состояния и жизненно важных функций – сознания, дыхания (тахипноэ более 20 в мин.) и кровообращения.
2. Положение больного – чаще горизонтальное, без стремления занять более возвышенное положение или сесть.
3. Определение признаков легочной гипертензии и острого легочного сердца – набухание и пульсация шейных вен; расширение границ сердца вправо; эпигастральная пульсация, усиливающаяся на вдохе; акцент и раздвоение II тона на легочной артерии; увеличение печени.
4. Исследование пульса, измерение частоты сердечных сокращений, измерение артериального давления – возможна тахикардия, аритмия, гипотония.
5. Аускультация легких – ослабленное дыхание и/или мелкопузырчатые хрипы на ограниченном участке, возможны сухие хрипы.
6. Уточнение наличия сочетанных симптомов – боли в груди, кашля и кровохарканья, гипертермии.
7. Осмотр нижних конечностей для выявления признаков флеботромбоза и тромбофлебита – асимметричный отек нижней конечности; асимметрия окружности голени и бедра на уровне 15 см над наколенником; изменение цвета кожных покровов (покраснение, усиление рисунка подкожных вен); болезненность при пальпации по ходу вен; болезненность и уплотнение икроножных мышц.
8. Регистрация ЭКГ – острое появление типичных ЭКГ-признаков ТЭЛА.
Дифференциальный диагноз
Дифференциальная диагностика ТЭЛА, сердечной и бронхиальной астмы
| Признак | ТЭЛА | Сердечная астма | Бронхиальная астма |
| Анамнез | Тромбофлебит, длительная иммобилизация, хирургическое вмешательство | Заболевания сердца, артериальная гипертензия, хроническая сердечная недостаточность | Заболевания легких, астматический бронхит |
| Внешний вид | Резкий цианоз кожи верхней половины тела | Акроцианоз, гипергидратация тканей | Разлитой цианоз, гипогидратация тканей |
| Кисти и стопы | Холодный | Чаще холодные | Теплые |
Положение в постели | Сидя или лежа | Только сидя | Сидя или стоя с упором на руки |
Характер одышки | Инспираторная, «не надышаться» | Инспираторная, «не надышаться» | Экспираторная, «не выдохнуть» |
Аускультативная картина | Акцент и расщепление II тона над легочной артерией | Влажные хрипы | Сухие свистящие хрипы, выдох удлинен |
| Мокрота | В поздние сроки, изредка с кровью | Обильная, пенистая Отходит при ухудшении состояния | Скудная, стекловидная Отходит при улучшении состояния |
Артериальное давление | Раннее снижение, вплоть до шока | Может быть повышено | Часто повышено |
Применение нитроглицерина | Противопоказано | Явно улучшает состояние | Не изменяет состояние |
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Тактика оказания медицинской помощи
1. При подозрении на ТЭЛА во всех случаях проводят антикоагулянтную терапию:
– гепарин 5 000 МЕ внутривенно струйно;
– варфарин 2,5 мг, или ацетилсалициловая кислота 160-325 мг внутрь, разжевать.
2. Обязательное проведение тромболитической терапии:
– после внутривенного струйного введения 60-90 мг преднизолона – стрептокиназа 250 000 МЕ внутривенно капельно в течение 30 мин., затем 1 250 000 МЕ капельно со скоростью 100 000 МЕ/ч.;
– алтеплаза (актилизе) 15 мг в/в болюсно, затем 0,75 мг/кг в течение 30 мин., затем 0,5 мг/кг в течение 60 мин.
3. При прекращении кровообращения проводят сердечно-легочную реанимацию.
4. Коррекция гипоксии – длительная оксигенотерапия.
5. Купирование болевого синдрома:
– при выраженном болевом синдроме – наркотические анальгетики (снижают давление в малом круге кровообращения и уменьшают одышку): морфин 1 мл 1% раствора (10 мг) на 20 мл 0,9% раствора хлорида натрия внутривенно дробно по 4-10 мл каждые 5-10 мин. до устранения болевого синдрома и одышки; или фентанил 1-2 мл 0,005% раствора (0,05-0,1 мг) в сочетании с 1-2 мл 0,25% раствора дроперидола (при систолическом артериальном давлении ниже 90 мм рт.ст. дроперидол не вводится!);
– при инфарктной пневмонии (боль в грудной клетке связана с дыханием, кашлем, положением тела) – ненаркотические анальгетики: кеторолак внутривенно 30 мг (1,0 мл), дозу необходимо вводить не менее чем за 15 секунд.
6. При острой правожелудочковой недостаточности, артериальной гипотензии и шока:
– введение допамина только внутривенно капельно 100-250 мкг/мин (1,5-3,5 мкг/кг/мин.) (400 мг допамина на 250 мл 0,9% раствора хлорида натрия). Начало терапевтического эффекта при внутривенном введении в течение 5 минут, продолжительность – 10 минут;
– пентакрахмал 400 мл внутривенно капельно со скоростью 1 мл/мин.
7. При развитии бронхоспазма:
– инга
