Код мкб опухоль яичка
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рак яичка.
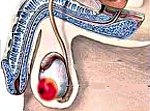
Рак яичка
Описание
Рак яичка. Злокачественное поражение тестикул – половых желез у мужчин. Симптомами рака яичка служат: пальпируемое образование, увеличение и отек мошонки, боль. Диагностика рака яичка заключается в проведении осмотра, диафаноскопии, УЗИ мошонки, биопсии яичка, определении опухолевых маркеров. Лечение рака яичка включает выполнение одно- или двусторонней орхифуникулэктомии, проведение лучевой терапии и химиотерапии. Прогноз заболевания зависит от его клинической стадии и его гистологического типа.
Дополнительные факты
Рак яичка – сравнительно редкая онкопатология, составляющая около 1,5-2% всех злокачественных опухолей, выявляемых у мужчин. В урологии на рак яичка приходится 5% всех новообразований. При этом заболевание является крайне агрессивным, поражает преимущественно молодых мужчин в возрасте до 40 лет и является среди них наиболее частой причиной ранней онкологической смертности. Чаще выявляется односторонняя опухоль, реже (в 1-2% случаев) – двухсторонний рак яичек.
Причины
Выявлено три возрастных пика, связанных с возникновением рака яичка: у мальчиков до 10 лет, молодых мужчин от 20 до 40 лет и пожилых людей старше 60 лет. У детей рак яичка в 90% случаев развивается на фоне малигнизации эмбриональной доброкачественной тератомы. В более старшем возрасте факторами, провоцирующими развитие рака яичка, могут стать травмы мошонки, эндокринные заболевания (гипогонадизм, гинекомастия, бесплодие), радиационное излучение и тд Риск возникновения рака яичка возрастает при синдроме Клайнфельтера.
Наиболее часто рак яичка выявляется у пациентов с крипторхизмом – неопущением желез в мошонку. Различные формы крипторхизма увеличивают риск возникновения рака в неопустившемся яичке в 10 раз. При одностороннем поражении яичка вероятность возникновения опухоли контралатеральной железы также велика.
Шансы на развитие рака яичка выше у мужчин, чьи родственники первой степени (брат, отец) имели аналогичное заболевание. Рак яичка в 5 раз чаще встречается у европейцев, особенно жителей Германии и Скандинавии; реже – в азиатских и африканских странах.
Классификация
По гистологическому принципу выделяют герминогенные (исходящие из семенного эпителия), негерминогенные (возникающие из стромы яичка) и смешанные новообразования. Герминогенные опухоли яичка встречаются в 95% случаев и могут быть представлены семиномой, эмбриональным раком, хорионкарциномой, злокачественной тератомой и тд Около 40% случаев герминогенных опухолей составляют семиномы; 60% – несеминомные опухоли. К опухолям стромы полового тяжа (негерминогенным) относятся сертолиома, лейдигома, саркома.
Определяющее значение для лечения рака яичка имеет стадирование заболевания по международным TNM-критериям.
• Т1 – опухоль в границах белочной оболочки.
• Т2 – отмечается увеличение и деформация яичка, однако опухоль по-прежнему ограничена белочной оболочкой.
• Т3 – инфильтрация опухолью белочной оболочки и прорастание в ткани придатка яичка.
• Т4 – распространение опухоли за пределы яичка с прорастанием семенного канатика или тканей мошонки.
• N1 – наличие регионарных метастазов в лимфоузлы обнаруживается с помощью рентгенологического или радиоизотопного исследования.
• N2 – пальпируются увеличенные регионарные лимфоузлы.
• М1 – выявляются метастазы рака яичка в отдаленных органах (легких, печени, головном мозге, почках).
Симптомы
Клиника рака яичек складывается из местных симптомов и проявлений метастазирования. Первым признаком рака яичек, как правило, становится уплотнение железы и появление в ней пальпируемого безболезненного узелка. В четверти случаев отмечается боль в пораженном яичке или мошонке, чувство тяжести или тупой боли внизу живота. Начальная симптоматика рака яичка может напоминать острый орхоэпидидимит. При прогрессировании рака яичка мошонка становится асимметрично увеличенной и отечной. Дальнейшее развитие клинических проявлений обычно связано с метастазированием рака яичка.
При сдавлении нервных корешков увеличенными забрюшинными лимфоузлами могут отмечаться боли в спине; при сдавлении кишечника – кишечная непроходимость. В случае блокады лимфатических путей и нижней полой вены развивается лимфостаз и отеки нижних конечностей. Сдавление мочеточников может сопровождаться развитием гидронефроза и почечной недостаточности. Метастазирование рака яичка в лимфоузлы средостения вызывает кашель и одышку. При развитии раковой интоксикации отмечается тошнота, слабость, потеря аппетита, кахексия.
Изменение аппетита. Изменение веса. Истощение. Кашель. Ломота в мышцах. Нарушение терморегуляции. Ночная потливость у мужчин. Одышка. Отсутствие аппетита. Потеря веса. Потливость. Слабость. Тошнота. Увеличение СОЭ. Увеличение паховых лимфоузлов.
Диагностика
Поэтапная диагностика рака яичек включает физикальное обследование, диафаноскопию, ультразвуковую диагностику (УЗИ мошонки), исследование опухолевых маркеров, биопсию яичка с морфологическим исследованием тканей.
Первичное обследование при подозрении на рак яичек начинается с пальпации органов мошонки (для выявления первичной опухоли), живота, паховой и надключичной области (с целью обнаружения пальпируемых лимфоузлов), грудных желез (для выявления гинекомастии).
С помощью диафаноскопии – просвечивания тканей мошонки источником света удается дифференцировать кисту придатка яичка, гидроцеле и сперматоцеле от опухоли. Проведение УЗИ органов мошонки имеет целью определение локализации рака яичка, его величины и степени инвазии, а также исключение поражения контрлатеральной железы. Высокой чувствительностью и специфичностью при диагностике опухолей яичка обладает МРТ, позволяющая дифференцировать семиному и несеминомные виды рака.
Определение сывороточных маркеров является значимым фактором диагностики, стадирования и прогноза рака яичка. При подозрении на рак яичка необходимо исследовать АФП (a-фетопротеин), ХГЧ (хорионический гонадотропин), ЛДГ (лактатдегидрогеназу), ПЩФ (плацентарную щелочную фосфатазу). Увеличение уровня маркеров регистрируется у 51% пациентов с раком яичка, однако отрицательный результат также не исключает наличие опухоли.
Отдаленные метастазы рака яичка могут быть обнаружены при выполнении УЗИ брюшной полости и почек, рентгенографии грудной клетки, МРТ и КТ головного мозга, остеосцинтиграфии.
Окончательную морфологическую верификацию диагноза проводят в ходе открытой биопсии яичка через паховый доступ. Обычно в процессе диагностической операции осуществляется срочное морфологическое исследование биоптата и при подтверждении рака яичка производится удаление половой железы вместе с семенным канатиком (орхифуникулэктомия).
Лечение
Возможность органосохраняющей операции при раке яичка рассматривается при двусторонней опухоли или поражении единственной железы. После резекции яичка всем пациентам показано проведение адъювантной лучевой терапии.
Стандартом хирургического лечения рака яичка служит орхиэктомия, при необходимости с забрюшинной лимфаденэктомией. Удаление семиномных опухолей Т1-Т2 стадий дополняется лучевой терапией; при стадиях семиномы Т3-Т4, а также при несеминомном раке яичка требуется назначение системной химиотерапии. В случае двухсторонней орхифуникулэктомии или низкого уровня тестостерона пациентам назначается гормонозаместительная терапия.
Комплексное лечение рака яичка (орхиэктомия, радиотерапия, химиотерапия) могут привести к временному или длительному бесплодию и импотенции. Поэтому пациентам фертильного возраста перед лечением рака яичка рекомендуется обследование у андролога с оценкой уровня гормонов (тестостерона, ЛГ, ФСГ) и спермограммы. При намерении в дальнейшем иметь детей до начала лечения мужчина может прибегнуть к криоконсервации спермы.
Прогноз
Многофакторный анализ прогноза учитывает клиническую стадию рака яичка, гистотип опухоли, правильный и полный комплекс проведенного лечения. Так, при стадиях рака яичка Т1-Т2 возможно выздоровление у 90-95% пациентов. Худший прогноз следует ожидать при ангиолимфатической инвазии опухоли, наличии метастазов.
Профилактика
Профилактика рака яичка заключается в своевременном устранении крипторхизма, предупреждении травм мошонки, исключении облучения гениталий. Своевременному выявлению рака яичка способствует регулярное самообследование и раннее обращение к урологу-андрологу при обнаружении каких-либо изменений.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
- Симптомы (признаки)
- Лечение
Краткое описание
Частота. Рак яичка составляет менее 1% от всех злокачественных опухолей у мужчин и развивается чаще в молодом возрасте. Заболеваемость: 1,9 на 100 000 мужского населения в 2001 г. Предрасполагающими фактором является крипторхизм, гипоплазия, травма.
Код по международной классификации болезней МКБ-10:
- C62 Злокачественное новообразование яичка
- D07.6 Других и неуточненных мужских половых органов
Классификация • Патогистологическая: •• Опухоли герминогенного происхождения (92–95%) ••• Неоплазия интратубулярных эмбриональных клеток ••• Семинома ••• Сперматоцитарная семинома ••• Эмбриональный рак ••• Опухоль желточного мешка ••• Хориокарцинома ••• Тератома ••• Полиэмбриома •• Опухоли из стромы полового тяжа ••• Опухоли из клеток Ляйдига ••• Опухоль из клеток Сертоли ••• Гранулёзоклеточная опухоль •• Смешанные опухоли •• Не дифференцированные опухоли • TNM классификация применима только для герминогенных опухолей яичка. Должно быть гистологическое подтверждение диагноза и выделены морфологические подвиды опухоли. Для определения cTNM требуется клиническое обследование и выполнение радикальной орхидэктомии. Патоморфологическую стадию (pTNM) устанавливают после выполнения орхидэктомии, при этом указывают наибольший размер опухоли •• Первичный очаг ••• Tx — недостаточно данных для оценки первичной опухоли (орхидэктомия не проводилась) ••• T0 — первичная опухоль не определяется (гистологически определяется шрам после биопсии) ••• Tis — рак in situ ••• T1 — опухоль ограничена яичком и придатком без сосудистой/лимфатической инвазии, опухоль может врастать в белочную, но не во влагалищную оболочку яичка ••• T2 — опухоль ограничена яичком и придатком, имеется сосудистая/лимфатическая инвазия, либо опухоль прорастает через белочную оболочку яичка и врастает во влагалищную оболочку ••• T3 — опухоль прорастает семенной канатик ••• T4 — опухоль прорастает в мошонку •• Регионарные лимфатические узлы ••• Nx — регионарные лимфатические узлы не могут быть оценены ••• N0 — метастазов в регионарных лимфатических узлах нет ••• N1 — метастатический очаг не более 2 см в диаметре; pN1 — метастазы до 2 см в наибольшем измерении с поражением до 5 узлов ••• N2 — метастатический очаг 2–5 см в диаметре или прорастание за пределы лимфатического узла; pN2 — метастазы до 5 см. в наибольшем измерении, либо поражение более 5 узлов, либо распространение опухоли за пределы лимфатического узла ••• N3 — метастатический очаг более 5 см в диаметре •• Отдалённые метастазы ••• Mx — отдалённое метастазирование не оценивалось ••• M0 — отдалённые метастазы не выявлены ••• M1 — есть отдалённые метастазы ••• M1a — метастазирование в не регионарные лимфатические узлы ••• M1b — отдалённые метастазы в костную ткань ••• M1c — отдалённые метастазы в других органах •• Сывороточные опухолевые маркёры (S) ••• Sх — уровни маркёров сыворотки неизвестны, либо исследование не проводилось ••• S0 — уровни маркёров соответствуют норме ••• S1 — ЛДГ в 1,5 раза выше нормы, – ХГТ менее 5000 МЕ/мл, ЛДГ менее 1 нг/мл ••• S2 — ЛДГ в 1,5–10 раз выше нормы, – ХГТ — 5000–50000 МЕ/мл, ЛДГ — 1–10 нг/мл ••• S3 — ЛДГ в 10 раз выше нормы, – ХГТ более 50000 МЕ/мл, ЛДГ более 10 нг/мл • Группировка по стадиям •• Стадия 0: TisN0M0 •• Стадия IА: T1N0M0S0 •• Стадия IВ: T2–4N0M0S0 •• Стадия IS: T0–4N0M0S1–3 • Стадия IIA: T0–4N1M0S0–1 •• Стадия IIB: T0–4N2M0S0–1 •• Стадия IIC: T0–4N3M0S0–1 • Стадия IIIА: T0–4N3M1aS0–1 • Стадия IIIВ: T0–4N0–3M0–1aS2 • Стадия IIIC: ••• T0–4N1–3M0S3 ••• T0–4N0–3M1aS3 ••• T0–4N0–3M1bS0–3.
Симптомы (признаки)
Клиническая картина • Признаки рака включают увеличение яичка, его бугристость, изменение консистенции, неопределённые боли (в яичке, поясничной области) и длительно сохраняющийся эпидидимит. Иногда развивается гинекомастия • У больных абдоминальной формой крипторхизма, заболевание проявляется объёмным процессом в животе, отечностью нижних конечностей.
Диагностика • Диагноз может быть заподозрен после физикального исследования • УЗИ мошонки при подозрении на рак яичка • Патогистологическое исследование ткани яичка • Уровень онкомаркёров (АФП, – ХГТ, ЛДГ). Сывороточные опухолевые маркёры (S) определяют сразу после удаления яичка. При повышении их уровня выполняют серийное исследование согласно нормальной скорости снижения (распада) АФП (период полураспада — 7 дней) и ХГТ (период полураспада — 3 дня) для оценки степени повышения уровня маркёра. Классификация основана на самой низкой оценке ХГТ и АФП после удаления яичка. Уровень ЛДГ в сыворотке (но не уровень полураспада) имеет прогностическое значение у больных с метастазами • Исследовать состояние брюшных, подключичных и медиастинальных лимфатических узлов, а также лёгочной ткани и костей на предмет метастазов.
Лечение
Лечение начинают с орхофуникулэктомии, которая является и компонентом диагностического процесса. Дальнейшая тактика определяется гистологическим типом опухоли • Семинома: больным I, IIA, IIB стадии проводят лучевую терапию на зоны регионарного метастазирования. Больным IIС стадии лечение назначают с полихимиотерапии, включая в схему препараты платины • Несеминомы: лучевая терапия малоэффективна, поэтому основной метод лечения — полихимиотерапия, в т.ч. и адъювантная при опухолях I стадии. Критерий эффективности лечения и возникновения рецидива — уровень опухолевых маркёров. В случае частичной ремиссии (поражение забрюшинных лимфатических узлов, единичные метастазы в лёгких) возможно выполнение циторедуктивных операций.
Прогноз. В настоящее время излечение больных в I стадии возможно в 95–100% случаев. Прогноз плохой у больных с III стадией несеминомы, у больных с высоким уровнем содержания в сыворотке опухолевых маркёров.
Профилактика • Своевременное выявление и лечение крипторхизма: низведение яичка в мошонку • Удаление неполноценного яичка • Лицам, находящимся в группе риска, следует рекомендовать регулярный самоосмотр.
МКБ-10 • C62 Злокачественное новообразование яичка • D07.6 Карцинома in situ.
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики “Рак яичка”.
Источник
Злокачественное новообразование, которое поражает семенник (яичко) называется семинома. Ей присущи все тяжелые проявления раковых опухолей: сильные болевые ощущения, дискомфорт, уплотнение и увеличение мошонки, ограничивающие движения.
Если патология переходит в тяжелую стадию, развиваются метастазы, боль иррадиирует в пах, начинаются отеки нижних конечностей, проблемы с опорожнением мочевого пузыря, непроходимость кишечника. Установление диагноза обычно не вызывает затруднений у специалистов, а лечебная тактика не обходится без хирургического вмешательства.
Особенности патологии
Семинома это заболевание половых органов мужчины, развитие которого затрагивает эмбриональные клетки. Согласно МКБ-10 болезнь seminoma имеет код С62. Согласно медицинской статистике, этим заболеванием страдают около 40% всех представителей сильного пола.
Чаще всего признаки семиномы ощущают молодые парни в возрасте от 20 до 40 лет, дети, подростки и мужчины пожилого возраста очень редко сталкиваются с подобным диагнозом.
В онкологии этот недуг относят к редким явлениям, т.к. злокачественные опухоли яичка составляют не более одного процента от всех обнаруживаемых новообразований. При этом в андрологии и урологии этот диагноз не редкость – он составляет 40% от всех раковых новообразований у мужчин, среди которых выделяют карциному, тератому, прогоному и т.д. Опасность болезни в том, что она очень быстро переходит в тяжелую, терминальную стадию: образуются метастазы, развивается некроз тканей семенника.
Положительный прогноз при семиноме – что это такое? Это предположение о благоприятном исходе терапии, при котором жизнь пациента будет находиться вне опасности. Такое развитие ситуации возможно, если мужчин обратился к доктору своевременно, и болезнь удалось выявить на раннем этапе ее развития.
Обнаружить опухоль на первой стадии возможно, если парень регулярно проходит профилактические осмотры.
Причины развития
Хотя заболевание достаточно распространено, точные причины семиномы мужского яичка полностью не установлены. Но ученые определяют рад патологических факторов, которые влияют на развитие онкологических процессов в теле пациента.
Так, герминогенные опухоли (те, что развиваются из зародышевых половых клеток) часто развиваются после начала другого патологического процесса – внутриканальцевой неоплазии, т.е. доброкачественной опухоли в семенных канальцах.
Ткани, которые подверглись изменениям, продолжают содержать в себе клетки – мутанты даже после того, как болезнь удалось победить. Именно они чаще дают толчок к развитию ракового новообразования. Не благоприятным является прогноз и на рецидив болезни – семинома имеет тенденцию к повторному появлению, даже если ее лечение проводилось оперативным путем.
Еще одна возможная причина – наследственная предрасположенность. Как утверждают исследователи, родственники по крови чаще обращаются с жалобами на симптомы данной патологии, чем мужчины, чьи близкие не сталкивались с подобными недугами.
Установлена интересная закономерность – склонность к онкологии семенников передается не по прямому родству, т.е. чаще выявляется через поколение (или даже несколько), или у дальних родственников.
К возможным провоцирующим факторам врачи относят генетические аномалии: так, при синдроме Клайнфельтера обычно опухоль имеет экстрагонадный характер, т.е. развивается непосредственно из мутировавших сперматозоидов. Часто заболевание диагностируется одновременно с крипторхизмом – не опущением яичка в мошонку. Но существует ли прямая связь между этими патологиями точно не установлено.
Еще одно предположение – зависимость семиномы и любовь к продуктам из молока. А вот курение не относится к провоцирующим факторам, т.к. болезнь чаще обнаруживается у тех представителей сильного пола, которые не отличаются никотиновой зависимостью. Не нашла научного подтверждения и версия и взаимосвязи опухоли и травматических поражений органов малого таза.
Виды заболевания
Классификация семиномы проводилась Всемирной Организацией Здравоохранения. Согласно ей патология имеет три типа:
- типичный. Его распространенность составляет почти 85% всех зарегистрированных случаев. Поражает молодых парней, причем тех,что страдают крипторхизом левого или правого семенника. Может быть одиночной или множественной, хотя последняя форма встречается редко;
- анапластический. На долю этого типа приходится не от пяти до десяти процентов случаев. Имеет агрессивную форму;
- сперматоцитный. Также диагностируется у 5-10% всех пациентов, при этом поражает обычно мужчин преклонного возраста.
Как и любое раковое заболевание, семинома имеет четыре степени развития. На первой стадии опухоль локальная, белочная оболочка семенника и его форма не изменены. На второй эти признаки уже присутствуют. Третья стадия характеризуется развитием метастаз в паховых лимфатических узлах. А на четвертой — в других органах малого таза, иногда даже тех, что расположены в брюшной полости. Эмбриональный рак яичка третье и четвертой стадии имеет негативный прогноз на выздоровление.
Основные появления заболевания
При семиноме яичка симптомы схожи с классическими проявлениями новообразований. Мужчины ощущают уплотнение в мошонке, ее увеличение. На ранних стадиях неприятные ощущения отсутствуют, но при переходе ее в третью степень парни начинают жаловаться на боль (обычно острую), дискомфорт в паху. Одновременно с болевым симптомом значительно увеличиваются и объемы семенника.
Науке известны случаи, когда злокачественные новообразования семенников достигали тридцати сантиметров в диаметре.
Сколько растет опухоль? При типичной форме это достаточно долгий срок. Новообразование увеличивается постепенно, прорастает в расположенные рядом ткани, провоцирует нарушение кровообращение.
Последнее, в свою очередь, повышает кровеносное давление в самом семеннике, что ведет к инфарктным состояниям семенника, кровоизлияниям в них. Такие явления вызывают сильные болевые ощущения, которые заставляют парней немедленно обращаться за медицинской помощью.
При анапластическом типе (а это каждый десятый случай) обращение к специалисту происходит на этапе развития метастаз, а это третья или четвертая стадия рака. Кроме боли, мужчины жалуются и на другие симптомы:
- отеки ног;
- нарушенное мочеиспускание;
- болевые ощущения в нижней части живота;
- длительные запоры, обусловленные непроходимостью кишечника.
Если метастазы достигают печени, она начинает увеличиваться в размерах, развивается ее водянка, гепатит. При поражении легких больные страдают одышкой, постоянным кашлем, часто с кровью.
Распространение опухолевых клеток на костную ткань вызывает ограничение подвижности суставов. Ухудшается и общее самочувствие пациента – развивается апатия, психоэмоциональная нестабильность, слабость, повышенная утомляемость. Мужчины резко худеют, аппетит отсутствует. Как результат – ухудшение показателей крови (снижение уровня гемоглобина), стресс, депрессия.
Выраженность симптоматики обусловлена стадией онкологии. На терминальном этапе пациенты крайне истощены, цвет их кожи имеет мглистый оттенок, тонус мышц снижен, психическое состояние нестабильное.
Методы обследования
Диагностика пациента начинается с внешнего осмотра у уролога или андролога. Врач выявляет ассиметричное положение мошонки, пальпация – уплотнение. Если больной страдает крипторхизмом, плотное образование обнаруживается в нижней части живота. При этом прикосновения боли не вызывают.
Следующий этап – комплексное обследование. Оно включает:
- ультразвуковое исследование мошонки: УЗИ позволяет определить характер опухоли, степень поражения близлежащих органов, размеры, контуры образования, наличие кист и т.д.;
- рентген: его задача выявить метастазы;
- магнитно – резонансная или компьютерная томография: устанавливает все характерные особенности опухоли, позволяет получить снимки со всех ракурсов и составить полную картину патологии.
Отдельно пациент сдает клинические анализы крови. Самый важный из них – исследование на онкомаркеры, который определяет стадию патологии.
Если предварительное обследование не позволяет определить точный характер опухоли, проводят биопсию яичка с последующим цитологическим исследованием. Если случай сложный, потребуется оперативное вмешательство, забор тканей опухоли и проведение гистологии. Обычно подобную процедуру проводят уже в рамках плановой операции.
Поражение кровеносной системы и опорно – двигательного аппарата требует проведения ряда дополнительных диагностических процедур.
Лечебная тактика
Хирургическое вмешательство при данном диагнозе проводится обязательно. Его цель – удаление семенника одновременно с его канатиком. Далее больному предстоит курс лучевой и химиотерапии, который позволит уничтожить метастазы малых размеров, предположительно находящиеся в расположенных рядом тканях. Если поражение достигло лимфатических узлов, потребуется также проведение радиотерапии.
Лечение дополняется симптоматическими средствами, обычно это спазмолитики и анальгетики, купирующие приступы боли. По рекомендации врача или после согласования с ним терапию можно дополнить народными методами, направленными на улучшение состояния нервной системы (успокаивающие отвары), повышение иммунитета, восстановление клинических показателей крови, защиту печени.
Прогноз при семиноме
Прогноз семиномы яичка зависит от стадии, на которой было выявлено заболевание и проведено лечение. Минимальные последствия для здоровья и жизни пациента имеет первый этап развития опухоли: по статистике с негативным исходом болезни сталкиваются менее 7% больных. На второй этот показатель возрастает до 10%, а на третьей уже до 44%.
Средний срок жизни пациента при своевременном прохождении терапии составляет более 10 лет. Семинома – излечимый диагноз, но чреват рецидивами. Так, около 20% больных вновь сталкиваются с этим недугом, причем две трети из них в первые два года после операции.
Предотвратить рецидив невозможно, но он может быть обнаружен на ранней стадии. Для этого пациенту следует регулярно проходить комплексную профилактическую диагностику. На протяжении первого года после терапии это следует делать каждые два месяца, второго – три, третьего – четыре. Далее показано обследование дважды в год.
Злокачественная опухоль яичка – это тяжелая патология, требующая обязательных радикальных мер. Жить с этим диагнозом невозможно, он быстро приводит к терминальному эффекту. Но раннее ее обнаружение и выполнение всех рекомендаций врача позволит успешно с ней справиться и продлить свои годы.
Источник

