Код мкб опухоль вильмса

Лечение: целью терапии должна быть гарантия достаточно локального и системного контроля.
Немедикаментозное лечение: режим, диета по показаниям.
Медикаментозное лечение (SIOP; институт детской онкологии ОНЦ РАМН, NWTS, отделение детской онкологии КазНИИОиР): при лекарственном лечении больных с нефробластомой с успехом используют винкристин, дактиномицин, адриамицин, циклофосфамид, ифосфамид, карбоплатин, этопозид.
При 1 стадии: оперативное вмешательство с последующим проведение 3-4 цикла ХТ по схеме:
– винкристин – 1,5 мг/м2; 1, 8, 15 дни;
– дактиномицин – 1000 мкг/м2, 1 день (или циклофосфамид – 600 мг/м2, 1 и 8 день).
При 2 стадии: предоперационная химиотерапия: 2 цикла с 3-х нед. перерывами:
– винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15 дни;
– дактиномицин: 500-1000 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1 день.
Если к 15-му дню опухоль уменьшится менее чем на 50%, а так же при отсутствии космогена, то возможно добавление адриамицина: 40 мг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1 день (при отсутствии космогена) и 15 день (если к 15-му дню опухоль уменьшилась менее чем на 50%).
Данные Студии Национального исследования опухоли Вильмса-3 утверждает, что добавление циклофосфамида увеличивает уровень выживаемости.
У детей до 1 года лечение начинается с операции. В редких случаях – при неудалимой опухоли или наличие отдалённых метастазов – может быть проведен цикл предоперационной химиотерапии. При этом дозы лекарств уменьшаются на 50% и более (во всех случаях у детей до 1 года – подход терапии индивидуальный).
Оперативное лечение – трансперитонеальная нефроуретерэктомия: проведение тщательной ревизии органов брюшной полости (печень, лимфатические узлы забрюшинного пространства и второй почки) и при необходимости выполнение биопсии.
При небольших размерах опухоли – до 3,0-4,0 см, и локализации процесса в полюса почки, без повреждения ЧЛС – возможно проведение резекции почки (органосохранная) со срочным гистологическим исследованием краев резекции.
Послеопреационная химиотерапия: назначается через 7-10 дней после операции, получив гистологическое (+иммуногистохимическое) заключение.
При 1-2 стадии заболевания химиотерапия проводится по следующей схеме:
– винкристин – 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15 дни;
– дактиномицин – 500-1000 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1-й день;
± адриамицин – 30 мг/м2, 4-й день или циклофосфамид – 600 мг/м2.
Всего проводится 6 циклов с 3-х недельными перерывами.
При 3-4 стадии заболевания лечение начинается с неоадъювантной химиотерапии по следующей схеме:
винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15, 22, 29, 36 дни;
дактиномицин: 1200 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1-й и 22-й день;
адриамицин: 50 мг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) на 1-й и 22-й день.
При неэффективности проводится ХТ по схеме:
– этопозид: 100 мг/м2 – 1-5, 22-26 дни;
– ифосфамид: 1800 мг/м2 на фоне месны – 1 -5, 22-26 дни.
При положительном клиническом эффекте проводится хирургическое лечение: нефруретрэктомия с ЛД.
Адъювантная ХТ назначается на 7-10 день после операции, после получения гистологического заключения и ИГХ исследования.
Схема ХТ:
винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1-й, 8-й дни;
дактиномицин: 1200 мкг/м2, в/в, капельно (на 400мл 0,9% изотонического раствора натрия хлорида) – 1-й день;
циклофосфамид: 600 мг/м2 – 1-й и 2-й день.
Всего 6 циклов с 3-х недельными перерывами.
У больных с неблагоприятным гистологическим вариантом проводится интенсивная ХТ:
Схема 1:
циклофосфамид: 400 мг/м2 – с 1-го по 5-й дни;
карбоплатин: 500 мг/м2 – 4-й день;
этопозид: 100 мг/м2 – 1с 1-го по 5-й дни.
Схема 2:
– ифосфамид: 1800 мг/м2 с месной- 1с 1-го по 5-й дни;
– карбоплатин: 500 мг/м2 – 4-й день;
– этопозид: 100 мг/м2 – с 1-го по 5-й дни.
Всего проводится 6 циклов с 3-х недельными перерывами.
При 5-й стадии заболевания (двусторонняя нефробластома): двухкомпонентная химиотерапия (винкристин+дактиномицин) + ЛТ по показаниям в СОД=16 гр.
При возможности проведения оперативного лечения экономное удаление образования.
Послеоперационная терапия проводится так же как при односторонней опухоли.
Тактика лечения при недостаточной эффективности химиотерапии, прогрессирование заболевания, или при рецидиве.
Применяются схемы VAB-6:
винбластин: 4 мг/м2, в/в – 1 день;
циклофосфамид: 600 мг/м2, в/в капельно – 1 день;
дактиномицин: 1000 мкг/м2,в/в, капельно – 1 день;
блеомицин: 6 мг/м2, в/в – 1, 2, 3 дни;
цисплатин: 50-100 мг/м2, в/в с гипергидратацией – 4-й день;
Или IE ± карбоплатин:
– ифосфамид: 1,5-2,5 г/м2, в/в, капельно, 1-5 дни, с месна: 1,0-1,5 г/м2 (при отсутствии ифосфамида, он может быть заменен на циклофосфамид – 400 мг/м2 – с 1-го по 5-й дни с месной);
– этопозид: 100 мг/м2, в/в капельно – с 1-го по 5-й дни;
± карбоплатин: 100 мг/м2 – с 1-го по 5-й дни, в/в, капельно.
При выявлении метастазов в лёгких, если после химиотерапии и оперативного вмешательства не достигается ремиссия, то на метастазы дополнительно проводится лучевая терапия в СОД=12 гр.
При стабилизации рецидива и одиночных метастазах возможно применение хирургического лечения:
– релапоротомия с удалением рецидива;
– торакотомия с прецизионным удалением и более расширенные варианты по удалению метастаза(ов) в лёгких.
Перечень лечебных мероприятий в рамках ВСМП:
– неоадъювантная, адъювантная химиотерапия;
– хирургическое лечение;
– лучевая терапия.
Послеоперационная лучевая терапия
Больным с 3 стадией заболевания при радикально выполненных операциях и любых морфологических вариантах опухоли проводится ЛТ на соответствующую поражению половину брюшной полости в СОД=10,8 гр. В случае нерадикальной операции или разрыве опухоли облучают всю брюшную полость в СОД= 10,8 гр с локальным воздеиствием на пораженную сторону до СОД=21,6 гр.
Больным с поражением лёгких проводится их облучение в СОД=12 гр. При остаточных метастазах в лёгких возможно дополнительное облучение зон поражения локальным путем.
Оперативное лечение – трансперитонеальная нефроуретерэктомия – проведение тщательной ревизии органов брюшной полости (печень, лимфатические узлы забрюшинного пространства и второй почки) и при необходимости выполнение биопсии.
При небольших размерах опухоли – до 3,0-4,0 см, и локализации процесса в полюса почки, без повреждения ЧЛС – возможно проведение резекции почки (органосохранная) со срочным гистологическим исследованием краев резекции.
Дальнейшее ведение:
1. Рентгенография через каждые 3 мес. – в первый год и через 6 мес. – второй год. В последующие 5 лет – через каждые 6мес. больным с метастазами в легких при первичной диагностике необходимо проведить КТ органов грудной клетки через такие же интервалы.
2. УЗИ брюшной полости в первые два года через такие же интервалы.
3. УЗИ брюшной полости в первые два года через каждые 3-6 мес., а в последующие 5 лет – через 6-9 мес.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
Оценка эффективности лечения по рекомендации ВОЗ, 1977 г.:
Критериями эффективности проведенного лечения является отсутствие рецидива основного процесса и отсутствие метастазирования в другие органы.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Опухоль Вильмса.
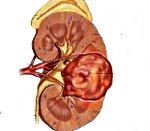
Опухоль Вильмса
Описание
Опухоль Вильмса – это эмбриональная аденомиосаркома почки. Она встречается преимущественно в детском возрасте и достаточно часто сочетается с пороками развития других органов и систем. Опухоль в виде узла может обнаруживаться в любой части почки, достаточно быстро растет и имеет большую склонность к метастазированию, что происходит при вовлечении в опухолевый процесс сосудов почки, по которым и происходит диссеминация.
Симптомы
Так же, как и в случае рака почки, какие-либо симптомы заболевания на ранних стадиях могут отсутствовать. Обычно возникают неясные боли в животе, может обнаруживаться опухоль в животе при осмотре и пальпации (ощупывании) ребенка. Наблюдается слабость, недомогание, потеря аппетита, бледность кожи (вследствие анемии), беспричинно повышенная температура, возможно повышение артериального давления. На поздних стадиях возникают постоянные боли, асцит (большой живот вследствие накопления в нем жидкости из-за передавливания нижней полой вены), отечность конечностей, варикоцеле (варикозное расширение вен семенного канатика).
Опухоль достаточно быстро метастазирует. Сначала в ближайшие лимфатические узлы, затем в легкие, печень и другие органы.
Вялость. Гематурия. Лейкоцитурия. Недомогание. Отсутствие аппетита. Потеря веса. Рвота. Тошнота.
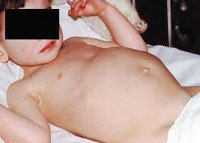
Опухоль Вильмса
Причины
Опухоль Вильмса является следствием нарушения нормального эмбрионального развития тканей, что приводит как к образованию опухоли, так и к возникновению других аномалий.
Лечение
Наилучшие результаты дает сочетание оперативного, лучевого и химиотерапевтического методов.
Хирургическое лечение обычно сводится к удалению пораженной почки, а также единичных метастазов опухоли в другие органы при их выявлении.
Лучевая терапия чаще всего проводится вслед за оперативным вмешательством, но может проводиться и двумя курсами – до и после операции. При невозможности проведения оперативного вмешательства лучевую терапию используют самостоятельно или с сочетании с химиотерапией.
Полихимиотерапия также может использоваться до и после хирургического лечения, а также в качестве самостоятельного метода.
Прогноз
Прогноз заболевания зависит от степени злокачественности опухоли, стадии (наличия метастазов), возраста пациента. Чем меньше возраст ребенка, тем лучше прогноз выживаемости. Так, у детей до года выживаемость достигает 90%, в то время как после 5 лет выживаемость менее 50%.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Опухоль Вильмса у детей (эмбриональная нефрома, аденосаркома, нефробластома) представляет собой злокачественную опухоль, развивающуюся из плюрипотентной почечной закладки – метанефрогенной бластемы.
Опухоль Вильмса встречается с частотой 7-8 на 1 млн детей в возрасте до 15 лет независимо от пола. Почти все опухоли почек у детей представлены опухолью Вильмса. По встречаемости в детском возрасте нефробластома занимает четвертое место среди всех опухолей.
Код по МКБ-10
C64 Злокачественное новообразование почки, кроме почечной лоханки
Патологическая анатомия
Нефробластома является солидной опухолью, покрытой капсулой. Достаточно длительное время опухоль растет экспансивно, не прорастая капсулу и не метастазируя. При этом она может приобретать очень большие размеры, сдавливая и оттесняя окружающие ткани. В толще опухолевой ткани выявляются мелкие очаги свежих и старых кровоизлияний. Дальнейшее развитие опухолевого роста приводит к прорастанию капсулы и метастазированию.
Гистологически выявляются эпителиальные и сторомальные элементы. Эпителиальные элементы представлены солидными полями или тяжами клеток, в центре которых формируются трубочки, напоминающие почечные канальцы. Между солидными полями имеется рыхлая волокнистая ткань – строма, в которой могут встречаться различные производные мезодермы (поперечно-полосатые и гладкомышечные волокна, жировая клетчатка, хрящ, сосуды, иногда – производные эктодермы и нервной пластинки).
В мировой литературе выделяются несколько морфологических вариантов опухоли Вильмса, которые считаются прогностически неблагоприятными и в 60% случаев обуславливают летальный исход (в целом эти признаки выявляются в 10% нефробластом).
Что вызывает опухоль Вильмса?
Анаплазия – гистологический вариант, при котором определяется высокая вариабельность размеров ядер клеток с аномальными митотическими структурами и гиперхромазия увеличенных ядер. Этот вариант встречается у детей в возрасте около 5 лет.
Рабдоидная опухоль – состоит из клеток с волокнистыми эозинофильными включениями, однако не содержит клеток истинной поперечно-полосатой мускулатуры. Встречается у самых маленьких детей.
Светлоклеточная саркома – содержит веретенообразные клетки с вазоцентрической структурой. Доминирует у мальчиков и часто метастазирует в кост и головной мозг.
Метастазирование происходит в основном в легкие, а также в печень и лим фатические узлы.
Симптомы опухоли Вильмса у детей
Из классической триады признаков опухолей почек – гематурии, пальпируемой опухоли и абдоминального болевого синдрома – опухоль Вильмса наиболее часто изначально проявляется пальпируемым образованием в брюшной полости. Боль и гематурия выявляются позже. В 60% случаев со временем присоединяется артериальная гипертензия. Помимо этого могут наблюдаться неспецифические признаки (лихорадка, кахексия и пр.)
Средний возраст на момент постановки диагноза – 3 года. Следует учитывать, что опухоль Вильмса довольно часто сочетается с врожденными аномалиями мочеполовой системы,спорадической аниридией и гемигипертрофией. Известны семейные формы опухоли Вильмса, которые характеризуются высокой частотой двустороннего опухолевого поражения и более частыми врожденными аномалиями. Если у одного из родителей выявляется семейная или двусторонняя опухоль Вильмса, то у ребенка ее вероятность составляет около 30%.
В зависимости от степени распространения опухоли выделяется 5 стадий опухолевого процесса. На I стадии процесс ограничен почкой и опухоль обычно не прорастает капсулу. Опухоль может быть удалена без разрыва капсулы, морфологически при этом не обнаруживается опухолевой ткани по краю препарата. На II стадии опухоль распространяется за пределы почки, может быть полностью удалена. Морфологически могут обнаруживаться опухолевые клетки в параренальной клетчатке. На III стадии опухолевого роста происходит негематогенное метастазирование в пределах брюшной полости (периартериальные и в воротах почки лимфоузлы; опухолевые имплантаты на брюшине; опухоль прорастает перитонеальную клетчатку; при морфологическом исследовании выявляются опухолевые клетки по краю препарата). При IV стадии отмечается гематогенное метастазирование опухоли в легкие, кости, печень, ЦНС. На V стадии происходит распространение опухоли на вторую почку.
Симптомы опухоли Вильмса
Диагностика опухоли Вильмса у детей
Обнаружение пальпируемого образования в брюшной полости, особенно в сочетании с гематурией, требует исключения нефробластомы. В небольшом проценте случаев единственным проявлением патологии может быть гематурия. При УЗИ и экскреторной урографии выявляется внутрипочечная локализация новообразования, разрушение собирательной системы почки. Возможно обнаружение кальцинатов на месте старых кровоизлияний и признаков тромбоза нижней полой вены.
Дифференциальный диагноз проводят с другими опухолями, в первую очередь с нейробластомой забрюшинного пространства, исходящей из надпочечников или паравертебральных ганглиев.
Диагностика опухоли Вильмса
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Какие анализы необходимы?
Лечение опухоли Вильмса у детей
Проводится комплексное лечение, включающее нефрэктомию, полихимиотерапию и радиотерапию.
Нефрэктомию производят сразу же после постановки диагноза, даже приналичии метастазов.
Тактика лечения во многом зависит от стадии заболевания. При I-III стадии значально проводится нефрэктомия, при этом важно не допустить разрыва интактной капсулы почки, т.к. это значительно ухудшает прогноз. При II-III степени в послеоперационном периоде проводится курс облучения. При IV-V степенях по индивидуальным показаниям возможно предоперационное облучение опухоли.
Полихимиотерапия проводится всем больным в послеоперационном периоде. Опухоль Вильмса достаточно высоко чувствительна к винкристину и актиномицину Д, которые применяются комбинированно. В наиболее прогностически неблагоприятных случаях в терапию включаются ифосфамид и антрациклины.
В США наибольшее распространение получил протокол лечения объединенной группы Национальных исследований NWTS; в Европейских странах разработан протокол SI0R. Эффективность терапии на каждом из них примерно одинакова.
Как лечится опухоль Вильмса?
Прогноз
Прогноз относительно благоприятен у детей в возрасте постановки диагноза до 2 лет и массой опухоли менее 250 г. Рецидивы опухоли и наличие гистологически неблагоприятных признаков ухудшают прогноз.
По данным Б.А.Колыгина (1997) 20-летняя выживаемость после комплексной терапии составляет 62,4%, а в последние годы при адекватном проведении протокола терапии процент излечения составляет 70-75% (8-летняя выживаемость).
 [7], [8], [9], [10], [11]
[7], [8], [9], [10], [11]
Источник
