Код мкб рассеянный энцефаломиелит

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рассеянный энцефаломиелит.
Рассеянный энцефаломиелит
Описание
Рассеянный энцефаломиелит (РЭМ). Острый аутоиммунный воспалительный процесс, диффузно поражающий различные участки центральной и периферической нервной системы и приводящий к обратимой демиелинизации. Клинически рассеянный энцефаломиелит характеризуется быстро нарастающей вариабельной полиморфной неврологической симптоматикой (сенсорными и моторными нарушениями, расстройством функции ЧМН и тазовых органов, нарушением сознания и речи). Основу диагностики составляет сопоставление клинических данных и результатов МРТ головного мозга. Лечение рассеянного энцефаломиелита комплексное, осуществляется стационарно, в остром периоде может потребовать проведения реанимации.
Дополнительные факты
Рассеянный энцефаломиелит – острая аутоиммунная воспалительно-демиелинизирующая патология с диссеминированным поражением как центральной, так и периферической нервной системы. Отличием РЭМ от ряда других демиелинизирующих заболеваний является обратимый характер патологических изменений и возможность полного исчезновения образовавшегося неврологического дефицита под действием терапии. Впервые рассеянный энцефаломиелит был описан еще 250 лет назад английским терапевтом, наблюдавшим признаки энцефаломиелита у перенесших оспу пациентов. В современной неврологии это достаточно распространенное заболевание. Так, по данным 2011 года только среди взрослого населения Москвы было диагностировано 50 случаев РЭМ. Рассеянный энцефаломиелит может поражать людей различных возрастных групп, но у детей наблюдается чаще, чем у взрослых. В детском возрасте он имеет обычно более легкое течение.
Рассеянный энцефаломиелит
Причины
Первичный рассеянный энцефаломиелит, как правило, имеет вирусную этиологию. Попытки идентифицировать специфического возбудителя привели к тому, что отечественными учеными из крови и ликвора пациентов был выделен вирус, близкий к вирусу бешенства и не имеющий аналогов среди известных вирусов. Он получил название вирус ОРЭМ. Однако подобный вирус определяется далеко не у всех заболевших.
Зачастую рассеянный энцефаломиелит возникает после перенесенной ОРВИ: ветряной оспы, краснухи, гриппа, кори, инфекционного мононуклеоза, герпетической или энтеровирусной инфекции. Вторичный рассеянный энцефаломиелит может носить токсический, поствакцинальный или постинфекционный характер. Поствакцинальный РЭМ может развиваться после вакцинации против бешенства, коклюша, дифтерии, кори. Известны случаи энцефаломиелита после введения антигриппозной вакцины. В редких случаях РЭМ возникает через некоторое время после перенесенной бактериальной инфекции (микоплазменной пневмонии, токсоплазмоза, хламидиоза, риккетсиоза).
Помимо указанных этиофакторов, важное значение в возникновении рассеянного энцефаломиелита имеет неблагополучный преморбидный фон — истощение иммунной системы вследствие хронических стрессов, переохлаждения, перенесенной травмы, болезни или операции. Кроме того, исследователи полагают наличие наследственной предрасположенности, выражающейся в сходстве белков нервных тканей с белками некоторых инфекционных агентов или в особенностях функционирования иммунной системы.
Патогенез
Основным патогенетическим субстратом РЭМ является аутоиммунная реакция. В результате сходства белковых антигенов, входящих в состав инфекционных агентов, с миелином и другими белками нервной ткани, иммунная система начинает продуцировать антитела к собственным структурным элементам нервной системы. Этот процесс имеет системный характер и приводит к разрушению миелина как в спинном и головном мозге, так в спинномозговых корешках и периферических нервных волокнах. В результате демиелинизации утрачивается функция пораженных нервных структур.
Морфологически отмечается периваскулярная инфильтрация макрофагами, лимфо- и моноцитами, диссеминированное воспаление, периваскулярная демиелинизация, дегенерация олигодендроцитов. Поражается преимущественно белое вещество церебральных и спинальных структур, но возможно вовлечение и серого мозгового вещества. Очаги демиелинизации в ЦНС могут быть визуализированы при помощи МРТ.
Следует отметить, практически полное патогенетическое сходство РЭМ и рассеянного склероза. Основное отличие между ними состоит в том, что первый является острым и преимущественно обратимым процессом, а второй — хроническим прогрессирующим заболеванием с периодами ремиссий и обострений. Однако дебют рассеянного склероза может полностью имитировать картину РЭМ. Рассеянный энцефаломиелит, в свою очередь, может приводить к хронизации демиелинизирующего процесса с исходом в рассеянный склероз.
Симптомы
В типичных случаях рассеянный энцефаломиелит манифестирует тяжелой энцефалопатией. У 50-75% больных развиваются нарушения сознания, варьирующие от оглушенности до комы. Отмечается психомоторное возбуждение, головокружение, головная боль, тошнота, менингеальный синдром. Нередко развернутой клинической картине предшествует период продрома в виде миалгий, лихорадки, головной боли, общей разбитости. Характерно быстрое нарастание неврологической симптоматики, выраженность которой в течение нескольких дней достигает максимума.
Очаговая симптоматика рассеянного энцефаломиелита весьма вариабельна и зависит от топики очагов поражения. Может наблюдаться атаксия, гемиплегия, глазодвигательные расстройства и поражение других черепно-мозговых нервов, ограничения зрительных полей, афазия или дизартрия, сенсорные нарушения (гипестезия, парестезия), тазовые расстройства. Поражение зрительного нерва протекает по типу ретробульбарного неврита. По различным данным от 15% до 35% случаев РЭМ сопровождаются генерализованными или парциальными эпиприпадками. Примерно в четверти случаев отмечается спинальная симптоматика (периферические парезы, синдром Броун-Секара). Может возникать корешковый болевой синдром, полиневропатия, полирадикулопатия. При развитии тяжелых поражений ствола мозга с бульбарными нарушениями пациентам необходимо реанимационное пособие.
Недомогание. Разбитость. Судороги. Тошнота.
Диагностика
Яркая клиническая картина, острое течение, полиморфность и полисистемность симптомов, указания на предшествующую инфекцию или иммунизацию дают неврологу возможность предварительно диагностировать РЭМ.
Дифференциальная диагностика
Дифференцировать рассеянный энцефаломиелит необходимо от энцефалита, вирусного менингита, миелита, внутримозговой опухоли, ОНМК, рассеянного склероза, концентрического склероза Бало, ревматических поражений ЦНС вследствие системного васкулита и тд.
Дополнительно проводится консультация офтальмолога, офтальмоскопия, периметрия. Люмбальная пункция может выявить повышенное давление ликвора. Исследование цереброспинальной жидкости определяет повышение уровня белка, лимфоцитарный плеоцитоз. ПЦР-исследование ликвора, как правило, дает отрицательный результат. Примерно в 20% случаев цереброспинальная жидкость остается без изменений.
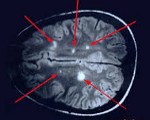
Наиболее достоверным методом, позволяющим диагностировать рассеянный энцефаломиелит, является МРТ головного мозга. В режимах Т2 и FLAIR определяются плохо очерченные асимметричные гиперинтенсивные очаги в белом, а нередко и в сером веществе мозга. Они могут иметь малый (менее 0,5 см), средний (0,5-1,5 см) и крупный (более 2 см) размер. В некоторых случаях регистрируются крупные сливные очаги с перифокальным отеком, вызывающие масс-эффект — смещение окружающих структур. Возможно дополнительное вовлечение зрительных бугров. В крупных воспалительных участках могут отмечаться кровоизлияния. Накопление контрастного вещества в очагах имеет различную интенсивность. В 10-30% случаев очаги выявляются в спинном мозге.
Всем пациентам, перенесшим острый эпизод РЭМ, через 6 мес. Рекомендовано повторное прохождение МРТ. Исчезновение или уменьшение участков демиелинизации за этот период является основным подтверждением диагноза «рассеянный энцефаломиелит» и позволяет исключить рассеянный склероз. При этом полное исчезновение воспалительных участков регистрируется в 37-75% случаев, а сокращение их площади — в 25-53%.
Лечение
Базовая патогенетическая терапия РЭМ проводится противовоспалительными стероидными препаратами. В зависимости от тяжести состояния лечение начинают высокими или средними возрастными дозами преднизолона. По мере регресса симптоматики осуществляют постепенное снижение дозы. Лечение кортикостероидами продолжают от 2-х до 5-ти недель. Отрицательным эффектом стероидной терапии является иммуносупрессия. Для его нивелирования параллельно назначают внутривенное введение иммуноглобулинов. В тяжелых случаях необходим плазмаферез — аппаратное удаление из крови иммунных комплексов и антител.
Этиологическое лечение рассеянного энцефаломиелита проводят противовирусными препаратами (аналогами интерферона). В редких случаях доказанной бактериальной этиологии РЭМ назначают антибиотики (ампициллин+оксациллин, цефазолин, гентамицин и пр. ). При развитии заболевания на фоне ревматизма проводят бициллинотерапию.
Симптоматическая терапия является жизненно необходимым элементом лечения. По показаниям осуществляют реанимационные мероприятия, ИВЛ, нормализацию гемодинамики. Если рассеянный энцефаломиелит сопровождается выраженными общемозговыми симптомами, то необходима профилактика отека мозга (введение магнезии, ацетазоламида или фуросемида). Выраженная дисфагия является показанием к зондовому питанию, задержка мочи — к катетеризации мочевого пузыря, парез кишечника — к клизмам, судороги — к назначению антиконвульсантов.
Терапия неврологических нарушений в острой фазе рассеянного энцефаломиелита включает введение витаминов гр. В, аскорбиновой к-ты, антихолинэстеразных средств (галантамина, неостигмина), при мышечной спастике — толперизона гидрохлорида. В период реконвалесценции применяют рассасывающие препараты (гиалуронидазу, экстракт алоэ), ноотропы (пиритинол, пирацетам, гинкго билобу), нейропротекторы (мельдоний, семакс, этилметилгидроксипиридина сукцинат). Для восстановления двигательной функции прибегают к массажу и ЛФК, транскраниальной магнитной стимуляции.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Острый рассеянный энцефаломиелит (сокр. ОРЭМ) (острый диссеминированный рассеянный энцефаломиелит, ОДЭМ) — острое однофазное демиелинизирующее заболевание нервной системы[1]. Для ОРЭМ обязательно наличие общемозговых и очаговых симптомов.
В настоящее время выделяют также рецидивирующий ОРЭМ, который проявляется стереотипными, характерными для ОРЭМ эпизодами неврологического дефицита, и при этом нет признаков, характерных для РС (в частности, по МРТ — отсутствие т. н. «старых» очагов, неконтрастирующихся).
Этиология[править | править код]
ОРЭМ может возникать после воздействия вирусных или бактериальных агентов:
- Вирусы: энтеровирусы, вирус кори, эпидемического паротита (англ.)русск., краснухи (англ.)русск., ветряной оспы, вирус Эпштейна — Барр, цитомегаловирус, вирус простого герпеса первого типа, гепатита A, вирусы Коксаки и вирус Зика[2]; и др.
- Бактерии: Borrelia burgdorferi (англ.)русск.[3]; и др.
- Возможно спонтанное возникновение заболевания без предшествующей атаки инфекционного агента.
Клинические проявления[править | править код]
В клинической картине ОДЭМ можно выявить несколько групп симптомов.
- Очаговые симптомы могут быть представлены всем возможным разнообразием поражения участков головного мозга в различном сочетании друг с другом. Чаще всего это:
- Пирамидный синдром — от появления пирамидных знаков до гемипарезов.
- Мозжечковый синдром — от нистагма и минимальной интенции до грубой атаксии, туловищной атаксии.
- Экстрапирамидный синдром — симптомы паркинсонизма, дистонические проявления.
- Глазодвигательные нарушения — различной степени офтальмопарез.
- Общемозговые симпомы. Без их наличия диагноз ОДЭМ ставится под вопрос, и более вероятен дебют рассеянного склероза. Нужно также понимать, что эти признаки должны появляться так же остро, как и остальные симптомы заболевания.
- Эпиприступы.
- Нарушение сознания.
- Когнитивные нарушения.
- Симптомы поражения периферической нервной системы — не характерны, но возможны. Полинейропатия — самое частое проявление.
- Общеинфекционный синдром. Начало ОРЭМ может быть связано с предшествующей инфекцией или вакцинацией, но также может самостоятельно проявляться с повышением температуры, астенией.
Диагностика[править | править код]
Диагноз ОРЭМ подтверждается:
- МРТ головного мозга с контрастированием. Классическая МР-картина ОРЭМ легко узнаваема — большие, часто сливные очаги в разных участках головного мозга, все очаги контрастируются, что свидетельствует об остроте процесса.
- Люмбальная пункция.
Дифференциальный диагноз[править | править код]
Необходимо исключить энцефалиты инфекционного генеза, в том числе прогрессирующую мультифокальную лейкоэнцефалопатию.
Лечение[править | править код]
- Патогенетическое лечение:
- Глюкокортикостероиды в высоких дозах (1000 мг, реже 2000 мг) коротким курсом 3-5-7 раз (пульс-терапия).
- Симптоматическая терапия — для купирования отдельных симптомов заболевания, по необходимости:
- Противоэпилептические препараты
- Противоотечная терапия
- НПВС для снижения температуры
- другие.
Исход и прогноз[править | править код]
- Выздоровление с остаточной симптоматикой или без неё (чаще). Очаги по МРТ головного мозга могут сохраняться в течение всей жизни.
- В будущем возможно возникновение эпизодов с другой картиной неврологического дефицита, а так же по МРТ, то есть переход в рассеянный склероз.
- Возникновение повторных эпизодов неврологического дефицита с характерной картиной ОРЭМ (очаговая + общемозговая симптоматика), отсутствие «старых» очагов по МРТ — переход в Рецидивирующий ОРЭМ.
При своевременно начатом лечении смерть от ОРЭМ бывает очень редко, и наступает от отёка мозга.
Примечания[править | править код]
Источник
Острый рассеянный энцефаломиелит – однофазное аутоиммунное демиелинизирующее заболевание, при котором патологический процесс локализуется в центральной нервной системе. Поражение головного или спинного мозга может возникнуть после перенесенного инфекционного заболевания либо вакцинации. Причины развития идиопатической формы болезни неизвестны. Редко неврологи диагностируют возвратный или мультифазный острый рассеянный энцефаломиелит.
В Юсуповской больнице созданы оптимальные условия для успешного выздоровления пациентов:
- обследование с помощью новейшей диагностической аппаратуры ведущих мировых производителей;
- лечение эффективными фармакологическими препаратами, обладающими минимальным спектром побочных эффектов;
- применение специалистами клиники реабилитации инновационных методов восстановительной терапии.
Тяжёлые случаи заболевания обсуждаются на заседании экспертного совета с участием докторов и кандидатов медицинских наук, ведущих специалистов в области демиелинизирующих заболеваний центральной нервной системы. Врачи клиники неврологии, имеющие большой опыт лечения острого рассеянного энцефаломиелита, проводят лечение пациента согласно индивидуальному плану. В то же время они соблюдают рекомендации отечественных и международных неврологических сообществ.

Причины и последствия
Основная причина развития острого рассеянного энцефаломиелита – аутоиммунный ответ организма пациента на миелин или другие антигены, которая сопровождается воспалительным процессом в головном или спинном мозге, или захватывающим и спинной, и головной мозг. Чаще всего заболевание дебютирует в детском возрасте. Это связано с особенностями иммунной системы. При своевременно начатой адекватной терапии болезнь хорошо поддаётся лечению.
Сегодня учёные изучают механизм развития аутоиммунных реакций. При остром рассеянном энцефаломиелите клетки иммунной системы начинают воспринимать миелин в качестве чужеродного элемента и атакуют его. Почему иммунная система так себя ведёт, неизвестно. Обычно патологический процесс запускается в результате воздействия вирусов и бактерий, поражающих верхние дыхательные пути, когда температура тела повышается более 380С.
Известны следующие факторы, провоцирующие дебют острого рассеянного энцефаломиелита: вирус герпеса, кори, ветряной оспы, Эпштейн-Барр, паротита, краснухи. Редко заболевание развивается после проведенной вакцинации живыми ослабленными бактериями или вирусами, когда иммунная система реагирует неадекватно.
Перенесенный острый рассеянный энцефаломиелит преимущественно протекает без отрицательных последствий. Иногда остаточные очаги поражения головного мозга сохраняются на всю жизнь. В этом случае может развиться рецидив заболевания или в будущем рассеянный склероз.
После острого рассеянного энцефаломиелита может снижаться зрение и нарушаться чувствительность. При тяжёлом течении заболевания у пациентов нарушается сознание. В редких случаях вследствие отёка головного мозга наступает летальный исход.
Течение патологического процесса
Вследствие аутоиммунной реакции происходит диффузная демиелинизация, развивается воспалительный процесс в области пространства Вирхова-Робена, функция которого – регулирование выработки спинномозговой жидкости и обмен веществ между ликвором и тканевой жидкостью. Инфекционный агент попадает в организм через верхние дыхательные пути или органы пищеварения. В спинной мозг возбудитель инфекции попадает с кровью или периневрально. Периферическая нервная система при остром рассеянном энцефаломелите страдает меньше, больше поражается белое вещество головного мозга.
Заболевание начинается с подъёма температуры до 38°С – 39°С, тошноты, рвоты, мышечной и головной боли. У пациентов появляются признаки поражения вещества головного мозга:
- судороги;
- атаксия (нарушение согласованности движений различных мышц при отсутствии мышечной слабости);
- частичная слепота;
- косоглазие;
- нарушение или потеря сознания;
- эпилептические припадки,
- расстройства речи;
- нарушение глотания;
- галлюцинации;
- сонливость;
- нарушение дыхания.
После вовлечения в патологический процесс периферических нервов и спинномозговых корешков у пациента развивается болевой синдром, парестезия (чувство ползания мурашек), учащается пульс, нарушается функция тазовых органов. Кожные покровы становятся бледными. При поражении глазного нерва возникает двоение в глазах, появляются белые пятна перед глазами, возникает сложность при фокусировке.
В случае тяжёлого поражения мозга заболевание быстро прогрессирует и в течение нескольких дней наступает летальный исход. При хроническом течении заболевания улучшение сменяется обострением инфекционного процесса. В этом случае возникают трудности с дифференциальной диагностикой заболевания у пациента с рассеянным склерозом.
Симптоматика острого рассеянного энцефаломиелита быстро нарастает, поэтому за специализированной медицинской помощью следует обращаться при первых признаках поражения нервной системы. В Юсуповской больнице работают опытные неврологи, которые используют новейшее оборудование, позволяющее выполнять диагностику любой сложности и в кратчайшие сроки. Это особенно важно для установки окончательного диагноза при выборе оптимальной тактики лечения острого рассеянного энцефаломиелита. Чем раньше начата терапия, тем больше шансов на то, что после лечения не будет остаточных явлений.
Диагностика
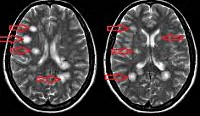
Установить точный диагноз при подозрении на наличие у пациента острого рассеянного энцефаломиелита помогает магнитно-резонансная томография. На МРТ рентгенологи выявляют мультифокальные очаги в белом веществе головного мозга (мосте, мозжечке, полушариях). Также могут определяться очаги повреждения серого вещества (в таламусе, гипоталамусе, базальных ганглиях). Они отсутствуют в мозолистом теле.
На МРТ определяются большие очаги поражения, которые сопровождаются перифокальным отёком. В других случаях изменения отсутствуют. При своевременно начатом лечении острого рассеянного энцефаломиелита через несколько недель адекватной терапии воспалительные изменения отдельных участков мозга исчезают.
У пациентов, страдающих острым рассеянным менингоэнцефаломиелитом, новые очаги не появляются. Если на МРТ врач выявляет новые очаги демиелинизации, это свидетельствует о рассеянном склерозе. Для того чтобы установить точный диагноз неврологи выполняют спинальную пункцию и направляют цереброспинальную жидкость на лабораторное исследование.

Лечение
Неврологи Юсуповской больницы проводят комплексную терапию острого рассеянного менингомиелита. Для подавления аномального иммунного ответа в течение 3-5 дней вводят внутривенно глюкокортикоидные гормоны. При отсутствии результата от пульс-терапии кортикостероидами врачи отделения реанимации и интенсивной терапии проводят 4-5 сеансов плазмафереза.
Если воспалительный процесс вызвали бактерии, пациентам назначают антибиотики. При установленной вирусной природе используют препараты a-интерферона или интерфероногены. Высокую температуру снижают антипиретиками. Для улучшения обменных процессов в коре головного мозга пациентам назначают ноотропные препараты. Также используют лекарственные средства, снижающие внутричерепное давление и нормализующие кровоснабжение мозга. Неврологи проводят поддерживающую терапию витаминно-минеральными комплексами, аминокислотными смесями.
Специалисты клиники реабилитации проводят курс немедикаментозной терапии для восстановления когнитивных и социальных функций. Реабилитологи используют современные эффективные методики лечебной физкультуры, различные виды массажа, физиотерапевтические процедуры, иглорефлексотерапию. При наличии показаний пациент может получить консультацию психиатра.
Последствия
ОРЭМ – это редкое заболевание. Чаще всего оно фиксируется в детском возрасте, что связано с особенностями иммунной системы. Заболевание хорошо поддается лечению при своевременно начатой терапии. Острый рассеянный энцефаломиелит удается вылечить при помощи медикаментов и в большинстве случаев заболевание не оставляет последствий.
Иногда остаточные очаги поражения головного мозга сохраняются на всю жизнь, что грозит рецидивом заболевания или развитием в будущем рассеянного склероза. После острого рассеянного энцефаломиелита могут наблюдаться снижение зрения и расстройства чувствительности. При тяжелом запущенном течении заболевания происходят значительные нарушения сознания. В редких случаях наступает летальный исход вследствие отека мозга.
Для того чтобы записаться на приём к неврологу Юсуповской больницы, звоните по номеру телефона контакт-центра в любое время суток независимо от дня недели.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- “Диагностика”. — Краткая Медицинская Энциклопедия. — М.: Советская Энциклопедия, 1989.
- «Клиническая оценка результатов лабораторных исследований»//Г. И. Назаренко, А. А. Кишкун. г. Москва, 2005 г.
- Клиническая лабораторная аналитика. Основы клинического лабораторного анализа В.В Меньшиков, 2002 .
Наши специалисты

Заместитель генерального директора по медицинской части, терапевт, гастроэнтеролог, к.м.н.
.jpeg)
Анестезиолог-реаниматолог, кардиолог, врач функциональной диагностики

Врач-эндоскопист
Цены на диагностику острого рассеянного энцефаломиелита
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
