Код мкб состояние после акш
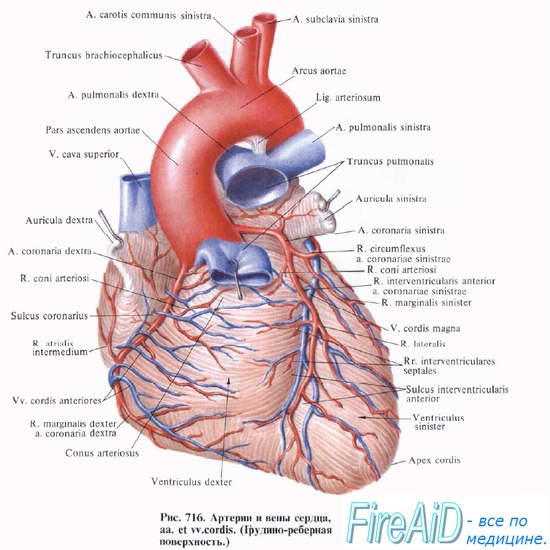
Об операции АКШ
Аортокоронарное шунтирование (АКШ) – один из самых эффективных метод в лечении ишемической болезни сердца (ИБС). Операция выполняется на работающем сердце, без применения метода искусственного кровообращения и показана в тех случаях, когда поражение артерий сердца выражено настолько, что использование других методов восстановления коронарного кровотока невозможно.
В нашей клинике ФНКЦ ФМБА коронарное шунтирование выполняется несколькими методами:
Преимущества АКШ на работающем сердце
отсутствие травм клеток крови – применение искусственного кровообращения (ИК) может негативно повлиять на кровь, иммунитет, организм в целом
во время операции кровеносная система и легкие работают самостоятельно
реабилитация протекает легче
значительно меньшее количество осложнений после операции – ИК может спровоцировать эмболию сосудов головного мозга, отек легких, кислородное голодание жизненно важных органов
Показания к аортокоронарному шунтированию
Показания к АКШ определяются различной степенью поражения артерий и проявлениями ишемической болезни сердца:
- стенокардия, не поддающаяся медикаментозной терапии;
- сужение ствола левой коронарной артерии и главных сердечных артерий свыше 50%;
- ИБС со снижением фракции выброса.
Как правило, АКШ не проводится:
- выраженной полиорганной недостаточности;
- в течение первых месяцев после нарушения мозгового кровообращения;
- злокачественных новообразованиях.
Подготовка к аортокоронарному шунтированию
В ФНКЦ ФМБА перед проведением аортокоронарного шунтирования сердца врач составляет план предоперационного обследования. Оно включает лабораторные анализы и инструментальные исследования:
- общий анализ крови, мочи;
- биохимию крови;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ;
- ЭКГ;
- Эхо-КГ;
- рентгенологическое обследование;
- ЭГДС (максимальная давность – 1 месяц). Исключение – пациенты с поражением ствола ЛКА;
- УЗДС брахиоцефальных артерий (максимальная давность – 3 месяца);
- УЗДС артерий нижних конечностей (максимальная давность – 3 месяца);
- УЗДС вен нижних конечностей (максимальная давность – 7 дней);
- ФВД (максимальная давность – 7 дней);
- УЗИ внутренних органов;
- коронарография.
При наличии сопутствующей патологии могут быть назначены дополнительные анализы:
- ОНМК в анамнезе – КТ головного мозга.
- заболевания щитовидной железы – ТТГ, Т4, Т3 (максимальная давность – 30 дней). Консультация эндокринолога при наличии изменений гормонального профиля.
- сахарный диабет – гликемическая кривая (максимальная давность – 7 дней). Консультация эндокринолога при гликемии более 10 ммоль/л.
- Подагра – мочевая кислота (максимальная давность – 1 месяц). При превышении значения в 420 мкмоль/л – консультация терапевта и подбор терапии.
- консультация стоматолога, уролога, гинеколога.
За день до операции пациента осматривает хирург и анестезиолог. Накануне АКШ рекомендуется легкий ужин не позднее 12 часов до операции, с ночи не есть, не пить, отменить прием лекарств. На ночь ставится очистительная клизма. Утром пациент принимает душ.
После подписания информированного согласия пациенту делается премедикация — вводятся лекарства, которые снизят эмоциональную напряженность, помогут успокоиться. Через 40-60 минут пациент доставляется в операционный блок.
В кардиологическом центре ФНКЦ ФМБА вы можете сдать все анализы и пройти исследования, рекомендованные врачом перед операцией. Структура нашего центра позволяет быстро пройти подготовительный предоперационный этап и получить результаты на руки. Имея свою лабораторию, мы отвечаем за правильность взятия анализов и качество клинико-лабораторных исследований.
Проведение АКШ
Аортокоронарное шунтирование на работающем сердце начинается с обеспечения доступа к месту проведения операции — послойно разрезается кожа, подкожные слои, мышцы.
Трансплантат (шунт) — здоровый участок вены или артерии — забирается из грудной клетки пациента или его конечности (бедра, голень). Для выполнения операции на работающем сердце применяется специальное оборудование, позволяющее стабилизировать миокард в месте формирования анастомоза. Один конец здорового сосуда подшивается к аорте, другой — к коронарной артерии ниже стенозированного/суженного участка. Затем восстанавливается полная работа сердца, рана ушивается, пациента переводят в отделение реанимации.
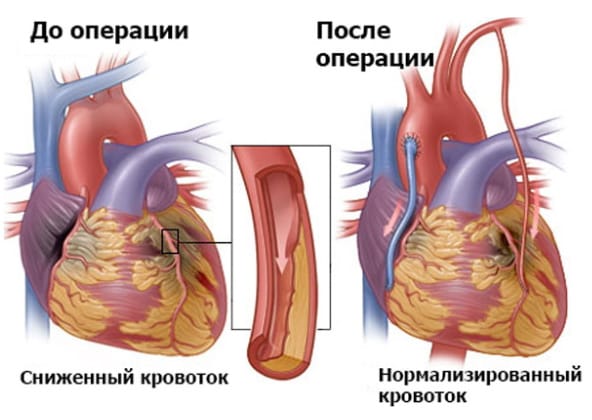
Коронарное шунтирование в большинстве клиник проводят с остановкой сердечной деятельности с применением аппарата искусственного кровообращения. Использование этого метода связано с риском развития осложнений, которые удлиняют сроки восстановления, ухудшают выздоровление, могут привести к кровотечениям, инсульту, инфаркту. Проведение операции без искусственного кровообращения – на работающем сердце – позволяет снизить риск послеоперационных осложнений.
После операции
В целом реабилитация и восстановление после АКШ без искусственного кровообращения проходит быстрее и легче. Если ранний послеоперационный период проходит без осложнений, то через сутки удаляют катетеры и пациента переводят в отделение, где он находится до 7-10 дней. Там будет отслеживаться состояние сердца и всего организма.
В послеоперационном периоде пациенту индивидуально подбирается план реабилитации и назначается лечебная физкультура.
Хорошим методом поддержания здоровья являются пешие прогулки длительностью от 10 минут в самом начале (после того как разрешат ходить) до 30-60 минут через 2-3 недели после операции.
Важно, чтобы при физической нагрузке, ЧСС не поднимался выше 100-115 ударов в минуту и не было одышки.
Если после операции и реабилитационного периода в палате – в отделении кардиохирургии вы переживаете о самостоятельном восстановлении, можете пройти программу реабилитации в нашем центре.
При выписке из стационара лечащий врач выдаст памятку о правилах профилактики после операции, назначит лекарственные препараты. Прием любых других препаратов, в том числе из домашней аптечки, должен быть согласован с кардиологом.
Курить, употреблять алкоголь после операции АКШ нельзя пожизненно. Также нужно будет соблюдать диету с уменьшенным содержанием соли, жиров, сладостей.
После вам необходимо будет пройти исследование сердца через 1 месяц, 3, 6, 12 месяцев. Это вы также можете сделать в нашем центре.
Стоимость АКШ
Несмотря на общее название «шунтирование на работающем сердце», существует несколько методов проведения этой операции. Врач выбирает метод в зависимости от показаний, сопутствующих заболеваний, состояния сердца и организма на момент вмешательства.
Важно знать, что АКШ часто проводится в сочетании с другими методами лечения и операциями. К примеру, может выполняться АКШ и сразу этапно удаляться опухоль в любом органе, или АКШ выполняется в сочетании с операцией на сонной артерии или с операцией на клапанах сердца. Если же у пациента аритмия, то АКШ может выполняться в сочетании с РЧА легочных вен.
Операция аортокоронарного шунтирования в нашей клинике может проводиться в рамках бесплатной высокотехнологичной медицинской помощи по ВМП или платно.
Аортокоронарное шунтирование в условиях искусственного кровообращения с пластикой/протезированием клапана или аневризмэктомией
235 000 ₽
Окончательная стоимость лечения определяется исходным состоянием пациента (сопутствующие заболевания, выраженность ХСН), а также его подготовленностью к операции, наличием необходимых анализов и исследований.
Стоимость может варьироваться от 420 000 до 450 000 рублей.
В нее входит:
- операция, цена которой указана выше;
- предоперационное обследование (для пациентов, которые не сделали обследование до госпитализации);
- расходные материалы;
- анестезия;
- лекарственные препараты, медикаментозное лечение;
- комфортность палаты и длительность нахождения в клинике.
Многолетний опыт кардиохирургов ФНКЦ ФМБА подтвержден большим числом успешных операций по разным методам: все вмешательства проводятся по современным рекомендациям на высокотехнологичном оборудовании. Абсолютно все обследования вы можете пройти непосредственно в ФНКЦ ФМБА по плану, составленному врачом.
Источник
Советы при аорто-коронарном шунтировании (АКШ)
1. Что такое стенокардия? Каковы причины стенокардии?
Стенокардия является отражением ишемии миокарда (ишемической болезни сердца — ИБС). Больные часто описывают свои ощущения как сдавление, удушье и стеснение в груди. Стенокардия обычно вызывается дисбалансом между снабжением миокарда кислородом и потребностью в нем. Классическим представителем заболевания является мужчина (мужчины страдают ИБС в 4 раза чаще женщин), убирающий холодным поздним вечером снег после плотного ужина и драки с женой.
2. Как лечится стенокардия?
Лечение стенокардии заключается в лекарственной терапии или реваскуляризации миокарда. Лекарственная терапия направлена па снижение потребности миокарда в кислороде. Стратегическое лечение включает нитраты (нитроглицерин, изосорбид), которые минимально расширяют коронарные артерии, по также снижают артериальное давление (постнагрузку) и, следовательно, потребность миокарда в кислороде; бета-адреноблокаторы, снижающие частоту сердечных сокращений, сократительную способность сердца и постнагрузку; и блокаторы кальциевых каналов, снижающие ностнагрузку и предотвращающие спазмирование коронарных артерий.
Важную роль также играет аспирин (антитромбоцитарное действие).
Если стенокардия резистентна к лекарственной терапии, может потребоваться реваскуляризация миокарда путем чрескожной чреспросветной коронаропластики (ЧЧКП) с установкой стента или без таковой либо аортокоронарное шунтирование (АКШ).
3. Каковы показания к АКШ?
а) Стеноз левой коронарной артерии. Стеноз левой коронарной артерии более чем па 50% является плохим прогностическим фактором для больных, получающих лекарственную терапию. Левая коронарная артерия кровосиабжает значительную часть миокарда, поэтому ЧЧКП очень рискованна. Даже у асимитоматичиых больных коэффициент выживаемости значительно повышается после АКШ.
б) ИБС с поражением трех сосудов (70% стеноз) и с угнетением функции левого желудочка или ИБС с поражением двух сосудов и проксимальной части передней нисходящей ветви левой коронарной артерии. Рандомизированные исследования показали, что у больных с трехсосудистым поражением и угнетением функции левого желудочка выживаемость после АКШ гораздо выше, чем при лекарственной терапии.
АКШ также обеспечивает более высокую выживаемость при двухсосудистом поражении и стенозе проксимальной части передней нисходящей ветви левой коронарной артерии в 95% и более. Однако серьезную проблему представляют больные с угнетенной функцией левого желудочка: так при исходном снижении фракции выброса ниже 30% оперативная летальность повышается.
в) Стенокардия, резистентная к интенсивной лекарственной терапии. Больные, имеющие ограничения в образе жизни из-за ИБС, являются кандидатами на АКШ. Результаты хирургических вмешательств на коронарных артериях показывают, что у прооперированных больных менее выражены симптомы стенокардии, в меньшей степени ограничена жизненная активность и объективно повышается толерантность к физической нагрузке но сравнению с больными, получающими лекарственную терапию.
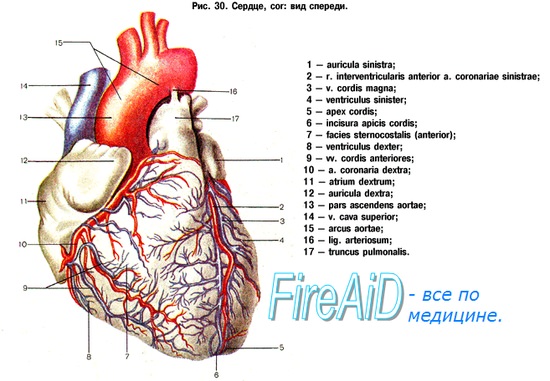
4. В чем заключается АКШ?
Аорто-коронарное шунтирование (АКШ) является шунтирующей операцией, которая может выполняться как в условиях экстракорпорального кровообращения, так и без пего. Левая внутренняя маммарная артерия выполняет роль трубчатого трансплантата. Экстракорпоральное кровообращение подключается путем канюляции восходящей аорты и правого предсердия, а сердце останавливается путем холодовой кардиоплегии.
Сегменты большой подкожной вены ноги разворачиваются и сшиваются с проксимальной (приточной) частью обходного анастомоза, берущего начало из восходящей аорты, а периферическая (отточная) часть обходного анастомоза соединяется с коронарной артерией дистальнее места облитерации.
Левая внутренняя маммарная артерия обычно сшивается с проксимальной частью передней нисходящей ветви левой коронарной артерии. Когда наложение анастомозов закончено, восстанавливается самостоятельное кровообращение, и разрез грудной клетки зашивается. Обычно накладывается 1-6 шунтов (отсюда термины “тройное” или “четвертное” шунтирование).
5. Улучшает ли АКШ функцию миокарда?
Да. При помощи аорто-коронарного шунтирования (АКШ) улучшается функция гибернирующего миокарда. Под гибернацией миокарда понимают обратимое снижение контрактильной функции сердечной мышцы, вызванное недостаточностью коронарного кровотока, при сохранении жизнеспособности миокарда. У некоторых больных с общей систолической дисфункцией миокарда после АКШ наблюдается значительное улучшение его сократительной функции.
6. Помогает ли АКШ при застойной сердечной недостаточности?
Иногда. АКШ облегчает симптомы застойной сердечной недостаточности, вызванные ишемической дисфункцией миокарда. Напротив, если сердечная недостаточность вызвана длительно существующей инфарктной зоной (постинфарктным рубцом), АКШ не дает хороших результатов. Во время предоперационного обследования необходимо оценить жизнеспособность нефункционирующего миокарда. Остаточное перераспределение радиоизотопа при таллийном сканировании помогает определить еще жизнеспособные сегменты миокарда.
7. Помогает ли АКШ предотвратить желудочковые аритмии?
Нет. Большинство желудочковых аритмий при ИБС возникают на границе возбудимого миокарда, окружающего зону инфаркта. Больным с жизнеугрожающими желудочковыми тахиаритмиями показана имплантация автоматического сердечного дефибриллятора (AICD).
8. В чем разница между ЧЧКП и АКШ?
Шесть рандомизированных контрольных клинических исследований были посвящены сравнению результатов ЧЧКП и АКШ. Хотя в совокупности исследование охватывало более 4700 больных, 75% из них, изначально удовлетворявших критериям отбора, впоследствии были исключены из исследования, поскольку страдали ИБС с поражением нескольких сосудов, когда проведение ЧЧКП не рекомендуется.
В результате этих исследований было выделено несколько важных фактов. В 5 из 6 проведенных исследований общие показатели летальности и заболеваемости инфарктом миокарда после АКШ и ЧЧКП не отличались. Только в одном из исследований, проведенном в Германии (German Angioplasty Bypass Surgery Investigational Study), общее количество смертей и случаев инфаркта миокарда в ближайшем послеоперационном периоде было выше в группе АКШ.
Основное различие между двумя стратегиями лечения заключалось в избавлении от стенокардии и необходимости повторных хирургических вмешательств. В общей сложности 40% больных, которым была выполнена ЧЧКП, потребовались повторные ЧЧКП или АКШ. В то же время только 5% больных после АКШ потребовались повторные операции. Также после АКШ приступы стенокардии развивались реже, чем после ЧЧКП.
Можно сделать бесспорный вывод, что рекомендации к проведению ЧЧКП или АКШ должны быть строго индивидуальны. Оба вида лечения не следует рассматривать как исключительные или противоречащие друг другу. Некоторым больным показано комбинация ЧЧКП и АКШ. АКШ позволяет достичь более стойкой реваскуляризации, хотя существует риск интраоперационных осложнений.
9. Какова примерная проходимость сосудов?
• Шунт из внутренней маммарной 90%-проходимость через 10 лет артерии
• Шунт из большой подкожной 50%-проходимость через 10 лет вены ноги
• ЧЧКП стенозированного сосуда 60%-проходимость через 6 месяцев
• ЧЧКП + стент 80%-проходимость через 6 месяцев

10. Каковы хирургические и технические проблемы, возникающие при АКШ?
Хирургические осложнения в широком смысле включают технические проблемы с наложением анастомоза, осложнения со стороны грудины и осложнения в области разреза после забора подкожной вены ноги. Технические проблемы с наложением анастомоза коронарной артерии приводят к инфаркту миокарда. Осложнения со стороны грудины обычно закапчиваются сепсисом и полиорганной недостаточностью. Разрезы на ноге при заборе большой подкожной вены в послеоперационном периоде могут вызвать отек, инфекцию и боль в конечности.
11. Каков риск АКШ? Какие сопутствующие факторы повышают оперативный риск АКШ?
Оценка оперативного риска является важнейшей задачей хирурга перед реваскуляризацией. Общество торакальных хирургов и Совет Ветеранов разработали и внедрили две большие базы данных. К факторам, повышающим оперативный риск при АКШ, относятся пониженная фракция выброса левого желудочка до операции (экстренной или плановой), возраст больного, заболевания периферических сосудов, хроническое обструктивное заболевание легких и декомпенсированная сердечная недостаточность к моменту операции.
Эти сопутствующие факторы имеют наиболее важное значение для исхода операции. Проще говоря, общие показатели летальности при АКШ могут ввести в заблуждение. Так, хирург А и хирург Б могут выполнять идентичные операции, но иметь различные показатели общей летальности, если хирург А оперирует молодых атлетов, страдающих ИБС, а хирург Б — пожилых людей с пассивным образом жизни, повышенного питания и выкуривающих по 2 пачки сигарет в день. Оценка сопутствующих факторов риска дает более точное представление, насколько наблюдаемый исход операции был прогнозируем.
12. Какие действия следует предпринять, если больного не удается отключить от экстракорпорального кровообращения?
Фактически хирург имеет дело с шоком. Как и в случае с гиповолемическим шоком (при огнестрельном повреждении аорты), основные мероприятия заключаются в следующем:
а) Восстановление объема циркулирующей крови до оптимальных значений давления наполнения в левом и правом желудочках.
б) После нормализации давления наполнения начните инотропную поддержку.
в) Введите струйно инотропный препарат до появления признаков интоксикации (обычно желудочковой тахиаритмии) и начните внутриаортальную баллонную контриульсацию. Последним шагом является введение вспомогательных устройств для левого и/или правого желудочка. Они могут поддержать кровообращение, способствуя функциональному восстановлению миокарда.
13. Все ли артериальные шунты имеют преимущество при реваскуляризации?
Сделанный на основании наблюдений логический вывод, что внутренняя маммарная артерия сохраняет более высокую проходимость по сравнению с подкожной веной ноги, пробудил интерес к тотальной артериальной реваскуляризации. Вместо подкожных вен ног некоторые хирурги в качестве шунтов используют правую внутреннюю маммарную артерию, желудочно-сальниковую артерию и лучевую артерию.
Убедительные данные свидетельствуют о том, что использование в качестве шунта левой внутренней маммарной артерии значительно снижает легальность и сокращает количество рецидивов стенокардии. Данные, свидетельствующие в пользу тотальной артериальной реваскуляризации, не столь очевидны.
14. Обязательно ли при АКШ “разрезать больного пополам”? Существуют ли менее инвазивные хирургические методики?
Параллельно с внедрением минимально инвазивных хирургических методик в общей хирургии (например, лапароскопическая холицистэктомия), возник интерес к менее травматичным операциям на коронарных артериях. Сейчас возможно выполнить АКШ без экстракорпорального кровообращения через небольшой разрез грудины. Эта методика получила название минимально инвазивного прямого аортокоронарного шунтирования (MIDCAB). Специальная платформа стабилизирует эпикардиальную поверхность коронарной артерии для наложения анастомоза.
Сердце продолжает биться под этой платформой и поэтому можно обойтись без экстракорпорального кровообращения.
По другой методике, называемой Heartpoit, кашоляция аорты и дренирование венозной системы осуществляется чрескожно. Троакары вводятся через небольшие разрезы. Подключается экстракорпоральное кровообращение, и анастомозы накладываются с помощью специальной камеры через небольшие торакоскопические порты. По-прежнему неизвестны отдаленные результаты минимально инвазивных методов шунтирования. Ранние сообщения свидетельствуют о значительно большем количестве окклюзий шунтов, а значит, результаты реваскуляризации новыми методами могут быть хуже, чем после традиционных вмешательств.
15. Какие виды лечения применяются у больных с упорной стенокардией, которым не показано АКШ?
Для больных с оптимально подобранной лекарственной терапией, которым не показано АКШ (из-за тяжелой сопутствующей патологии или неудовлетворительного состояния коронарной артерии для шунтирования) альтернативным методом лечения является трансмиокардиальная реваскуляризация. При трансмиокардиальной реваскуляризации используется лазер для прожигания небольших отверстий из эндокарда в эпикард.
Хотя раньше считалось, что лазер доставляет кровь из эндокардиальной капиллярной сети в миокард, многочисленные наблюдения доказывают, что образуемые лазером каналы тромбируются в течение 24 часов и впоследствии окклюзируются. Таким образом, предполагается, что энергия лазера вызывает воспалительную реакцию с возрастанием роли ангиогенных факторов (фактор роста эндотелия сосудов, бета-фактор роста опухолей, фибробластический фактор роста). Хотя многообещающие экспериментальные данные говорят в пользу трансмиокардиалыюй реваскуляризации, широкомасштабные клинические исследования еще не закончены.
Учебное видео кровоснабжения сердца (анатомии артерий и вен)
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Советы при митральном стенозе”
Оглавление темы “Советы хирургам.”:
- Советы при болезнях вен
- Советы по диагностике болезней сосудов
- Советы по исследованию сосудов при нарушении мозгового кровообращения
- Советы по исследованию сосудов при артериальной недостаточности
- Советы при аорто-коронарном шунтировании (АКШ)
- Советы при митральном стенозе
- Советы при недостаточности митрального клапана
- Советы при стенозе и недостаточности аортального клапана
- Советы при туберкулезе
- Советы при плевральном выпоте
Источник
