Код мкб трансплантация почки

Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2014
Категории МКБ:
Терминальная стадия поражения почек (N18.0)
Разделы медицины:
Трансплантология
Общая информация
Краткое описание
Экспертным советом РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «12» декабря 2014 года протокол № 9
Трансплантация почки – это органозамещающий метод оперативного вмешательства по пересадке почки от донора реципиенту при терминальных стадиях хронических заболеваний почек.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Трансплантация почки.
Код протокола:
N 18.0 Терминальная стадия заболевания почек.
Сокращения, используемые в протоколе:
АлТ – аланинаминотрансфераза
АсТ – аспартатаминотрансфераза
ВИЧ – вирус иммунодефицита человека
ИФА – иммуноферментный анализ
КТ – компьютерная томография
КЩС – кислотно-щелочное состояние
МРТ – магнитно-резонансная томография
НПВС – нестероидные противовоспалительные средства
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ПЦР – полимеразноцепная реакция
РВ – реакция Вассермана
УЗДГ – ультразвуковая доплерография
УЗИ – ультразвуковое исследование
ФЭГДС – фиброэзофагогастродуоденоскопия
ХПН – хроническая почечная недостаточность
ЭКГ – электрокардиография
ЭхоКГ – эхокардиография
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: нефрологи, трансплантологи, хирурги, урологи, анестезиологи-реаниматологи.
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Классификация трансплантация почки:
• ортотопическая – замена почки реципиента здоровым аллотрансплантатом донора;
• гетеротопическая – имплантация донорской почки вне типичного анатомического расположения почки (чаще всего – забрюшинно, в правую подвздошную область).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия:
• определение группы крови;
• определение резус-фактора;
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови (мочевина, креатинин, калия/натрия, глюкоза, билирубин, АлТ, АсТ, общего белка);
• коагулограмма;
• анализ на реакцию кросс-матч;
• анализ крови на ВИЧ методом ИФА;
• определение маркеров HbsAg, а-HCV total методом ИФА;
• ЭКГ;
• ЭхоКГ;
• ФЭГДС;
• рентгенография обзорная органов грудной клетки (одна проекция)
• консультация кардиолога
• консультация оториноларинголога;
• консультация стоматолога
• консультация гинеколога.
Дополнительные диагностические мероприятия:
• определение в крови предсуществующих антител серологическим/ИФА/ПЦР методом;
• типирование по системе HLA- 1-2 класса
• биохимический анализ крови (фосфор, железо, ферритин, амилаза, холестерин, щелочная фосфотаза, альбумин, АСЛ-О, LE- клетки, СРБ);
• реакция Вассермана
• определение паратгормона методом ИФА;
• микробиологическое исследование мазка из зева, носа и мочи, с определением чувствительности к антибактериальным препаратам;
• определение вирусов простого герпеса, Эбштейн-Барра, цитомегаловирус, токсоплазмоз, микоплазму методом ИФА;
• определение маркеров гепатитов «В, С, Д» методом ИФА;
• определение вирусов гепатитов «В, С, Д» методом ПЦР;
• определение онкомаркеров крови методом ИФА/ИХЭЛ;
• ревматоидный фактор, ревматологическая проба;
• определение аутоиммунных маркеров крови (ANA, ANCA, AMA-2) методом ИФА/ИХЭЛ;
• проведение пробы Манту (туберкулиновая проба);
• УЗИ органов брюшной полости, почек;
• УЗДГ;
• коронарография;
• цистоскопия (диагностическая);
• колоноскопия;
• КТ органов брюшной полости;
• консультация эндокринолога;
• консультация ревматолога;
• консультация офтальмолога;
• консультация кардиохирурга;
• консультация гастроэнтеролог;
• консультация уролога;
• консультация невропатолога;
• консультация психолога;
• консультация фтизиатра;
• консультация ангиохирурга;
• консультация нефролога.
Лечение
Цель проведения процедуры/вмешательства:
• снятие уремической интоксикации.
Показания и противопоказания к процедуре/вмешательству
:
• терминальная стадия хронической почечной недостаточности/4-5 стадии хронической болезни почек.
Противопоказания к процедуре/вмешательству
:
• злокачественные новообразования;
• заболевания органов дыхания и кровообращения в стадии декомпенсации (не связанные с ХПН);
• необратимые поражения головного мозга (острый период после перенесенного геморрагического инсульта);
• острые и обострения хронических инфекции, неподдающиеся специфической терапии;
• инфицирование ВИЧ без СПИД;
• отсутствие комплаентности/приверженности пациента к лечению (непонимание больным характера операции, ее необходимости, риска, а также прогноза и необходимости пожизненного приема иммуносупрессивных препаратов и наблюдения).
Требования к проведению процедуры/ вмешательства:
Меры безопасности и противоэпидемический режим согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным постановлением Правительства Республики Казахстан от 17 января 2012 года №87.
Требование к подготовке пациента:
• вечером накануне операции легкий ужин до 18.00 часов;
• в день операции – голод;
• побрить операционное поле утром в день операции;
• провести перед операцией все гигиенические процедуры: прополоскать полость рта, почистить зубы, снять съемные зубные протезы, очистить полость носа;
• очистительная клизма;
• прием вечером и утром за 1-5 сутки до операции иммуносупрессивных препаратов:
такролимус 0,01-0,05 мг/кг веса;
микофеноловая кислота 360 мг или мофетила микофенолат 1000 мг.
Медикаментозное поддержание во время операции:
Иммуносупрессивная терапия
(с целью профилактики отторжения трансплантата):
• базаликсимаб 20 мг, флакон, в/в перед операцией;
• метилпреднизолон 500 мг в/в интраоперационно перед перфузией трансплантата (в случаях интраоперационного сверхострого отторжения почки доза увеличивается до 1500 мг).
Антибактериальная терапия
(с целью профилактики и лечения инфекционных осложнений):
• антибиотики цефалоспоринового ряда внутривенно:
цефтриаксон 1 г, флакон;
цефтазидим 1 г, 2 г, флакон;
цефепим 1 г, флакон. Симптоматическая терапия:
• гипотензивная терапия:
эуфиллин 2,4% 5 мл;
эналаприл 5 мг;
• спазмолитическая терапия:
папаверин 2% 2 мл;
платифиллин 2% 2 мл;
• диуретическая терапия:
фуросемид 20 мг;
• инфузионная терапия (с целью коррекции ОЦК):
5% растворы глюкозы;
0,9% физиологический раствор;
• трансфузионная терапия: СЗП (при нарушении коагуляции); криопреципитат (при нарушении коагуляции); эритроцитарная масса (при анемии тяжелой степени, кровотечении); тромбоциты (при тяжелой тромбоцитопении).
Обезболивание
: Эндотрахеальный наркоз.
Операция:
Подготовка донорской почки (Baсk Table):
донорская почка помещается в специальный лоток с наполненными ледяными крошками;
отдельно канюлируется почечная артерия донорской почки и производится промывание/перфузия донорской почки до «чистых вод» через артерию и вену консервирующим раствором 1-3 л с гепарином 1000 ед.
после перфузии проводится препаровка почечной вены и артерии с перевязкой и/или клипированием боковых мелких сосудистых ветвей и лимфатических протоков.
Обработка операционного поля: не менее трех раз, с применением антисептических растворов;
Операционный доступ: производится «клюшкообразный» разрез кожи в правой или левой подвздошной области. Поверхностные фасции и апоневроз передней брюшной стенки рассечены до брюшины. Брюшина отодвинута в медиальную сторону. Тупым и острым путем, биполярной коагуляцией и с пересечением и перевязкой мелких сосудистых структур производится мобилизация правых или левых наружной подвздошной артерии и вены. Производится тщательная препаровка наружной подвздошной вены и артерии на протяжении 5,0 см с коагуляцией и перевязкой лимфатических сосудов.
Имплантация почки:
В правую или левую подвздошную ямку реципиента подводится трансплантат.
Подвздошная вена проксимально и дистально пережимается сосудистыми зажимами. Между зажимами стенка вены рассекается продольно длиной в соотвествии сдиаметром артерии донорской почки. Производится сосудистый анастомоз между веной донорской почки и наружной подвздошной веной конец в бок атравматическими швами 6/0 или 7/0 в 2 нити. Проводиться профилактика аэрогемостаза, путем введения в просвет сосуда раствора гепарина 1/10 на физиологическом растворе. На вену почки выше анастомоза накладываются сосудистые зажимы, запускается кровоток по наружной подвздошной вене – проверяется состоятельность венозного анастомоза.
Наружная подвздошная артерия проксимально и дистально пережимаются сосудистыми зажимами. Между ними острым путем выкалывается отверстие ангиоперфоратором. Далее производится анастомоз конец в бок между наружной подвздошной артерией и артерией донорской почки атравматическими нерассасывающимися швами 6/0 или 7/0. Проводиться профилактика аэрогемостаза, путем введения в просвет сосуда раствора гепарина 1/10 на физиологическом растворе. Производится наложение сосудистого зажима на артерию почки выше анастомоза. Запускается кровоток по наружной подвздошной артерии – проверяется состоятельность артериального анастомоза.
Производится реперфузия донорской почки и обливание теплым физиологическим раствором. Почечный трансплантат должен приобрести розовый оттенок по всей поверхности, плотноэластическую консистенцию. Проверяется на гемостаз. При диффузном кровотечении в области ворот трансплантата и по его поверхностям накладываются гемостатические пластики.
Далее мочевой пузырь заполняется физиологическим раствором до 300,0-500.0 мл, в верхнем углу справа или слева рассекается серозно-мышечная оболочка мочевого пузыря. Далее вскрывается слизистая на протяжении 1,0 см. Производиться инвагинационный пузырно-мочеточниковый анастомоз на мочеточниковом стенте/или без стента в 2 ряда:
внутренний (сшивается мочеточник со слизистой мочевого пузыря);
наружный (сшивается мышечная оболочка поверх мочеточника по типу тоннеля).
Проводится контроль на гемостаз.
Оставляется дренажная трубка под трансплантатом.
Накладываются послойные узловые швы на рану.
Накладываются асептические повязки на рану.
Индикаторы эффективности процедуры:
• выделение мочи;
• динамическое снижение в крови уровня креатинина и мочевины;
• отсутствие послеоперационных осложнений.
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2014
- 1) Кодекс Республики Казахстан «О здоровье народа и системе здравоохранения», Астана, Акорда, 18 сентября 2009 года № 193-IV ЗРК.
2) Декларация о трансплантации человеческих органов. Принята 39-ой Всемирной Медицинской Ассамблеей, Мадрид, Испания, октябрь 1987 г.
3) Стамбульская декларация о трансплантационном туризме и торговле органами. принята участниками Стамбульского Саммита, г. Стамбул, 30 апреля по 2 мая 2008 года Трансплантационном Обществом (TTS) и Международным обществом нефрологии (ISN).
4) Дополнительный протокол к Конвенции по правам человека и биомедицине относительно трансплантации органов и тканей человека, Страсбург, 24 января 2002 года.
5) Руководство по трансплантологии. Под ред. В.И. Шумакова. М.: Медицина, 1995 г.
6) Введение в клиническую трансплантологию. Под ред. Б.А. Константинова и С.Л. Дземешкевича. М., 1993 г.
7) Очерки по физиологическим проблемам трансплантологии и применения искусственных органов. Под ред. В.И. Шумакова. Тула: Репроникс, 1998 г.
8) Денисов В.К. Трансплантология. Киев: Наукова думка, 1998 г.
9) Искусственные органы, руководство под ред. В.И. Шумакова, М.: Медицина, 1990 г.
- 1) Кодекс Республики Казахстан «О здоровье народа и системе здравоохранения», Астана, Акорда, 18 сентября 2009 года № 193-IV ЗРК.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1) Куттымуратов Гани Муратович – главный специалист – трансплантолог АО «Национальный научный центр онкологии и трансплантологии» M.D. (PhD)
2) Рысмаханов Мылтыкбай Сагинбекович – старший ординатор трансплантолог отдела т рансплантации органов и тканей АО «Национальный научный медицинский центр»
3) Абишева Жанар Аттаровна – главный специалист – нефролог АО «Национальный научный центр онкологии и трансплантологии»
4) Нарманова Орынгуль Жаксыбаевна – врач нефролог КГКП «Шымкентская городская больница скорой неотложной медицинской помощи», д.м.н., PhD, независимый аккредитованный эксперт по нефрологии, главный внештатный нефролог и гемодиализа Управления здравоохранения Южно-Казахстанской области
5) Худайбергенова Махира Сейдуалиевна – главный эксперт – клинический фармаколог отделения экспертизы качества медицинских услуг АО «Национальный научный центр онкологии и трансплантологии»
Указание на отсутствие конфликта интересов: отсутствуют.
Енсебаев Ерлан Жалелович – доктор медицинских наук, профессор, ГУ «Медицинского центр Управления делами Президента Республики Казахстан», врач уролог.
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Отторжение пересаженной почки.
Названия
Название: Отторжение почечного трансплантата.
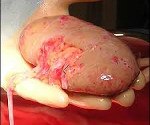
Отторжение почечного трансплантата
Синонимы диагноза
Отторжение пересаженной почки.
Описание
Отторжение трансплантата почки. Это иммунный ответ организма-реципиента на почечные антигены чужеродного донора. При остром течении это проявляется в виде гриппоподобного синдрома, олигоанурии, плотности и боли пересаженного органа и гипертонии. Хронический отторжение до хронической почечной недостаточности обычно определяется только в лаборатории. Патология диагностируется с помощью лабораторных исследований, УЗИ, УЗИ, биопсии трансплантата. Во время лечения используются импульсы кортикостероидов, антитимоцитарных глобулинов, плазмаферез и обмен плазмы. В тяжелых случаях требуются нефротрансплантэктомия, ЗПТ и трансплантация почки.
Отторжение почечного трансплантата
Дополнительные факты
Трансплантация почки является наиболее распространенной операцией по пересадке, для которой требуется не менее 40 пациентов с хронической почечной недостаточностью на 1 миллион человек, но дефицит донорских органов не позволяет удовлетворить эту потребность. Ситуация усугубляется риском потери пересаженного органа из-за различий в антигенных структурах реципиента и донора.
Наибольшее количество реакций (кризов) отторжения донорской почки происходит в первые 3-4 месяца послеоперационного периода. Кроме того, благодаря успешному применению иммуносупрессивной терапии выживаемость реципиентов в течение первого года возросла до 94-98%, а выживаемость при трансплантации почки – до 88-94%. Каждый последующий год выживаемость почек ухудшается на 3-8%.
Причины
Патологический процесс основан на иммунном ответе организма на антигены донорского органа. Поскольку абсолютная антигенная совместимость тканей существует только у идентичных близнецов, во всех других случаях аллотрансплантата факторы иммунитета обнаруживают повреждение элементов пересаженной почки. В современной урологии, нефрологии, трансплантации выявлены следующие причины отторжения нефротрансплантата:
• Несовместимость донорских и реципиентных тканей. Еще до трансплантации в организме реципиента могут присутствовать антитела к донорским тканям. Показателями риска отторжения являются несовместимость AB0, несовместимость тканей, определяемая HLA-типированием, презентификация реципиента: ранее существовавший титр антител (PRA) более 30, наличие специфических донорских антител (DSA), повторная трансплантация.
• Повышенная иммуногенность трансплантатов. Вероятность отторжения увеличивается, если имеются изменения из-за неправильного хранения или длительного переноса донорской почки, полученной от трупа. Фактором риска считается период холодной ишемии, превышающий 24 часа. Повышение иммуногенности связано с разрушением тканей и выделением антигенов. В таких случаях часто отмечается замедленная реакция пересаженного органа.
• Неправильная иммуносупрессивная терапия. Важным условием приживления трансплантированной почки является профилактическая иммуносупрессия при обнаружении несовместимости тканей и прием иммунодепрессантов после операции. Приступы отторжения возникают чаще всего, когда пациенту вводят без индукционного агента, использование протокола циклоспорин-азатиоприн (вместо такролимус-мофетил) или протокол без стероидов.
К факторам риска относятся возраст донора почки, молодой возраст реципиента и их этническая принадлежность к афро-американцам, а также задержка функционирования трансплантата почки. Появление первого эпизода отторжения повышает вероятность повторяющихся кризисов. Предпосылками гиперергического иммунного эффекта являются наличие аутоиммунной и атопической патологии, склонность к аллергическим реакциям.
Патогенез
Механизм отторжения почечной трансплантации основан на развитии реакций гуморального и клеточного иммунитета. В сверхострых и ускоренных кризах странные антигенные структуры подвергаются атаке со стороны существующих антител, которые вследствие похвально-зависимого лизиса повреждают капиллярный эндотелий пересаженных почечных нефронов. Возможно быстрое развитие воспаления иммунных комплексов с отложением комплексов антиген-антитело в тканях трансплантата почки и активацией системы комплемента. Результатом ответа являются нарушения гемокоагуляции с тромбозом сосудов почечного аллотрансплантата, прерывание кровотока и гибель тканей от ишемии.
Ключевую роль в развитии острого иммунного ответа на трансплантат играет ответ Т-клеток. После распознавания донорских антигенов HLA лимфоцитами реципиента происходит прямой и быстрый эффект в форме созревание специфических Т-киллеров, которые разрушают чужеродные клетки, затем дифференцировка В-лимфоцитов в плазматические клетки, секретирующие иммуноглобулины. Во-первых, происходит очаговая инфильтрация клеток трансплантата почки лимфоцитами и плазматическими клетками, в следующем трансплантированном органе полностью инфильтрируются зрелые клетки лимфоцитов, сегментированные клетки и макрофаги участвуют в воспалительном процессе при финальная стадия отказа.
Патогенез хронического отторжения представлен гуморальным иммунным ответом, при котором циркулирующие реципиентные антитела связываются с антигенами HLA донорских тканей. В воспалительный процесс в основном вовлекаются артерии, артериолы, клубочковые капилляры и трансплантаты канальцев, у которых изменяется эндотелий с последующим постепенным размыванием света. В результате ишемия приводит к гибели функциональной ткани почек, ее замещению волокнистыми волокнами соединительной ткани и прогрессированию почечной недостаточности.
Классификация
Критериями систематизации вариантов отторжения почечного трансплантата являются время возникновения и патогенетические характеристики иммунного ответа. В зависимости от скорости развития отторжение бывает сверхострым (на операционном столе или в первые часы после пересадки), ускоренным (через 12-72 часа после начала кровотока в пересаженном органе), острым (от 3 дней до 3 месяцев после операции), хроническим ( развился после окончания острого периода). В международной морфологической классификации Banff-2007 нормальная трансплантация трансплантата определяется как реакция типа I с выделением следующих сомнительных и патологических состояний: Опосредованные антителами изменения. При отсутствии признаков активного отторжения отложение Т-хелперов связано с наличием сывороточного DSA. Иммунный ответ может проявляться острым канальцевым некрозом, поражением клубочковых и перитубулярных капилляров, артериитом и фибриноидным некрозом. Граничные изменения. Служить маркером возможной реакции отторжения Т-клеток. При биопсии почки нет признаков повреждения сосудов. У 7% пациентов тубулит выявляется без воспалительной модификации интерстиция или межпозвонкового воспаления без значительного повреждения канальцев. Отторжение, опосредованное T-клетками. Умеренное (1A) или тяжелое (1B) тубулоинтерстициальное воспаление выявляется у 51-52% пациентов, которым отказано в трансплантации. В 10–11% случаев выявляется легкий, умеренный (2А) или тяжелый (2В) артериит, в 1–2% случаев трансмуральный артериит, фибриноидный некроз.
Типы реакций II-IV соответствуют сверхострым и острым расстройствам. Хроническое отторжение с тубулярной атрофией и интерстициальным фиброзом классифицируется как тип V. Тип VI включает другие изменения, которые происходят во время приступов отторжения почечного аллотрансплантата. Использование классификации Банфа позволяет выбрать эффективную патогенетическую терапию для иммунного ответа.
Симптомы
Клиника зависит от времени начала кризиса. При ускоренных и острых формах отторжения общее состояние резко ухудшается: усиливается слабость, появляются общее недомогание, нарушения сна, боли в мышцах и суставах, в тяжелых случаях отмечаются кашель, тошнота, рвота и зуд кожи. Температура поднимается до 38 ° С и более, отмечается озноб. По сути, диурез уменьшается до полного мочеиспускания.
Болезненный отек или отвердение отмечается в области трансплантации почки. Кровяное давление повышается. Реакция позднего отторжения в течение длительного периода времени протекает бессимптомно и в основном определяется в лаборатории. При значительном склерозе паренхимы трансплантата может наблюдаться быстрая утомляемость, снижение работоспособности, появление отека лица, артериальная гипертензия и уменьшение суточного объема мочи.
Кашель. Лейкоцитоз. Недомогание. Озноб. Рвота. Тошнота. Эозинофилия.
Возможные осложнения
Острое воспалительное разрушение или постепенный склероз паренхимы приводит к развитию почечной недостаточности и увеличению признаков уремии. Интоксикация организма продуктами разрушения трансплантата в сочетании с нарушением регуляции давления ренин-ангиотензином и коагулопатическими расстройствами может спровоцировать интоксикационный шок, ДВС-синдром, тромбоз крупных кровеносных сосудов (тромбоэмболия легочной артерии и т. Д. ), Сердечную недостаточность с отеком легких, асцит.
На фоне продолжающейся иммуносупрессивной терапии возможно усугубить иммунный ответ за счет инфекционно-воспалительного процесса. Основными последствиями синдрома позднего отторжения являются персистирующая артериальная гипертензия, анемия, остеопороз.
Диагностика
Диагностический поиск у пациентов, подозреваемых в отказе от трансплантации почки, направлен на проверку иммунного воспалительного процесса. Проще диагностировать острые варианты переломного перелома, возникающие сразу или в первые несколько месяцев после операции. Синдром хронического отторжения требует высокого уровня диагностической бдительности из-за отсутствия выраженных симптомов при оценке динамики лабораторных показателей. Рекомендуемые методы исследования:
• Биохимический анализ крови. Признаками синдрома отторжения являются повышение уровня креатинина, высокие концентрации мочевины и калия. Уровень лактатдегидрогеназы, С-реактивного белка, обычно повышается. Снижение скорости клубочковой фильтрации обнаружено в тесте Реберга. Результаты анализа крови дополняются данными нефрологического комплекса.
• Ультразвуковая трансплантация. При остром процессе трансплантированная почка увеличивается, мочекаменная система и мочеточник увеличиваются. При паранефрии определяется выпот. Паренхима гипоэхогенная, характерен симптом «выдающихся пирамид». Хроническое отторжение проявляется уменьшением размеров почечного аллотрансплантата, гиперэхогенностью вследствие склероза.
• Допплерография почечных сосудов. У пациента с острой реакцией линейная скорость кровотока уменьшается или обнаруживается ее полное отсутствие. Индекс сопротивления превышает 0,7, выявляются бессосудистые зоны размером более 0,3 Артериальный диастолический кровоток значительно уменьшен или отсутствует. При сильном отторжении возможен обратимый кровоток в диастолу.
• Расширенное комплексное иммунологическое исследование. Это позволяет определить отдельные субпопуляции лимфоцитов, их активность, содержание циркулирующих иммунных комплексов, иммуноглобулинов. Он дополняется исследованием уровня комплемента и общего анализа крови, при котором отмечается лейкоцитоз (реже – лейкопения), эозинофилия, тромбоцитопения, ускоренная СОЭ.
• Пункционная биопсия трансплантата почки. Наиболее надежным методом диагностики отторжения является биопсия почки. В полученном материале с острым воспалением обнаруживаются инфильтрации лимфоцитов, плазматических клеток и признаки интимного повреждения сосудов. При отсроченном процессе выявляются тубулоинтерстициальный нефрит, фибропролиферативный эндартериит и гломерулосклероз.
Дополнительная нефросцинтиграфия для трансплантации почки позволяет оценить функциональный резерв органа. Начало ускоренного или острого отторжения дифференцируется с постоянной поздней функцией нефротрансплантации, тромботической микроангиопатией, утечкой мочи, острым тубулонекрозом, другими хирургическими, сосудистыми и урологическими причинами трансплантированной дисфункции почек. После исключения других типов почечной патологии проводится различие между острым гуморальным отторжением и клеточным отторжением.
При хроническом течении рецидивирующий гломерулонефрит, волчаночная нефропатия, пиелонефрит, полиомавирусное поражение почек и нефротоксическое действие ингибиторов кальциневрина исключаются. При назначении трансплантолога, нефролога или уролога пациент консультируется с анестезиологом, реаниматологом, гематологом, специалистом по инфекционным заболеваниям, иммунологом и ревматологом.
Лечение
Лечебная тактика определяется клинико-морфологической формой трансплантационного криза. Диагноз сверхострого отторжения является основой нефротрансплантэктомии. Если есть подозрение на ускоренную или острую реакцию, обеспечивается динамический мониторинг показателей жизнедеятельности, кислотно-основного состояния, водно-электролитного баланса и функциональной жизнеспособности почек. Учитывая патогенез патологического процесса, назначают:
• С ускоренным отклонением. Требуется экстренная многокомпонентная антикризисная терапия. Для подавления иммунного ответа применяют кортикостероиды, антитимоцитарный глобулин, проводят плазмаферез. При отсутствии эффекта пораженный почечный трансплантат удаляется.
• При остром отторжении клеток. Рекомендуются усиление или преобразование основных иммунодепрессантов, пульс-терапия кортикостероидами, 1-3 процедуры плазмафереза или обмен плазмы. При резистентности к стероидам вводятся антитимоцитарные глобулины.
• С острым гуморальным отторжением. Предписано до 3-5 процедур обмена плазмы или плазмафереза. После укороченной стероидной импульсной терапии и с гормональной резистентностью показаны повторные курсы деградирующих моноклональных и поликлональных антилимфоцитарных антител.
• С хроническим отклонением. Отрегулирована дозировка иммунодепрессантов, в короткие сроки применена пульсовая терапия глюкокортикостероидами. Антигипертензивные средства используются для снижения высокого кровяного давления. С увеличением хронической почечной недостаточности ЗПТ возобновляется и возможна пересадка.
Прогноз
Результат зависит от сроков и целесообразности терапии. Прогноз всегда считается серьезным. Используя высокодозную пульсовую терапию, кортикостероиды способны остановить от 75 до 80% случаев отторжения. Эффективное использование антител антитимоцитов возможно при 5 или более первых приступах трансплантации. Повторные курсы истощения антител гарантируют сохранение трансплантации почки у 40-50% реципиентов с острым гуморальным отторжением.
Профилактика
Для профилактики необходимо тщательно обследовать реципиента на предмет соответствия донорам, предоперационной десенсибилизации при обнаружении несовместимости AB0, соблюдения принципов сбора органов, выбора подходящей схемы индукции и поддерживающей иммуносупрессивной терапии с периодическим мониторингом биопсии трансплантата почки.
Список литературы
1. Причины дисфункции почечного трансплантата по данным нефробиопсии/ Дмитриев М. М. // 70-я Международная научно-практическая конференция студентов и молодых ученых «Актуальные проблемы современной медицины и фармации – 2016».
2. Подходы к лечению позднего острого и активного хронического отторжения почечного трансплантата: Диссертация/ Артюхина Л. Ю. – 2016.
3. Клиническая нефрология. Практическое рукововдство/ под ред. Тареева Е. М. – 2000.
4. Диагностика острой реакции отторжения почечного трансплантата на фоне отсутствия начальной функции: Автореферат диссертации/ Арзуманов С. В. – 2005.
Источник
