Код по мкб 10 для последствий нейроинфекции
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Нейроинфекции.
Описание
Нейроинфекции можно классифицировать по месту их возникновения на энцефалит (инфекционное воспаление головного мозга), миелит (инфекицонное воспаление спинного мозга), арахноидит (инфекицонное воспаление паутинной мозговой оболочки), менингит (инфекционное воспаление оболочек мозга) и сочетанные формы (энцефаломиелит, менингоэнцефалит и так далее).
Симптомы
Любое инфекционное поражение нервной системы сопровождается тремя клиническими синдромами:
1. Интоксикационным (имеет место слабость, снижение трудоспособности, повышение температуры тела).
2. Ликворный (имеет место синдром клеточно-белковой диссоциации, т. Е. Повышено количество белка и клеток в ликворе, но клетки значительно превалируют над белком).
3. Синдром ликворной гипертензии (головная боль усиливается в положении лежа, имеет место в утренние часы, может быть разбитость, нарушение сознания, а аткже триада Кушинга – тахикардия и тахипноэ на фоне сниженного систолического артериального давления).
Ассоциированные симптомы: Апатия. Высокая температура тела. Галлюцинации. Жажда. Запинки в речи. Запор. Зрительные галлюцинации. Копролалия. Лейкоцитоз. Лихорадка. Невнятность речи. Недомогание. Понос (диарея). Потливость. Рвота. Слабость мышц (парез). Судороги. Тонико-клонические судороги. Тошнота. Тремор подбородка.
Причины
Инфекционное поражение нервной системы может быть связано с вирусной, бактериальной инфекцией, может быть вызвано простейшими или грибами, а также в ряде случаев имеет место развитие специфического воспаления нервных структур (туберкулезное, сифилитическое).
Лечение
Лечение зависит от возбудителя. Для лечения бактериальных инфекций используют антибиотики широко спектра до того как не будет выявлен возбудитель, после применяют специфическую антибиотико терапию. При вирусных инфекциях применяют противовирусные препараты, в основном интерферон. Помимо этиотропной терапии проводят также патогенетическое и симптоматическое лечение – инфузионную терапию, мочегонные, применяют сосудистые препараты, нейропротекторы, нефротрофические препараты, ноотропы, витамины группы В и С.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Нейроинфекции – группа инфекционных патологий, которые вызываются бактериями, вирусами, грибками или простейшими, характеризуются преимущественной локализацией возбудителя в ЦНС и признаками поражения ее отделов. Клинические проявления представлены менингеальным, интоксикационным, ликвородинамическим синдромами, вегетососудистыми расстройствами. В процессе диагностики используются анамнестические данные, результаты физикального, общеклинического лабораторного, серологического, бактериологического или вирусологического исследования. В ходе лечения назначаются антибиотики или противовирусные препараты, патогенетические и симптоматические средства.
Общие сведения
Нейроинфекции – сравнительно распространенная группа патологий. По данным статистики, инфекционные поражения ЦНС достигают 40% в структуре неврологической заболеваемости. Основную часть составляют бактериальные и вирусные менингиты, распространенность которых в различных географических регионах находится в пределах 5-12 случаев на 100 000 населения в год. Для большинства болезней, входящих в данную группу, характерна осенне-зимняя сезонность. Они могут встречаться среди всех возрастных категорий населения, но основную часть пациентов составляют дети до 10-12 лет и лица, не получившие вакцины согласно календарю прививок.
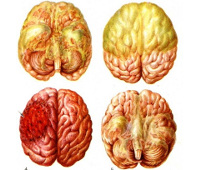
Нейроинфекции
Причины нейроинфекций
Этиология инфекционного поражения структур центральной нервной системы зависит от вида заболевания. В большинстве эпизодов источником заражения становится больной или здоровый человек-носитель. Способствующими факторами являются постоянный контакт с большим количеством людей, ЧМТ, иммунодефицитные состояния, хронические соматические патологии, беспорядочная половая жизнь. Выделяют следующие механизмы инфицирования:
- Воздушно-капельный. Реализуется при кашле, чихании, разговоре. Характерен для возбудителей бактериальных и вирусных менингитов, энцефалитов, полиомиелита, герпетической инфекции.
- Контактно-бытовой. Подразумевает передачу инфекционного агента при прямом контакте с больным, носителем или инфицированными предметами быта. Это один из путей распространения герпес-вирусов, полиомиелита, сифилиса.
- Фекально–оральный. Тип передачи, при котором возбудитель выделяется вместе с испражнениями, проникает в организм с продуктами питаниями или водой. Может реализовываться при герпес-инфекции, вирусах ЕСНО и Коксаки, ботулизме, полиомиелите.
- Половой. При этом варианте заражение происходит во время полового акта через слизистые оболочки половых путей. Таким способом распространяется ВИЧ-инфекция, сифилис, реже – вирусы-возбудители менингитов, энцефалитов.
Патогенез
Для каждой формы нейроинфекции характерны свои патогенетические особенности, но механизмы развития большинства синдромов и симптомов, как правило, аналогичны при всех вариантах этой группы заболеваний. Инфекционный синдром обуславливают комплексы антиген-антитело и токсины возбудителей, которые оказывают деструктивное воздействие на ЦНС, провоцируя нарушения тонуса сосудов, метаболизма и гемодинамики в целом. Менингеальный синдром развивается при воспалительном поражении мозговых оболочек и повышении внутричерепного давления. Вегетативные расстройства вызываются как прямым контактом инфекционных агентов с центрами автономной нервной системы, так и опосредованным воздействием через внутричерепную гипертензию. Ликвородинамические изменения потенцируются усиленной продукцией спинномозговой жидкости на фоне раздражения сосудистых сплетений и блокадой пахионовых грануляций, усложняющей процесс ее резорбции.
Классификация
Использование систематизации обусловлено необходимостью объединить между собой большое количество разнородных инфекционных патологий с вовлечением нервной системы. В зависимости от характера морфологических изменений, клинических особенностей и конкретного возбудителя в неврологии различают несколько групп поражений ЦНС инфекционного происхождения. Основными вариантами нейроинфекций являются:
1. Энцефалиты. Заболевания с воспалением ткани головного мозга. Наиболее распространенными считаются клещевой, герпетический, ветряночный и краснушный энцефалиты. Проявления зависят от типа возбудителя, могут включать общемозговые, очаговые симптомы, системную интоксикацию разной степени выраженности.
2. Менингиты. Болезни, при которых наблюдается поражение мозговых оболочек. Характеризуются наличием менингеального и интоксикационного синдромов, с учетом особенностей воспалительного процесса подразделяются на:
- Гнойные. Провоцируются бактериями, простейшими или грибами, могут быть первичными либо вторичными. К первичным относятся менингиты, вызванные менингококком, пневмококками, гемофильной палочкой. Вторичные поражения являются осложнением гнойных процессов других локализаций – околоносовых пазух, среднего уха и пр.
- Серозные. Сопровождаются преимущественно лимфоцитарным плеоцитозом. В роли возбудителей выступают туберкулёзная палочка, вирус паротита, энтеровирусы Коксаки и ЕСНО.
3. Полиомиелит. Поражение ЦНС, вызванное РНК-содержащим вирусом полиомиелита. Может протекать в двух формах: непаралитической (менингеальной, абортивной, инаппарантной) и паралитической (спинальной, мостовой, бульбарной, энцефалитической).
4. Абсцесс головного мозга. Представляет собой ограниченное капсулой скопление гнойных масс в тканях мозга. Может иметь отогенное, риногенное, метастатическое или посттравматическое происхождение. Проявляется системной интоксикацией, очаговой неврологической симптоматикой, реже – эпилептическим и гипертензивным синдромами.
5. Опоясывающий лишай. Вариант хронической нейроинфекции, обусловленный герпесвирусом человека III типа – Варицелла-Зостер. Наблюдается персистенция возбудителя в спинномозговых ганглиях с активацией при снижении иммунитета или травмах. К основным симптомам относятся острая боль, герпетические высыпания в области 1-2 дерматомов.
6. Нейросифилис. Инфекционная патология, провоцируемая бледной трепонемой. На ранней стадии поражения ЦНС отмечаются общеинфекционные, общемозговые и очаговые симптомы с нарушением функций II, III, VI, VIII пар черепно-мозговых нервов. На поздних стадиях развивается прогрессирующая деменция, выявляются психические расстройства, инсультоподобная симптоматика.
7. Ботулизм. Инфекционное заболевание, вызываемое Clostridium botulinum и сопровождающееся прерыванием передачи нервных импульсов в холинэргических синапсах. Обнаруживаются признаки поражения двигательных ядер ствола мозга, передних рогов.
8. НейроСПИД. Обусловлено инфицированием вирусом иммунодефицита человека. Зачастую представлено первичными поражениями ЦНС: энцефалопатиями, рецидивирующими ВИЧ-менингитами, вакуолярной миелопатией. Проявления разнообразны, включают парезы, афазии, атаксию, мнестические расстройства, психопатологические нарушения.
Симптомы нейроинфекций
Клиническая картина зависит от формы инфекционного поражения ЦНС. Обычно наблюдаются комбинации различных общих клинических проявлений нейроинфекций: интоксикационного, менингеального, вегетососудистого и ликвородинамического синдромов. Общеинфекционный синдром формируется за несколько дней или часов до появления признаков острой стадии поражения нервной системы, может быть представлен умеренной головной болью, недомоганием, слабостью, катаральными явлениями, повышением температуры тела до 38-39,5° С, нарушениями стула по типу диареи или запора, колебаниями артериального давления, тахикардией, реже – судорожной готовностью, психическими расстройствами.
Менингальный синдром возникает при вовлечении в патологический процесс мозговых оболочек, состоит из общемозговой симптоматики, мышечно-тонических и корешковых симптомов. В первую группу входит интенсивная диффузная распирающая головная боль; фотофобия, повышенная чувствительность к звукам и свету, рвота без тошноты, не приносящая облегчения. Зачастую наблюдается нарушение сознания по типу галлюцинаций, бреда, оглушения, сопора. У детей возможны фебрильные судороги. Мышечно-тонические и радикулярные проявления включают в себя ригидность затылочных мышц, симптомы Кернига, Брудзинского, Лессажа, Гордона, Менделя, Бехтерева и др.
Вегетативно-сосудистые расстройства при нейроинфекциях могут носить симпатоадреналовый, вагоинсулярный или смешанный характер. В первом случае обнаруживается учащение сердечного ритма, повышение артериального давления, чрезмерная потливость и жажда, во втором – брадикардия, артериальная гипотония, обильное мочеиспускание. При смешанном варианте симптомы из разных групп сочетаются между собой. Нарушение нормальной циркуляции ликвора может протекать по гипертензивному и гипотензивному типу. Более характерной для нейроинфекций является внутричерепная гипертензия, сопровождающаяся угнетением сознания, судорожными и дислокационными синдромами.
Диагностика
Диагностическая программа при инфекциях ЦНС основывается на анамнезе, физикальном исследовании, общеклинических и специфических лабораторных тестах. Лучевые методы диагностики используются редко, зачастую – с целью дифференциации с объемными поражениями нервной системы. Программа обследования больного может включать следующие процедуры:
- Выяснение анамнеза. При общении с пациентом или его родственниками лечащий инфекционист или невролог осуществляет детализацию имеющихся жалоб, выясняет динамику их развития. Важную роль играет эпидемиологический анамнез – контакт с инфекционными больными или выезд за границу на протяжении последних 21 дней.
- Общий и неврологический статус. При осмотре врач определяет уровень сознания, изучает кожу и слизистые оболочки с целью поиска высыпаний, определяет частоту сердечных сокращений и артериальное давление. При установлении неврологического статуса специалист оценивает тонус затылочных мышц, выявляет специфические симптомы, характерные для различных неврологических синдромов.
- Общеклинические лабораторные тесты. В общем анализе крови помимо повышения СОЭ отмечаются следующие изменения: при бактериальной инфекции – высокий нейтрофильный лейкоцитоз, при вирусной – лейкоцитоз со смещением лейкоцитарной формулы вправо, при ВИЧ-инфекции и тяжелых иммунодефицитах – лейкопения. Показатели биохимического анализа крови зависят от сопутствующих поражений внутренних органов.
- Спинномозговая пункция. При нейроинфекциях существует два основных варианта изменений ликвора (белково-клеточных диссоциаций) – по гнойному и серозному типу. При первом типе СПЖ мутная, имеет определенный окрас (белый, желтоватый), наблюдается нейтрофильный плеоцитоз от 1 000, повышение уровня белка от 1,0 г/л. При серозной форме ликвор прозрачный, опалесцирует, при цитологическом исследовании обнаруживается лимфоцитарный плеоцитоз более 100, уровень белка составляет выше 0,4 г/л.
- Серологическое исследование. Заключается в определении повышенного уровня антител в крови при помощи реакций подавления гемагглютинации, связывания комплемента или нейтрализации. Применяется ИФА, в ходе которого выявляется специфический IgM к возбудителю. Проводится ПЦР для уточнения ДНК или РНК инфекционного агента.
- Вирусологическая или бактериологическая диагностика. Предполагает определение возбудителя заболевания в крови или спинномозговой жидкости пациента путем посева образцов на специфические питательные среды. После идентификации патогенного агента целесообразно уточнение чувствительности к основным антибактериальным препаратам.
Лечение нейроинфекций
Все нейроинфекции являются показанием к госпитализации больного в инфекционный или неврологический стационар. При тяжелом состоянии, необходимости непрерывного контроля жизненно важных функций (дыхание, сердцебиение), пациента транспортируют в отделение ОРИТ. Лечебная программа включает следующие мероприятия:
- Этиотропная терапия. Основной целью является элиминация возбудителя из организма больного. Вначале используются препараты широкого спектра действия. После получения результатов серологического и бактериологического исследований медикаменты заменяют антибактериальными или противовирусными средствами, к которым выявленный возбудитель проявил наибольшую чувствительность.
- Патогенетические препараты. Применяются для борьбы с системной интоксикацией, отеком головного мозга и нарушениями гомеостаза, для коррекции водно-электролитного баланса, десенсибилизации и стимуляции иммунитета. Назначаются плазмозаменители, диуретики, глюкокортикостероиды, антигистаминные средства, интерфероны, донорские и искусственные иммуноглобулины, антикоагулянты.
- Симптоматические средства. К этой категории относятся медикаменты, купирующие отдельные симптомы и улучшающие общее состояние больного: анальгетики, жаропонижающие, противорвотные медикаменты, антиконвульсанты, нейролептики.
- Хирургическое лечение. Характер оперативного вмешательства зависит от обнаруженных изменений. Операция может потребоваться в случае абсцесса, туберкуломы головного мозга, компрессии спинного мозга при туберкулезном спондилите, больших областях некроза при опоясывающем лишае.
Прогноз и профилактика
Исход нейроинфекции определяется типом заболевания, общим состоянием больного, своевременностью и полноценностью лечения. В большинстве случаев вовремя поставленный диагноз и адекватная терапия позволяют сохранить жизнь пациента, минимизировать риск развития осложнений. При некоторых формах нейроинфекций, например – энцефалитах, летальность достигает 50-80%. Специфическая профилактика представлена вакцинами против конкретных возбудителей: вирусов герпеса, ботулизма, клещевого энцефалита, кори, полиомиелита, менингококка и т. д. Неспецифические превентивные мероприятия направлены на укрепление иммунитета, своевременное лечение иммунодефицитных состояний и предотвращение контакта с потенциальными носителями инфекционных заболеваний.
Источник
К перинатальным поражениям нервной системы у новорожденных (ППЦНС) МКБ относит обширную группу транзиторных состояний и заболеваний головного, спинного мозга и периферических нервов.
Воздействие повреждающего фактора в перинатальном периоде: от 22 недель гестации до 7 дней жизни, включая непосредственно роды,- позволяет объединить данную патологию в общую группу.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Что это за код?
МКБ-10 — это международная классификация болезней десятого пересмотра. Полностью расшифровка выглядит таким образом: международная статистическая классификация болезней и проблем, связанных со здоровьем.
Справка! Составлением МКБ занималась Всемирная организация здравоохранения. Состоит классификация из 21- класса болезней. Классы поделены на блоки. Кодирование – алфавитно-цифровое. Благодаря МКБ можно узнать все заболевания любой системы или органа.
Симптомы (признаки)
Клиническая картина • Ощущение недостаточности сна • Пресомнические расстройства — невозможность заснуть в обычное для больного время, часто сопровождающаяся тревогой, страхом и навязчивыми мыслями • Интрасомнические расстройства — поверхностный тревожный сон с частыми пробуждениями • Постсомнические расстройства — при удовлетворительном засыпании больной просыпается на несколько часов раньше обычного и затем либо не может вновь заснуть, либо погружается в беспокойный, не приносящий удовлетворения сон. Часто наблюдают у пожилых и при депрессивных состояниях • Отсутствие восстановления сил после сна • Сонливость и дремота в дневное время • Усталость • Тревожное состояние перед сном.
Код менингита по МКБ-10 G00-G09
Воспалительные болезни центральной нервной системы.
G00
Бактериальный менингит, не классифицированный в других рубриках.
Бактериальный менингит:
Арахноидит.
- Лептоменингит.
- Менингит.
- Пахименингит.
Исключены: бактериальный:
- Менингоэнцефалит (G04.2).
- Менингомиелит (G04.2).
Классифицируется на:
- G00.0 Гриппозный – воспаление, вызванное Haemophilus influenzae.
- G00.1 Пневмококковый.
- G00.2 Стрептококковый.
- G00.3 Стафилококковый.
G00.8
Менингит, вызванный другими бактериями. В частности заболевание, вызванное палочкой Фридлендера.
Внимание! Диагноз Менингит, вызванный другими бактериями ставится мужчинам на 55.09% чаще чем женщинам.
G00.9
Бактериальный менингит неуточненный.
Бактериальный менингит неуточненный — болезнь класса болезни нервной системы. Воспалительные болезни центральной нервной системы, имеет код заболевания: G00.9. Бактериальный менингит неуточненный различают:
- гнойный БДУ;
- пиогенный БДУ;
- гноеродный БДУ.
Лечение
Есть определенный парадокс: ОПЦНС являются стойкими и пожизненными. Своевременное и грамотное лечение причины, или основного заболевания, может привести к тому, что органическое поражение просто не сформируется. С другой стороны, если уже появился в головном мозге массивный очаг некроза при обширном инсульте, то это изменение возникает сразу и навсегда, поскольку определяется патогенезом самой болезни.
Если же неизвестно, останутся какие-либо последствия, или нет, то о них пока не говорят: поэтому, пока человек болеет, например, менингитом, и проводится лечение этого основного заболевания, то диагноза ОПЦНС нет, и лечить нечего.
Только спустя год, или больше, при сохранении жалоб, выставляется наличие органического поражения, и лечение также приобретает «хронический» характер. Органические последствия и изменения склонны к волнообразному течению, с периодами обострений и ремиссий. Поэтому лечение является паллиативным. Иногда говорят – проводятся симптоматическое лечение, поскольку этот процесс является пожизненным. К нему можно привыкнуть, но избавиться – только пересадив новую голову.
Менингит G02
Менингит при других инфекционных и паразитарных болезнях формируется при:
сибирской язве (A22.8+);
- гонококковый (A54.8+);
- лептоспирозный (A27.-+);
- листериозе (A32.1+);
- болезни Лайма (A69.2+);
- менингококковый (A39.0+);
- нейросифилисе (A52.1+);
- сальмонеллезе (A02.2+);
- сифилисе:
- врожденном (A50.4+);
- вторичном (A51.4+).
- туберкулезе (A17);
- тифоидной лихорадке (A01.0+).
Исключены: менингоэнцефалит и менингомиелит при бактериальных болезнях, классифицированных в других рубриках (G05.0*).
G02.0
Менингит при вирусных болезнях. Исключены: менингоэнцефалит и менингомиелит при инфекционных и паразитарных болезнях, классифицированных в других рубриках (G05-G05.2*).
G02.1
Менингит при микозах. Входит:
- кандидозный (В37.5+);
- при кокцидиоидомикозе (В38.4+);
- криптококковый (В45.1+).
G02.8
МКБ-10 менингита при других уточненных инфекционных и паразитарных болезнях, классифицированных в других рубриках.
Важно! Менингит при других уточненных инфекционных и паразитарных болезнях — нарушение здоровья, относящееся к группе воспалительные болезни центральной нервной системы.
Воспаление, обусловленное:
- африканским трипаносомозом (В56.-+);
- болезнью Шагаса (В57.4+).
Причины
Этиология • Психотравмирующие ситуации • Соматические и неврологические заболевания, вызывающие физический дискомфорт и сопровождающиеся болевым синдромом • Психические заболевания, особенно сопровождающиеся депрессивными состояниями • Злоупотребление психоактивными веществами (алкоголь, кофеин, никотин, психостимуляторы, наркотические вещества), ЛС (пищевые диетические добавки, противоотёчные и противокашлевые средства, ГК, теофиллин, фенитоин) и обусловленная ими абстиненция • Злостное курение • Синдром обструктивных сонных апноэ • Нарушение ритма сна и бодрствования (быстрая смена часовых поясов, работа в ночную смену, поражение гипоталамуса вследствие ЧМТ или энцефалита).
Факторы риска • Хронические заболевания • Пожилой возраст • Ожирение • Приём ЛС различных групп в больших количествах.
МКБ-10 G03
Менингит, обусловленный другими и неуточненными причинами — болезнь класса нервной системы, входит в блок воспалительные болезни центральной нервной системы. Входит:
- арахноидит;
- лептоменингит;
- менингит;
- пахименингит.
Исключены:
- менингоэнцефалит (G04.-);
- менингомиелит (G04.-).
G03.0
Этот код МКБ-10 непиогенного менингита.
Небактериальный воспалительный процесс. Диагноз с кодом G03 включает 5 уточняющих диагнозов:
- G03.1 Хронический менингит.
- G03.2 Доброкачественный рецидивирующий менингит (Молларе).
- G03.8 Менингит, вызванный другими уточненными возбудителями.
- G03.9 Менингит неуточненный.
- Арахноидит (спинальный) БДУ.
В диагноз не входят:
- менингоэнцефалит (G04.-);
- менингомиелит (G04.-).
Определение ОПЦНС
Органическое поражение головного мозга – это стойкое нарушение как структуры головного мозга, так и его отдельных функций, которое проявляется различными симптомами, носит необратимый характер, в основе которого лежат морфологические изменения центральной нервной системы.
Это означает, что все заболевания головного мозга у взрослых и детей, в том числе раннего возраста, можно разделить на две большие группы:
- функциональные расстройства. Они не имеют никакого морфологического субстрата. Говоря простыми словами, это означает, что, несмотря на жалобы, по всем данным осмотра, МРТ, люмбальной пункции и других методов исследования, никаких патологических изменений не обнаруживается.
К таким заболеваниям, например, относятся вегетативно-сосудистая дистония с диэнцефальными кризами, или головные боли при мигрени. Несмотря на тщательное УЗИ как сосудов головного мозга, так и сосудов головы и шеи, никакой патологии может быть не выявлено. Всему виной резкое изменение сосудистого тонуса, которое и приводит к сильной, пульсирующей боли с тошнотой и рвотой, на фоне нормальных результатов исследования.
- органическая патология. Она «оставляет следы», которые обнаруживаются спустя много лет. Известны все патофизиологические механизмы ее появления: например, острая ишемия, или перинатальное повреждение центральной нервной системы у ребенка первого года жизни. К стойким изменениям приводит воспалительный процесс, как на оболочках головного мозга, так и в самом мозге.
Поэтому в том случае, если к жалобам пациента можно «привязать» какое-либо конкретное заболевание, или поражение мозга в прошлом, а также если эти жалобы связаны с нарушениями структуры мозгового вещества (например, по данным МРТ), которые носят стойкий характер, то пациенту выставляют диагноз, например, такой:
«Органическое заболевание головного мозга сложного генеза: резидуальный период обширного ишемического инсульта в бассейне средней мозговой артерии, грубый правосторонний гемипарез, моторная афазия, последствия закрытой черепно-мозговой травмы, посттравматическая энцефалопатия, умеренные когнитивные нарушения на фоне выраженного церебрального атеросклероза».
Как видите, «пробы негде ставить». Обычно после такого основного диагноза идет перечень сопутствующих: гипертоническая болезнь, сахарный диабет, ожирение и так далее. Зато сразу понятно, какие причины привели к развитию ОПЦНС.
Мы привели пример органического поражения ЦНС, связанного с инсультом и травмой, протекающего на фоне атеросклероза у пожилого человека. А какие вообще заболевания связаны с последующим появлением и развитием органических нарушений?
Виды органических поражений
Чтобы не утомлять читателя подробным изложением заболеваний, которые «оставляют» после себя стойкий след в жизни пациента в виде органического поражения головного мозга, перечислим кратко эти причины.
Нужно только помнить, что все заболевания, перечисленные ниже, могут и вылечиться бесследно, без всяких последствий. Кроме того, у пациента могут быть стойкие изменения структуры головного мозга, например, киста прозрачной перегородки у ребенка, или обызвествление хвостатого ядра, которые могут быть случайной находкой на МРТ, выполненным просто так, «для интереса».
И что, это значит, что у пациента органическое поражение? Вот тут начинается самая интересная часть истории: чисто формально, морфологически, с точки зрения патологической анатомии – да. Но, поскольку пациент не предъявляет жалоб, то неврологи никакого диагноза ему не выставляют. Кроме того, эти изменения в головном мозге если произошли тихо и бессимптомно, и не был документально зарегистрирован один из нижеприведенных диагнозов, то и основы для ОПЦНС вроде не существует.
Поэтому органическое поражение выставляется при наличии изменений структуры, и соответствующих жалоб и симптомов. По отдельности компоненты «не учитываются».
Тем не менее, есть одно заболевание, при котором может не быть ярких изменений по данным нейровизуализации, а диагноз все равно будет звучать, как ОПЦНС. Это длительное (20-30 суток) нахождение пациента в коматозном состоянии, вызванном метаболической, а не деструктивной комой. Этого срока вполне хватит, чтобы появились пожизненные нарушения, вызванные гипоксией, которую нельзя «увидеть». Итак, перечень наиболее распространенных причин:
- острые нарушения мозгового кровообращения. К ним относятся ишемические и геморрагические инсульты, внутримозговые кровоизлияния, в меньшей степени – субарахноидальные и субдуральные гематомы. Если гематома своевременно удалена, все может пройти бесследно. Кроме того, бывают и нарушения спинального, спинномозгового кровообращения. Спинальный инсульт с последствиями – тоже признак ОПЦНС;
- болезнь Паркинсона, синдром паркинсонизма, гиперкинезы, поражение базальных ганглиев: бледного шара, скорлупы, черной субстанции, хвостатого и красного ядра (у подкорковых структур удивительные названия);
- эписиндром. Следует пояснить, что истинная эпилепсия не является ОПЦНС, поскольку возникает «неведомо откуда», ее и называют «криптогенной» или «генуинной». Если же есть припадки как проявление другого заболевания – например, паразитарных кист (цистицеркоз мозга), или после вдавленного перелома костей свода черепа, с нарушением сознания, психическими синдромами – это и есть эписиндром;
- менингиты, арахноидиты, энцефалиты и менингоэнцефалиты, особенно гнойные (например, менингококковые и пневмококковые у детей раннего возраста). Морфологический субстрат для возникновения стойких нарушений – это образование спаек на оболочках, а также внутри ликворопроводящих путей (при эпендиматитах и вентрикулитах). При энцефалитах – разрушение определенных участков коры, с замещением на соединительную ткань;
- специфические инфекции: нейросифилис, туберкулез;
- герпетическое поражение нервной системы, полиомиелит;
- вторичное поражение при системных коллагенозах (например, ревматизме). У детей и взрослых может возникать васкулит, менингиты, энцефалиты и энцефаломиелиты;
- опухоли головного мозга;
- паразитарные инвазии;
- травмы, в том числе проникающие, ушиб головного мозга и диффузное аксональное повреждение;
- токсическое поражение (соли тяжелых металлов, алкоголизм).
Описание
Нарушения сна — явления достаточно широко распространенные. От 8 до 15% взрослого населения мира предъявляют частые или постоянные жалобы на плохой или недостаточный сон, от 9 до 11% взрослых людей употребляют седативные снотворные средства, а среди людей пожилого возраста этот процент значительно выше. Нарушения сна могут развиться в любом возрасте. Некоторые из них наиболее характерны для определенных возрастных групп, например ночное недержание мочи, ночные страхи и сомнамбулизм у детей и подростков, а также бессонница или патологическая сонливость у людей среднего и старшего возраста. Другие расстройства, например синдром нарколепсии-катаплексии, могут начинаться в детстве и сохраняться в течение всей жизни.
( 2 оценки, среднее 4.5 из 5 )
Источник
