Код по мкб 522
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: H52,2 Астигматизм.

H52.2 Астигматизм
Описание
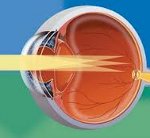
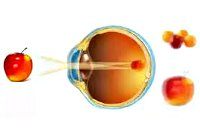
Астигматизм у детей. Рефракционное нарушение зрения, сопровождающееся изменением сферичности роговицы или хрусталика и их преломляющих свойств. Астигматизм у детей может вызывать снижение зрения, головокружение, мигренеподобную головную боль, косоглазие. Диагностика астигматизма требует обследования детей офтальмологом: проведения скиаскопии, авторефрактометрии, определения степени астигматизма при помощи цилиндрических линз, кератометрии, компьютерной топографии роговицы, проверки остроты зрения, и тд Для коррекции астигматизма у детей назначается ношение очков или контактных линз, ОК-терапия.
Дополнительные факты
Астигматизм у детей – дефект преломляющих сред глаза, приводящий к нечеткости, размытости изображения видимого объекта. Термин «астигматизм» в дословном переводе с латинского означает «отсутствие точки фокуса». При астигматизме у детей в результате неправильной кривизны роговицы (реже хрусталика) лучи, исходящие из одной точки, не могут вновь собраться в одном фокусе на сетчатке, в результате чего изображение предмета предстает нерезким и расплывчатым. Астигматизм той или иной степени встречается практически у каждого ребенка, однако для 90% детей характерна его небольшая степень (менее 1 дптр), не влияющая на остроту зрения. Вместе с тем, у 10% детей астигматизм требует специальной офтальмологической коррекции. Астигматизм у детей часто сопровождается близорукостью или дальнозоркостью.
H52.2 Астигматизм
Причины
В большинстве случаев астигматизм у детей носит наследственный характер и предопределен генетически. В этом случае у ребенка имеет место врожденное нарушение сферичности роговицы или хрусталика. Астигматизм высокой степени у детей может сопутствовать альбинизму, врожденному пигментному ретиниту, алкогольному синдрому плода.
Приобретенный астигматизм у детей встречается при рубцах роговицы, перенесенных операциях и травмах глаза, подвывихе хрусталика, сопровождающемся разрывом цинновой связки. Нередко астигматизм у детей развивается вследствие патологии зубочелюстной системы, вызывающей деформацию стенок глазницы. При астигматизме у детей могут выявляться сопутствующие заболевания глаз: кератоконус, врожденный нистагм, птоз, гипоплазия зрительного нерва.
Непосредственной причиной астигматизма у детей служит нарушение сферичности роговицы или реже – неправильная кривизна хрусталика. Поэтому световые лучи после преломления в оптических средах рассеиваются и создают на сетчатке одновременно несколько фокусов. В таком случае ребенок видит предметы искаженно и нечетко. Со временем астигматизм у детей приводит к вторичному снижению остроты зрения и развитию амблиопии.
Классификация
Астигматизм у детей может быть физиологическим или патологическим. Физиологический астигматизм у детей характеризуется разницей в преломлении двух главных меридианов менее 1 дптр; не отражается на остроте зрения и не требует лечения. Возникновение физиологического астигматизма связано с неравномерным ростом глазного яблока у детей. В случае патологического астигматизма у детей разница в преломлении превышает 1 дптр, поэтому сопровождается снижением зрения.
Также в детской офтальмологии различают правильный и неправильный астигматизм. При этом правильный астигматизм у детей может быть нескольких видов:
• простым гиперметропическим – с нормальной рефракцией одного главного меридиана и гиперметропической – другого;
• простым миопическим – с нормальной рефракцией одного главного меридиана и миопической – другого;
• сложным гиперметропическим – с гиперметропической рефракцией обоих главных меридианов, но выраженной в различной степени;
• сложным миопическим – с миопической рефракцией обоих главных меридианов, но выраженной в различной степени;
• смешанным – с миопией в одном меридиане и гиперметропией – в другом.
Для неправильного астигматизма у детей характерны следующие признаки: скачкообразный, а не плавный переход рефракции от одного главного меридиана к другому; неперпендикулярность главных меридианов относительно друг друга; различная рефракция разных участков одного меридиана.
О степени астигматизма у детей судят по разнице рефракции в обоих главных меридианах. На основании этого выделяют 3 степени астигматизма у детей: слабую (менее 1 дптр), среднюю (от 3 до 6 дптр) и высокую (свыше 6 дптр).
Симптомы
Астигматизм может возникнуть у детей любого возраста. Заподозрить астигматизм у ребенка родители могут в том случае, если замечают, что он наклоняет голову или прищуривает глаза, разглядывая изображение; часто спотыкается или оступается при ходьбе, задевает углы мебели, кладет предметы мимо стола, с трудом фокусирует взгляд на печатном тексте, оттягивает пальцем наружный уголок глаза.
Дети с астигматизмом могут жаловаться на нечеткость зрения, плохое видение предметов вблизи или вдали, искажение видимых предметов, ощущения зрительного дискомфорта, зрительную утомляемость, усталость и раздражение глаз, головную боль в связи со зрительной нагрузкой, двоение в глазах. Некорригированный астигматизм у детей может привести к задержке развития зрительной системы в целом и возникновению косоглазия и амблиопии.
Поскольку дети хорошо адаптируются к ухудшению зрения, субъективных признаков нарушения рефракции может не быть. В связи с этим особая роль в выявлении астигматизма у детей принадлежит диспансерным осмотрам ребенка детским офтальмологом.
Диагностика
Чаще всего астигматизм диагностируется при обследовании детей второго года жизни. При астигматизме у детей необходимо проведение комплексной оценки состоянии глаз и зрительной функции.
Диагностический алгоритм включает проведение визометрии, биомикроскопии, офтальмоскопии, УЗИ глаза и офтальмометрии, позволяющих выявить сопутствующую патологию глаза и вероятную причину астигматизма у детей. Оценка рефракции производится путем выполнения теневой пробы (скиаскопии) со сферическими или цилиндрическими линзами, авторефрактометрии, кератометрии, компьютерной кератотопографии.
В результате полного обследования офтальмолог определяет наличие, степень и форму астигматизма у детей.
Лечение
Коррекция астигматизма у детей осуществляется консервативными методами. Проведение рефракционных операций (лазерной коррекции астигматизма, кератотомии и тд ) рекомендовано после 18-20 лет, когда зрительная система уже полностью сформирована.
При астигматизме слабой степени, не осложненном гиперметропией или миопией, а также субъективными симптомами, коррекции обычно не требуется. В остальных случаях детям с астигматизмом показан подбор очков или контактных линз.
Для коррекции простого астигматизма у детей используются цилиндрические линзы; для коррекции сложного и смешанного – сфероцилиндрические линзы, комбинирующие в себе сферическое и цилиндрическое стекло. Оптимальным методом исправления астигматизма любого вида служит контактная коррекция, способствующая более четкой фокусировке изображения на сетчатке. Контактные линзы требуют осторожного обращения и специального ухода, что ограничивает их применение у детей младшего возраста.
Одним из способов коррекции астигматизма у детей является ортокератология, подразумевающая ношение жестких контактных линз, временно исправляющих кривизну роговицы. ОК-линзы надеваются только на ночь, на период сна и подходят детям, категорически отказывающимся носить очки или контактные линзы. Ортокератотерапия применяется при астигматизме у детей не выше 1,5 дптр.
Родители должны знать, что очки и контактные линзы не излечивают, а лишь корректируют астигматизм у детей, улучшая зрительную функцию. Полностью избавиться от астигматизма можно только с помощью хирургического вмешательства.
Прогноз
Степень врожденного астигматизма имеет тенденцию к снижению в течение 1-го года жизни. У большей части детей к 7-летнему возрасту степень астигматизма стабилизируется. При отсутствии коррекции с возрастом возможно как уменьшение, так и увеличение степени астигматизма. Своевременно предпринятая коррекция астигматизма у детей способствует повышению остроты зрения, возможности уменьшения силы стекол или полному отказу от ношения очков. При астигматизме высоких степеней, не подвергающемся офтальмологической коррекции, могут развиться рефракционное косоглазие и амблиопия.
Дети с астигматизмом должны наблюдаться у окулиста и проходить плановое обследование дважды в год. Поскольку у детей происходит постоянный рост глаза, необходимо следить за своевременной сменой оптики.
Профилактика
Для снижения риска возникновения астигматизма у детей необходимо чередование зрительных нагрузок с гимнастикой для глаз, подвижным отдыхом. Полезны занятия плаванием, контрастный душ, массаж шейно-воротниковой зоны, полноценное питание.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Классификация
- Причины
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
C52 Злокачественное новообразование влагалища.
C52 Злокачественное новообразование влагалища
Синонимы диагноза
Злокачественное новообразование влагалища, карцинома влагалища, эпителиома злокачественная влагалища.
Описание
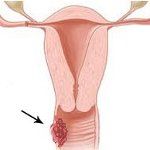
Рак влагалища. Первичное или метастатическое злокачественное поражение слизистой оболочки и стенок влагалищной трубки. Ранняя клиника при раке влагалища отсутствует; появление аномальных кровянистых выделений и болей происходит на поздних стадиях роста опухоли. В диагностике рака влагалища используются гинекологическое исследование, кольпоскопия, цито-морфологическое исследование мазков и биопсийного материала. В лечении рака влагалища применяют хирургическое вмешательство (удаление влагалища и матки), лучевую и химиотерапию.
C52 Злокачественное новообразование влагалища
Дополнительные факты
Рак влагалища обычно локализуется на задней стенке верхней части влагалищной трубки, может распространяться на окружающие ткани и органы (паравагинальную клетчатку, прямую кишку, влагалищно-ректальную перегородку, мочевой пузырь), а также давать отдаленные метастазы. Метастазирование происходит преимущественно лимфогенным путем; метастазы чаще обнаруживаются в подвздошно-обтураторных, аноректальных, сакральных, пахово-бедренных лимфоузлах.
На первичный рак влагалища в гинекологии приходится 1–2% всех злокачественных опухолей женской половой сферы; вторичный (метастатический) – выявляется намного чаще, первичным очагом в этих случаях обычно служит рак шейки матки, эндометрия, саркомы и хорионкарциномы матки, рак яичников и почек.
Классификация
Рак влагалища может происходить из эпителиальных клеток (в тч , эктопических), желез влагалища, гладких или поперечно–полосатых мышц его стенки. По гистологическим признакам выделяют плоскоклеточный рак влагалища (в 95% случаев), аденокарциному (эндометриоидную, светлоклеточную); меланому, саркому (лейомиосаркому, рабдомиосаркому).
Рака влагалища классифицируют по TNM критериям (размеру, поражению лимфоузлов, наличию отдаленных метастазов) и стадиям (FIGO). Опухоли с вовлечением наружных гениталий относят к раку вульвы; с распространением на влагалищный отдел шейки матки – к раку шейки матки.
Стадия 0 (Tis). Преинвазивный рак влагалища (in situ).
Стадия I (Tl). Опухолевый процесс ограничивается влагалищем, диаметр первичной опухоли до 2 см.
Стадия II (Т2). Опухолевый рост распространяется на паравагинальные ткани, не доходит до стенок таза; диаметр первичной опухоли свыше 2 см.
Стадия III (ТЗ или N1). Опухолевый рост распространяется на стенки таза, наличие регионарных метастазов.
Стадия IVA (Т4). Рак влагалища прорастает в уретру, мочевой пузырь, прямую кишку, кости таза, промежность; определяются регионарные метастазы.
Стадия IVB (Ml). Наличие отдаленных метастазов рака влагалища.
Причины
До настоящего времени причины рака влагалища не выяснены, но существуют эндогенные и экзогенные факторы, провоцирующие развитие опухолевого процесса. Фоном для развития рака влагалища могут служить хронические инфекции (прежде всего, ВПЧ 16 и 18 типов), вагиниты, генетическая предрасположенность, аденоз влагалища, эндокринные нарушения (в тч , постменопаузальная гипоэстрогения), снижение иммунного статуса, стрессы, хроническое раздражение стенок влагалища (ношение пессариев при выпадении матки), курение, радиационное воздействие и реконструктивно-пластические операции.
Рак влагалища выявляется преимущественно в возрасте 45-65 лет, причем светлоклеточная аденокарцинома обычно встречается в молодом возрасте (19 – 20 лет), а плоскоклеточный рак – в старшей возрастной группе. Предопухолевые изменения, а также рак шейки матки и рак вульвы повышают риск развития плоскоклеточного рака влагалища. Плоскоклеточный рак влагалища может развиваться на фоне предракового состояния – интраэпителиальной неоплазии (дисплазии) влагалища. Доказано, что возникновение светлоклеточной аденокарциномы влагалища и шейки матки у женщин связано с приемом их матерями диэтилстилбестрола во время беременности, особенно, в первые 16 – 18 недель.
Диагностика
Диагноз рака влагалища устанавливается гинекологом на основании жалоб, результатов гинекологического осмотра, инструментально-лабораторных исследований (кольпоскопии, цитологического исследования мазков с пораженных участков, биопсии опухоли с гистологическим исследованием материала).
Рак влагалища на ранних стадиях может иметь характер подслизистого инфильтрата, небольшого изъязвления, папиллярных разрастаний. Экзофитная опухоль имеет бугристую поверхность, может легко травмироваться и кровоточить; язвенная опухоль находится в окружении плотного валика; эндофитный рак влагалища с инвазией в окружающие ткани отличается неподвижностью и повышенной плотностью.
Для исключения метастазов первичного рака влагалища выполняют раздельное диагностическое выскабливание слизистой шейки матки и стенок матки, УЗИ органов малого таза, ректороманоскопию, экскреторную урографию, цистоскопию, УЗИ брюшной полости, рентгенографию грудной клетки, маммографию, МРТ и КТ.
Следует дифференцировать рак влагалища от хорионэпителиомы и метастазов рака шейки матки; доброкачественных новообразований влагалища (папиллом, остроконечных кондилом, гемангиом); гиперпластических процессов и эндометриоза; лимфомы; пролежней; кольпитов; сифилитических и туберкулезных язв.
Лечение
При выборе метода и плана лечения рака влагалища необходимо учитывать следующие факторы: локализацию и степень инвазии опухоли в окружающие ткани и органы, стадию и длительность заболевания, общее состояние пациентки, ее возраст, желание иметь детей, побочное действие различных видов терапии. Основными схемами лечения рака влагалища, которые использует современная гинекология, являются хирургическая операция, лучевая и химиотерапия.
При неинвазивном раке влагалища (локализованной форме с моноцентрическим ростом) хирургическое лечение включает электроэксцизию; в случае мультицентрического роста опухоли – вагинэктомию и гистерэктомию. Достаточно эффективными считаются терапия кислотным лазером и криодеструкция опухолевого очага. Химиотерапия в лечении рака влагалища используется реже, в виде местных аппликаций с фторурацилом. В современном лечении преинвазивного рака влагалища применяется фотодинамическая терапия, в случае неэффективности локального воздействия – показана лучевая терапия.
Основным методом лечения инвазивного рака влагалища является радиотерапия (лучевая терапия), включающая дистанционное, внутриполостное (эндовагинальное) и внутритканевое облучение. В зависимости от стадии рака влагалища рентгенотерапию, гамма-терапию и внутриполостное введение радиоактивных препаратов применяют отдельно или в сочетании друг с другом. При запущенных опухолевых процессах проводят облучение зоны поражения, тканей параметрия и тазовых лимфатических узлов.
Показания к хирургическому лечению при инвазивном раке влагалища ограничены. При опухоли верхней трети влагалища пациенткам молодого и среднего возраста выполняют удаление верхней части влагалища с удалением матки и придатков; при сочетании с раком шейки матки – обязательна пангистерэктомия с иссечением тазовых лимфатических узлов. У пациенток с IV рака влагалища, осложненной ректовагинальным или везиковагинальным свищами, проводят экзентерацию малого таза и тазовую лимфаденэктомию.
Возможно сочетание лучевой терапии с химиотерапевтическим и хирургическим лечением.
Прогноз
Пациентки с раком влагалища должны находиться на диспансерном наблюдении у онкогинеколога с регулярным обследованием (осмотр, УЗИ, цитологическое исследование).
При ранней диагностике и лечении рака влагалища прогноз – благоприятный; при позднем обнаружении заболевания он зависит от стадии развития опухоли и ее морфологической структуры. Пятилетняя выживаемость пациенток после лечения рака влагалища составляет: при I – 65-70%; II – 45-60%; III – 30-35%; IV – 15-20%.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Паронихия.
Паронихия
Описание
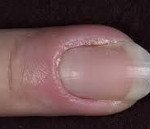
Паронихия. Дерматологическое заболевание с воспалением околоногтевого валика, обусловленным травмой, воздействием химических веществ или высокой температуры с последующим занесением инфекции. Симптомами этого состояния являются покраснение, отек и болезненность в области валика, возможно с развитием нагноения и абсцесса. При длительно протекающих хронических воспалительных процессах возможно изменение формы и структуры ногтя. Диагностика паронихия обычно не вызывает затруднений и производится на основании результатов осмотра специалистом, в некоторых случаях используются дополнительные методы исследования для уточнения причины развития патологии. Лечение паронихия осуществляется традиционными противовоспалительными, антибактериальными и другими средствами в зависимости от этиологии заболевания.
Дополнительные факты
Паронихия или воспаление околоногтевого валика (околоногтевой панариций) – воспалительное поражение (обычно острое, реже встречаются хронические формы) тканей кожи, окружающих ростовую зону ногтей. Это очень распространенное заболевание, практически каждый человек как минимум раз в жизни переносил какую-либо форму такого воспаления. У лиц, которые в силу профессиональных обязанностей контактируют с промышленной или бытовой химией и некоторыми другими средствами, паронихия может рассматриваться как профессиональная патология. Нередко воспаление приобретает гнойный характер с формированием абсцесса ногтевого валика, при этом может произойти потеря ногтя или переход инфекционного процесса на глубоко расположенные ткани с развитием тендинита и даже гнойным расплавлением фаланги. Своевременное лечение паронихии имеет большое значение для предотвращения осложнений этого воспалительного заболевания.
Паронихия
Причины
Современные дерматологи относят паронихию к полиэтиологическим заболеваниям с множеством форм и разновидностей клинического течения. Наиболее распространенная форма этого состояния обусловлена проникновением в ткани околоногтевого валика инфекционных агентов: золотистого стафилококка, стрептококка, грибков и ряда других. Предрасполагающими факторами для инфицирования и последующего развития паронихии являются травмы, частые механические воздействия, высокие температуры и контакт с некоторыми химическими веществами. После попадания инфекционного агента в ткани он начинает размножаться, запуская иммунные механизмы противодействия, которые проявляются в виде простого или гнойного воспаления.
Так развивается воспалительный процесс практически в 90% случаев острого паронихия. При этом очаг воспаления околоногтевого валика большей частью располагается со стороны ладонной поверхности пальца, но из-за особенностей анатомического строения этой анатомической структуры и сложной лимфоциркуляции в данной области основные проявления локализуются на тыльной стороне. Поражение подлежащих тканей может стать причиной широкого распространения инфекционного процесса на глубоко расположенные ткани пальца и даже кисти.
Развитие воспаления или абсцесса способно вызвать не только инфицирование – подобные проявления иногда сопровождают другие дерматологические заболевания. В частности, выделяют паронихию, обусловленную экземой, псориазом и некоторыми формами сифилиса. Как правило, в этих случаях воспаление носит не острый, а хронический характер, ему сопутствуют выраженные изменения структуры и формы ногтя. Причины развития паронихии при экземе или псориазе досконально не изучены, как, собственно, и этиология этих состояний в целом. Еще одной формой воспаления ногтевого валика без инфицирования являются профессиональные типы паронихии, возникающие при работе на производствах, контакте с бытовой химией и другими веществами. Воспалительные проявления в подобных случаях обусловлены прямым повреждающим воздействием некоторых соединений на ткани околоногтевого валика.
Классификация
Существует множество клинических форм паронихии. Причина их различий заключается в полиэтиологичности заболевания, отражающейся на течении патологии. Кроме того, различия в значительной степени определяют тактику лечения паронихии, принципы терапии могут значительно различаться в зависимости от этиологии воспаления ногтевого валика. Современная клиническая классификация паронихии, применяемая в дерматологии, включает в себя следующие разновидности патологии:
Симптомы
• Простая паронихия – может выступать как самостоятельное заболевание или быть первым проявлением других форм данного состояния. Причиной этого типа воспаления становится инфицирование, воздействие температурных или физических факторов. Простая паронихия характеризуется покраснением, отеком и умеренной болезненностью в области ногтевого валика. Как правило, при отсутствии прогрессирования выраженность симптомов постепенно снижается, через 5-10 дней наступает выздоровление.
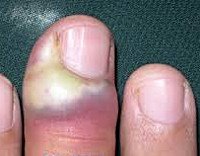
• Пиококковая или гнойная паронихия – форма заболевания, обусловленная инфицированием тканей гноеродной микрофлорой, чаще всего – стафилококками и стрептококками. Встречается достаточно часто. Симптомами данного состояния являются резкий отек и боли (нередко – пульсирующего характера). После 2-3 дней покраснения начинает формироваться абсцесс ногтевого валика, из-за скопления гноя валик приобретает желтоватый оттенок. В последующем гнойник самопроизвольно прорывается или вскрывается хирургом, проявления пиококковой паронихии ослабевают и постепенно исчезают. При отсутствии лечения возможно распространение гнойного воспаления на другие ткани пальца и кисти. В редких случаях наблюдается метастатический перенос возбудителя с развитием абсцессов во внутренних органах.
• Кандидамикотическая паронихия (болезнь кондитеров) – разновидность данной патологии, обусловленная инфицированием тканей грибками рода кандида. Практически всегда развивается при наличии совокупности предрасполагающих факторов: частого контакта с возбудителем, механического раздражения ногтевых фаланг, пониженного уровня иммунитета. Характеризуется умеренным воспалением, иногда наблюдается незначительное нагноение. Течение заболевания длительное. Типичным проявлением кандидамикотической паронихии является исчезновение эпонихия – тонкого слоя кожи над ногтевым валиком. Со временем грибок может поражать и собственно ноготь, это проявляется утолщением, расслоением, изменением цвета и формы ногтевой пластинки.
• Язвенная паронихия – особенностью этого типа заболевания является развитие изъязвлений на ногтевом валике. В качестве этиологического фактора могут выступать как патогенные бактерии, так и различные химические воздействия (контакт с едкими соединениями, компонентами бытовой химии). Язвы довольно болезненны и часто становятся входными воротами для вторичной инфекции, которая приводит к развитию гнойной паронихии.
• Роговая паронихия – редкий тип заболевания, характеризующийся развитием гиперкератоза папулезных элементов на поверхности ногтевого валика. Чаще всего свидетельствует о сифилитическом поражении тканей.
Диагностика
Определить наличие воспаления ногтевого валика достаточно легко при осмотре пальцев больного. Практически всегда обнаруживаются отек и покраснение, при пальпации выявляется болезненность. Пиококковая форма заболевания характеризуется резко отекшим валиком, который может приобретать желтый оттенок из-за скопления гноя. Более точно установить форму паронихии помогают дополнительные методы диагностики. Для постановки диагноза производят сбор анамнеза, назначают микробиологические исследования, в некоторых случаях используют общий дерматологический осмотр (для выявления экземы или псориаза) и серологические анализы (для определения сифилиса).
При расспросе и выяснении анамнеза больного паронихией можно обнаружить профессиональные формы этого заболевания – патология часто поражает пекарей, сотрудников прачечных и работников химических предприятий. Выявление в анамнезе пациента сопутствующих патологий (экземы, псориаза, сифилиса) указывает на их роль в развитии паронихии, особенно при характерной клинической картине соответствующего заболевания. При наличии гнойных или серозных выделений производят микробиологическое исследование (микроскопию, посев на селективные питательные среды) для более точной идентификации возбудителя.
Лечение
Лечение паронихии во многом определяется причинами, спровоцировавшими это заболевание. При патологии, обусловленной инфицированием ногтевого валика, применяют местные антисептические средства и ихтиоловую мазь. При гнойном характере воспаления и развитии абсцесса осуществляют хирургическое вскрытие и дренирование, назначают антибиотикотерапию. При признаках кандидамикотической паронихии используют местные формы противогрибковых препаратов (например, клотримазол). Если воспаление ногтевого валика вызвано воздействием какого-то химического соединения, больному рекомендуют ограничить контакт с агрессивным веществом или носить защитные перчатки. При паронихии вследствие экземы, псориаза или сифилиса помимо общей терапии основного заболевания применяют кортикостероидные мази и ультрафиолетовое облучение пораженных участков.
Прогноз
В подавляющем большинстве случаев прогноз паронихии благоприятный – при правильно проведенных терапевтических мероприятиях заболевание полностью излечивается и не угрожает жизни и здоровью больного. При хронических формах, обусловленных профессиональными факторами или другими патологиями, возможны эстетические проблемы из-за изменения формы и структуры или даже потери ногтей. Для профилактики этого состояния необходимо придерживаться правил личной гигиены, использовать антисептики при травмах кожи пальцев, применять перчатки и другие средства защиты при работе с агрессивными соединениями.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
