Код по мкб инфильтрат правого легкого

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инфильтративный туберкулез легких – это клиническая форма туберкулёза, которая возникает на фоне специфической гиперсенсибилизации лёгочной ткани и значительного усиления экссудативной тканевой реакции в зоне воспаления.
Клинико-морфологической особенностью инфильтративного туберкулёза считают распространённое поражение лёгкого с наклонностью к быстрому прогрессированию туберкулёзного процесса.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Инфильтративный туберкулез легких: эпидемиология
Заболевают инфильтративным туберкулёзом в основном взрослые, чаще молодого возраста. Вероятность развития инфильтративного туберкулёза повышается при плохо организованном выявлении более ранних форм заболевания. Инфильтративный туберкулёз диагностируют у 65-75% впервые выявленных больных туберкулёзом лёгких. Больные с этой формой составляют 45-50% среди больных активным туберкулёзом, наблюдаемых в противотуберкулёзных диспансерах.
В структуре смертности от туберкулёза Инфильтративный туберкулёз составляет около 1%. Летальный исход заболевания наблюдают, в основном, при развитии осложнений: казеозной пневмонии, лёгочном кровотечении.
Что вызывает инфильтративный туберкулез легких?
Развитие инфильтративного туберкулёза связано с прогрессированием очагового туберкулёза, появлением и быстрым увеличением зоны инфильтрации вокруг свежих или старых туберкулёзных очагов. Распространение перифокального воспаления приводит к значительному увеличению объёма поражения лёгочной ткани. Туберкулёзный инфильтрат представляет собой комплекс свежего или старого очага с обширной зоной перифокального воспаления. Инфильтраты чаще локализуются в 1-, 2- и 6-м сегментах лёгкого, т.е. в тех отделах, где обычно располагаются туберкулёзные очаги.
По локализации и объёму поражения ткани лёгкого выделяют бронхолобулярный, захватывающий обычно 2-3 лёгочные дольки, сегментарный (в пределах одного сегмента), а также полисегментарный, или долевой, инфильтраты. Инфильтрат, развивающийся по ходу главной или добавочной междолевой щели, называют перисциссуритом.
Усилению воспалительной реакции вокруг очагов способствуют массивная туберкулёзная суперинфекция, сопутствующие заболевания (сахарный диабет, алкоголизм, наркомания. ВИЧ-инфекция). Эти факторы создают предпосылки для быстрого роста численности микробной популяции. Вокруг туберкулёзного очага развивается воспалительная реакция с выраженным экссудативным компонентом. Специфическое воспаление распространяется за пределы лёгочной дольки, общий объём поражения увеличивается. Так формируется бронхолобулярный инфильтрат.
При относительно умеренных нарушениях иммунологической реактивности интенсивность экссудации относительно невелика, клеточная инфильтрация умеренно выражена. Альвеолы заполнены макрофагами, эпителиоидными и плазматическими клетками и относительно небольшим количеством экссудата. Воспалительные изменения имеют смешанный экссудативно-пролиферативный характер и распространяются относительно медленно. Зона туберкулёзного воспаления обычно ограничивается пределами сегмента, в нём формируется инфильтрат, который принято называть округлым.
Значительное ослабление местного и общего иммунитета способствует более высоким темпам роста численности микробной популяции. Гиперергическая реакция лёгочной ткани на большую популяцию вирулентных и быстро размножающихся микобактерий обусловливает резко выраженную экссудацию. Перифокальное воспаление отличается бедностью клеточного состава и слабой выраженностью признаков специфического воспаления. Альвеолы заполнены тканевой жидкостью, содержащей, в основном, нейтрофилы и небольшое число макрофагов. Выражена наклонность к прогрессированию туберкулёза с быстрым поражением многих сегментов лёгкого (облаковидный инфильтрат). Дальнейшее прогрессирование иммунологических расстройств характеризуется повышением активности Т-супрессоров и угнетением ГЗТ. Макрофагальные клетки погибают, формируя зону казеозного некроза. Казеозные массы постепенно расплавляются и выделяются в дренирующий бронх. Так в зоне прогрессирующего туберкулёзного воспаления появляется участок деструкции, ограниченный воспалённо-изменённой лёгочной тканью. Постепенно образуется полость распада, которая служит источником дальнейшего бронхогенного и лимфогенного распространения микобактерий. Вовлечение в патологический процесс почти всей доли лёгкого и образование множественных полостей распада в поражённой доле свидетельствуют о формировании лобита.
Со временем различия между разными инфильтратами в значительной степени утрачиваются. При прогрессирующем течении Инфильтративный туберкулёз лёгких трансформируется в казеозную пневмонию или кавернозный туберкулёз.
Темпы регрессии инфильтративного туберкулёза зависят от характера экссудата, распространённости поражения, обширности казеозного некроза, реактивности организма больного. Инфильтраты небольшой протяжённости с серозным экссудатом на фоне адекватного лечения могут рассосаться относительно быстро. При серозно-фибринозном или геморрагическом экссудате рассасывание происходит медленнее и сочетается с развитием фиброза. Казеозные массы по мере рассасывания инфильтративных изменений уплотняются и осумковываются. На месте полости распада формируется фиброзный очаг с включениями казеоза. В дальнейшем на месте очага может образоваться линейный или звёздчатый рубец.
Симптомы инфильтративного туберкулеза легких
У больных с бронхолобулярным или округлым инфильтратом симптомы инфильтративного туберкулеза легких слабо выражены (повышенная утомляемость, снижение аппетита, эпизодические повышения температуры тела), и заболевание часто выявляют при контрольном медицинском обследовании.
Облаковидный инфильтрат с поражением одного или нескольких лёгочных сегментов и перисциссурит обычно характеризуются острым началом с выраженными симптомами интоксикации, небольшим кашлем с мокротой, иногда кровохарканьем. Вовлечение в патологический процесс плевры приводит к появлению болей в грудной клетке на стороне поражения, которые связаны с дыхательными движениями. Дальнейшее прогрессирование туберкулёзного воспаления с развитием лобита характеризуется резким ухудшением состояния больного, усилением интоксикации и респираторной симптоматики.
Стетоакустические изменения у больных с бронхолобулярным и округлым инфильтратом, как правило, отсутствуют. При облаковидном инфильтрате, перисциссурите. лобите можно выявить над зоной поражения укорочение перкуторного звука, усиление голосового дрожания, бронхиальное дыхание. Иногда выслушивают немногочисленные влажные мелкопузырчатые хрипы, а над полостью распада – непостоянные среднепузырчатые хрипы, которые часто появляются только на вдохе после покашливания больного.
Диагностика инфильтративного туберкулеза легких
Рентгенологическая диагностика инфильтративного туберкулеза легких позволяет установить клинико-рентгенологический тип инфильтрата и ряд деталей поражения.
При бронхолобулярном инфильтрате в кортикальной зоне лёгочного поля, чаще в 1-, 2- или 6-м сегментах, выявляют ограниченное затемнение, чаще малой интенсивности, с размытыми контурами, размером до 3 см. Инфильтрат имеет полигональную форму, вытянутую по направлению к корню лёгкого. КТ-исследование позволяет выявить просвет и деление мелкого бронха, вокруг которого сформировался инфильтрат. Просвет бронха иногда бывает заполнен плотными казеозными массами. На томограмме бронхолобулярный инфильтрат нередко выглядит как конгломерат из нескольких более или менее плотных мелких очагов, объединённых зоной перифокального воспаления.
Округлый инфильтрат представлен ограниченным затемнением округлой формы, преимущественно средней интенсивности с ясными, но нерезкими очертаниями. В подключичной области локализуется классический тип инфильтрата Ассманна-Редекера.
От медиальных отделов затемнения к корню лёгкого отходит воспалительная дорожка, в которой иногда выявляют проекцию дренирующего бронха (симптом «теннисной ракетки»). При распаде инфильтрата в его центральных отделах обычно выявляют полости. В нижележащих отделах лёгкого нередко бывают заметны очаги бронхогенного обсеменения.
Облаковидный инфильтрат на рентгенограмме выглядит как неравномерное затемнение. ограниченное пределами одного или нескольких сегментов и не имеющее чётких границ. При локализации инфильтрата у междолевой щели (перисциссурит) он приближается к треугольной форме с расплывчатой верхней границей и довольно чёткой нижней, которая проходит по междолевой щели. КТ позволяет рассмотреть структуру инфильтрата, образовавшегося при слиянии многих очагов. Для облаковидного инфильтрата характерно наличие в зоне поражения нескольких небольших полостей распада, ограниченных воспалительно-уплотненной лёгочной тканью, возможно образование крупных полостей.
При лобарном инфильтрате (лобит) расположение и форма затемнения зависят от того, какая доля лёгкого поражена. На КТ лобит иногда визуализируется в виде сплошного, почти однородного уплотнения доли лёгкого. В поражённой доле обнаруживают деформированные и частично обтурированные казеозными массами бронхи, а также множественные полости распада малого и среднего диаметра («пчелиные соты» или «хлебный мякиш»). При прогрессировании лобита часто выявляют очаговую диссеминации) в противоположном лёгком, главным образом в 4-м и 5-м сегментах.
 [11], [12], [13], [14], [15], [16], [17]
[11], [12], [13], [14], [15], [16], [17]
Какие анализы необходимы?
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Патогенез
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Легочный эозинофильный инфильтрат.
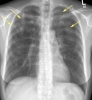
Легочный эозинофильный инфильтрат на рентгенограмме
Описание
Легочный эозинофильный инфильтрат (легочная эозинофилия, эозинофильная пневмония) включает большую группу заболеваний, основными проявлениями которых являются выявленные рентгенологически затенения в легких, сопровождающиеся эозинофилией. В этиологическом отношении различают эози- нофильные инфильтраты, связанные с:
1) паразитарной, инвазией;
2) лекарственными препаратами и другими химическими веществами;
3) бронхиальной астмой;
4) системными поражениями соединительной ткани [Mayak R„ Soldona М. – В кн. : Fish- man А. , 1980].
Легочные аозинофилъные инфильтраты паразитарного происхождения, связанные с инвазией аскарид, анкилостом, свиного иепня и печеночной двуустки, иногда называют простой легочной эозинофилией [Crafton J. , Duglas A. , 1974], или синдромом Леффлера (W. Lцf fier).
Симптомы
У большинства больных легочный эозинофильный инфильтрат, связанный с аскаридозом и другими глистными инвазиями, протекает бессимптомно и выявляется при профилактических флюорографических исследованиях. Температура тела, как правило, нормальная, иногда она повышается до суб- фебрнльных цифр с нормализацией в течение нескольких дней. У некоторых больных появление легочного эозинофильного инфильтрата сопровождается недомоганием, головной болью, ночными потами, кашлем без мокроты или с незначительным количеством окрашенной в желтый цвет мокроты.
При физикальном исследовании могут быть выявлены небольшое укорочение перкуторного тона и влажные хрипы над участком инфильтрата в легких. Все указанные выше симптомы и физикальные признаки быстро, в течение 1-2 нед, исчезают.
Клинические проявления возникают в среднем через 2 часа — 10 сут после начала приема лекарственных средств и характеризуются следующими симптомами:
•сухой кашель;
•боль в грудной клетке;
•одышка;
•повышение температуры тела с ознобом;
•артериальная гипотония;
•крапивница;
•артралгии.
Патогенез
Патогенез этих изменений изучен недостаточно. Существует представление о ведущей роли сенсибилизации и аллергии, возникающих при глистной инвазии. Одним из доказательств этой точки зрения является повышение содержания в сыворотке крови больных IgE.
Патологоанатомические изменения состоят в появлении в легких очагов инфильтрации, которые при микроскопическом исследовании представляют собой альвеолярную экссудацию с большим количеством эозинофилов. В отдельных случаях наблюдались периваскулярная инфильтрация лейкоцитами и небольшие тромбозы.
Лечение
Наиболее эффективен антифиляриальный препарат диэгилкарбамазин. У некоторых больных возможно спонтанное выздоровление, однако у больных, которым не проводилось специальное лечение, заболевание может протекать длительно – месяцы и годы, с повторными обострениями, приводя к развитию пневмосклероза.
Легочные эозинофильные инфильтраты могут возникать от воздействия лекарств и химических соединений. Описаны легочные эозинофильные инфильтраты, развивающиеся под влиянием фурадоиина, ацетилсалициловой кислоты, азатиоприна, хлор- пропамида, хромогликата, изониазида, метатрексата, пенициллина, стрептомицина, сульфаниламидов, бериллия, солей золота и никеля и других соединений. Кроме того, эозинофильные легочные инфильтраты могут появляться после ингаляции пыльцы некоторых растений.
Клиническая картина легочного эозинофильного инфильтрата, возникающего после применения фурадонина, описана особенно подробно. Реакции легких на прием фурадонина бывают острыми и хроническими. При остром варианте реакции через 2 ч-10 дней после начала приема фурадонина появлялись лихорадка, сухой кашель, насморк, одышка. На рентгенограммах обычно выявляются диффузные изменения в легких, иногда очаговые неправильной формы инфильтраты в легких, отсутствовали типичные для синдрома Леффлера быстрое исчезновение и миграция инфильтратов, иногда появляется выпотной плеврит, причем в плевральной жидкости содержится много эозинофилов. Характерно увеличенное содержание эозинофилов в крови. При остром течении заболевания вскоре после отмены препарата исчезает эозинофильный инфильтрат в легком. При хроническом течении заболевания рассасывание легочного эозинофильного инфильтрата затягивается, и в отдельных случаях на его месте развивается пневмосклероз.
Лечение. Острые реакции на медикаменты и химические агенты специальной терапии не требуют, и прекращение действия, вызвавшего легочный инфильтрат фактора, приводит к полному исчезновению признаков болезни. В отдельных случаях при затяжном течении заболевания требуется прием глюкокор- тикостероидных препаратов.
Легочные эозинофильные инфильтраты у больных бронхиальной астмой в половине случаев связывают с воздействием на больного Aspergillus fumigatus В некоторых случаях эозинофильные инфильтраты вызваны вдыханием пыльцы растений, домашней пыли, перхоти животных. Способствует возникновению этого состояния сухость воздуха, которая вызывает высушивание слизистой оболочки органов дыхания, образование густой слизи в бронхах и нарушение выделения слизи. Изменения чаще возникают у больных бронхиальной астмой старше 40 лет и преимущественно у женщин.
При морфологическом исследовании обнаруживаются участки легких, заполненные экссудатом, содержащим большое количество эозинофилов, которые присутствуют также в просвете бронхов и иногда инфильтрируют их стенки.
Клиническая картина у значительной части больных характеризуется тяжелым течением бронхиальной астмы. Обострение болезни сопровождается повышением температуры т е – л а, иногда до высоких цифр. Характерным симптомом является кашель, который бывает приступообразным н сопровождается отхождением густой мокроты в виде пробок и слепков бронхов [Mayak R. , Soldona М. – В кн. : Fishman А. , 1980].
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
