Код по мкб к51
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
K51,0 Язвенный (хронический) энтероколит.

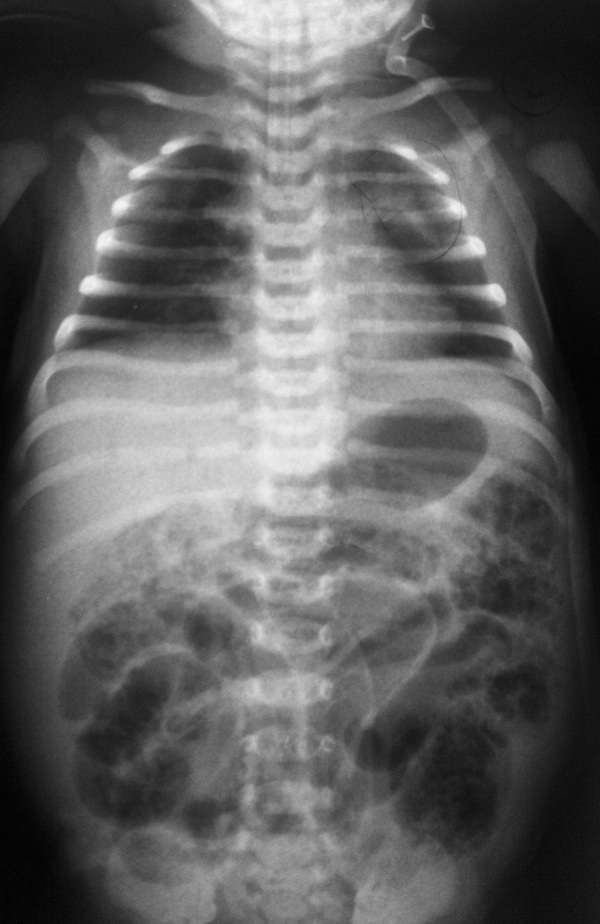
Язвенно-некротический энтероколит на рентгенографии
Описание
Некротический энтероколит новорожденных — неспецифическое воспалительное заболевание, вызываемое инфекционными агентами на фоне незрелости механизмов местной защиты и/или гипоксически-ишемического повреждения слизистой кишечника, склонное к генерализации с развитием системной воспалительной реакции. По определению Д. Клоэрти (2002), НЭК — острый некротический кишечный синдром неясной этиологии.
Интенсивное развитие неонатологии и реаниматологии сделало возможным выживание детей, родившихся глубоко недоношенными, перенесших гипоксию в родах и имеющих признаки внутриутробного или интранатального инфицирования, а также родившихся с тяжелыми врожденными пороками развития желудочно-кишечного тракта и/или сердечно-сосудистой системы. Подавляющее большинство этих детей (90 %) — недоношенные с массой тела менее 1500 г, поэтому НЭК называют «болезнью выживших недоношенных».
В период новорожденности НЭК встречается в 2–16 % случаев в зависимости от гестационного возраста, около 80 % из них приходится на недоношенных детей с низкой массой тела при рождении. У недоношенных НЭК встречается в 10–25 % случаев. Заболеваемость НЭК у новорожденных, по данным различных авторов, находится в пределах от 0,3 до 3 на 1000 детей. Показатель смертности значительно выше в группе недоношенных новорожденных, среди детей с синдромом задержки внутриутробного развития и колеблется в пределах от 28 до 54 %, а после оперативных вмешательств — 60 %, несмотря на интенсивные совместные усилия неонатологов, детских хирургов, анестезиологов-реаниматологов, а также развитие современных технологий выхаживания и лечения новорожденных. В странах, где уровень рождения недоношенных детей низкий (Япония, Швейцария), НЭК встречается реже — с частотой 2,1 % среди всех детей, поступающих в неонатологические отделения интенсивной терапии.
Симптомы
Клинические признаки НЭК можно условно разделить на системные, абдоминальные и генерализованные.
К системным относятся: респираторный дистресс, апноэ, брадикардия, летаргия, термолабильность, возбудимость, плохое питание, гипотензия (шок), снижение периферической перфузии, ацидоз, олигурия, кровотечение.
К абдоминальным — вздутие и гиперестезия живота, аспираты желудка (остатки пищи), рвота (желчь, кровь), непроходимость кишечника (ослабление или исчезновение кишечных шумов), эритема или отек брюшной стенки, постоянная локализованная масса в животе, асцит, кровянистый стул.
Молниеносное течение НЭК характерно для доношенных новорожденных, перенесших в родах асфиксию, травму головного и/или спинного мозга, гемолитическую болезнь и при пороках ЖКТ. Типичны апноэ и потребность в респираторной поддержке, возможны нарушения тканевой перфузии или острая сердечно-сосудистая недостаточность. Появляются срыгивания или большой остаточный объем в желудке перед кормлением. Реакция Грегерсена положительная. Иногда значительная примесь крови в стуле.
Острое течение НЭК характерно для недоношенных новорожденных с массой тела при рождении менее 1500 г. Заболевание начинается на 2–4-й неделях жизни с ярко выраженных симптомов со стороны брюшной полости: срыгивания и рвота, отказ от еды, вздутие живота, нарушение пассажа по кишечнику. Вскоре присоединяются общесоматические симптомы, свидетельствующие об интоксикации и дисфункции жизненно важных органов и систем.
Подострое течение НЭК обычно для недоношенных детей с экстремально низкой массой тела. Симптоматика развивается постепенно с 3-й недели жизни. Ранние симптомы — появление интолерантности к энтеральному питанию и изменение характера стула. Обычен метеоризм, но живот часто мягкий при пальпации, ригидность мышц брюшной стенки может отсутствовать, а при аускультации можно обнаружить шумы перистальтики. Такие больные требуют незамедлительного начала терапии и обследования (частые рентгенограммы и исследование стула на скрытую кровь). В отсутствие лечения эта форма НЭК манифестирует тяжелой системной и рентгенологической симптоматикой обычно в течение 24–36 часов.
Среди приведенных диагностических тестов наиболее постоянными и информативными являются изменения в гемограмме (лейкоцитоз / лейкопения, сдвиг лейкоформулы влево, тромбоцитопения), повышение С-реактивного протеина, ацидоз, электролитный дисбаланс, интерстициальный пневматоз и газ в портальной венозной системе по данным ультразвукового и рентгенологического исследований органов брюшной полости.
Для определения стадий НЭК помимо вышеописанных критериев используются критерии Бэлла в модификации Уолша и Кляйгмана.
Генерализованные симптомы напоминают септический процесс и выражаются вялостью, гипотонией, бледностью, респираторным дистрессом, олигурией, персистирующим цианозом и кровоточивостью. Чем больше выражены перечисленные генерализованные признаки, тем больше тяжесть заболевания.
Ранние симптомы заболевания неспецифичны и вариабельны — от признаков интолерантности к энтеральному питанию до катастрофического течения с клинической картиной сепсиса, шока и перитонита. Доминируют синдром угнетения ЦНС, апноэ и признаки нарушенной перфузии тканей — положительный симптом «белого пятна», периферический цианоз, ацидоз, гипергликемия, температурная нестабильность. Обычны метеоризм, задержка эвакуации желудочного содержимого, диарея, стул с примесью крови.
Прогрессирующий процесс проявляется эритемой и отечностью брюшной стенки, растущим напряжением абдоминальных мышц. Выявление при глубокой пальпации живота плотных масс свидетельствует о прикрытой перфорации кишечника или распространенном перитоните. При аускультации отсутствуют шумы перистальтики, но физикальные данные очень скудны.
Причины
НЭК мультифакториальна. Считается, что НЭК — гетерогенное заболевание и основными его компонентами являются ишемия, перенесенная в перинатальном периоде, аномальная колонизация кишечника новорожденного и неадекватный характер питания ребенка в раннем постнатальном периоде.
Факторы риска развития НЭК: перинатальная асфиксия (ухудшение кровоснабжения кишечника за счет повышения кровоснабжения мозга и сердца), катетеризация пупочной артерии (вазоспазм и тромбоэмболия), полицитемия (уменьшение кровотока в сосудах кишечника), артериальная гипотензия (снижение кровотока в кишечнике), незрелость иммунной системы, питательные смеси (являются субстратом для роста микроорганизмов, при энтеральном питании НЭК развивается чаще), прямая бактериальная инвазия, применение гипертонических растворов, непосредственное повреждение слизистой оболочки кишечника), аллергия к молоку, отсутствие IgA в молоке (Гомелла, 1998). В возникновении НЭК играют роль: недоношенность, перенесенная гипоксия в анте- и интранатальном периоде, инфекционные причины, проблемы питания, наличие врожденной и наследственной патологии, преимущественно желудочно-кишечного тракта.
Лечение
В первую очередь при нарушении функции дыхания обеспечивается дополнительная подача кислорода или искусственная вентиляция легких. При нарушении гемодинамики осуществляется поддержка кровообращения — восполнение ОЦК. С этой целью используется свежезамороженная плазма из расчета 10 мл/кг массы тела, так как она является единственным донатором антитромбина-III и источником других факторов свертывания крови. Для нормализации почечного и внутриорганного кровотока применяются низкие дозы допамина (2–5 мкг/кг/мин). При нарушении кислотно-щелочного гомеостаза может возникнуть необходимость введения бикарбоната натрия.
Существенным моментом в ведении новорожденных с данной патологией, во многом определяющим исход и прогноз заболевания, является прекращение всех видов энтерального кормления, включая дачу медикаментов per os, правильно проводимое полное парентеральное питание (ППП) через периферическую вену.
Переход с ППП на естественное вскармливание — процесс длительный, многоэтапный, находящийся в прямой зависимости от тяжести течения и стадии НЭК. Энтеральное питание возобновляется через 3–5 дней после нормализации эвакуаторной функции желудка, рентгенологической картины и исчезновения клинических симптомов дисфункции желудочно-кишечного тракта, что происходит обычно к 10–12-му дню от начала заболевания. Начиная с дистиллированной воды или раствора глюкозы, постепенно следует переходить на смеси, разведенные в 4 раза. При достижении 50 % объема энтерально вводимой смеси от общего объема жидкости следует переходить на разведение 1 : 2, а затем 3 : 4 до полного объема. Таким образом, ребенок с НЭК проходит следующие этапы питания: полное парентеральное, сочетанное парентеральное питание и искусственное энтеральное (ЭИП), полное ЭИП, дополнительное ЭИП и естественное вскармливание, и в заключение переводится на естественное вскармливание.
Учитывая требования к смесям, применяемым в качестве энтерального искусственного питания, а также тот факт, что на фоне длительной антибактериальной терапии часто развиваются тяжелый дисбактериоз и вторичная недостаточность, особенно после тяжелых реконструктивных операций, рекомендуется использовать в качестве первой смеси безлактозные и гиполактозные смеси типа «Нутримиген», «Нутрисоя», «Альпрем», «Альфаре», «Прегестимил», «Ненатал» Это позволяет значительно уменьшить процессы брожения в кишечнике, улучшить переваривание и всасывание ингредиентов.
Витамины, электролиты (кроме калия), микроэлементы входят в схему ППП с первых суток.
Обязательным компонентом терапии являются антибиотики широкого спектра действия. Предпочтение отдается цефалоспоринам III поколения в сочетании с аминогликозидами. Альтернативой им являются имипенемы с метронидазолом.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: K51.8
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K50-K52 Неинфекционный энтерит и колит / K51 Язвенный колит
Определение и общие сведения[править]
Неспецифический язвенный колит —
хроническое воспалительное поражение слизистой
толстой кишки.
Этиология и патогенез[править]
Этиология неизвестна. Предполагается
участие генетических, средовых, психологических,
инфекционных и иммунных механизмов.
Клинические проявления[править]
Другие язвенные колиты: Диагностика[править]
Обследование
1) В
анамнезе — понос, кровь в кале, рецидивирующая
боль в животе.
2) Наряду
с желудочно-кишечными нарушениями наблюдаются
артрит, узловатая эритема, увеит, эписклерит,
поражение печени. Возможна задержка физического
развития.
3) В
отсутствие осложнений (токсический мегаколон,
перфорация) осмотр живота отклонений не
выявляет.
4) Лабораторные и инструментальные исследования. Проводят
общий анализ крови, анализ и посев кала,
исследование кала на паразитов, определение
уровней сывороточных белков, ректороманоскопию,
биопсию прямой кишки, ирригоскопию,
рентгенографию верхних отделов ЖКТ.
Диагностика
1) В
кале содержатся эритроциты и лейкоциты.
2) Результаты
посева кала и исследования на паразитов
отрицательны.
3) Выявляют
анемию, лейкоцитоз со сдвигом влево, тромбоцитоз,
увеличение СОЭ.
4) Уровень
альбумина в сыворотке в пределах нормы или
снижен.
5) При
ректороманоскопии и биопсии прямой кишки
обнаруживают признаки воспаления.
6) На
ранних стадиях болезни данные ирригоскопии
нормальные, впоследствии появляются признаки
колита.
7) Туберкулиновая
кожная проба отрицательная.
Дифференциальный диагноз[править]
Другие язвенные колиты: Лечение[править]
Лечение зависит от тяжести заболевания.
1) Сульфасалазин —
препарат выбора при легком и умеренном колите.
Начинают с 500 мг/сут, затем в течение 4—5 сут
дозу увеличивают до 2—3 г/сут в 3 приема.
Побочные эффекты — лейкопения, агранулоцитоз,
гемолитическая анемия, артралгия, головная боль,
сыпь; изредка встречается кровотечение из нижних
отделов ЖКТ.
2) Кортикостероиды — основное средство
лечения воспалительных заболеваний кишечника.
Если сульфасалазин
неэффективен, дополнительно назначают преднизон,
1—2 мг/кг/сут внутрь. Для в/в введения пригоден метилпреднизолон,
1—2 мг/кг/сут, дозу разделяют и вводят
2—4 раза в сутки. Если поражена только прямая
кишка, метилпреднизолон
вводят ректально.
3) Если
кортикостероидная терапия безуспешна или
развилась стероидная зависимость, применяют
иммунодепрессанты (азатиоприн,
меркаптопурин). В
тяжелых случаях назначают циклоспорин.
4) Иногда
назначают парентеральное питание или зондовое
питание элементными смесями.
5) Консультация психиатра помогает больному
и родителям адаптироваться к хроническому
заболеванию.
6) Показания к колэктомии
а) перфорация;
б) токсический
мегаколон;
в) массивное
кровотечение;
г) выраженные
побочные эффекты кортикостероидов;
д) задержка
физического развития;
е) инвалидизирующие
симптомы;
ж) злокачественное
перерождение.
Профилактика[править]
Прочее[править]
При длительном течении повышен риск
рака толстой кишки. Если заболевание
продолжается более 10 лет, необходимы
ежегодные колоноскопия и биопсия прямой кишки;
при обнаружении дисплазии проводят колэктомию.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Рак яичников развивается из эпителиальных тканей органа. Злокачественная опухоль яичника встречается часто, занимает третье место среди злокачественных заболеваний женской половой сферы. Наиболее часто рак яичников встречается у женщин старше 60 лет. Высокий уровень заболеваемости раком яичников у бесплодных, применяющих в течение жизни препараты для стимуляции овуляции, часто делающих аборты женщин. Метастазы рака яичников обнаруживают в различных органах и тканях – молочной железе, матке, щитовидной железе, ЖКТ, костях. Рак яичников относится к быстро растущим опухолям, нередко опухоль дает латентные метастазы, которые обнаруживаются через много лет после удаления рака.
В Юсуповской больнице на современном оборудовании можно пройти исследования на рак яичников, сдать анализы, пройти лечение. Онкологическое отделение больницы – это современная клиника онкологии, в которой проводится лечение по современным методикам лечения рака, применяются инновационные препараты. Отделение оснащено современным медицинским диагностическим оборудованием ведущих производителей мира. Пациентам предоставляются комфортные палаты стационара, услуги специалистов по реабилитации, психолога, уход за пациентом осуществляет обученный и опытный персонал клиники. При заполнении медицинских документов врачи больницы используют коды МКБ 10.

Код по МКБ 10
Опухоль яичников МКБ 10 находится под кодом С56 – злокачественные новообразования женских половых органов (С51-С58), включающих злокачественные новообразования кожи половых органов женщины:
- Злокачественные новообразования вульвы – С51.
- Злокачественные новообразования влагалища – С52.
- Злокачественное новообразование шейки матки – С53.
- Злокачественное новообразование тела матки – С54.
- Неуточненной локализации злокачественное новообразование матки – С55.
- Злокачественное новообразование яичников С56.
- Злокачественное новообразование неуточненных, других женских половых органов – С57.
- Злокачественное новообразование плаценты – С58. Включает хорионкарциному БДУ, хорионэпителиома БДУ.
Злокачественные новообразования яичника С56 – опухоли яичника, герминомы, синдромы разные. Коды МКБ 10 – это международная классификация болезней, которая содержит закодированные медицинские диагнозы. Коды МКБ 10 используют при заполнении медицинских документов – они кратко описывают информацию о заболеваниях пациента. Также существует классификация по стадиям рака яичников:
- Т0 – опухоль не обнаружена.
- Тх – оценочных данных для первичной опухоли недостаточно.
- Т1 – опухоль не вышла за пределы яичников.
- Т1а – поражен один яичник, нет разрастания опухоли на поверхности органа, капсула не поражена.
- Т1b – опухоль поразила оба яичника, не вышла за пределы яичников, нет разрастания опухоли по поверхности яичников, капсулы не повреждены.
- Т1с – на поверхности одного или двух яичников наблюдается разрастание опухоли, повреждена капсула, в асцитической жидкости присутствуют злокачественные клетки.
- Т2 – поражены один или оба яичника, в злокачественный процесс вовлечены стенки и органы малого таза.
- Т2а – злокачественная опухоль разрослась или метастазировала в маточные трубы.
- Т2b – злокачественная опухоль распространилась на другие ткани малого таза.
- Т2с – опухоль ограничена малым тазом, в асцитической жидкости обнаружены злокачественные клетки.
- Т3 – поражен один или оба яичника, обнаружены метастазы в регионарных лимфатических узлах или /и за пределами малого таза.
- Т3а – подтверждены внутрибрюшинные метастазы за пределами малого таза.
- Т3b –подтверждены внутрибрюшинные метастазы за пределами таза и размером не более 2 см.
- Т3с – подтверждены внутрибрюшинные метастазы за пределами таза и размером более 2 см.
- М1 – обнаружены отдаленные метастазы.
Причины развития
Рак яичников бывает первичный (эндометриоидный), вторичный, метастатический. Первичные очаги рака формируются в покровном эпителии органа, вторичные очаги развиваются из папиллярных кистом. Метастатический рак развивается из метастазов первичного очага опухоли, которые разносятся по организму током крови или лимфы. Истинные причины развития рака яичников не установлены, но существует ряд значимых и провоцирующих факторов:
- Частые выкидыши и аборты.
- Наследственная предрасположенность.
- Хронические воспалительные процессы в яичниках.
- Опухолевые процессы в яичниках.
- Поздние первые роды.
- Длительный и бесконтрольный прием гормональных препаратов.
- Излишний вес.
- Возрастные изменения.
- Ранняя менструация.
- Поздняя менопауза.
- Сахарный диабет, атеросклероз, артериальная гипертензия.
- Вредные привычки.
- Радиационное облучение.
- Инфекции, венерические заболевания.
Формы рака яичников:
- Муцинозный.
- Плоскоклеточный.
- Эндометриоидный.
- Светлоклеточный.
- Переходноклеточный.
- Серозный.
Рак яичников имеет благоприятный прогноз, если он обнаружен на первой стадии развития – 92% женщин проживут пять и более лет. Почти у 41% женщин рак яичников обнаруживают на третьей стадии развития, у 20% на четвертой стадии рака. Это ухудшает пятилетний прогноз выживаемости до 72% в первом случае и до 27% при четвертой стадии заболевания.
Симптомы и лечение
Проявления рака яичников становятся выраженными на поздних стадиях, на ранней стадии развития признаки рака схожи с симптомами нарушений пищеварения, заболеваний желудка, кишечника. Прогрессирующая форма рака проявляется следующими симптомами:
- Увеличивается живот, развивается метеоризм.
- Появляется боль в пояснице, области малого таза.
- Диспепсические явления.
- Отекают нижние конечности.
- Развивается анемия.
- Появляются признаки сердечно-сосудистой недостаточности.
- Женщина теряет вес, чувствует постоянную слабость.
Признаки рака яичников:
- Слабость, недомогание.
- Тошнота, нарушение пищеварения.
- Метеоризм.
- Ощущение переедания.
- Частые позывы к мочеиспусканию.
- Периодически возникает запор или понос.
- Болезненность в области низа живота, поясницы.
Во время осмотра врач может обнаружить новообразование в яичнике. Опухоль имеет плотную консистенцию, узловатую поверхность. Определить природу опухоли врач сможет после обследования и сдачи анализов пациенткой. Раку яичников свойственен быстрый рост опухоли и быстрое распространение метастазов. Лечение рака яичника выполняется с помощью хирургической операции, химиотерапии, радиотерапии, гормональной и таргетной терапии. Удаление яичников выполняется вместе с удалением лимфатических узлов, большого сальника, нередко вместе с придатками удаляется матка. Исключение составляет серозный рак яичников (стадия 1а) и желание пациентки сохранить матку, а также широкое распространение злокачественного процесса. Химиотерапия используется перед проведением операции или после неё. В первом случае используется как неоадъювантный метод, помогающий сдерживать рост и уменьшать размеры опухоли. Во втором случае химиотерапия убивает метастазы опухоли.
В Юсуповской больнице проводят консультации, осмотр пациенток, диагностику и лечение рака яичников. Ежегодный осмотр у гинеколога, а после 40 лет не менее двух раз в год помогают своевременно обнаружить развитие заболеваний яичника, матки и молочной железы. Прогноз выживаемости для женщины улучшается, если опухоль обнаружена до распространения в соседние органы и ткани. В больнице проводят различные виды лечения, в том числе хирургического, химиотерапию, таргетную терапию, лучевую терапию. В диагностическом центре можно пройти УЗИ, КТ, МРТ, сдать анализы. Записаться на консультацию к врачу можно по телефону.
Источник
