Код по мкб к62
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Классификация
- Причины
- Патогенез
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
K62,1 Полип прямой кишки.
K62.1 Полип прямой кишки
Синонимы диагноза
Полип прямой кишки, полип, пейтца-егерса синдром.
Описание
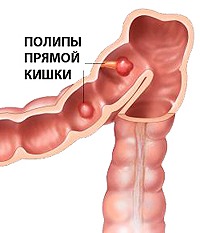
Полипы прямой кишки и анального канала. Доброкачественные опухолевидные образования, исходящие из слизистых оболочек аноректальной области. Часто развиваются бессимптомно, могут проявляться зудом, анальным дискомфортом, болью, кровотечением вследствие образования эрозии. Инфицирование полипов ведет к появлению анальных трещин, парапроктиту. Относятся к предраковым заболеваниям прямой кишки, способны озлокачествляться, поэтому подлежат обязательному удалению.

K62.1 Полип прямой кишки
Дополнительные факты
Полип представляет собой опухолевое образование, крепящееся ножкой к стенке полого органа. Полипы могут сформироваться в любом полом органе пищеварительной системы и являются довольно распространенной патологией. Полипы прямой кишки. Доброкачественные образования на прямокишечной стенке. Могут быть одиночными и встречаться группами. Полипы прямой кишки можно обнаружить у лиц любого возраста, в том числе и у детей. Наследственный (семейный) полипоз (наличие полипов у близких родственников) часто склонен к озлокачествлению.
Мужчины страдают полипозом в полтора раза чаще, чем женщины. Согласно данным исследований Американской Ассоциации Раковых заболеваний среди людей старше 45 лет порядка 10% страдают полипами кишечника. У 1% больных полипы озлокачествляются. В случае раннего выявления признаков озлокачествления (кровотечения) и своевременной врачебной помощи прогноз значительно улучшается (84% выживаемости).
Классификация
Полипы прямой кишки классифицируют по количеству и распространению: одиночный полип, множественный полипы (группы образований в различных отделах толстого кишечника) и диффузный семейный полипоз.
Полипы различают по морфологической структуре: железистые, железисто-ворсинчатые и ворсинчатые, гиперпластические, кистозно-гранулирующиеся (ювенильные), фиброзные. Кроме того, выделяют псевдополипоз – разрастания слизистой оболочки по типу полипов при хроническом воспалении. Клинический диагноз так же включает информацию о наличии или отсутствии малигнизации (озлокачествления).
Причины
Досконально этиология полипоза в настоящее время не изучена. Имеется несколько предположений происхождения и механизмов образования полипов в пищеварительных органах. Наиболее распространенная теория развития полипоза толстого кишечника предполагает, что основным патогенетическим фактором появления полипов является хроническое воспаление слизистой оболочки кишечной стенки. В подтверждение данной теории можно привести такие факты, как имеющиеся в анамнезе многих пациентов с полипами заболевания кишечника воспалительного характера, наиболее распространенная локализация полипов в местах, анатомически склонных к повышенной травматичности и раздражению застойным содержимым кишечника, а также имеющиеся зачастую воспаление полипов и прилегающей слизистой оболочки. Экспериментально подтверждено, что длительное раздражение внутренней стенки часто вызывает полипоз.
Помимо прочего, среди факторов, способствующих разрастанию полипов, стоит отметить неблагоприятное влияние экологической обстановки, склонность к гиподинамии, неправильное питание (несбалансированная диета, нерегулярные приемы пищи, злоупотребление алкоголем, продуктами, раздражающими слизистую оболочку пищеварительного тракта).
Патогенез
Отмечена зависимость заболеваемости полипозом толстого кишечника и патологиями сосудов, дивертикулярной болезнью, злокачественными новообразованиями, а также воспалительными заболеваниями пищеварительной системой. Согласно эмбриональной теории, полипы являются следствием нарушения формирования кишечных стенок и слизистой оболочки пищеварительного тракта в антенатальном периоде. Кроме того, отмечена генетическая предрасположенность к полипозу.
Симптомы
Полипы прямой кишки не имеют каких-либо специфических клинических проявлений, которые могли бы достаточно уверенно указывать именно на эту патологию. Наличие и выраженность симптоматики зависит от размеров полипов, их количества, расположения, морфологической структуры, а также имеющегося или отсутствующего злокачественного роста. Помимо этого, клиническая картина часто сопровождается симптоматикой сопутствующих патологий.
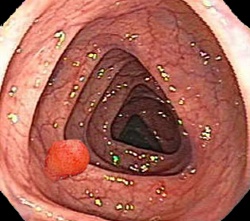
Обычно полипы обнаруживаются при эндоскопическом исследовании кишечника по поводу других заболеваний. Крупный полип может проявляться выделениями (слизистыми или кровянистыми) из заднего прохода, ощущением дискомфорта, присутствия инородного тела в заднем проходе. Может быть болезненность в нижней части живота, подвздошной области.
Диагностика
Подавляющее большинство выявленных злокачественных опухолей толстого кишечника является следствием озлокачествления полипов. Таким образом, выявления полипоза является показанием к регулярному обследованию пациента у проктолога на предмет малигнизации полипов. Раннее выявление злокачественного роста в полипах прямой кишки способствует успешному удалению опухоли и последующему выздоровлению в 90% случаев.
Обнаружить полипы анального канала и терминального отдела прямой кишки можно при пальцевом исследовании заднего прохода. К тому же, это исследование позволяет выявить или исключить другие патологии (геморрой, ректальные свищи, анальные трещины, кисты и опухоли параректальной клетчатки). У мужчин пальцевое исследование так же дает представление о состоянии простаты.
Информативным инструментальным исследованием прямой кишки является ректороманоскопия, позволяющая осмотреть внутреннюю стенку кишечника на высоту 25 см от заднего прохода. В подавляющем большинстве случаев полипы возникают в прямой и сигмовидной кишках и обнаруживаются с помощью ректоскопа. Визуализировать стенки всего толстого кишечника позволяет колоноскопия. Эти методики оптимальны в отношении выявления полипов, а также способствуют детальному исследованию слизистой оболочки и обнаружению сопутствующих патологий кишечника.
Выявить полипы величиной более 1 см в верхних отделах ободочной кишки позволяет также ирригоскопия (рентгенографическое исследование толстого кишечника с контрастным веществом). При выявлении во время эндоскопического обследования полипов, производится забор биоптата для дальнейшего цитологического и гистологического исследования.
Среди лабораторных методик также стоит отметить производящийся при подозрении на патологию кишечника тест на скрытую кровь в каловых массах. Современные методики визуализации состояния внутренних органов: магнитно-резонансная и компьютерная томография, также могут способствовать обнаружению полипов толстого кишечника.
Дифференциальная диагностика
Полипы прямой кишки необходимо дифференцировать с рядом патологий органов малого таза:
• липома характеризуется локализацией в подслизистом слое правой половины ободочной кишки, но иногда может распространяться по всей ободочной кишке и вырастать до довольно крупных размеров;
• опухоли неэпителиального характера (обычно более крупные и не имеющие ножки): миома большого размера (опухоль мышечного слоя) может вызвать затруднение проходимости кишечника, но является довольно редкой патологией, чаще встречаются ангиомы – сосудистые опухоли, характеризующиеся высокой склонностью к кровоточивости;
• актиномикоз ободочной кишки (наиболее частая локализация – слепая кишка);
• болезнь Крона (обычно патологический процесс локализуется в верхних отделах толстого кишечника, при рентгенографии выражена гаустрация) может проявляться псевдополипозом;
Основное значение в дифференциальной диагностике полипов толстого кишечника имеет гистологическое исследование.
Лечение
Полипы не подлежат консервативному лечению. Удаление полипа прямой кишки производят либо во время эндоскопии (если позволяют размеры и расположение полипа), либо хирургическим путем. Низко расположенные полипы удаляются трансанально.
Небольшие полипы, выявленные во время колоноскопии, удаляют путем электроэксцизии во время эндоскопической процедуры (ножку полипа охватывают петлевым электродом и пережимают). Более крупные образования удаляют по частям. Иногда полипэктомия может осложняться кровотечением и перфорацией кишечной стенки. После удаления полипы подвергаются гистологическому исследованию.
В случае обнаружения во время исследования раковых клеток ставится вопрос о резекции пораженного участка кишечника. Семейный диффузный полипоз лечат с помощью тотальной резекции толстого кишечника и последующем соединении свободного конца подвздошной кишки с задним проходом. Только такое лечение дает результат при сочетании диффузного полипоза (аденоматоза) с опухолями других тканей и остеомами черепных костей (синдром Гарднера).
Прогноз
Своевременное выявление и удаление полипов способствует в большинстве случаев выздоровлению. Нередки случаи рецидивов (обычно не ранее, чем через 1-3 года), поэтому после удаления крупных полипов через год производят контрольную колоноскопию, также рекомендовано регулярное (каждые 3-5 лет) эндоскопическое обследование. Склонность к озлокачествлению полипа напрямую связана с его размером и количеством образований. Крупные множественные полипы малигнизируются значительно чаще (риск озлокачествления достигает 20%). Особенно склонен к перерождению в рак семейный полипоз.
Профилактика
Специфической профилактики полипов в настоящее время нет. Для снижения риска их возникновения рекомендовано сбалансированное питание, активный образ жизни, своевременное выявление и лечение заболеваний пищеварительного тракта. Раннее выявление полипов прямой кишки является важнейшей мерой профилактики рака прямой кишки.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
K62,7 Радиационный проктит.
K62.7 Радиационный проктит
Синонимы диагноза
Радиационный проктит, проктит радиационный, лучевой проктит.
Описание
Лучевой проктит. Воспалительная патология прямой кишки, развивающаяся на фоне радиационной терапии рака тазовых органов. Местные симптомы включают болезненность в проекции прямой кишки, слизистые, гнойные или кровянистые выделения из анального отверстия. Кроме локальных проявлений, лучевой проктит может сопровождаться и общими симптомами: повышением температуры тела и выраженной слабостью. Для диагностики заболевания используется общий анализ крови, ректоскопия и исследование мазка со стенки прямой кишки. Лечение заключается в проведении местных противовоспалительных процедур, назначении антибактериальной терапии, антигистаминных препаратов и витаминотерапии.
K62.7 Радиационный проктит
Дополнительные факты
Лучевой проктит представляет собой неспецифический воспалительный процесс, развивающийся в слизистой оболочке прямой кишки. Основной причиной заболевания является воздействие ионизирующей радиации при проведении лучевой терапии по поводу рака органов малого таза. Лучевой проктит является наиболее распространенной формой радиационного поражения кишечника, встречающейся в проктологии. Поскольку около 60% пациентов с онкопатологией органов малого таза получают лучевую терапию, распространенность поражения прямой кишки у данной группы больных очень высока: лучевой проктит диагностируют примерно у 12% лиц, получающих радиационное лечение. Основная проблема, с которой приходится сталкиваться проктологам, наблюдающим таких пациентов, это частое развитие постлучевых стриктур прямой кишки, требующих оперативного вмешательства.
Причины
Лучевой проктит всегда является осложнением радиационной терапии онкопатологии органов малого таза. Чаще всего данное состояние развивается после проведения контактной гамма-терапии рака шейки и рака тела матки с использованием изотопов тория, реже – при применении чистого радия. Также лучевой проктит может быть следствием рентгенотерапии и дистанционной гамма-терапии рака органов малого таза. Радиационное повреждение прямой кишки возникает в том случае, когда суммарная очаговая доза излучения превышает 50 Гр (это толерантная доза, при которой частота поздних осложнений составляет около 5%). Вероятность патологии напрямую коррелирует с дозой облучения: риск развития лучевого проктита возрастает до 50% уже при показателе 65 Гр.
Воздействие радиационного излучения приводит к нарушению процессов пролиферации и созревания эпителия прямой кишки, к десквамации и атрофии клеток. Развивается неспецифическое воспаление слизистой и подслизистого слоя, в процесс может быть вовлечен и мышечный слой. Спустя несколько месяцев после лучевой терапии формируется воспалительный процесс в артериолах прямой кишки, приводящий к хроническому нарушению кровообращения в данной области, трофическим изменениям и рубцовому стенозированию. Недостаточная микроциркуляция часто становится причиной некрозов, язв, которые могут осложниться кровотечением, перфорацией, формированием свищей прямой кишки.
В зависимости от сроков развития, лучевой проктит классифицируют на ранний (возникает в первые 3 месяца после радиотерапии) и поздний (возникает позднее указанного срока). По характеру морфологических изменений, происходящих в прямой кишке, различают катаральный, эрозивно-десквамативный, некротический и инфильтративно-язвенный процесс. Отдельно выделяются такие осложнения лучевого проктита, как рубцовый стеноз, ректовезикальные и ректовагинальные свищи.
Симптомы
Основными проявлениями ранней формы лучевого проктита являются болезненные позывы на дефекацию. Боль носит приступообразный характер и усиливается после опорожнения кишечника. Также пациентов может беспокоить зуд и дискомфорт в области заднего прохода. Из прямой кишки зачастую выделяется слизь, что является признаком воспаления слизистой оболочки кишечника. Иногда имеют место кровянистые выделения, указывающие на тяжелое течение заболевания. Помимо местных симптомов, лучевой проктит сопровождается общими клиническими проявлениями, такими как слабость и повышение температуры тела. Все симптомы ранней формы патологии обычно регрессируют спустя несколько дней после окончания противоопухолевой терапии. Однако через определенное время лучевой проктит может рецидивировать, а клиническая симптоматика часто возвращается в прежнем объеме.
Поздние лучевые поражения кишечника развиваются примерно в 10% случаев. При этом латентный период (промежуток времени между облучением и возникновением симптоматики) может длиться от нескольких недель до 5-10 лет. Характерны постоянные боли в области прямой кишки, частый стул небольшими порциями, а также развитие стеноза с явлениями частичной непроходимости. Возможно малосимптомное течение поздней формы лучевого проктита. В таком случае заболевание проявляется наличием слизи в кале и периодическим болевым синдромом в левой подвздошной области и в проекции прямой кишки.
Диагностика
При появлении признаков лучевого проктита на фоне проведения радиотерапии пациента сразу же направляют к проктологу. Для диагностики данного заболевания используются клинические, лабораторные и инструментальные методы. Обследование начинается с объективного осмотра и выяснения жалоб. При лучевом проктите всегда прослеживается связь с проведением лучевой терапии. Из лабораторных методов применяется общий анализ крови, в котором, как правило, отмечаются воспалительные изменения, такие как лейкоцитоз, ускорение СОЭ и палочкоядерный сдвиг влево. Лабораторные диагностические методики позволяют определить степень тяжести воспаления, но они не могут применяться непосредственно для постановки диагноза лучевого проктита.
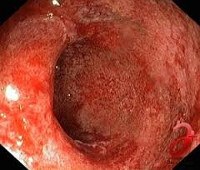
Ключевую роль в диагностике заболевания играет эндоскопия. Наиболее простым, доступным и информативным методом считается ректороманоскопия. При проведении этого исследования врач обнаруживает покраснение, отек слизистой и гиперпродукцию слизи в прямой кишке. Кроме того, методика позволяет выявить изменения, характерные для таких осложнений, как кровотечение, абсцедирование, образование язв. Язвы, как правило, локализуются на передней стенке прямой кишки; в ряде случае они могут приводить к формированию свищей. При ректоскопии обязательно проводится биопсия слизистой оболочки прямой кишки. Она дает возможность уточнить степень тяжести воспалительных и атрофических изменений слизистой. С целью определения наличия инфекционного агента проводится бактериологическое исследование мазка из прямой кишки.
Вследствие того, что симптомы лучевого проктита имеют много общего с неспецифическим язвенным колитом, основная дифференциальная диагностика должна проводиться между этими двумя заболеваниями. В пользу проктита свидетельствует факт проведения лучевой терапии в анамнезе. Кроме того, лучевой проктит отличает наличие язв на передней стенке и в средней трети прямой кишки. В то же время, при этом заболевании крайне редко поражается задняя стенка и нижняя часть прямой кишки. При неспецифическом язвенном колите воспалительные изменения являются диффузными и поражают весь ректальный отдел кишечника. Для окончательной дифференциальной диагностики между этими двумя заболеваниями используется биопсия.
Лечение
При лечении лучевого проктита важно уменьшить негативное влияние ионизирующего излучения, которое приводит к запуску лучевых реакций. Больным назначают витамин С, витамины группы В, а также антигистаминные препараты, такие как хифенадин, клемастин, лоратадин и другие. При наличии выраженного воспаления и идентификации инфекционного возбудителя проводят антибактериальную и противовоспалительную терапию (в том числе, с использованием сульфаниламидных средств, глюкокортикоидов и облепихового масла).
Местная терапия является важным компонентом комплексного лечения лучевого проктита. Данный вид помощи в первую очередь предусматривает очищение кишечника и ликвидацию локальных воспалительных процессов: в период обострения пациентам показаны клизмы с раствором колларгола или отваром ромашки. Эффективными считаются масляные микроклизмы на основе рыбьего жира или винилина. Эти процедуры проводят после использования слабительных средств или очистительных клизм. Хороший эффект при лечении лучевого проктита дает теплый душ в области прямой кишки или сидячие ванны с использованием перманганата калия. Также целесообразно местное лечение глюкокортикостероидами, ректальными суппозиториями с месалазином и анестетиками.
В комплексной терапии лучевого проктита важную роль играет правильное питание. Диета при данном заболевании предусматривает полное исключение острой, соленой и кислой пищи, а также алкоголя, ограничение растительной пищи и сладких продуктов. Пищевой рацион при лучевом проктите должен содержать нежирное мясо, супы на бульонах без жира и кисломолочные продукты. Если симптомы заболевания регрессируют на фоне эффективного лечения, то диета может быть расширена. При развитии осложнений, таких как формирование свищей и сужений кишечника, используются хирургические методы лечения, в том числе реконструктивные вмешательства на прямой кишке.
Источник
