Код по мкб н47

Атрофия зрительного нерва представляет собой процесс дегенерации волокон зрительного нерва, сопровождающийся снижением или полной утратой зрения. По механизмам возникновения различают первичные и вторичные формы патологии, по степени поражения – полную или частичную атрофию, стационарную или прогрессирующую стадии. Процесс может затрагивать как один, так и оба глаза, хотя последний вариант встречается чаще.
Информация для врачей. По МКБ 10 не кодируются случаи атрофии при наличии первичного заболевания (к примеру, при рассеянном склерозе). Под шифром H47.2 можно кодировать первичную атрофию зрительного нерва, болезнь Лебера, наследственные аутосомные заболевания, приводящие к поражению нерва, также сочетание поражения нерва с несахарным диабетом. Также необходимо помнить о важности указания в диагнозе степени утраты зрения, локализации поражения при частичной атрофии. В случае двойного кодирования заболеваний используется шифр H48.0*.
Причины
Причин для развития заболевания множество. Выделяют первичные механизмы и вторичные, связанные с какой-либо патологией нервной системы.
К первичным поражениям следует отнести:
- Амавроз Лебера.
- Перинатальное инфицирование плода.
- Аномалии развития ЦНС.
- Внутриутробная травма, сопровождающаяся повреждением нерва и приведшая к его атрофии.
- Болезнь Лебера (следует отличать от амавроза Лебера).
Именно эти причины чаще всего приводят к заболеванию у новорожденных и детей малого возраста, хотя имеется и исключение – болезнь Лебера.
Болезнь Лебера представляет собой наследственное поражение зрительных нервов, проявляющееся чаще в возрасте от 20 до 40 лет (хотя описаны случаи развития болезни с 1 года до 70 лет). У пациента подостро развивается нарушение центрального зрения, сначала с одной, а потом и с обеих сторон. В большинстве случаев данный дефект не обратим. Причина заболевания заключается в дефекте митохондриального генома, передающийся больному от матери (как известно, все митохондрии передаются человеку от матери, а также имеют свой собственный геном). Мужчины страдают в 3-4 раза чаще женщин.
К причинам, приводящим ко вторичному повреждению, при которых атрофия нервов является лишь симптомом заболевания, относятся:
- Рассеянный склероз и другие демиелинизирующие заболевания.
- Неврит зрительного нерва различной этиологии.
- Длительный отек зрительного нерва.
- Онкопатология, часто приводящая к синдрому длительного сдавления.
- Травмы глаза.
- Инфекционное поражение головного мозга и его оболочек.
- Ишемический или геморрагический инсульт.
- Глаукома.
Симптомы и диагностика
Симптомами патологии являются постепенно или остро возникающие случаи снижения и утраты зрения. Также можно отметить развитие двоения в глазах (особенно, если поражение одностороннее), нечеткость и размытие контуров предметов, постоянный нистагм.
Диагностировать повреждение нерва возможно при офтальмоскопии (выявляется побледнение диска нерва). Прицельное МРТ исследование орбиты позволяет достичь наиболее четкой визуализации очагов и степени поражения. Нередко, патология выявляется при плановом исследовании у окулиста как случайная находка.
Лечение
В большинстве случаев терапия заболевания направлена на прекращение прогрессирования утраты зрения. В малом числе случаев (при вторичном поражении, например, рассеянном склерозе, опухолях головного мозга и т.д.) можно частично или полностью восстановить утраченное зрение. Именно поэтому важнейшее значение при вторичном механизме развития уделяется лечению основного заболевания.
Для лечения используют медикаментозные средства, физиопроцедуры, лечебную гимнастику для глаз. Среди медикаментозных препаратов для лечения используются ангиопротекторы, стимуляторы репарации, метаболические и нейропротективные средства, также используются местные средства (например, капли эмоксипин). Лечебная гимнастика являются вспомогательным методом, однако в некоторых случаях может приводить к хорошим результатам. В некоторых случаях показаны различные методики лазерохирургии.
Алексей Борисов (врач-невролог)
Практикующий невролог, отоневролог (специалист по вопросам головокружения).
Окончил Иркутский государственный медицинский университет.
Заведует кабинетом головокружения.
Регулярно проходит курсы повышения квалификации, участвует и выступает с докладами на образовательных конференциях, в том числе с международным участием.
Имеет большое количество печатных научных публикаций.
Подробнее обо мне
Источник
Рубрика МКБ-10: H47.2
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H46-H48 Болезни зрительного нерва и зрительных путей / H47 Другие болезни зрительного 2-го нерва и зрительных путей
Определение и общие сведения[править]
Атрофия зрительного нерва – дегенеративный процесс в зрительном нерве, возникающий в результате патологических изменений, расположенных от сетчатки до латерального коленчатого тела. Характерно снижение остроты зрения, изменения полей зрения и побледнение ДЗН.
Синонимы: Оптическая нейропатия.
Эпидемиология
Данные по эпидемиологии заболевания отсутствуют.
Этиология и патогенез[править]
Заболевание возникает спорадически, возможна наследственная передача.
Наследственная форма атрофии зрительного нерва имеет три формы – аутосомно-доминантную, аутосомно-рецессивную и митохондриальную.
• Аутосомно-доминантная атрофия протекает в тяжёлой и лёгкой формах, возможно сочетание с врождённой глухотой.
• Аутосомно-рецессивная атрофия включает синдромы Бера, Бурневилля, Вольфрама, Вента, Йенсена, Кенни-Коффи, Розенберга-Чатториана.
• Митохондриальная форма атрофии зрительного нерва: атрофия Лебера, обусловленная мутациями мДНК
Патогенез
При сдавлении нервных волокон сетчатки (в результате воспалительного отека, нарушений кровообращения, опухолевых процессов, сосудистых аномалий) происходит деструкция нервных волокон и замещение их глиальной тканью, а также облитерация капилляров (нисходящая атрофия зрительного нерва). При повреждении СНВС (слой нервных волокон сетчатки) образуются локальные клиновидные дефекты. В результате происходит образование скотом.
Клинические проявления[править]
а) Первичная атрофия зрительного нерва возникает при неизменённом ДЗН за счёт сдавления периферического нейрона зрительного пути. Границы ДЗН остаются чёткими.
б) Вторичная атрофия зрительного нерва возникает при отёке ДЗН при локализации патологического процесса в сетчатке и зрительном нерве. При этой форме атрофии также происходит замещение нервных волокон элементами глии, но процесс носит более грубый характер. Границы ДЗН нечёткие, узурированные. ДЗН может быть увеличен в диаметре.
в) Глаукоматозная атрофия зрительного нерва возникает вследствие коллапса решётчатой пластинки из-за повышенного ВГД.
По степени окраски зрительного нерва атрофию зрительного нерва подразделяют на начальную, неполную (частичную) и полную:
– При начальной атрофии зрительного нерва возникает лёгкое побледнение на фоне нормальной окраски зрительного нерва;
– При неполной атрофии зрительного нерва побледнение возникает в одном сегменте. Пример: височная деколорация ДЗН после перенесённого оптического неврита;
– При полной атрофии зрительного нерва возникает равномерное побледнение всего ДЗН;
Заболевание характеризуется изменением зрительных функций и комплексом клинических симптомов.
Острота зрения зависит от локализации атрофического процесса. При поражении папилломакулярного пучка происходит значительное снижение зрения. Если в процесс вовлечены преимущественно волокна, идущие от периферии сетчатки, острота зрения может оставаться высокой.
Поля зрения. При атрофии зрительного нерва немаловажное значение имеет топическая диагностика. Определение полей зрения позволяет выяснить локализацию патологического процесса. Типы изменения полей зрения при атрофии зрительного нерва:
– центральная скотома (при поражении папилломакулярного пучка);
– различные формы сужения поля зрения (при поражении периферических отделов);
– гемианоптические дефекты (при поражении хиазмы и зрительных трактов) подразделяют на гомонимные и гетеронимные.
При поражении интракраниальной части зрительного нерва гемианопсия возникает на одном глазу.
При побледнении ДЗН и высокой остроте зрения необходимо исследование полей зрения с помощью кампиметрии для выявления небольших их дефектов.
При атрофии зрительного нерва различной этиологии возникают нарушения цветовосприятия, чаще зелёно-красной части спектра. Гораздо реже встречаются нарушения цветовосприятия жёлто-синей части спектра.
При атрофии зрительного нерва на стороне поражения развивается афферентный зрачковый дефект: снижение прямой зрачковой реакции на свет с сохранением содружественной реакции зрачка.
Побледнение ДЗН может быть различным по интенсивности и локализации.
В начальной стадии на фоне розовой окраски ДЗН появляется лёгкое побледнение, которое затем становится более интенсивным. При далеко зашедшей атрофии ДЗН представляется белым, розовый оттенок исчезает. На этой стадии происходит сужение артерий и вен на ДЗН (симптом Кестельбаума). При осмотре в бескрасном свете контуры ДЗН чёткие (контуры нормального ДЗН слёгка вуалируются).
В красном свете атрофичный ДЗН приобретает синюю окраску.
Побледнение ДЗН может быть секторальным, диффузным или тотальным. Побледнение височного сектора ДЗН указывает на вовлечение в патологический процесс папилло-макулярного пучка. В дальнейшем процесс атрофии может распространиться на весь ДЗН. При полной атрофии зрительного нерва развивается амавроз: полное побледнение ДЗН. При этом на стороне поражения утрачена прямая реакция зрачка на свет, а на другом глазу – содружественная.
а) Первичная атрофия: происходит побледнение ДЗН (диск белый или серовато-белый). При офтальмоскопическом исследовании хорошо видна решётчатая пластинка (lamina cribrosa).
б) Вторичная атрофия зрительного нерва: границы ДЗН нечёткие. Цвет ДЗН серый или грязно-серый. Сосудистая воронка или физиологическая экскавация заполнена глиальной тканью. Решётчатая пластинка не дифференцируется.
в) Глаукома. Возникает глаукоматозная экскавация ДЗН. Происходит смещение сосудистого пучка в носовую сторону, а затем развивается постепенно увеличивающаяся экскавация ДЗН. Экскавация может захватывать весь ДЗН (краевая экскавация). Сосуды ДЗН перегибаются через край углубления. При далеко зашедшем глаукоматозном процессе экскавация захватывает весь ДЗН, который становится белым, сосуды на нём резко сужены.
Атрофия ДЗН может быть стационарной и прогрессирующей, что оценивают при динамическом наблюдении за пациентом.
Атрофия зрительного нерва: Диагностика[править]
Анамнез
При сборе анамнеза необходимо учитывать:
– жалобы пациента, позволяющие выявить косвенные признаки интракраниальных процессов (объёмных образований, внутричерепной гипертензии и т.д.), демиелинизирующего поражения ЦНС, поражения сонных артерий;
– наличие у пациента системных заболеваний;
– сведения о схемах терапии, назначенных пациенту в течение последнего года жизни;
– наличие у пациента вредных привычек.
Физикальное обследование
Физикальное обследование пациента с атрофией зрительного нерва включает: определение остроты зрения, определение поля зрения и поля зрения на цвета, определение подвижности глазных яблок, наличие или отсутствие нистагма, наличие или отсутствие экзофтальма, репозиции глазного яблока и птоза верхнего века, состояние роговичного рефлекса, реакции зрачков на свет.
При исследовании поля зрения применяются следующие методики:
– мануальная кинетическая периметрия по Гольдману для выявления периферических дефектов в поле зрения;
– автоматическая периметрия позволяет определять пороговую чувствительность сетчатки на стационарный объект; служит для определения порога световой чувствительности данной точки сетчатки; позволяет выявить изменения в центре и в 30° от точки фиксации;
– кампиметрия;
– тест Амслера.
Основное значение в топической диагностике имеет наличие или отсутствие гемианопсий.
Гемианопсии – дефекты поля зрения, которые на каждом глазу локализуются только в одной половине поля зрения. Эти дефекты делятся на две группы: гомонимные гемианопсии и гетеронимные гемианопсии.
Гемианопсия может быть полной, частичной, квадратной или в виде гемианоптических скотом.
Лабораторные исследования
Для выявления инфекционного (вирусного или бактериального) поражения зрительного нерва применяют тесты, основанные на взаимодействии антигенов с антителами. В частности, широкое распространение получил иммуноферментный анализ.
Инструментальные исследования
В нейроофтальмологии применяют множество диагностических методик: исследование ЗВП, МРТ, ФАГ сетчатки, ультразвуковая допплерография.
• Исследование ЗВП основано на определении электрической активности зрительной коры, возникающей в ответ на стимуляцию сетчатки. В качестве стимула используют либо вспышку света, либо чёрно-белый паттерн. Оценивают латентность и амплитуду ЗВП. При атрофии зрительного нерва эти параметры будут изменены.
• МРТ – метод получения изображений зрительного нерва. Орбитальный сегмент зрительного нерва хорошо дифференцируется на МРТ при подавлении жирового сигнала орбиты.
• ФАГ применяют для дифференциальной диагностики атрофии зрительного нерва, невритов, отека зрительного нерва и ишемической нейропатии.
• Ультразвуковая допплерография регистрирует частоту излучаемого и отражённого ультразвукового сигнала (эффект Допплера) и позволяет изучать движущиеся структуры (потоки крови). При помощи этого метода исследуют кровоток в глазничной, надблоковой артерии и интракраниальной части внутренней сонной артерии.
Дифференциальный диагноз[править]
Основное направление дифференциальной диагностики атрофии зрительного нерва – выявление локализации процесса, что позволяет определить форму заболевания.
Атрофия зрительного нерва: Лечение[править]
Лечение больных с атрофией зрительного нерва проводят с учётом этиологии заболевания. Больным с атрофией зрительного нерва, вызванной интракраниальными процессами и сдавлением периферического нейрона зрительного пути (опухоли, аневризмы), показано нейрохирургическое лечение.
Консервативное медикаментозное лечение назначают в соответствии с основным заболеванием.
При отсутствии противопоказаний возможно назначение физиотерапевтического лечения (магнитофорез, электрофорез) и иглорефлексотерапии.
Профилактика[править]
Специфические меры профилактики не разработаны.
Прочее[править]
Показания к консультации других специалистов
Учитывая полиэтиологическую природу атрофии зрительного нерва необходимы:
– консультация невролога для исключения демиелинизирующего заболевания ЦНС;
– при появлении у больного признаков внутричерепной гипертензии или симптомов, характерных для объёмного образования головного мозга, – консультация нейрохирурга;
– при наличии симптомов, характерных для системных васкулитов, – консультация ревматолога;
– при признаках окклюзирующего процесса в системе внутренней сонной и глазничной артерии (появление у больного scotoma fugax) – консультация сосудистого хирурга для решения вопроса о необходимости хирургического лечения.
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] : национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. – М. : ГЭОТАР-Медиа, 2013. – https://www.rosmedlib.ru/book/ISBN9785970423424.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Неостигмина метилсульфат
- Пилокарпин
Источник
Содержание
- Описание
- Симптомы
- Причины
- Профилактика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: N47 Избыточная крайняя плоть, фимоз и парафимоз.
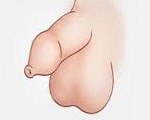
N47 Избыточная крайняя плоть, фимоз и парафимоз
Описание
Фимоз – сужение кожи крайней плоти полового члена, при котором невозможно обнажение головки полового члена.
Фимоз может быть физиологическим (нормальным) или патологическим (ненормальным), он также может быть врожденным и приобретенным.
Симптомы
- Определяется сужение крайней плоти, и невозможно обнажить головку полового члена, за счёт формирования рубцового фимоза.
- Иногда появляется болезненность, дискомфорт при мочеиспускании, под напором мочи раздувается шарик на конце полового члена ввиду невозможности обнажения головки полового члена. При этом моча выделяется тонкой струйкой.
- Гипертрофический фимоз, данное заболевание характеризуется избыточной крайней плотью, её утолщением и потерей эластичности, что затрудняет полное выведение головки полового члена.
- Боль при эрекции.
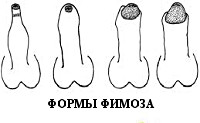
N47 Избыточная крайняя плоть, фимоз и парафимоз
Причины
Чаще всего фимоз бывает врожденным. Так называемый физиологический фимоз или невозможность открытия головки полового члена и полного смещения крайней плоти встречается практически у 96% новорожденных мальчиков, который, как правило проходит к 6-7 годам. Другое дело приобретенный фимоз или потеря эластичности крайней плоти в результате каких-либо заболеваний или травм.
При фимозе нельзя обнажить головку полового члена. Это исключает возможность осуществлять регулярный туалет. Кроме смегмы в препуциальном мешке (пространство между головкой полового члена и внутренней поверхностью листка крайней полоти) остаются капли мочи, в которых содержатся кристаллы солей и бактерии. Все это создает идеальные условия для развития воспалительного процесса на внутренней поверхности листка крайней плоти и головки полового члена.
Чаще всего патологический фимоз развивается в результате хронического воспаления головки полового члена и крайней плоти (баланит, баланопостит), которые могут быть вызваны, в том числе инфекциями, передаваемыми половым путем.
Профилактика
Профилактикой фимоза является регулярная гигиена полового члена (не менее 2-х раз в сутки), которая заключается в смещении кожи крайней плоти к корню пениса и омывание головки водой.
Лечение
Хирургическое лечение фимоза – обрезание. Обрезание – это оперативное лечение по иссечению кожи крайней плоти проводится под местной и общей анестезиями.
После выполнения операции интимное здоровье мужчины и женщины не подвергается рискам описанным выше.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
