Кохлеовестибулярный синдром по мкб 10

Лечение вестибуло-атактического синдрома проводится на основании диагностического обследования. Это не только лекарства и физиотерапия. Для получения хороших результатов при лечении данного расстройства пациентам рекомендуют пересмотреть свое отношение к вопросу здоровья путем ведения здорового образа жизни с отказом от вредных привычек и полноценным рационом питания.
Поскольку одной из основных причин вестибулярных нарушений является повышенное кровяное давление, то первый этап терапии состоит в снижении содержания холестерина в крови (статины – Аторис, Розувастатин) и артериального давления (антигипертензивные средства – Каптоприл, Эналаприл и др.)
Приоритет в лечении вестибуло-атактического синдрома отдается таким препаратам:
Актовегин
Выпускается в таких формах:
- Раствор для инъекций – ампулы по 2 мл, 5 мл и 10 мл.
- Раствор для инфузий – флакон 250 мг.
- Таблетки – 200 мг.
Актовегин рекомендовано применять перорально по 1-2 таб. три раза в сутки перед приемом пищи, не разжевывая таблетку, запивая небольшим количеством воды.
Начальная рекомендованная дозировка для инъекций 10-20 мл и зависит от степени тяжести болезни, затем дозировку необходимо снизить до 5 мл один раз в сутки или несколько раз в неделю.
Для капельницы используют 250 мл раствора для инфузий со скоростью 2-3 мл в минуту один раз в сутки (10-20 капельниц на курс).
Меры предосторожности: Нежелательно применение лекарственного препарата в период вынашивания ребенка и грудном вскармливании.
При инъекционном введении существует опасность возникновения ангионевротического отека Квинке.
Побочные реакции: Крапивница в виде зуда и покраснения кожи, гипергидроз (повышенная потливость), незначительный озноб или лихорадка.
[21]
Милдронат
Выпускается в таких формах:
- Раствор для инъекций – ампулы 5 мл.
- Капсулы (таблетки) – 250 мг, 500 мг.
При хроническом течении заболевания 0,5-1 г (1-2 таблетки по 500 мг или 2-4 таблетки по 250 мг) в сутки в течении 4-6 недель.
При острой фазе – внутривенно 0,5 г один раз в день в течении 10 дней.
Не рекомендуется применять во время беременности и кормящим матерям. С осторожностью применяется при патологических состояниях печени и почек. Противопоказан детям до 18 лет, больным с повышенным внутричерепной гипертензией, внутричерепными новообразованиями и нарушениями венозного оттока.
Надо с осторожностью принимать в комплексе с другими лекарственными препаратами, поскольку он склонен усиливать действие многих из них.
Побочные эффекты: Зачастую не вызывает опасных для жизни пациента побочных реакций.
Иногда бывают аллергические реакции, изменение АД, возбуждение, увеличение ЧСС, диспепсические явления: изжога, отрыжка, диарея и др.
Мексидол
Выпускается в таких формах:
- Раствор для инъекций – 2 мл, 5 мл
- Таблетки – 125 мг
Мексидол принимают перорально по одной-две таблетки три раза в сутки в течение 2-6 недель.
Инъекционно препарат начинают вводить с дозы 0,1 г 1-3 раза в сутки, постепенно увеличивая дозировку. Максимально – 0,8 г.
Меры предосторожности: Лекарственный препарат противопоказан при наличии аллергии на витамин В6, детском возрасте, во время вынашивания ребенка, грудном вскармливании, а также при тяжелых нарушениях функционального состояния, органических поражениях печени и почек.
При передозировке вызывает сонливость, влияет на ответную скорость реакции.
Побочные эффекты: Возможны аллергические реакции различной интенсивности, кожные реакции в виде крапивницы, кожного зуда, гиперемии кожи, тошнота, иногда рвота, ощущение сухости во ротовой полости.
В целом препарат хорошо переносится большинством пациентов.
Дополнительно могут быть назначены:
Кавинтон
- Таблетки – 5 мг, 10 мг.
Кавинтон при данной патологии принимают перорально по 5 мг (1 таблетка 5 мг или ½ таблетки 10 мг) 2-3 раза в день в течение 1-8 недель.
Противопоказан он в период беременности и при грудном вскармливании. Его не назначают при повышенной чувствительности к составляющим, острой фазе кровоизлияния в головной мозг, тяжелой степени тяжести ИБС (нестабильной стенокардии) и нарушениях проводимости сердечного ритма (аритмиях).
Кавинтон может влиять на скорость ответной реакции.
Побочные реакции: Тахикардия, перебои в работе сердечной деятельности, незначительная бледность кожи, признаки аллергии (зуд, гиперемия (покраснение) кожи), нарушение качества сна (инсомния, ночные страхи), вертиго (головокружение), головная боль слабой интенсивности, приступы мигрени, гипергидроз, усталость и слабость, тошнота, иногда рвота, изжога, ощущение сухости во ротовой полости.
[22], [23]
Трентал
Формы выпуска:
- Раствор для инъекций – ампула 5 мл.
- Таблетки – 100 мг.
Способ применения:
- Капельницы – 100-600 мг один-два раза в сутки.
- Внутривенные инъекции 100 мг один-два раза в сутки. Пациент должен находиться в горизонтальном положении.
- Внутрь принимают две-четыре таблетки 2-3 раза в день после еды, не разжевывая, запивая водой.
Меры предосторожности: Противопоказано применять трентал при беременности и кормлении грудью, язвенной болезни желудка и двенадцатиперстной кишки, склонности к желудочно-кишечным кровоточениям, инсультах разного генеза, кровоизлияниях в сетчатку глаза.
Осторожно применяется при тяжелых формах сердечно-сосудистых патологических состояний, склонности к резким скачкам АД, язве желудка, в послеоперационном периоде.
Побочные эффекты: Обычно хорошо переносится больными, но изредка бывают такие расстройства: тошнота, иногда позывы к рвоте, нарушение стула (запор или диарея), снижение АД, сердцебиение, головная боль, приступы мигрени, вертиго, раздражительность, эмоциональная нестабильность, нарушение качества сна (инсомнии, ночные кошмары), кожные аллергические реакции в виде гиперемии и кожного зуда, ангионевротический отек Квинке.
В комплексной терапии показано применение препаратов из группы: витамины и микроэлементы, например из серии Витрум.
Физиотерапевтическое лечение обычно дополняет медикаментозное и включает в себя лечебные ванны, массаж и лечебную гимнастику, оксигенотерапию и другие физпроцедуры по показанию врача. Иногда используется иглоукалывание и гипноз.
Народное лечение вестибуло-атактического синдрома проводится в комплексе с медикаментозным. Рассмотрим несколько рецептов, которые помогут снять основные симптомы заболевания:
- Для разжижения крови и усиления кровотока в сосудах мозга используем чеснок.
Крупные головки чеснока очистить, перемолоть на мясорубку и поставить на 3 дня в темное прохладное место. Процедить и смешать 1:1:1 с медом и соком лимона. Принимать по 1 ст.л. перед сном.
- При повышенном давлении.
Кукурузные рыльца (40 г) и мелису (20 г) смешивают с соком лимона и заливают 1 л кипятка. Настаивают 1 час.
Процедить и принимать по полстакана 3 раза в день через полчаса после еды.
- Для улучшения мозгового кровообращения.
½ кг клюквы, 150 г мелко натертого хрена и 350 г меда тщательно перемешать. Принимать каждый день по 2 ч. л. после еды, запивая чаем или водой.
- Для очистки сосудов.
1 ст. л. ягод можжевельника залить 200 г кипяченой воды комнатной температуры. Настаивать 8-10 часов. Принимать по 1 ст. л. 3-4 раза в день. Курс – 1,5-2 месяца.
Хорошие результаты в лечении вестибуло-атактического синдрома дает лечение травами. Врачи народной медицины предлагают несколько рецептов:
- При головокружениях и шуме в ушах.
Смешать равные части травы чабреца, пустырника, мяты и цветков огуречной травы. № ст. л. Смеси залить 450 г кипятка и настаивать в течение 2 часов. Тщательно процедить и принимать по ½ стакана 2 раза в день после еды.
- При головокружении и головных болях.
1 ст. л. сухих цветков первоцвета весеннего залить 1 ст. кипятка и настаивать 30 минут. Пить теплым вместо чая.
- При головных болях.
2-3 ч. л. травы мяты залить стаканом кипятка. Настаивать полчаса. Принимать равными частями в течение дня, предварительно процедив.
При непереносимости синтетических лекарственных препаратов и различных противопоказаниях приходит на помощь гомеопатия. Из гомеопатических препаратов показала хорошую эффективность:
Золотой йод
Дозировка: по 5 гранул два раза в день под язык за 20 минут до еды или через один час после приема пищи в течение 2 месяцев.
Меры предосторожности: Противопоказан золотой йод при индивидуальной повышенной чувствительности к компонентам лекарственного средства, вынашивании ребенка и кормлении грудью. Нежелательно применение в детском возрасте.
Побочные эффекты: Изредка бывают аллергические реакции: кожная сыпь, ощущение зуда.
Гипертензин
Принимают препарат по пять гранул утром и вечером за полчаса до приема пищи.
При острых состояниях по три-пять гранул каждые 10-15 минут.
Меры предосторожности: Противопоказан при гиперчувствительности к препарату.
Побочных эффектов не обнаружено.
Венартин
Обычная дозировка составляет по 7 гранул 2-3 раза в день под язык за полчаса до еды
Курс лечения 1 месяц с повторением через 1-2 недели.
Меры предосторожности: Не совмещать с приемом пищи, различных чаев, включая травяные, никотина, алкоголя, камфорно-ментоловых препаратов и эфирно-масличных ингаляций.
Побочных эффектов не выявлено.
Танакан – препарат на основе растения гинкго билоба.
Дозировка:
- Таблетки принимают по одной штуки три раза в день во время еды, запивая водой.
- Раствор по одной дозе три раза в день во время приема пищи, предварительно растворив в 0,5 ст. воды.
Длительность курса 1-3 месяца.
Меры предосторожности: Противопоказан детям до 18 лет, применяют только по индивидуальным показаниям.
Не применяется в период вынашивания ребенка и кормлении грудью, при обострении язвенной болезни желудка и двенадцатиперстной кишки, эрозивной формы гастрита, непереносимости лактозы, остром периоде инфаркта миокарда, нестабильной стенокардии и при пониженных показателях свертываемости крови.
Не применять одновременно с Варфарином и Аспирином.
Побочные эффекты: Возможны аллергические реакции, снижение свертываемости крови, желудочно-кишечные кровотечения, экзема, расстройства пищеварения (диспепсия), понос, запоры, тошнота, иногда рвота, головные боли и приступы мигрени, шум в ушах, вертиго.
Если предложенные методы не приносят нужных результатов, назначается оперативное лечение. Операция на позвоночной артерии проводится врачами высшей категории, поскольку относится к сложным оперативным вмешательствам. Тем не менее, она малотравматична и приносит хорошие результаты.
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Кохлеарный неврит.
Кохлеарный неврит
Описание
Кохлеарный неврит. Поражение слухового нерва, приводящее к понижению слуха и появлению постоянного шума в ухе. Кохлеарный неврит может быть вызван целым рядом факторов, обуславливающих поражение различных отделов слухового анализатора от звуковоспринимающих клеток внутреннего уха до слухового центра коры головного мозга. Клинически он проявляется снижением слуха и шумом в ухе, которые в некоторых случаях сопровождаются вестибулярными нарушениями. Диагностика кохлеарного неврита включает аудиометрию и другие методы исследования слуха, отоскопию, исследование вестибулярной функции, биохимические анализы, рентгенографию, КТ и МРТ. Лечение проводится сосудистыми препаратами, нейропротекторами, дезинтоксикационными растворами, физиотерапевтическими средствами. При значительном снижении слуха показано слухопротезирование. В отдельных случаях возможно применение хирургических методов лечения.
Дополнительные факты
По данным мировой статистики около 6% всех людей, населяющих земной шар, в той или иной степени страдают нарушениями слуха. Большая часть случаев снижения или потери слуха приходится на кохлеарный неврит. Заболевание также носит названия сенсоневральная или нейросенсорная тугоухость, неврит слухового нерва. Чаще оно имеет односторонний характер, реже отмечается двустороннее поражение слухового нерва. Кроме снижения слуха различной выраженности в 90% случаев кохлеарный неврит сопровождается шумом в ухе.
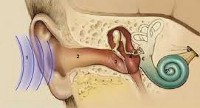
Кохлеарный неврит
Классификация
По причине возникновения кохлеарный неврит в отоларингологии классифицируют на врожденный и приобретенный. Последний также подразделяют на посттравматический, ишемический, постинфекционный, токсический, лучевой, аллергический, профессиональный. По времени появления кохлеарный неврит делят на прелингвальный — возникающий у детей до развития речи и постлингвальный — наступающий у пациентов с развитой речью.
По уровню поражения слухового анализатора кохлеарный неврит классифицируют на периферический, связанный в основном с нарушениями звуковосприятия во внутреннем ухе, и центральный — обусловленный патологическими процессами в слуховых структурах головного мозга.
В зависимости от давности заболевания выделяют 3 формы приобретенного кохлеарного неврита: острую (не более 1 месяца), подострую (от 1 до 3 месяцев) и хроническую (более 3 месяцев). По характеру течения различают обратимый, стабильный и прогрессирующий кохлеарный неврит.
По данным пороговой аудиометрии выделяют 4 степени тугоухости при кохлеарном неврите: легкую (I степень) с порогом воспринимаемых звуков в 26-40 дБ, умеренную (II степень) с порогом 41-55 дБ, умеренно тяжелую (III степень) — 56-70 дБ и тяжелую (IV степень) — 71-90 дБ, а также полную глухоту.
Причины
Врожденный кохлеарный неврит может быть обусловлен патологией на генетическом уровне или нарушениями, произошедшими во время родов. Наследственный кохлеарный неврит чаще наблюдается в сочетании с другими генетическими нарушениями. К наследственным заболеваниям с аутосомно-доминантным путем передачи, в клинику которых входит кохлеарный неврит, относятся: синдром Ваарденбурга, синдром Стиклера, бранхиооторенальный синдром. Аутосомно-рецессивными заболеваниями, для которых характерен кохлеарный неврит, являются: синдром Ушера, синдром Пендреда, болезнь Рефсума, биотинидазная недостаточность. Кохлеарный неврит может наследоваться и как патология, сцепленная с Х-хромосомой. Например, при синдроме Альпорта, проявляющегося снижением слуха, прогрессирующим гломерулонефритом и различными нарушениями зрения.
Возникновение кохлеарного неврита в родах связано с родовой травмой или гипоксией плода, которая может развиться при дискоординированной родовой деятельности, преждевременных родах, затяжном течении родов по причине слабости родовой деятельности, узкого таза роженицы или тазового предлежания плода.
Приобретенный кохлеарный неврит в 30% случаев обусловлен инфекционными заболеваниями. В первую очередь это краснуха, эпидемический паротит, грипп, корь, ОРВИ, герпетическая инфекция, затем идут скарлатина, эпидемический менингит, сифилис, сыпной и брюшной тиф.
Около 10-15% кохлеарного неврита обусловлены токсическим поражением слухового нерва. К применяемым в медицине ототоксическим веществам относятся: антибиотики (неомицин, канамицин, гентамицин, стрептомицин и тд ), цитостатики (циплатин, циклофосфамид), салицилаты, препараты хинина, диуретики, препараты для лечения аритмии. Причиной кохлеарного неврита могут стать интоксикации, вызванные мышьяком, солями тяжелых металлов, бензином, фосфором и пр. Токсический кохлеарный неврит может быть связан с профессиональной деятельностью. Также профессиональный характер имеют кохлеарные невриты, развивающиеся при хроническом воздействии шума и вибрации.
Возникновение кохлеарного неврита может быть вызвано нарушением его кровоснабжения в результате атеросклероза, тромбоза, гипертонической болезни, сосудистых нарушений в вертебро-базилярном бассейне при хронической ишемии головного мозга, последствиях перенесенного геморрагического или ишемического инсульта.
Посттравматический кохлеарный неврит связан с черепно-мозговой травмой, повреждением слухового нерва в ходе оперативных вмешательств, нарушением работы звуковоспринимающего аппарата в результате баротравмы и развившегося после нее аэроотита. В некоторых случаях появление кохлеарного неврита наблюдалось после акустической травмы, полученной при воздействии сильного звука (свистка, выстрела ).
К прочим факторам, провоцирующим возникновение кохлеарного неврита, относят аллергические реакции, невриному слухового нерва, гипопаратиреоз, сахарный диабет, серповидноклеточную анемию, воздействие радиации, болезнь Педжета, опухоли головного мозга. Развитие кохлеарного неврита может быть следствием процессов старения, происходящих в слуховом нерве у людей старше 60 лет.
Симптомы
Клиника кохлеарного неврита в большинстве случаев складывается из двух основных симптомов: снижения слуха и постоянного шума в ухе. Характерно также нарушение латерализации звука. При одностороннем поражении отмечается смещение воспринимаемого звука ближе к здоровому уху, при двустороннем — к тому уху, которое лучше слышит.
Внезапно возникающий кохлеарный неврит характеризуется развивающимся в течение нескольких часов нарушением слуха, обычно носящим односторонний характер. В большинстве случаев пациент обнаруживает появившиеся проблемы со слухом после пробуждения от ночного сна. В других случаях острая форма кохлеарного неврита может развиваться в течении 2-3 суток. Острый кохлеарный неврит может переходить в подострую и хроническую форму. В течении хронического кохлеарного неврита выделяют 2 стадии: стабильную и прогрессирующую. Последняя проявляется усугублением нарушения слуха с течением времени и может привести к глухоте.
Диагностика
Важное значение имеет не только установка диагноза кохлеарного неврита, но также определение причины и уровня поражения слухового анализатора, оценка степени и динамики снижения слуха. В ходе диагностических исследований отоларингологу необходимо исключить наличие других заболеваний, сопровождающихся понижением слуха (болезни Меньера, отита, отосклероза, инородного тела уха, лабиринтита).
Выявление понижения слуха проводится путем аудиометрии. Тональная пороговая аудиометрия позволяет определить степень тугоухости. При этом для кохлеарного неврита характерно отсутствие костно-воздушного интервала и нисходящий характер аудиограммы, свидетельствующий о нарушении восприятия преимущественно высоких тонов. Исследование латерализации звука проводится при помощи теста Вебера. При надпороговой аудиометрии определяется ускорение нарастания громкости. У маленьких детей основным способом выявления нарушения слуха является исследование слуховых вызванных потенциалов. Акустическая импедансометрия проводится для исключения нарушений слуха, вызванных патологией звукопроведения. Электрокохлеография дает возможность дифференцировать кохлеарный неврит от болезни Меньера. Для исключения заболеваний наружного уха и изменений со стороны барабанной перепонки проводится отоскопия и микроотоскопия.
Наряду с обследованием слухового анализатора пациентам с кохлеарным невритом назначают исследование вестибулярной функции: вестибулометрию, стабилографию, электронистагмографию, видеоокулографию, непрямую отолитометрию. Для диагностики причины возникновения кохлеарного неврита могут быть рекомендованы консультации смежных специалистов: отоневролога, невролога, офтальмолога, вестибулолога, эндокринолога, травматолога, нейрохирурга, генетика. С этой же целью проводятся дополнительные обследования: рентгенография черепа, КТ и МРТ головного мозга, УЗДГ сосудов головы и шеи, рентгенография позвоночника в шейном отделе, осмотр глазного дна (офтальмоскопия), исследование сахара крови и тиреоидных гормонов, биохимический анализ крови и мочи.
Лечение
Основной задачей лечения острого кохлеарного неврита является восстановление слуха. Лечении хронической формы заболевания направлено на стабилизацию слуховой функции. Острый кохлеарный неврит и некоторые случаи прогрессирующего течения хронического кохлеарного неврита являются показанием к лечению в стационаре. Терапия кохлеарного неврита должна проводится совместно с коррекцией нарушений, которые могли стать его причиной. В первую очередь это устранение артериальной гипертензии и гормональной дисфункции, исключение воздействия ототоксических факторов (медикаментов и других веществ, шума, вибрации, радиоактивного излучения).
Медикаментозная терапия кохлеарного неврита проводится сосудорасширяющими препаратами, дезагрегантами, венотониками, нейропротекторами, дезинтоксикационными растворами. Комбинированную терапию пентоксифиллином, винпоцитином, пирацетамом, этилметилгидроксипиридином и церебролизином в первые 2 недели осуществляют путем внутривенных введений, затем переходят к внутримышечным инъекциям и приему препаратов внутрь. Хороший эффект при кохлеарном неврите дает использование в лечении препаратов гинкго билобы. В терапии внезапно возникшего кохлеарного неврита дополнительно используют глюкокортикоиды. Для купирования головокружений применяют гистаминоподобные препараты.
Положительный стимулирующий эффект оказывают физиотерапевтические методы лечения: рефлексотерапия (электропунктура, лазеропунктура, акупунктура), электростимуляция, фонофорез лекарственных препаратов, оксигенобаротерапия.
Двустороннее снижение слуха до 40 дБ затрудняет речевое общение пациента и является показанием к слухопротезированию. Прелингвальная форма кохлеарного неврита служит показанием к ношению слухового аппарата при слуховом пороге 25 дБ, поскольку доказано, что такая тугоухость вызывает нарушения в развитии речи у ребенка. С целью слухопротезирования при кохлеарном неврите могут применяться аналоговые, цифровые и линейные слуховые аппараты. Подбор и настройку аппарата осуществляет врач-слухопротезист.
Хирургическое лечение кохлеарного неврита проводится для осуществления стволовой или кохлеарной имплантации, удаления невриномы слухового нерва, гематомы или опухоли головного мозга. Необходимость хирургического лечения может быть обусловлена мучительным ушным шумом или приступами интенсивного головокружения. В таких случаях выполняют удаление звездчатого узла, резекцию барабанного сплетения или шейную симпатэктомию, при глухоте или тугоухости IV степени — деструктивные операции на улитке.
Прогноз
В случае ранней диагностики острой формы заболевания полное восстановление слуха происходит у 50% пациентов, еще у 30-40% больных отмечается значительное улучшение слуховой функции. При хроническом кохлеарном неврите снижение слуха необратимо. Главной задачей является остановка прогрессирования тугоухости, после чего восстановление слуховой функции возможно путем кохлеарной имплантации или слухопротезирования.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
