Короткая уздечка крайней плоти код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Короткая уздечка крайней плоти.
Короткая уздечка крайней плоти
Описание
Короткая уздечка крайней плоти. Врожденный анатомический дефект, характеризующийся укорочением кожной складки, соединяющей головку пениса с крайней плотью. Наличие короткой уздечки крайней плоти сопровождается выраженной болью при эрекции и половом акте, искривлением полового члена в эрегированном состоянии, преждевременной эякуляцией, появлением надрывов и разрывов уздечки во время полового сношения. Диагностика короткой уздечки крайней плоти основана на данных анамнеза и осмотра наружных половых органов. Лечение короткой уздечки крайней плоти – оперативное, включает пластику или иссечение уздечки.
Дополнительные факты
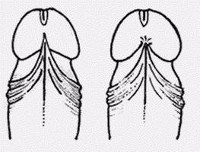
Короткая уздечка крайней плоти – недостаточная длина и небольшая растяжимость складки кожи, переходящей с крайней плоти на головку полового члена. Короткая уздечка крайней плоти является распространенной аномалией развития мужских половых органов. В урологии и андрологии короткая уздечка крайней плоти встречается у 5% мужчин, не подвергавшихся обрезанию, и может причинять им серьезные страдания на физическом и психоэмоциональном уровне. Короткая уздечка крайней плоти препятствует нормальному обнажению головки полового члена при эрекции, поэтому обычно впервые проявляет себя в период пубертата и с началом активной половой жизни.
Уздечка крайней плоти представляет собой тонкую вертикальную складку кожи на задней поверхности полового члена, образованную внутренним листком крайней плоти. Она соединяет крайнюю плоть с головкой полового члена. В нормальном состоянии уздечка крайней плоти имеет достаточную длину, обладает хорошей эластичностью и способна значительно растягиваться, обеспечивая свободное движение кожи крайней плоти. Во время сексуального возбуждения уздечка легко удлиняется, позволяя обнажиться головке полового члена при эрекции, а затем вернуть крайнюю плоть в исходное положение.

Короткая уздечка крайней плоти
Причины
Короткая уздечка крайней плоти обычно является врожденной аномалией развития полового члена и во многих случаях сочетается с врожденным фимозом. Причина формирования короткой уздечки крайней плоти у подростков может заключаться в разной скорости роста структур кожи и пещеристых тел полового члена.
Иногда укорочение уздечки крайней плоти может произойти вследствие хронических воспалительных заболеваний полового члена (баланита, баланопостита), приводящих к изменению структуры нежной ткани крайней плоти и уздечки. Провоцировать рубцевание и укорочение уздечки могут хронические травмы крайней плоти, полученные при занятиях некоторыми видами спорта, ношении узкой одежды и белья. Сахарный диабет, сопровождающийся нарушением процесса регенерации тканей, также может способствовать рубцовой деформации уздечки крайней плоти.
Симптомы
Выраженность симптомов короткой уздечки крайней плоти зависит от степени укорочения кожной складки. При выраженном укорочении уздечки во время эрекции отмечается ее сильное натяжение, сопровождающееся болевыми ощущениями. В эрегированном состоянии головка полового члена плохо наполняется кровью, до конца не обнажается; пенис искривляется, прогибаясь в сторону мошонки на 20 и более градусов, что затрудняет или делает невозможным половой акт. Чрезмерное натяжение короткой уздечки крайней плоти вызывает выраженную боль при половом контакте и приводит к преждевременной эякуляции. Из-за активных фрикций довольно часто возникают травмы короткой уздечки крайней плоти – трещины, надрывы и разрывы; последние сопровождаются сильным кровотечением.
Диагностика
Выявить короткую уздечку крайней плоти можно лишь, начиная с подросткового возраста, поэтому юношам в пубертате необходима консультация врача-уролога или андролога. Постановка диагноза короткой уздечки крайней плоти не представляет трудностей и основывается на анализе жалоб пациента и данных объективного осмотра полового члена. Своевременная диагностика короткой уздечки крайней плоти позволяет предупредить осложнения данной патологии.
Лечение
Единственно возможный вариант лечения короткой уздечки крайней плоти – оперативный, направленный на увеличение длины уздечки. С этой целью проводится пластика короткой уздечки крайней плоти (френулотомия), иногда – удаление уздечки (френулэктомия) обычным хирургическим путем, а также лазерным или радиоволновым скальпелем. Противопоказанием к операции являются воспалительные заболевания наружных половых органов, в т. ЗППП. Френулотомия является малоинвазивным вмешательством, выполняется в амбулаторных условиях, обычно под местной анестезией. В отсутствии предшествующих разрывов короткой уздечки крайней плоти целесообразна стандартная поперечно-продольная френулотомия, заключающаяся в поперечном рассечении уздечки и последующем ушивании краев раны в продольном направлении.
Операцию важно провести заранее, не допуская самостоятельного разрыва уздечки. Если ее разрыв произошел, необходимо остановить кровотечение, обработать рану антисептиком, наложить стерильную повязку и сразу же обратиться к врачу. С целью устранения разрыва короткой уздечки крайней плоти производится его ушивание, назначаются антибактериальные мази и местные ванночки с отварами трав и антисептиками. При наличии предшествующих разрывов и рубцовой деформации короткой уздечки крайней плоти выполняется Z-образная френулотомия, позволяющая за счет зигзагообразной формы послеоперационного рубца избежать его избыточного натяжения при половых контактах. При сочетании короткой уздечки с фимозом также проводится частичное или полное обрезание крайней плоти (циркумцизио).
После френулотомии длина уздечки увеличивается на 1–1,5 см, ее эластичность и чувствительность сохраняются. Полное заживление раны происходит в течение 2-х недель. В течение послеоперационного периода пациент трудоспособен, но должен воздерживаться от половых контактов.
Источник
Заболевания крайней плоти
5278
Комментариев нет
Часто самыми неприятными недугами становятся патологии, развитие которых начинается в половой структуре. Процесс их лечения занимает много времени, а болезнь причиняет человеку боль и дискомфорт. Осложнение, называемое парафимозом, наблюдается в редких случаях, но последствия данного заболевания могут стать для мужчин весьма печальными. Парафимоз у мужчин – это сжатие пениса крайней плотью.
Фимоз и парафимоз – в чем заключаются различия данных патологий? Фимозом принято считать сужение крайней плоти, вследствие которого невозможно освобождение головки пениса. Парафимоз является одним из осложнений фимоза, мужчина сталкивается с проблемой ущемления головки органа крайней плотью. Появляются затруднения в процессе протекания фимоза, связанные с оголением головки пениса, при парафимозе трудности отмечаются при ее закрытии. Для парафимоза свойственно образование плотного кольца крайней плотью, оно сдавливает пенис, нарушая процесс кровообращения в данной области. Избыточная крайняя плоть отличается врожденным характером, находит свое проявление в увеличении размеров, в дальнейшем это вызывает разные осложнения.
Характеристика патологии и ее причины
Короткая уздечка крайней плоти – дефект, который встречается, в среднем, у 25% мужчин. В Международном классификаторе болезней 10-го пересмотра (МКБ 10) есть перечень заболеваний мужских половых органов (код N40-N51 по МКБ 10). Короткая уздечка полового члена не имеет четко определенный код в МКБ 10, так как сама по себе не является болезнью. Однако существует ряд сопутствующих патологий, которые являются результатом короткой уздечки. Например, приапизм – болезненная эрекция (код N48.3 по МКБ 10) или травма полового члена, вызванная разрывом уздечки (код S31.2 по МКБ 10). Короткая уздечка крайней плоти может возникнуть по следующим причинам:
- Врожденная аномалия строения пениса (код Q55 по МКБ 10);
- Образование плотных рубцов на половом органе из-за травмы уздечки хронического характера;
- Сахарный диабет (код Е10-Е14 по МКБ 10) – заболевание, при котором риск образования короткой уздечки значительно возрастает;
- На длину уздечки также влияют следующие патологии головки пениса – кандидоз (код В37.4 по МКБ 10), баланит (код N48.6), баланопостит (код N48.1) и другие воспалительные заболевания половых органов.
Наличие короткой уздечки можно определить самостоятельно по следующим признакам:
- Болезненные ощущения в области головки при возникновении эрекции и во время интимной близости;
- Появление сильного натяжения уздечки, когда член находится в эрегированном состоянии;
- Изменение цвета уздечки, ее бледность при натяжении;
- Неполное обнажение головки (крайняя плоть при эрекции фиксируется где-то на ее половине).
Кроме описанных признаков, мужчина может заподозрить у себя короткую уздечку по дискомфорту, сопровождающему сексуальный контакт. Чем интенсивнее проходит половой акт, тем сильнее болезненные ощущения.
Парафимоз
Парафимоз у мужчин – довольно опасное заболевание, связанное с ущемлением головки полового члена. Неблагоприятный процесс развивается вследствие того, что крайняя плоть значительно сужается и начинает передавливать нежную кожу головки. Развитие парафимоза начинается после полного отведения плоти за венечную борозду, что изменяет кровообращение в пенисе и приводит к быстрому развитию отечности члена и некрозу тканей.
На пораженных участках появляются ранки и язвы, а ущемленная область при парафимозе приобретает синюшный оттенок и становится отечной. При этом крайняя плоть имеет форму плотного распухшего валика, у больного наблюдаются проблемы с мочеиспусканием. Патология диагностируется с учетом информации из анамнеза и результатов визуального осмотра. Курс терапии может основываться на вправлении головки вручную или применении хирургических методик, что наиболее актуально, если парафимоз находится на запущенной стадии. Хирургические манипуляции включают взятие пункции из отечных участков и круговое иссечение плоти.
Рассмотрим основные различия фимоза и парафимоза.
У новорожденного и ребенка старшего возраста
У новорожденного ребенка крайняя плоть закрывает головку полностью. Только у 20% мальчиков до 3 лет головка может быть обнажена. У 17-летнего подростка это возможно в 97% случаев. У оставшихся 3% молодых людей наблюдаются нарушения в строении и развитии половых органов, что является причиной невозможности отодвинуть крайнюю плоть. Определить наличие короткой уздечки у новорожденного малыша и ребенка старшего возраста крайне трудно, так как эта патология не всегда имеет выраженные симптомы.
Общая информация
Краткое описание
Аномалии полового члена у мальчиков, в данную группу входят такие патологии, как искривление ствола члена, а также «скрытый» половой член. NB! Этиология: состоит в нарушении эмбрионального процесса формирования полового члена. Генетические факторы не установлены, однако данные патологии входят в состав множества генетических синдромов, являясь определенным маркером дизэмбриогенеза. Патогенез: основная роль отводится гормональным нарушениям андрогенов, механическим причинам (рубцовые изменения и выраженный дефицит кожи полового члена), дисплазии соединительной ткани. Патоморфология: Искривление ствола полового члена чаще всего возникает по причине формирования деформирующих эмбриональных соединительнотканных тяжей, либо рубцового изменения и выраженного дефицита кожи полового члена. При развитии скрытого полового члена, сам ствол погружен в окружающие мягкие ткани по выше описанным причинам [1-9].
Код(ы) МКБ-10
Дата разработки протокола: 2020 год.
Сокращения, используемые в протоколе:
Пользователи протокола: врачи детские урологи, педиатры, врачи общей практики, детские хирурги.
Категория пациентов: дети.
Как выявить патологию у новорожденного мальчика и ребенка постарше?
Родители должны обращать внимание на жалобы сына по поводу болезненных ощущений в области головки. У новорожденного ребенка дискомфорт может выражаться через плач, который усиливается при мочеиспускании. При осмотре половых органов в домашних условиях у ребенка можно обнаружить следующие признаки:
— Покраснение кожного покрова и увеличение головки в размере; — Появление крови в месте получения травмы; — Сниженная эластичность крайней плоти и ее неспособность открывать головку; — Жалобы на жжение и боль при мочеиспускании.
Половые органы ребенка должен регулярно осматривать врач, которого нужно посещать минимум раз в полгода в возрасте до 3 лет и раз в год в старшем возрасте.
Переходный возраст у подростков отличается повышенной замкнутостью и скрытностью, поэтому, если парень испытал болезненные ощущения во время первого секса, он не всегда станет рассказывать об этом родителям или специалисту. Стандартной реакцией будет прекращение интимных отношений с девушками и замыкание в себе, что, естественно, только усугубляет проблему.
В этот период родителям нужно проявить особую внимательность к сыну и при наличии подозрений отвести ребенка на осмотр к врачу.
Классификация
Единой классификации заболевания фимоз мкб не предлагает, поскольку для группы заболеваний крайней плоти выделена одна рубрика.
Однако в клинической практике, выделяют следующие виды:
- Физиологический фимоз- сформированная в ходе эволюции анатомическая особенность, а не болезнь. Является нормой для мальчиков до 5 лет. Часто разрешается самостоятельно без лечения.
- Рубцовый фимоз. Нелеченные воспалительные заболевания препуция (баланит, баланопостит — ссылка на статью если есть), микротравмы в результате грубых манипуляций с пенисом, травмы способствуют формированию рубцовой соединительной ткани.
- Гипертрофированный фимоз — еще одна форма патологического сужения. Диагностируется при чрезмерном разрастании препуция, в результате чего головка выводится с трудом. Редко причиняет болевые ощущения пациенту, не требует хирургических манипуляций, лечится постепенным растяжением крайней плоти.
- Атрофический фимоз развивается вследствие истончения крайней плоти и снижения эластичности вследствие воспалительных процессов, заболеваний соединительной ткани и т.д.Требует обращения к специалистам.
Опасные осложнения
Короткая уздечка полового члена может быть опасна последствиями, которые она вызывает.
К осложнениям, вызванным этой патологией, можно отнести следующее:
— Кровотечение. Случаи разрыва уздечки возникают преимущественно во время интимной близости, когда появляется натяжение и увеличение нагрузки. Несмотря на небольшой размер уздечки, через нее проходит большое количество кровеносных сосудов, поэтому при разрыве возникает обильное кровотечение. Как правило, останавливать кровь приходится в больнице посредством наложения швов.
— Преждевременное семяизвержение. Еще одно обострение, которое наступает после наложения швов при разрыве уздечки пениса. Появление послеоперационных рубцов делает половой орган намного чувствительнее, что вызывает преждевременное окончание полового акта.
Профилактика
Короткая уздечка крайней плоти, как правило, является врожденной патологией, поэтому профилактику этого явления нужно осуществлять до рождения малыша. Беременным женщинам следует избегать вредных привычек, интенсивного физического труда и воздействия химических веществ на организм, так как эти факторы существенно повышают риск появления врожденных пороков развития плода. Если патология все же имеет место, необходимо как можно раньше начать лечение. Наилучшим возрастом является раннее детство, когда ребенок не так чувствителен к подобным воздействиям на его половые органы.
Чем раньше произойдет коррекция короткой уздечки, тем меньше болезненных воспоминаний останется у мальчика. Кроме того, переносимость операции и скорость заживления в детском возрасте значительно выше, чем у взрослых, и риск опасных осложнений существенно ниже.
Дерматовенеролог, уролог. Специализируется на лечении цистита, простатита, фоникулита, орхита, сифилиса и других заболеваний мочевыделительной и мужской половой систем.
Лечение
Лечение короткой уздечки осуществляется методом оперативного вмешательства: френулотомией, VU – пластикой, обрезанием, лазерной хирургией.
Перед названными процедурами мужчине необходимо пройти специальную подготовку, включающую в себя ряд обследований. Среди них можно выделить:
- Электрокардиографию (обследование сердца применяется для исключения патологий сердечно-сосудистой системы);
- Забор крови для биохимического анализа;
- УЗИ печени и почек;
- Ультразвуковое исследование простаты.
Кроме этого, перед хирургическим вмешательством пациенту рекомендуется отказаться от вредных привычек, нормализовать вес и стабилизировать артериальное давление.
Френулотомия
В процессе операции делается поперечный надрез, который предназначен для снижения натяжения. Поверх него хирург накладывает шов, который практически не оставляет рубцов на половом органе. Анестезия для ребенка до 12 лет осуществляется внутривенно, для взрослых мужчин используют местное обезболивание. Лечение френулотомией эффективно не только в том случае, когда разрыв уздечки уже произошел, но и для профилактики такого явления. Операция не требует длительного нахождения в стационаре, болевые ощущения в области головки сохраняются 2 дня, а воздержание от секса должно длиться 2–3 недели.
VU-пластика
Процедура осуществляется с помощью нескольких V-образных надрезов. После этого их сшивают определенным образом, оставляя нужную длину уздечки. VU-пластика не так популярна среди мужчин, как предыдущий метод, так как шов после нее выглядит более заметным.
Обрезание
Лечение короткой уздечки обрезанием назначается в том случае, когда указанная патология сопровождается фимозом. Фимоз является противопоказанием для осуществления френулотомии, так как этот способ может привести к стягиванию крайней плоти еще больше.
Лазерная хирургия
Лечение лазером позволяет избавиться от короткой уздечки без наложения швов, что является явным преимуществом этого метода по сравнению с другими. Кроме этого, подобная операция происходит бескровно, так как лазер запаивает кровеносные сосуды, и разрезы не вызывают кровотечения. Лечение короткой уздечки любым из перечисленных методов противопоказано при воспалении половых органов мужчины или наличии инфекционного заболевания. Кроме этого, оперативное вмешательство запрещено при хронических патологиях печени и существенно заниженном иммунитете.
Разновидности вмешательств при фимозе и методы обезболивания
Хирургическое лечение при патологическом фимозе — единственная радикальная мера избавления от патологии. По статистике, примерно четверть взрослых мужчин перенесли обрезание именно по этой причине. При фимозе возможны несколько разновидностей операций, выбор коих определяется возрастным периодом, типом и выраженностью патологии, квалификацией врача и оснащением операционной.
В наши дни практикуются:
- Обрезание (циркумцизио);
- Препуциопластика;
- Меатопластика.
Лечение может проходить традиционно, то есть с применением скальпеля, либо современным способом — лазером. Традиционное лечение доступно, относительно дешево и может быть произведено в любой больнице, где есть уролог, однако оно не лишено недостатков:
- Длительное восстановление из-за более высокой травматичности;
- Более высокий риск осложнений;
- Необходимость в продолжительном ограничении половой жизни;
- Риск рубцевания в месте наложения швов.
Оперативное лечение фимоза обычно проводится амбулаторно либо при госпитализации на один день. Утром пациент приходит в клинику сам или с родителями, затем проводится вмешательство, занимающее при обычной технике около часа, при лазерной — в пределах 30 минут. Спустя несколько часов можно будет покинуть больницу.
В обязательном порядке проводится обезболивание, но его вид — местное либо общее — зависит от возраста и особенностей психоэмоционального фона больного, возможностей анестезиолога, объема и продолжительности вмешательства.
При проведении циркумцизио у новорожденных мальчиков вполне достаточно местного обезболивания, при этом обязательно следует обеспечить тщательную фиксацию маленького пациента. Тем не менее, учитывая особенности возраста, возможные активные движения малыша достаточной силы, хирурги все же предпочитают кратковременную масочную анестезию. В этом случае ребенок спокойно лежит, а хирург может аккуратно и без лишней спешки манипулировать.
У детей старшего возраста всегда используют общую анестезию с целью избежать сильный стресс и даже психологическую травму от эффекта присутствия на операции, пусть даже она пройдет совсем без боли. Пациенты подросткового возраста и взрослые мужчины способны перенести вмешательство с применением местной анестезии вполне спокойно, но в случае, если есть аллергия или индивидуальная непереносимость анестетиков, изменения в тканях в местах их введения либо пациент сильно возбужден, боится или паникует, местная анестезия будет противопоказана.
Послеоперационная реабилитация
После хирургического вмешательства не требуется соблюдать ограничения в питании и соблюдение специальной диеты. Как правило, после операции происходит быстрое возвращение к привычному образу жизни и умеренной двигательной активности. Необходимость воздержания от интимной близости на короткий срок, так как секс может привести к расхождению швов и повторной операции. Особое внимание нужно уделить гигиене мужских гениталий после хирургического вмешательства. После посещения туалета необходимо промыть рану антисептическим раствором и наложить на половой орган стерильную повязку.
Основной целью реабилитации является предупреждение попадания инфекции и скорейшее заживление порезов. В профилактических целях применяют препараты с антибактериальным эффектом. Для того чтобы заживление раны произошло быстро, рекомендуется обрабатывать ее йодом или спиртовым раствором с последующим наложением повязки. Нежелательно использование мазей, имеющих в своем составе жир, так как они будут тормозить процесс заживления.
Диагностика
Начинается все с посещения венеролога. Врач проводит общий и местный осмотр пациента, собирает тщательный анамнез и выслушивает жалобы. Многие пациенты считают, что это все не столь важно и не относятся с должной ответственностью к данной части диагностики. На самом деле пациентам рекомендуют заблаговременно готовиться к посещению врача, подумать о гигиене и вспомнить все факторы, что могли вызвать болезнь или увеличить вероятность ее развития.
Категорически нельзя утаивать от медика важные факты, даже если о них стыдно говорить. Врач не пойдет рассказывать о них всем вокруг, поскольку соблюдает врачебную тайну. Утаенный факт может повести медиков по ложному пути, а пострадает в итоге сам пациент и его организм. Помимо повышения риска развития побочных эффектов, возможен напрасный прием большого количества ненужных лекарств.
- Общий клинический анализ крови – там врачи могут обнаружить изменения, указывающие на воспалительные явления в организме.
- Мазок с пораженной поверхности – позволяет забрать часть патологического материала, а впоследствии врачи с ним могут поступить по-разному:
– исследование под микроскопом, что иногда позволяет определить тип возбудителя;
– посев полученного материала на питательную среду – впоследствии там вырастает колония микробов, и врачи могут легко определить ее тип;
– специальные питательные среды позволяют проверить чувствительность микробов к антибиотикам, что позволяет сразу же назначить наиболее подходящее лечение.
- ПЦР (полимеразная цепная реакция) – современный метод диагностики, который позволяет с высочайшей точностью определить возбудителя заболевания даже по небольшому фрагменту его генетического материала, которые в изобилии присутствуют в отделяемом с пораженной кожи.
- Определение уровня сахара в крови – может подтвердить наличие у пациента диабета, который предрасполагает к развитию отдельных форм баланопостита.
- Исследование на заболевания, передающиеся половым путем.
- При подозрении на злокачественный процесс – цитологическое и гистологическое исследование.
- Аллергическая проба наиболее информативна в том случае, если вероятной причиной воспаления является реакция гиперчувствительности.
Источник
