Крыловидные складки на шее синдром

Синдром Шерешевского-Тёрнера – хромосомная патология, обусловленная частичной или полной Х-моносомией. Клиническими признаками синдрома Шерешевского-Тёрнера служат низкорослость, гипогонадизм, пороки развития (ВПС, подковообразая почка, косоглазие и др.), лимфостаз, деформация суставов, крыловидные складки кожи на шее и др. Решающими аргументами в постановке диагноза синдрома Шерешевского-Тёрнера служат характерные клинические особенности, данные исследования полового хроматина и кариотипа; возможна дородовая диагностика патологии у плода. Больные с синдромом Шерешевского-Тёрнера нуждаются в гормональной терапии (гормоном роста, половыми гормонами), коррекции врожденных пороков развития и эстетических недостатков.
Общие сведения
Синдром Шерешевского-Тёрнера – генетически детерминированная первичная дисгенезия гонад, развивающаяся вследствие нарушения половой Х-хромосомы. С синдромом Шерешевского-Тёрнера рождается 1 из 3000 новорожденных, однако истинная популяционная частота заболевания неизвестна, поскольку нередко происходит самопроизвольное прерывание беременности на ранних сроках. В литературе данное заболевание встречается под различными названиями – синдром Шерешевского-Тёрнера, синдром Шерешевского, синдром Тёрнера, синдром Ульриха-Тёрнера – по имени авторов, внесших свой вклад в изучение патологии. Синдром Тёрнера в подавляющем большинстве случаев встречается у девочек, крайне редко наблюдается у мальчиков.
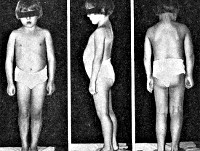
Синдром Шерешевского-Тёрнера
Причины синдрома Шерешевского-Тёрнера
В основе развития синдрома Шерешевского-Тёрнера лежит структурная или количественная аномалия Х-хромосомы. Более чем в 60% случаев наблюдается полная моносомия по Х-хромосоме (кариотип 45,Х0), т. е. отсутствие второй половой хромосомы. Около 20% случаев синдрома Шерешевского-Тёрнера обусловлены структурными перестройками Х-хромосомы: делецией короткого или длинного плеча, изохромососмой Х по длинному или короткому плечу, транслокацией Х/Х, кольцевой Х-хромосомой и пр. В оставшихся 20% цитогенетических вариантах имеет место мозаицизм (45,Х0/46,ХХ; 45,X0/46,XY и др.). Механизм возникновения синдрома Шерешевского-Тёрнера у мужчин объясняется транслокацией или хромосомным мозаицизмом.
Риск развития у плода синдрома Шерешевского-Тёрнера никак не связан с возрастом матери. Истинными причинами количественных, качественных или структурных аномалий Х-хромосомы является нарушение мейотического расхождения хромосом, приводящее к анеуплоидии (при Х-моносомии), либо нарушение дробления зиготы (при хромосомном мозаицизме). Практически во всех случаях при кариотипе 45,Х0 имеет место утрата отцовской Х-хромосомы.
Отсутствие или структурные дефекты половой X-хромосомы вызывают нарушение формирования половых желез и многочисленные пороки внутриутробного развития. Беременность плодом, имеющим синдром Шерешевского-Тёрнера, обычно сопровождается токсикозом, угрозой выкидыша и преждевременных родов.
Симптомы синдрома Шерешевского-Тёрнера
Дети с синдромом Шерешевского-Тёрнера могут рождаться недоношенными, однако даже в случае доношенной беременности росто-весовые показатели ребенка нередко снижены (масса тела 2500—2800 г, длина 42-48 см). Уже при рождении у ребенка могут быть обнаружены типичные признаки синдрома Шерешевского-Тёрнера: короткая шея со складками кожи по бокам (птеригиум-синдром), врожденные пороки сердца, лимфостаз, отечность стоп и кистей и др. В период новорожденности таким детям свойственно нарушение сосания, моторное беспокойство, частые срыгивания фонтаном. В раннем возрасте дети с синдромом Шерешевского-Тёрнера отличаются отставанием в физическом развитии, задержкой речевого развития, частыми повторными средними отитами, приводящими к кондуктивной тугоухости.
К моменту пубертатного периода рост больных составляет 130-145 см. Кроме низкорослости, типичный внешний вид характеризуется короткой шеей с крыловидными складками, «лицом сфинкса», низкой границей роста волос, микрогнатией, деформацией ушных раковин, широкой грудной клеткой. Изменения костно-суставной системы у больных с синдромом Шерешевского-Тёрнера могут быть представлены врожденной дисплазией тазобедренных суставов, девиацией локтевых суставов, сколиозом. Ранее развитие остеопророза вследствие дефицита эстрогенов обусловливает высокую частоту переломов костей запястий, позвоночника, шейки бедра. Нарушения черепно-лицевого скелета включают микрогнатию, высокое готическое нёбо, аномалии прикуса.
Наиболее частыми сердечно-сосудистыми пороками, сопровождающими синдром Шерешевского-Тёрнера, служат ДМЖП, открытый артериальный проток, коарктация аорты, аневризма аорты. Со стороны мочевыделительной системы у больных может отмечаться наличие подковообразной почки, удвоение лоханок, стеноз почечных артерий, приводящий к артериальной гипертензии. Нарушения развития зрительной системы при синдроме Шерешевского-Тёрнера в большинстве случаев представлены птозом, косоглазием, близорукостью, дальтонизмом.
Интеллект, как правило, сохранен; в редких случаях отмечается олигофрения. Среди сопутствующих заболеваний у лиц с синдромом Шерешевского-Тёрнера обычно выявляются гипотиреоз, тиреоидит Хашимото, витилиго, множественные пигментные невусы, алопеция, гипертрихоз, сахарный диабет 1-го и 2-го типа, целиакия, ожирение, ИБС. У больных с синдромом Шерешевского-Тёрнера значительно повышен риск развития рака толстой кишки.
Ведущим признаком синдрома Шерешевского-Тёрнера является первичный гипогонадизм (половой инфантилизм), который выявляется почти у 100% пациенток. Яичники представлены двухсторонними фиброзными тяжами, не содержащими фолликулов; отмечается гипоплазия матки. Иногда встречаются рудиментарные яичники с овариальной стромой и отдельными примордиальными фолликулами. Большие половые губы имеют мошонкообразный вид; малые половые губы, клитор и девственная плева недоразвиты. При синдроме Шерешевского-Тёрнера отмечается первичная аменорея, недоразвитие молочных желез, непигментированные втянутые соски, скудное подмышечное и лобковое оволосение. В подавляющем большинстве случаев женщины с синдромом Шерешевского-Тернера страдают бесплодием, однако при мозаичных вариантах возможно зачатие и вынашивание плода.
У мужчин с синдромом Шерешевского-Тёрнера, кроме характерных внешних признаков и соматических пороков, отмечается гипоплазия яичек, двусторонний крипторхизм, иногда – анорхия, низкий уровень тестостерона.
Диагностика синдрома Шерешевского-Тёрнера
У новорожденных синдром Шерешевского-Тёрнера может быть заподозрен неонатологом или педиатром по наличию крыловидной складки шеи и лимфедемы. При отсутствии явных внешних признаков диагноз нередко устанавливается только в пубертатном периоде на основании низкого роста, отсутствия менархе, невыраженности вторичных половых признаков.
При исследовании уровня гормонов определяется повышение гонадотропинов и снижение эстрогенов в крови. Решающее значение в диагностике синдрома Шерешевского-Тёрнера принадлежит определению полового хроматина и исследованию кариотипа. При обнаружении характерных признаков синдрома Шерешевского-Тёрнера у плода по данным акушерского УЗИ, решается вопрос о проведении инвазивной пренатальной диагностики.
Больные с синдромом Шерешевского-Тёрнера нуждаются в консультации генетика, эндокринолога, кардиолога, кардиохирурга, нефролога, офтальмолога, отоларинголога, лимфолога, гинеколога-эндокринолога (женщины), андролога (мужчины). Для обнаружения врожденных пороков и сопутствующих заболеваний показано выполнение ЭхоКГ, МРТ сердца, ЭКГ, УЗИ почек, рентгенографии позвоночника, денситометрии, рентгенографии костей стоп и кистей и др. В рамках диагностического обследования женщинам проводится гинекологическое исследование, УЗИ органов малого таза; мужчинам – УЗИ мошонки, исследование андрогенного профиля. В случае аномалиях зубных рядов детям необходима консультация ортодонта.
С целью дифференциальной диагностики синдрома Шерешевского-Тёрнера и гипофизарного нанизма необходимо проведение исследования уровня гормонов гипофиза в крови, рентгенографии турецкого седла, электроэнцефалографии.
Лечение синдрома Шерешевского-Тёрнера
Основными задачами лечения пациенток с синдромом Шерешевского-Тёрнера служат стимуляция роста, индукция формирования вторичных половых признаков и регулярного менструального цикла. В раннем детстве лечение неспецифично – массаж, ЛФК, витамины, полноценное питание, охранительный режим.
С целью увеличения конечного роста назначается рекомбинантный гормон роста (соматотропин) в виде ежедневных подкожных инъекций до достижения пациенткой костного возраста 15 лет и уменьшения скорости роста до 2 см в год. В большинстве случаев ростостимулирующая терапия помогает больным вырасти до 150–155 см. Лечение гормоном роста рекомендуется сочетать терапией анаболическими стероидами.
Для имитации нормального полового созревания с 13-14 лет назначается заместительная терапия эстрогенами, а через 12–18 месяцев циклическая терапия эстроген-прогестагеновыми оральными контрацептивами. Заместительная гормонотерапия проводится до возраста естественной менопаузы у здоровых женщин (примерно до 50 лет). Мужчинам с синдромом Шерешевского-Тернера назначается ЗГТ мужскими половыми гормонами.
При гемодинамически значимых ВПС осуществляется их хирургическая коррекция. Устранение крыловидных складок шеи проводится методами пластической хирургии.
При достижении адекватного уровня полового развития женщины с синдромом Шерешевского-Тернера могут иметь детей с помощью ЭКО, используя донорскую яйцеклетку. При наличии кратковременной овариальной активности возможно использование для оплодотворения собственных ооцитов. Проблема избыточного роста волос решается с помощью эпиляции.
Прогноз и профилактика синдроме Шерешевского-Тёрнера
В целом синдром Шерешевского-Тёрнера не оказывает значимого влияния на продолжительность жизни. Исключение составляют случаи тяжелых ВПС, раннего развития и декомпенсации сопутствующих заболеваний. При адекватной терапии больные с синдромом Шерешевского-Тёрнера способны создавать семьи, вести нормальную сексуальную жизнь, однако большая часть из них остается бесплодными.
Учитывая полиморфизм проявлений синдрома Шерешевского-Тёрнера, ведение и наблюдение таких больных осуществляется специалистами в области генетики, педиатрии, эндокринологии, гинекологии, андрологии, урологии, кардиологии, офтальмологии и др.
Единственно возможными методами профилактики рождения ребенка с синдромом Шерешевского-Тёрнера могут служить медико-генетическое консультирование и пренатальная диагностика.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Медицине известна редко встречающаяся патология, имеющая название синдром короткой шеи или синдромом Клиппеля-Фейля.
Данная статья позволит получить представление об этом заболевании и ответит на ряд вопросов.
[1], [2], [3], [4]
Код по МКБ-10
Q76.1 Синдром Клиппеля-Фейля
Причины синдром короткой шеи
Установленными на сегодняшний день причинами синдрома короткой шеи врачи называют:
- Генетический дефект хромосомы (изменение в 8, 5 и/или 12 хромосоме), получаемый ребенком еще в утробе матери. Данная патология возникает уже на восьмой неделе беременности. Медицина различает два вида наследования синдрома короткой шеи: аутосомно-доминантный (встречается чаще) и аутосомно-рецессивный.
- Травма позвоночника.
- Родовая травма.
[5], [6], [7], [8], [9]
Патогенез
Синдром короткой шеи имеет и другое медицинское название – синдром Клиппеля – Файля. Суть патогенеза данного заболевания заключается в аномальном сращивании между собой позвонков шеи и/или позвонков верхнего отдела грудной клетки.
[10], [11], [12], [13], [14], [15], [16], [17]
Симптомы синдром короткой шеи
Синдром Клиппеля – Файля может легко распознать даже далекий от медицины человек. Симптомы синдрома короткой шеи проявляются следующие:
- Шея деформирована.
- Движение ограничено.
- Визуально – голова растет непосредственно из плеч (бревиколлис).
- Низкая граница начала волосяного покрова на голове.
Могут наблюдаться и другие редко встречающиеся признаки:
- Асимметрия лица.
- Сколиоз.
- Кожа шеи сморщена.
- Снижение слуха.
- Расщепление неба («волчья пасть»).
- Снижение мышечного тонуса.
- Перенапряжение мышц шейно – затылочной области.
- Лопатки расположены выше положенного нормой места.
- Полный или частичный паралич мышц.
- Искривление шеи.
- Боль в шейном отделе позвоночника.
- Крыловидные складки на шее.
- Расстройства нервно-психического характера (нарушения сна)..
Заметить первые признаки аномалии несложно. Визуально наблюдается отсутствие шеи, щеки «лежат» просто на плечах. Часто сочетается с болезнью Шпренгеля.
В процессе или после родов, акушер – гинеколог, принимающий роды, или врач – неонатолог, осматривающий ребенка, способны сразу распознать наличие у новорожденного синдрома короткой шеи.
Осложнения и последствия
Последствием данного дефекта может стать разрушение костной ткани шейного отдела, появление выраженной болевой симптоматики. Происходит пережатие или повреждение нервных корешков и кровеносных сосудов, что вызывает появление различных невралгических проблем и приводит к кислородному голоданию клеток мозга. Последствия синдрома короткой шеи могут проявиться и в ослаблении зрения или ухудшении слуха.
Осложнениями синдрома короткой шеи являются:
- Сколиоз.
- Глухота.
- Офтальмологические проблемы.
- Аномалия развития нижних и верхних конечностей: деформация стопы, отсутствие локтевой кости, развитие дополнительной фаланги и так далее.
- Пороки развития внутренних органов, способные привести и к летальному исходу: порок сердца, патология почек и/или печени.
- Нарушение в работе центральной и периферической нервной системы.
[18], [19], [20], [21], [22], [23], [24], [25]
Диагностика синдром короткой шеи
Врач – неонатолог еще при первом осмотре новорожденного способен предположить наличие аномалии. Диагностика синдрома короткой шеи заключается в проведении и анализе результатов ряда мероприятий:
- Выявление анамнеза заболевания, имеется ли у кого – то из семьи аналогичная аномалия.
- Осмотр невропатологом: наличие искривления шеи, уровень ее подвижности, анализ другой симптоматики.
- Генетическое исследование.
- Возможна консультация генетика, нейрохирурга.
Инструментальная диагностика
Для установления полной клинической картины изменений в организме больного проводится и инструментальная диагностика, которая включает в себя:
- Рентгенографию шейного и верхнего грудного отдела позвоночника в прямом положении.
- Рентгенографию этой же области, но при максимально согнутом состоянии шеи и максимально выгнутом (спондилография).
- УЗИ внутренних органов:
- Сердца – возможен дефект межжелудочковой перегородки.
- Почек – возможно отсутствие одного из парных органов.
- ЭКГ.
[26], [27], [28], [29], [30], [31], [32]
Какие анализы необходимы?
Дифференциальная диагностика
Доктором проводится дифференциальная диагностика аномалии, исключающая заболевания, симптомом которого может быть синдром короткой шеи, но не вкладывающиеся в клиническую картину, результаты проведенных анализов и исследований.
Синдром Клиппеля – Фейля дифференцируется с такими патологиями:
- Сращение двух и более позвонков шеи.
- Анатомически маленький размер позвонков шеи.
- Отсутствие одного и более позвонков шеи.
- Комбинация форм признаков.
[33], [34], [35], [36], [37], [38], [39]
Лечение синдром короткой шеи
Лечением синдрома короткой шеи обычно занимается врач – остеопат. При диагностировании аномалии развития шейных позвонков нехирургические методы терапии малоэффективны, но в комплексное лечение все же входят:
- Для устранения болевого синдрома назначают один из препаратов с анальгезирующими характеристиками.
- Симптоматичное медикаментозное лечение.
- Лечебная физкультура, помогающая улучшить подвижность пораженной области позвоночника и повысить мышечный тонус.
- Массаж.
- Профилактическое или корректирующее ношение специального воротника (воротник Шанца).
- Физиотерапевтические процедуры (электрофорез, парафиновое прогревание).
Но основным и наиболее эффективным методом лечения синдрома короткой шеи является хирургическое вмешательство. В арсенале хирурга имеется методика коррекции аномалии – цервикализация по Бонола.
Суть лечения синдрома короткой шеи – не допустить разрушения шейных позвонков и последующего развития вторичных, порой необратимых, нарушений в организме человека.
Физиотерапевтическое лечение
Назначение физиотерапевтического лечение конечно не избавит больного от синдрома короткой шеи, но поможет улучшить ее подвижность, позволит активизировать кровообращение в данной зоне. Электрофорез оказывает на пораженный участок нервно-рефлекторное и гуморальное действие.
Суть процедуры заключается в проведении в пораженную зону организма при помощи малых электрических токов ионов лекарственного средства, которым пропитываются прокладки электродов. Проникая в каждую клетку, лекарство начинает воздействовать на биохимические процессы, протекающие в организме. В зависимости от фармакологической группы, к которой принадлежит препарат, происходит обезболивание, снятие воспалительного процесса и напряжения в мышцах.
Аппликации из парафина прогревают область шеи, активизируя кровоток, что улучшает метаболизм в структурах головного мозга. Такие компрессы, по назначению врача, можно проводить и в домашних условиях:
- Из клеенки изготовить шаблон для накладывания горячего парафина. Он должен покрывать зону воротника и шеи.
- Прогреть в духовом шкафу противень. Достать и на его поверхности разложить шаблон.
- В емкости на водяной бане подогреть парафин и нанести на приготовленную выкройку. Получившийся парафиновый воротник наложить на шейно – воротниковую зону больного, накрыв сверху шерстяным платком или одеялом.
- Процедура занимает от получаса до часа, в зависимости от рекомендации врача.
Оперативное лечение
Основным и наиболее действенным методом исправления нарушений анатомии шейных позвонков является оперативное лечение синдрома короткой шеи – цервикализация по Бонола.
При проведении данной операции хирургом удаляется I – IV ребра, в ряде случаев и надкостница. Операция проводится под общим наркозом. Специалист выполняет паравертебральный разрез, проходящий в промежутке между внутренним краем лопатки и остистым отростком позвоночника. Со стороны лопатки отсекается ромбовидная и трапециевидная мышца и резецируется I – IV верхнее ребро. Сначала такие действия проводятся с одной стороны позвоночника, затем с другой.
Место оперативного вмешательства на время заживления помещают в гипсовый корсет. По мере заживления его меняют на специальный воротник – головодержатель.
Профилактика
Проведение профилактики синдрома короткой шеи невозможно в силу наследственности патологии. Единственная рекомендация, которую может дать доктор – если в семье имеются близкие, страдающие данным аномалией, – проведение медико-генетического обследования пары, планирующей рождение малыша. Это позволит заранее оценить уровень риска появления на свет ребенка с синдромом Клиппеля – Фейля.
[40], [41], [42], [43], [44], [45], [46]
Прогноз
Если синдром короткой шеи не сопровождается пороками развития внутренних органов, прогноз благоприятен. Если же изменения затронули органы и системы организма, то дальнейшее состояние организма больного зависит от тяжести сопутствующих заболеваний.
[47], [48],
Источник
