Купирование тахикардии при синдроме вольфа паркинсона
Лечение пароксизмальной наджелудочковой тахикардии (ПНЖТ) при синдроме Вольфа-Паркинсона-Уайта. Критерии диагностики
Пароксизмальная наджелудочковая тахикардия при синдроме Вольфа-Паркинсона-Уайта (ВПУ, Wolff-Parkinson-White) – вторая по частоте форма наджелудочковой тахикардии по механизму re-entry. Если проведение во время наджелудочковой тахикардии происходит антероградно через АВ-узел и ретроградно по дополнительному пути, то тахикардия называется ортодромной реципрокной тахикардией.
Эта форма пароксизмальной наджелудочковой тахикардии является “обычной” для синдрома Вольфа-Паркинсона-Уайта; на ЭКГ регистрируются низкие комплексы QRS на фоне тахикардии (160-240 ударов/мин). Неотложные мероприятия по купированию аритмии: выполнение вагусных приемов, использование аденозина, верапамила, дилтиазема, пропранолола и антиаритмических препаратов класса IA.
Применение дигоксина противопоказано, так как он может вызвать укорочение рефрактерного периода дополнительного пути и чрезмерно быстрое проведение через дополнительный пучок во время трепетания предсердий (> 250 ударов/мин), что чревато гемодинамическим коллапсом и фибрилляцией желудочков, или ускорить ритм ортодромной тахикардии.

Если у больного в анамнезе имеются указания на трепетание или фибрилляцию предсердий, то назначения верапамила также следует избегать, так как он может увеличить частоту сокращения желудочков. Антидромные наджелудочковые тахикардии, при которых ретроградное проведение идет по обычному пути, а антероградное — по дополнительному, считаются “необычной” формой. Комплексы QRS при этом широкие и напоминают таковые при полном предвозбуждении на фоне синусового ритма или при предсердной экстрасистолии. Дифференциация от желудочковой тахикардии может быть затруднена.
Внутрисердечное электрофизиологическое исследование позволяет охарактеризовать путь дополнительного проведения и связанные с ним тахиаритмии. Оно рекомендовано пациентам с частыми или плохо переносимыми тахиаритмиями, больным с трепетанием или фибрилляцией предсердий (особенно с антероградным проведением по обходному тракту) в анамнезе и с семейными случаями синдрома Вольф-Паркинсона-Уайта и внезапной смерти.
Методика деструкции дополнительных путей с помощью радиочастотного катетера произвела революцию в лечении пароксизмальных наджелудочковых тахикардий при синдроме ВПУ и сегодня является предпочтительным методом. Внутрисердечное картирование с помощью многоэлектродных катетеров позволяет локализовать дополнительный пучок и затем воздействовать на него энергией радиочастотного излучения, чтобы прервать петлю re-entry и предотвратить рецидив нарушений ритма.
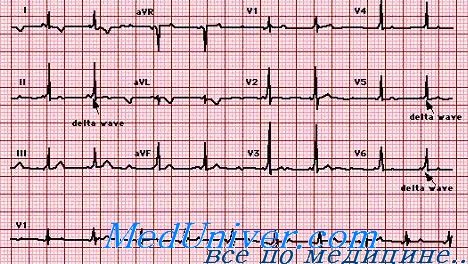
Наджелудочковая тахикардия при синдроме Вольфа-Паркинсона-Уайта
Медикаментозную терапию препаратами класса IС можно проводить временно у больных без структурной патологии сердца, пока они ожидают выполнения деструкции, или у пациентов, которые отказываются от этой процедуры. Препараты класса III также эффективны, но не все из них одобрены для использования по этим показаниям. Порог для назначения амиодарона должен быть достаточно высоким из-за широкого спектра побочных эффектов данного препарата. Хирургическое лечение в настоящее время показано только больным с нарушениями ритма, которые не удалось ликвидировать с помощью катетерной деструкции.
Скрытый Вольф-Паркинсон-Уайт-синдром — это состояние, при котором невозможно антероградное проведение по дополнительному пути. Однако ретроградное проведение по дополнительному пути делает возможным возникновение ортодромных пароксизмальных наджелудочковых тахикардий. В данном случае опасность перехода предсердной фибрилляции в фибрилляцию желудочков низка, да и едва ли существует. Препараты класса 1С, антагонисты кальциевых каналов, бета-адреноблокаторы можно применять у больных с документально зарегистрированными наджелудочковыми тахикардиями. В качестве окончательной, радикальной терапии рекомендуется катетерная деструкция.
Другие наджелудочковые тахикардии с механизмом re-entry. Пароксизмальные наджелудочковые тахикардии (ПНЖТ), возникающие с участием механизма re-entry в синусовом узле или в пределах предсердий, отличаются на ЭКГ от ПНЖТ с АВ-узловым re-entry или синдрома Вольф-Паркинсона-Уайта (ВПУ) наличием зубцов Р, предшествующих комплексам QRS, с нормальными или укороченными интервалами P-R. Нодовентрикулярные дополнительные пути (тракты Махейма) могут вызвать ПНЖТ с широкими комплексами QRS, имеющими вид блокады левой ножки пучка Гиса.
Не существует стандартного эффективного лечения таких ПНЖТ. При данной патологии используются мембраностабилизирующие антиаритмические препараты, бета-адреноблокаторы и антагонисты кальция. В некоторых случаях эффект достигается с помощью радиочастотной деструкции, выполненной посредством катетера. Внутрисердечное электрофизиологическое исследование может потребоваться для подбора оптимальной терапии у отдельных больных.
– Также рекомендуем “Лечение предсердных тахикардий. Критерии диагностики”
Оглавление темы “Аритмии сердца”:
- Бета-адреноблокаторы при хронической сердечной недостаточности (ХСН)
- Имплантируемые сердечные дефибрилляторы (ИСД) и трансплантация сердца при сердечной недостаточности
- Принципы анализа ритма сердца – диагностика аритмий
- Что такое синусовый ритм и синусовая тахикардия на ЭКГ? Диагностика
- Лечение предсердных экстрасистол. Критерии диагностики
- Лечение пароксизмальных наджелудочковых тахикардий (ПНЖТ) с механизмом re-entry. Критерии диагностики
- Лечение пароксизмальной наджелудочковой тахикардии (ПНЖТ) при синдроме Вольфа-Паркинсона-Уайта. Критерии диагностики
- Лечение предсердных тахикардий. Критерии диагностики
- Лечение трепетаний предсердий. Критерии диагностики
- Лечение фибрилляции предсердий. Выбор лекарства
Источник
АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Наджелудочковая тахикардия, как уже было сказано, является наиболее часто встречающимся нарушением ритма сердца (70%) при синдроме WPW. Различают два механизма возникновения АВ-узловой тахикардии: ортодромный и антидромный.
I. Ортодромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Эта форма АВ-узловой тахикардии встречается чаще (90%). Возбуждение сначала распространяется антеградно по АВ-узлу и затем ретроградно по дополнительному пути проведения (пучку Кента).
Направление и последовательность распространения возбуждения таковы: предсердия —> АВ-узел —> желудочки —> пучок Кента —> предсердия. В результате возникает круговое возбуждение.
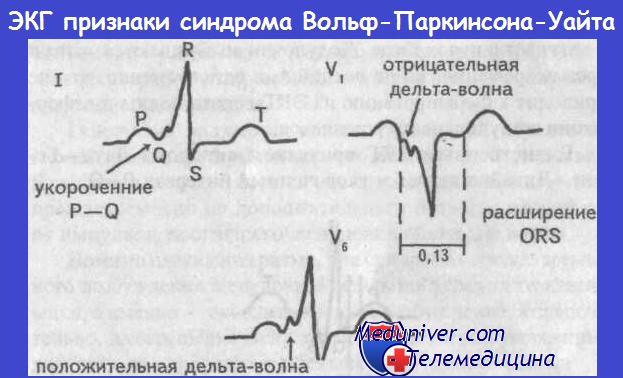
Дельта-волна отсутствует. Узкие комплексы QRS быстро следуют друг за другом; зубец Р вследствие задержки возбуждения предсердий «попадает» на комплекс QRS и потому неразличим или появляется сразу после комплекса QRS, попадая на сегмент ST, что обусловливает феномен RP<PR.
Круговое возбуждение при синдроме Вольфа-Паркинсона-Уайта (WPW) является типичным примером механизма повторного входа волны возбуждения (re-entry).
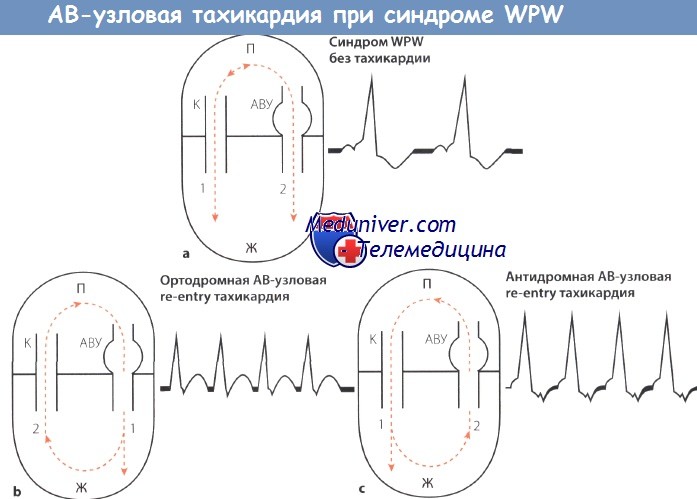
Схема АВ-узловой тахикардии при синдроме WPW.
АВУ – АВ-узел; П – предсердие, Ж -желудочек;
К – пучок Кента (дополнительный пучок проведения);
1,2- последовательность возбуждения; стрелки “вверх-вниз”- направление возбуждения.
II. Антидромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
При другом механизме, который лежит в основе более редкой формы АВ-узловой тахикардии возбуждение распространяется в обратном направлении, т.е. сначала антеградно по дополнительному проводящему пучку (пучку Кента), затем ретроградно через АВ-узел, но только тогда, когда эффективный рефрактерный период пучка Кента оказывается короче, чем АВ-узла.
В этом случае направление и последовательность распространения возбуждения таковы: предсердия —> пучок Кента —> желудочки —> АВ-узел —> предсердия.
В целом появляются уширенные комплексы QRS, напоминающие блокаду ножки ПГ, но с дельта-волной, так что синдром WPW можно диагностировать, несмотря на тахикардию.
Как и при желудочковой тахикардии, зубец Р на ЭКГ в этих случаях трудно идентифицировать. Однако при тщательном анализе кривой его часто можно обнаружить на сегменте ST сразу после зубца S.
Из-за формального сходства эту форму синдрома Вольфа-Паркинсона-Уайта (WPW) ранее называли псевдожелудочковой тахикардией, хотя истинная желудочковая тахикардия при синдроме WPW наблюдается крайне редко.
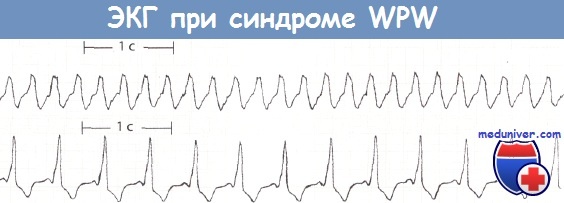
Синдром Вольфа-Паркинсона-Уайта (WPW).
Вверху: пароксизмальная наджелудочковая тахикардия. Антидромная АВ-узловая тахикардия. Частота желудочковых сокращений 155 ударов в минуту. Комплекс QRS уширен и составляет 0,12 с.
Внизу: синусовый ритм при синдроме WPW. Скорость движения бумажной ленты 25 мм/с.
III. Мерцание предсердий при синдроме Вольфа-Паркинсона-Уайта (WPW)
Мерцание предсердий занимает особое место среди нарушений ритма при синдроме WPW и составляет по частоте примерно 20%. При быстрой форме мерцания предсердий (тахиаритмия) существует опасность быстрого распространения возбуждения по дополнительному пути проведения из предсердий в желудочки. Это может привести к уширению комплексов QRS, изменению их конфигурации, напоминающей таковую при блокаде ножек ПГ, и стать причиной развития фибрилляции желудочков и смерти.
При тахиаритмической форме мерцания предсердий назначать препараты наперстянки и верапамил нельзя, так как эти препараты, с одной стороны, замедляют проведение возбуждения, с другой – еще больше укорачивают рефрактерный период пучка Кента, что приводит к облегчению проведения частых импульсов от предсердий к желудочкам.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)

– Также рекомендуем “Признаки гипокалиемии на ЭКГ”
Оглавление темы “Расшифровка ЭКГ (электрокардиограммы)”:
- Расшифровка холтеровского мониторинга электрокардиограммы (ЭКГ)
- Признаки перикардита на ЭКГ
- Признаки миокардита на ЭКГ
- Признаки хронического легочного сердца на ЭКГ
- Признаки ТЭЛА (тромбоэмболии легочной артерии, острого легочного сердца) на ЭКГ
- Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ
- Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В
- АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
- Признаки гипокалиемии на ЭКГ
- Синдром удлиненного интервала QT на ЭКГ
Источник
Комментарии
Опубликовано в журнале:
“Российский кардиологический журнал”
»» № 5’98
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ Олишевко С.В., Быкова Е.К., Мишуровский Э.Э., Масляк Л.И., Шевченко Н.М.
Отделение скорой помощи МСЧ №170, г. Королев
Среди всех случаев пароксизмальных наджелудочковых тахикардий (НЖТ) примерно 90% составляют реципрокные атриовентрикулярные тахикардии (РАВТ). Реципрокная – значит, обусловленная механизмом повторного входа (reentry). Существует два варианта РАВТ:
1. Реципрокная АВ – узловая тахикардия, при которой циркуляция импульса (“повторный вход”) происходит в пределах АВ узла, и
2. РАВТ с участием дополнительного пути проведения, при которой антероградное проведение осуществляется через АВ-узел, а ретроградное – через дополнительный путь. Намного реже, не более, чем в 10% случаев в клинической практике встречаются пароксизмальные предсердные тахикардии, при которых источник находится в миокарде предсердий.
Основным способом диагностики пароксизмальных тахикардий является регистрация ЭКГ. Если комплексы QRS во время тахикардии не изменены /не уширены/ – тахикардия наджелудочковая (рис. 1). Если же комплексы QRS во время тахикардии уширены – тахикардия может быть как наджелудочковой (с блокадой ветвей пучка Гиса), так и желудочковой (рис. З). Признаками желудочковой тахикардии (ЖТ) в этих случаях являются наличие АВ диссоциации и/или проведенных (или “сливных”) комплексов. Если на ЭКГ не заметно АВ-диссоциации и проведенных или сливных комплексов, используют термин “тахикардия с уширенными желудочковыми комплексами” (точно определить локализацию источника тахикардии невозможно). Для уточнения предполагаемой локализации источника тахикардии с уширенными комплексами разработаны дополнительные критерии, основанные на оценке ширины и формы комплексов QRS, однако в неотложных ситуациях, если не ясна локализация источника аритмии, следует считать тахикардию желудочковой. Дополнительные признаки при оказании неотложной помощи не используют.
Рис. 1. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ.
А – ЭКГ во время синусового ритма;
Б – ЭКГ во время пароксизма НЖТ (р1 – ретроградные зубцы Р). Выраженная депрессия сегмента ST в отведениях V3-V6;
В – Купирование НЖТ после в/в введения АТФ (отмечаются частые желудочковые зкстрасистолы и появление признаков преждевременного возбуждения желудочков – ограничено стрелками).
Лечение пароксизмальных тахикардий
В случаях возникновения выраженных нарушений гемодинамики, сопровождающихся клиническими симптомами: резкое падение АД, сердечная астма и отек легких, потеря сознания – необходимо проведение неотложной электрической кардиоверсии. При пароксизмальных НЖТ, как правило, достаточно разряда мощностью 26-50 Дж (2-2,5 кВ), при ЖТ – около 75 Дж. Для обезболивания используют в/в введение реланиума. При более стабильном состоянии основой лечения является применение антиаритмических препаратов. Промежуток между введением препаратов определяется клинической ситуацией и реакцией на предшествующие лечебные мероприятия.
Купирование пароксизмальных РАВТ с применением вагусных воздействий. Наиболее часто используют пробу Вальсальвы (натуживание после вдоха) и массаж сонной артерии. Кроме этих приемов можно использовать так называемый рефлекс ныряния – погружение лица в холодную воду. Эффективность вагусных воздействий при купировании РАВТ достигает 50% (есть сообщения о более высокой эффективности рефлекса ныряния – до 90%).
При отсутствии эффекта от вагусных приемов назначают антиаритмические препараты. Наиболее эффективными являются в/в введение АТФ или верапамила (финоптина). Восстановление синусового ритма отмечается более, чем в 90% случаев, особенно после введения АТФ. Единственным недостатком АТФ является возникновение довольно неприятных субъективных ощущений: нехватки воздуха, покраснения лица, головной боли или ощущения “дурноты”. Но эти явления быстро исчезают – не позже чем через 30 секунд. Эффективность в/в введения кордарона или гилуритмала (аймалина) составляет около 80%, обзидана или новокаинамида – около 50%, дигоксина – менее 50%.
С учетом вышеизложенного, примерную последовательность введения препаратов для купирования пароксизмальных РАВТ можно представить в следующем виде:
1) верапамил (финоптин) – в/в 5-10 мг или АТФ – в/в 10 мг (очень быстро за 1-5 с);
2) новокаинамид – в/в 1 г (или гилуритмал, ритмилен);
3) амиодарон (кордарон) – в/в 300- 460 мг.
Для купирования пароксизмальных РАВТ очень эффективно использование электрокардиостимуляции (в т.ч. с помощью зонда-электрода, введенного в пищевод).
Последовательность введения антиаритмических препаратов для купирования желудочковой тахикардии:
1. лидокаин – в/в 100 мг;
2. новокаинамид – в/в 1 г;
3. амиодарон (кордарон) – в/в 300 – 460 мг.
В случаях регистрации на ЭКГ тахикардии с уширенными желудочковыми комплексами, если определение локализации источника аритмии невозможно, специалисты Американской кардиологической ассоциации предлагают следующую последовательность введения антиаритмических препаратов: лидокаин – аденозин (АТФ) – новокаинамид – амиодарон (кордарон).
Клинические примеры неотложного лечения пароксизмальных тахикардий
1. Больная Н., 40 лет, приступы сердцебиения возникают в течение 8 лет с частотой примерно один раз в 1-2 месяца. Во время приступов на ЭКГ регистрируются НЖТ с частотой 215 в мин. (рис. 1Б), предсердные комплексы (р1) расположены позади желудочковых и хорошо заметны в отведении V1, (сравните с ЭКГ во время синусового ритма). Диагноз: пароксизмальная НЖТ, наиболее вероятно РАВТ с участием дополнительного пути проведения. В отведениях V3-V6 отмечается выраженная горизонтальная депрессия сегмента ST, достигающая 4 мм. Следует подчеркнуть, что во время приступов РАВТ часто регистрируются горизонтальная или косонисходящая депрессия сегмента ST (иногда достигающая 5 мм и более), даже при отсутствии ишемии миокарда.
Приступ НЖТ купирован в/в введением 10 мг АТФ (рис. 1В). В момент купирования отмечается возникновение групповых желудочковых экстрасистол, а перед восстановлением синусового ритма с исходной ЭКГ наблюдается появление признаков преждевременного возбуждения желудочков в четырех комплексах (отмечены стрелками). Уточненный диагноз у больной Н.: Синдром Вольфа-Паркинсона-Уайта (латентное преждевременное возбуждение желудочков), пароксизмальная ортодромная реципрокная АВ тахикардия.
Введение АТФ (также как и введение верапамила) нередко сопровождается возникновением желудочковых экстрасистол. Кроме того, на фоне действия этих двух препаратов у больных с латентным синдромом преждевременного возбуждения желудочков на ЭКГ появляются признаки преждевременной деполяризации: дельта-волна, уширение комплекса QRS и укорочение интервала PR (“Р-дельта”).
2. Больной Л., 34 года. Приступы сердцебиения беспокоят в течение 5 лет с частотой примерно один раз в 2-3 месяца. На рисунке 2 представлен момент купирования приступа после в/в введения 10 мг АТФ. Отмечаются преходящая выраженная синусовая брадикардия (интервал РР достигает 3 с), выскальзывающие комплексы и АВ-блокада с проведением 3:1 и 2:1. Перед восстановлением cинусового ритма регистрируются два предсердных эхо-сокращения (указаны стрелками).
Рис. 2. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ.
В момент купирования регистрируется выраженная синусовая брадикардия, выскальзывающие комплексы, АВ-блокада II степени с проведением 3:1 и 2:1. Перед восстановлением синусового ритма-реципрокные предсердные эхо-сокращения (указаны стрелками, перед эхо-сокращениями отмечается удлинение интервала PR).
Выраженная синусовая брадикардия и АВ-блокада II-III степени довольно часто наблюдаются при купировании НЖТ с помощью АТФ, но, как правило, не вызывают заметных нарушений гемодинамики и быстро исчезают.
3. Больная К., 39 лет, приступы сердцебиения беспокоят около года, возникают примерно один раз в месяц, иногда прекращаются самостоятельно, в остальных случаях купировались в/в введением новокаинамида или верапамила. На ЭКГ во время приступов регистрируется тахикардия с уширенными желудочковыми комплексами с частотой 210-250 в мин. Комплексы QRS изменены по типу блокады левой ножки пучка Гиса, ширина комплексов 0,13 с (рис. 3 и 4). Перед третьим комплексом QRS в 1 отведении регистрируется зубец Р, т.е. имеется АВ-диссоциация. Значит, тахикардия – желудочковая. Однако, врач, оказывающий неотложную помощь, предположил, что это наджелудочковая тахикардия с тахизависимой блокадой левой ножки пучка Гиса и лечебные мероприятия провел по схеме купирования НЖТ.
При проведении пробы Вальсальвы отмечено кратковременное прерывание тахикардии (рис. 3Б). После в/в введения верапамила наблюдался точно такой же эффект, как и при пробе Вальсальвы (рис. 4А). После в/в введения 10 мг АТФ отмечено прерывание тахикардии с возникновением синусовой брадикардии и далеко зашедшей АВ-блокады II степени с последующим быстрым рецидивированием тахикардии (рис. 4Б). Внутривенное введение 1 г новокаинамида не оказало эффекта. Приступ был купирован в/в введением кордарона (450 мг).
В этом случае тахикардия напоминает редкий вариант пароксизмальной желудочковой тахикардии, описанный Lerman с соавт. в 1986 г, который прерывается или купируется вагусными приемами, верапамилом, аденозином и бета-блокаторами.
Pис. 3. Желудочковая тахикардия.
A – ЭКГ во время тахикардии. Перед третьим комплексом QRS в 1 отведении регистрируется зубец Р (АВ-диссоциация);
Б – Кратковременное прерывание тахикардии после пробы Вальсальвы.
Pис. 4. Желудочковая тахикардия.
А – Кратковременное прерывание тахикардии после в/в введения верапамила.
Б – Кратковременное прерывание тахикардии после в/в введения АТФ.
Выраженная синусовая брадикардия, АВ-блокада II степени с проведением 2:1 и 3:1, рецидивирование тахикардии.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
