Лабораторные синдромы при гепатите а
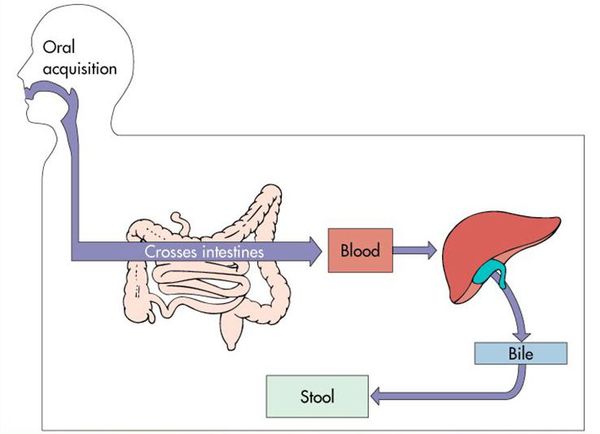
Гепатитом называют группу воспалительных заболеваний печени, которые имеют различную этиологию, проявления, острое или хроническое течение.
В последние годы заболеваемость гепатитами существенно увеличилась. Это объясняется низкими социально-экономическими условиями жизни.
Возрастание количества больных и вирусоносителей связано с ростом инъекционной наркомании, которая является основной причиной распространения вирусных гепатитов с парентеральным путем передачи.
По данным Всемирной организации здравоохранения в мире 2 миллиарда больных вирусными гепатитами из них каждый год 2 миллиона умирает.
Виды гепатитов
Самая распространенная классификация гепатитов – этиологическая. Согласно ей выделяют следующие виды гепатитов:
1. Вирусные, или инфекционные, гепатиты, которые вызываются вирусами:
-
 гепатит А;
гепатит А; - гепатит В;
- гепатит С;
- гепатит D;
- гепатит Е;
- гепатит G.
2. Токсические гепатиты, вызванные из-за воздействия на печень ядов, химикатов, медицинских препаратов, алкоголя:
- алкогольный гепатит;
- медикаментозный гепатит;
- химический гепатит.
3. Инфекционные гепатиты, возникшие на фоне заболеваний вызванных цитомегаловирусной инфекцией, вирусом краснухи, вирусом Эпштейна — Барра, герпетической инфекции, вируса иммунодефицита человека.
4. Гепатиты, которые возникают при лептоспирозе, сифилисе (венерической инфекции) и других бактериальных инфекциях.
5. Аутоиммунные гепатиты, как следствие повреждения печени собственной иммунной системой.
6. Лучевые гепатиты развиваются от облучения организма большими дозами ионизирующего излучения (лучевая терапия онкопатологии, лучевая болезнь).
Как проявляются гепатиты?
Симптомы гепатитов условно можно разделить на печеночные и внепеченочные, а также ранние и поздние.
К печеночным признакам гепатитов перечисляют астеновегетативный синдром, боли в желудке и правом подреберье, тошноту, отрыжку, болезнь желтуху, повышенную кровоточивость, увеличение печени и/или селезенки.

Внепеченочные признаки гепатитов – это различные высыпания на коже, капиляриты, телеангиэктазии, покраснение ладоней, «малиновый» язык, нарушения со стороны половых желез, щитовидной железы и надпочечников, хроническая печеночная энцефалопатия, зуд кожи, гематомы на коже, частые носовые кровотечения, кровоточивость десен, варикозное расширение вен пищевода и прямой кишки.
Ранние симптомы гепатитов не всегда удается заметить.
Интересно! Некоторые вирусные гепатиты, например, такие как В и С, могут длительное время протекать бессимптомно, и манифестировать тяжелой формой или осложнениями.
Поэтому важно как можно раньше обратиться к врачу для уточнения диагноза и своевременного лечения.
Симптомы гепатитов на ранних стадиях заболевания неспецифичные и связанны с воздействием на организм вируса и его токсинов, а именно: утомляемость, снижение работоспособности, боли в мышцах, головные боли, снижение аппетита, повышение температуры и т. д.
Поздние симптомы гепатита – это в основном признаки осложнений заболевания, таких как цирроз, печеночная недостаточность, рак и других.
Клинико-лабораторные синдромы у больных на гепатиты
Диагноз гепатита основывается на клинической картине, лабораторных изменениях в биохимическом анализе крови и наличии вируса или антител к нему. Во время обследования больных на гепатит можно столкнуться со следующими клинико-лабораторными синдромами:
- синдром цитолиза;
- холестатический синдром;
- синдром имунно-воспалительных изменений;
- синдром печеночно-клеточной недостаточности;
- синдром фульминантной печеночной недостаточности;
- синдром печеночной энцефалопатии;
- синдром портальной гипертензии;
- отечный синдром;
- гепаторенальный синдром.
Характеристика клинико-лабораторных синдромов при гепатитах
Предлагаю рассмотреть более подробно каждый из синдромов.
Синдром цитолиза
Повреждение гепатитов возникает вследствие воздействия на печень вирусов, токсинов, собственных антител и других патогенных агентов. Синдром цитолиза характеризуется некротическими и дистрофическими изменениями гепатоцитов. Этот симптомокомплекс проявляется такими признаками:
-
 желтухой;
желтухой; - потемнение мочи (моча цвета темного пива);
- обесцвечиванием кала;
- лихорадкой;
- увеличением печени (гепатомегалия);
- увеличением селезенки (спленомегалия);
- дискомфортом, тяжестью и болезненными ощущениями в правом подреберье, которые нарастают во время физических нагрузок;
- увеличением активности и изменением количества печеночных трансаминаз и ферментов – аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), глутамилтранспептидазы и лактатдегидрогеназы;
- повышением количества общего билирубина, прямого и/или непрямого билирубина в крови.
Холестатический синдром
Для холестатического синдрома свойственно нарушение образования и оттока желчи в двенадцатиперстную кишку по внутрипеченочным желчевыводящим протокам.
Холестаз может быть как острым, так и хроническим. По механизму образования его разделяют на функциональный и механический (обтурационный). Для гепатитов характерный функциональный, или необструктивный, холестаз.
Основные признаки холестаза:

- образование ксантом и ксантелазм на кожных покровах;
- пожелтение кожи и слизистых оболочек;
- потемнение мочи;
- обесцвечивание кала;
- боли в правом подреберье, которая усиливается во время или после приема пищи;
- кровоточивость из-за недостатка синтеза витамина К, который принимает участие в процессе свертывания крови;
- недостаточность выработки ретинола (витамин А) в виде ухудшения ночного зрения;
- нейропатия периферических нервов;
- сухость и зуд кожи;
- повышение количества билирубина за счет прямой фракции, желчных кислот, холестерина, липопротеидов, фосфолипидов, триглицеридов, щелочной фосфатазы;
- изменения в коагулограмме: повышение международного нормализованного отношения (МНО), увеличение количества антитромбина III и гаптоглобина;
- снижение содержания в крови кальция и жирорастворимых витаминов (А, Д, К и Е).
Синдром имунно-воспалительных изменений
Синдром иммуновоспалительных изменений является больше лабораторным, нежели клиническим. В крови повышается уровень гаммаглобулинов, появляются антитела к ДНК и митохондриям гепатоцитов, гладкомышечным волокнам, а также нарушается клеточный иммунитет.
Синдром печеночно-клеточной недостаточности
Синдром печеночно-клеточной недостаточности возникает вследствие нарушения синтетической и дезинтоксикационной функций печени.
Основные признаки печеночно-клеточной недостаточности:
- снижением количества протеинов крови (альбуминов, протромбина, проконвертина);
- уменьшение содержания в сыворотке крови холестерина, фосфолипидов, липопротеидов;
- положительная Тимоловая Сулемовая пробы;
- положительные функциональные пробы (бромсульфалеиновая, аитипириновая, аммиачная, феноловая).

Синдром фульминантной печеночной недостаточности
При фульминантной печеночной недостаточности происходит внезапное развитие энцефалопатии, вазопареза и коагулопатии. Фульминантаная печеночная недостаточность проявляется резкой тошнотой, рвотой и общей слабостью, желтухой, учащенным сердцебиением, снижением артериального давления, глубоким частым дыханием, повышением температуры тела, нарушением сознания.
Важно! К сожалению, не всегда удается помочь больным с фульминантной печеночной недостаточностью, так как развивается печеночная кома, которая заканчивается отеком головного мозга и смертью.
Синдром печеночной энцефалопатии
Печеночной энцефалопатией называют симптомокомплекс, который возникает из-за метаболической дисфункции, и проявляется нарушением поведения, сознания и нервно-дыхательными расстройствами.
У больных наблюдаются такие симптомы печеночной энцефалопатии:
- нарушение координации движений;
- заторможенность или раздражительность;
- апатия, потеря интереса к родным;
- нарушения дефекации и мочеиспускания;
- нарушение речи;
- печеночный запах изо рта (запах разлагающейся печени);
- хлопающий тремор;
- сопор, ступор;
- судороги;
- кома;
Синдром портальной гипертензии
Синдром портальной гипертензии является причиной повышенного венозного давления в системе воротной вены.
Симптомы портальной гипертензии при гепатите:

- тошнота;
- неустойчивость стула;
- метеоризм;
- боли в верхних отделах живота;
- чувство тяжести в желудке после еды;
- увеличение селезенки;
- патологическое накопление жидкости в брюшной полости (асцит);
- расширение и деформация вен пищевода и прямой кишки;
- расширение и деформация подкожных вен передней брюшной стенки (симптом «голова медузы»);
- нарушение свертываемости крови, кровоточивость;
Отечный синдром
Отеки – это патологическое накопление жидкости в тканях, брюшной, плевральной или других полостях, которое приводит к структурным и функциональным нарушениям органов.
При гепатите отеки возникают на поздних стадиях заболевания на фоне портальной гипертензии. Кроме накопления жидкости в брюшной полости, отекают нижние конечности, в тяжелых случаях отек может иметь диффузный характер (анасарка).
Гепаторенальный синдром
Гепаторенальный синдром – это одновременное нарушение функций печени и почек, которое проявляется такими признаками:

- асцитом;
- желтухой;
- признаками печеночной недостаточности;
- кровотечениями из расширенных вен пищевода, желудка или прямой кишки;
- общей слабостью;
- постоянным чувством усталости, даже после отдыха;
- извращением вкуса;
- олигоурией (суточный диурез не больше 500 мл);
- утолщение дистальных фаланг пальцев рук («барабанные палочки»);
- округлые плоские ногти («часовые стекла»);
- покраснение ладоней;
- желтушные склеры;
- «сосудистые» звездочки или паучки на коже;
- ксантелазмы;
- увеличение печени и селезенки;
- увеличение грудных желез у мужчин.
Симптомы вирусных гепатитов
Самые распространенные виды гепатитов – вирусные. Симптомы гепатита вирусной этиологии зависят от типа вируса, течения заболевания, вирусной нагрузки и состояния иммунной системы организма.
Симптомы гепатита А
Гепатит А – это воспалительное заболевание печени с фекально-оральным механизмом передачи, которое вызывает вирус гепатита А.
Заболевание имеет острое течение и никогда не переходит в хроническую форму.

Инкубационный период длится в среднем 14-30 дней. Основные признаки гепатита А:
- общая слабость;
- быстрая утомляемость;
- снижение или отсутствие аппетита;
- лихорадка, озноб, повышенное потоотделение.
- пожелтение склер, слизистой языка, кожи;
- кожный зуд;
- сухость кожи;
- потемнение мочи;
- ахоличный (обесцвеченный) кал;
- тяжесть и болезненность в правом подреберье;
- тошнота, рвота, метеоризм, запор, тяжесть в эпигастрии;
- боли в мышцах (миалгия).
Период выздоровления наступает через месяц после появления первых признаков болезни.
Симптомы гепатита В
Гепатит В – это вирусное воспаление печени с парентеральным механизмом передачи, которое часто имеет острое или хроническое течение и осложняется печеночной недостаточностью.

Заболевание имеет длительный инкубационный период от 30 до 180 дней, по окончанию которого возникают первые признаки гепатита В. Гепатит В может проявиться такими симптомами:
- быстрой утомляемостью;
- снижением или потерей аппетита;
- болями в мышцах и суставах;
- чувством дискомфорта в правом подреберье;
- тошнотой;
- пожелтением кожи и слизистых оболочек (существует безжелтушная форма гепатита В);
- потемнением мочи (моча цвета темного пива);
- обесцвечиванием кала.
Симптомы гепатита С
Гепатит С – это заболевание печени с длительным скрытым течением, которое вызывается вирусом гепатита С, часто переходящие в цирроз и рак.
Гепатит С, или «ласковый убийца», в большинстве случае выявляется при обследовании больного по поводу других заболеваний.
К общим признакам гепатита С можно перечислить общую слабость, быструю утомляемость, астению, увеличение печени и селезенки.
Поздние признаки гепатита С, такие как желтуха, асцит, печеночная недостаточность, чаще возникают после развития цирроза или гепатоцеллюлярной карциномы.
На основании вышесказанного, можно сделать выводы, что гепатит – это коварное заболевание, которое длительное время существует без каких-либо признаков или проявляется симптомами, общими для заболеваний вирусной этиологии.
При всех гепатитах в крови повышается активность печеночных ферментов и количество билирубина. Идентификация возбудителей проводится при помощи полимеразной цепной реакции и иммуноферментного анализа, которые позволяют определить наличие вируса в крови и антител к нему.
Важно! Если вы обнаружили у себя хотя бы несколько признаков гепатита, то немедленно обратитесь к врачу для тщательного обследования. Своевременно начатое лечение – это залог вашего выздоровления.
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 16 октября 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.
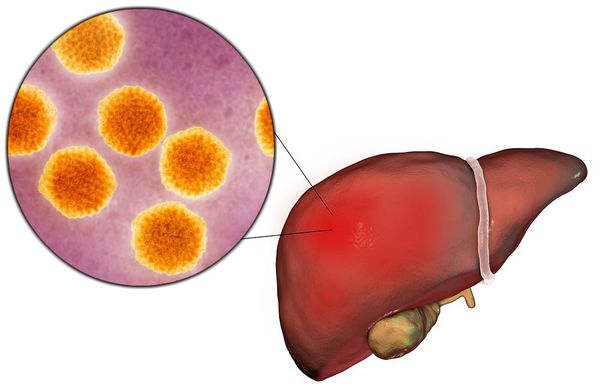
Этиология
царство — вирусы
подцарство — РНК-содержащие
род — энтеровирусы
семейство — пикорнавирусы (Picornaviridae)
подкласс — Hepatovirus
вид — вирус гепатита А (HAV)
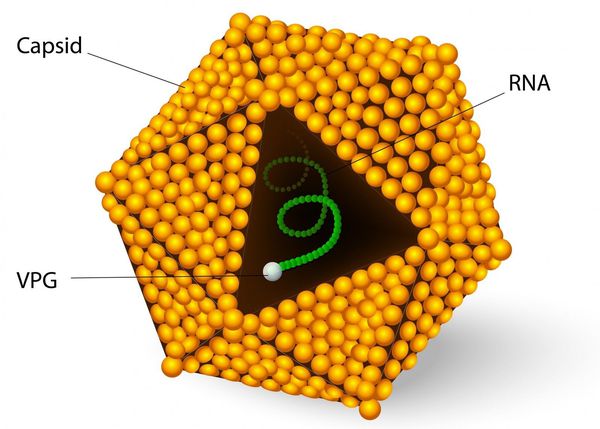
Диаметр вириона составляет 28-30 нм. Является РНК-вирусом. Содержит специфические белки капсида, протеазы P2, Р3 и РНК-полимеразу. Существует единственный серотип и несколько генотипов вируса.
Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни.[1][2][4]
Эпидемиология
Источник инфекции — живой человек (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить).
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный.[1][3][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
- гриппоподобный — быстрое повышение температуры тела до 38-39°C, слабость, разбитость, озноб, головная боль диффузной (разлитой) локализации, миалгии и артралгии (боль в мышцах и суставах), насморк, сухой кашель, утрата желания курить;
- диспепсический — потеря аппетита, возникновение боли, тяжесть и дискомфорт в правом подреберье, позывы к тошноте, рвота, неустойчивый стул;
- астеновегетативный — постепенно развивается слабость, раздражительность, сонливость, головные боли нечёткой локализации и головокружения, температурная реакция слабо выражена;
- смешанный вариант.
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.
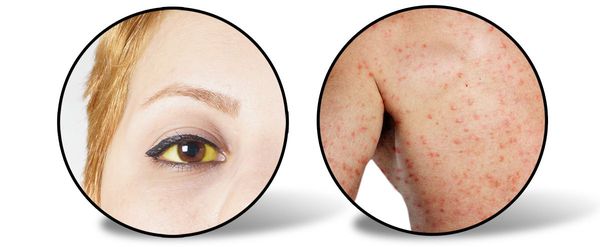
При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
При типичном циклическом течении — после периода желтухи (разгара заболевания) — наступает период реконвалесценции (выздоровления): общее состояние нормализуется, стираются признаки нарушения пигментного обмена, возникает «пигментный криз» — уменьшение желтушности кожи и слизистых оболочек, осветление мочи и потемнение кала. Выявляется чёткая тенденция к нормализации патологически изменённых лабораторных показателей, в основном печёночных аминотрансфераз, билирубина и протромбина.
При редком фульминатном течении (за несколько часов или суток) появляется острая печёночная энцефалопатия (синдром острой печёночной недостаточности — уменьшение размеров печени, печёночный запах изо рта, неадекватное поведение, положительные пробы письма и счёта, рвота «кофейной гущей», резкое повышение уровня АЛТ и АСТ), быстро развивается кома и смерть.[1][2][4]
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.
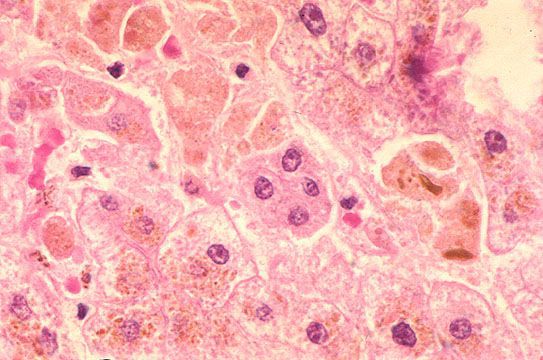
В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного.[2][3][4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы.[2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);
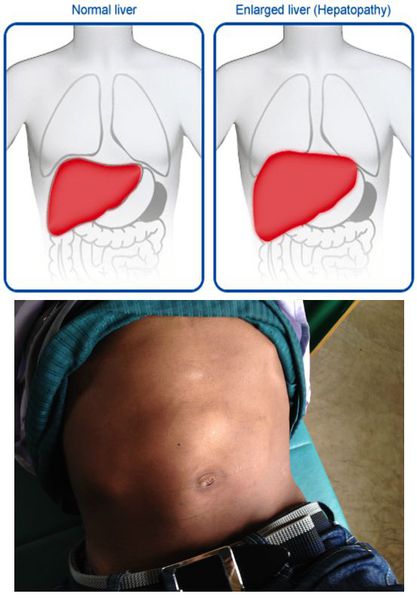
- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье).[1][5]
Диагностика гепатита А
К методам лабораторной диагностики относятся:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период:
- грипп;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период:
- лептоспироз;
- псевдотуберкулёз;
- инфекционный мононуклеоз;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.)[1][2][3][4]
Лечение гепатита А
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Формы, начиная со среднетяжёлой, должны лечится в инфекционном отделении больницы под контролем медицинского персонала.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Показана диета № 5 по Певзнеру (механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя).
Этиотропная терапия (направленная на устранение причины заболевания) не разработана. В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.
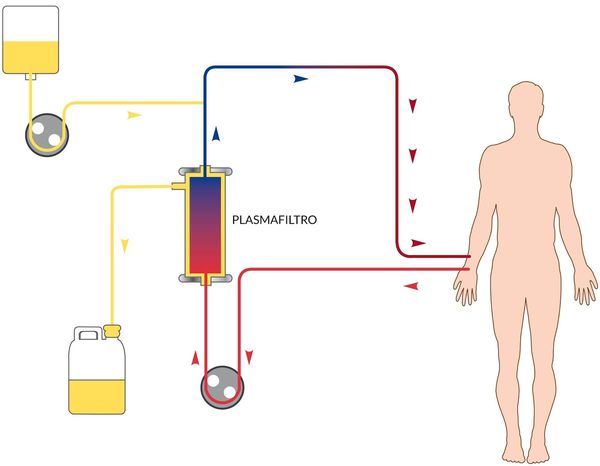
Выписка больных происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц.[2][3][6]
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Существуют неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- соблюдение правил личной гигиены (необходимо регулярно мыть руки);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания.
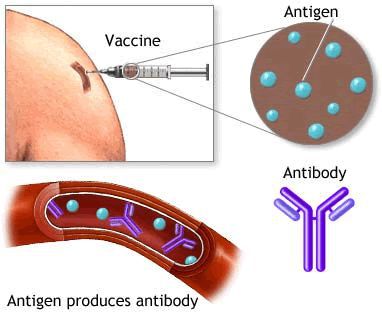
Группы лиц, которым в первую очередь показана вакцинация против гепатита А:
- лица, упортебляющие наркотики;
- путешественники в жаркие страны;
- гомосексуалисты;
- люди, имеющие болезни печени (включая вирусные гепатиты В и С);
- работники декретированных служб и производств (воспитатели, учителя, работники системы водоканализационного хозяйства и пищевой отрасли).[1][3][6]
Источник
