Лечение синдрома бартера в германии


Синдром Барттера – это генетически обусловленная тубулопатия, проявляющаяся выраженными нарушениями электролитного обмена (гипокалиемией), кислотно-щелочного равновесия (метаболическим алкалозом), гиповолемией, компенсаторной гиперплазией юкстагломерулярного (околоклубочкового) аппарата почек и вторичным гиперальдостеронизмом. Диагностируется по клинической симптоматике: полиурии, отставании в психомоторном развитии, гипотонии мышц, а также лабораторным показателям крови и мочи. Лечение заключается в заместительной терапии препаратами калия, натрия и магния, приеме калийсберегающих диуретиков, ингибиторов синтеза простагландинов и АПФ.
Общие сведения
Синдром Барттера в клинической урологии представляет собой редкую генную мутацию – дефект петли Генле, наследуемую по аутосомно-рецессивному типу и проявляющуюся, как правило, уже в детском возрасте. Неспособность почечных нефронов задерживать калий приводит к хронической потере его с мочой и уменьшению объема циркулирующей крови при нормальном или пониженном АД. В зависимости от вида пораженных генов различают: неонатальный синдром Барттера 1 и 2 типов, классический синдром Барттера, синдром Гительмана. Также встречается приобретенный синдром псевдо-Барттера, характеризующийся сходными проявлениями, но не сопровождающийся патологией почечных канальцев.

Синдром Барттера
Причины
Причиной синдрома Барттера считают нарушение транспортной функции почечных канальцев, проявляющееся снижением реабсорбции ионов Cl (и, соответственно, Na) клетками восходящего отдела петли Генле. Это приводит к гиповолемии, избытку натрия и воды в дистальной части нефрона, усилению секреции ионов K и натрий-калиевого обмена. Гипокалиемия стимулирует, в свою очередь, образование простагландинов Е2 и I2, приводящее к усилению секреции ренина и ангиотензина II.
Хроническая гиперренинемия способствует развитию гиперплазии юкстагломерулярного аппарата почек и повышенной продукции альдостерона надпочечниками. Ангиотензин II и альдостерон вызывают увеличение уровня почечного калликреина с дальнейшим повышением содержания брадикинина плазмы крови. Альдостерон приводит к усилению выведения калия почками. Калликреин (брадикинин) и простагландины блокируют вазопрессорный эффект ангиотензина II, поддерживая нормальную величину артериального давления.
Синдром псевдо-Барттера может быть вызван продолжительным приемом диуретиков, длительной хлордефицитной диетой, периодически возникающей рвотой, чрезмерным приемом слабительных, муковисцидозом.
Симптомы
Синдром Барттера проявляется сразу после рождения или в раннем детском возрасте. Его клиническая картина обусловлена имеющимся хроническим дефицитом калия. Наблюдается полиурия и, как следствие, эксикоз (обезвоживание), поражение мышечной системы (слабость скелетных мышц, сердечной мышцы, гладкой мускулатуры, вялый псевдопаралич, судороги), отставание ребенка в умственном и физическом развитии, поражение нервной системы (парестезии и ригидность конечностей) при отсутствии артериальной гипертензии (нормальном или сниженном АД).
Неонатальный вариант патологии манифестирует в период внутриутробного развития плода многоводием, часто сопровождается преждевременными родами и имеет тяжелое течение. У недоношенных новорожденных наблюдается плохой аппетит, сонливость, быстрая потеря веса, задержка психомоторного развития, мышечная гипотония, нарушения зрения и слуха, гипертермия.
Классический тип синдрома проявляется в раннем детском возрасте (после 1 года жизни) задержкой роста и развития ребенка, полиурией, склонностью к дегидратации, рвотой, запорами, полидипсией. Синдром Гительмана выявляется примерно с 6-летнего возраста или позднее; характеризуется мышечной слабостью, утомляемостью, случаями возвратной тетании и имеет более доброкачественное течение.
При синдроме псевдо-Барттера развиваются аналогичные симптомы, обусловленные гипокалиемическим метаболическим алкалозом; данная патология часто встречается у молодых девушек, использующих для похудания диуретики и строго ограниченную диету.
Диагностика
Диагноз синдрома Барттера обычно устанавливается детским урологом по клинической симптоматике – сочетанию полиурии с мышечной гипотонией. К лабораторно-диагностическим критериям можно отнести низкую концентрацию ионов K, Cl, Na, Mg в сыворотке крови и их повышенное содержание в моче, гиперкальциурию, гиперфосфатемию, а также значительный уровень ренина и альдостерона плазмы крови, усиленную экскрецию простагландинов и калликреина с мочой, отсутствие артериальной гипертензии.
Неонатальный тип синдрома на первой неделе жизни можно определить по наличию метаболического алкалоза с гипокалиемией, низкому удельному весу мочи, содержащей большое количество ионов K, Na, Cl, Ca, высокому уровню простагландинов в крови и моче, большой активности ренина и альдостерона в крови.
При классическом варианте течения выявляют гипокалиемический метаболический алкалоз с повышенным или нормальным содержанием кальция, не нарушенную способность концентрировать мочу. В случае синдрома Гительмана обнаруживается резко выраженная гипомагниемия и гипокальциурия. По этим показателям синдром Барттера диагностируется при исключении приема диуретиков и слабительных средств, потерь калия и хлоридов через ЖКТ.
В редких случаях возможно выполнение биопсии почки, которая позволяет выявить гиперплазию околоклубочкового аппарата. Патологию следует дифференцировать от хронической рвоты, злоупотребления мочегонными препаратами, состояний, связанных с дефицитом магния, изолированного гиперальдостеронизма, хронической надпочечниковой недостаточности.
Лечение синдрома Барттера
Традиционное лечение различных типов синдрома включает заместительную и медикаментозную терапию. Необходимо обеспечение достаточного поступления калия и хлорида натрия с пищей, дополнительный прием препаратов калия. В лечении неонатального вида патологии сразу же после рождения ребенка начинают экстренную интенсивную заместительную терапию с помощью инфузий солевых растворов (NaCl, KCl). Для уменьшения потери калия организмом назначают калийсберегающие диуретики (спиронолактон, триамтерен, амилорид).
Необходим прием ингибиторов синтеза простагландинов (НПВС: индометацина, аспирина) и ингибиторов АПФ (каптоприла), снижающих секрецию ренина и альдостерона. У недоношенных младенцев из-за побочного действия индометацина его применение необходимо отстрочить до достижения детьми 4-6 недельного возраста. Коррекцию гипомагниемии при синдроме Гительмана проводят препаратами магния. Для лечения синдрома псевдо-Барттера необходимо устранить первопричину заболевания.
Прогноз и профилактика
Ранняя диагностика и адекватное лечение классического синдрома Барттера позволяет уменьшить тяжесть проявлений, отставание в умственном и физическом развитии. При неонатальном типе заболевания в отсутствии своевременного лечения возможна гибель ребенка из-за тяжелых электролитных нарушений и дегидратации организма. При тяжелом и долгом клиническом течении заболевания часто развивается нефрокальциноз, который может привести к хронической почечной недостаточности. Профилактика не разработана.
Источник
Диагностика болезни Бехтерева в Германии
После поступления пациента в немецкие клиники высококвалифицированные специалисты проводят опрос жалоб, анамнеза жизни и заболевания, а также общий осмотр больного. У пациентов с болезнью Бехтерева возникают специфические клинические изменения осанки, которые являются патогномоничными для этого патологического процесса.
Немецкие специалисты уже после общего осмотра могут поставить правильный диагноз. Если у лечащего врача возникают какие-то сомнения, пациенту назначают дополнительные консультации узких специалистов. Большое значение немецкие врачи придают дифференциальной диагностике и возможным другим патологическим процессам.
Как правило, в немецких клиниках назначаются следующие лабораторные и инструментальные методы диагностики болезни Бехтерева:
- Общий анализ крови с лейкоцитарной формулой и общий анализ мочи;
- Биохимическое исследование крови (билирубин, трансаминазы, креатинин, мочевина, щелочная фосфатаза, общий белок и т.д.);
- Рентгенологическое исследование органов грудной клетки;
- УЗИ органов брюшной полости и забрюшинного пространства;
- Рентгенологическое исследование пораженных отделов позвоночника – является эффективным методом диагностики болезни Бехтерева II-III клинических стадий;
- МРТ – современный метод визуализации, который позволяет выявить анкилозирующий спондилоартроз на ранних стадиях (даже до возникновения первых клинических симптомов). В клиниках Германии всем пациентам с заболеваниями опорно-двигательной системы назначается магнитно-резонансная томография. Именно поэтому в немецких клиниках болезнь Бехтерева выявляется на ранних стадиях.
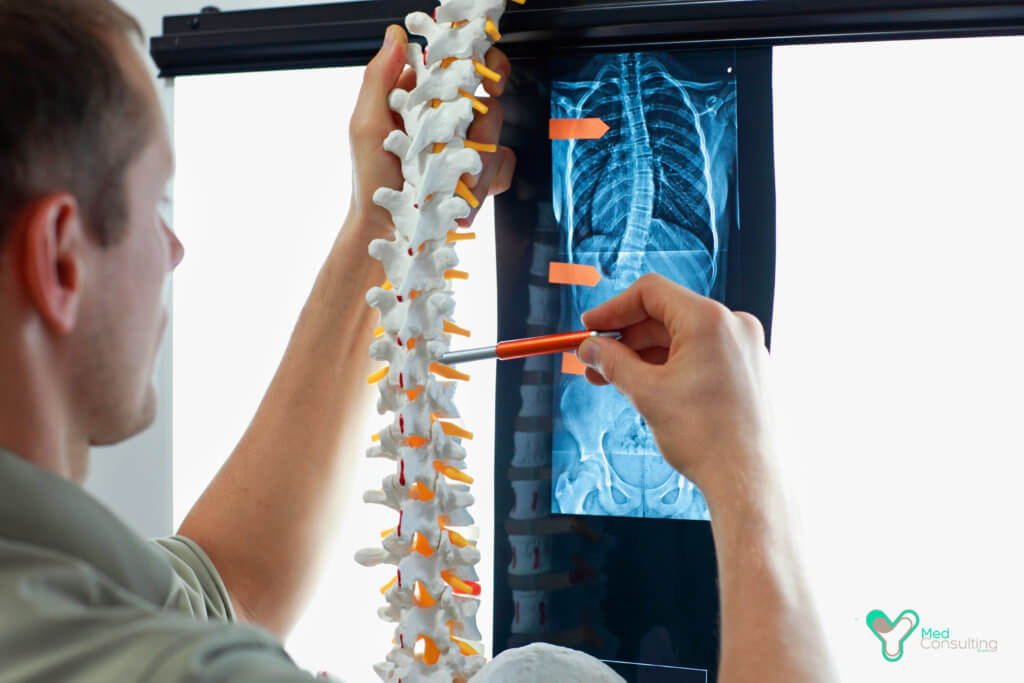
Рентгенологическое исследование позвоночника
Лечение болезни Бехтерева в Германии
Болезнь Бехтерева – это хроническое прогрессирующее заболевание, эффективного способа излечения которого на сегодняшний день не существует. Очень важно диагностировать анкилозирующий спондилоартрит на ранних стадиях и назначить пациенту необходимую базисную терапию, которая предупреждает прогрессирование патологического процесса.
В немецких клиниках используются медикаментозные, физиотерапевтические и хирургические методы лечения болезни Бехтерева. Как правило, терапию начинают с небольших доз противовоспалительных средств и, по мере необходимости, дополняют другими фармакологическими препаратами, а также методами лечения.
Консервативное лечение болезни Бехтерева
Основной целью медикаментозной терапии анкилозирующего спондилоартрита является снятие болевого синдрома, предупреждение анкилозов межпозвоночных суставов и прогрессирования патологического процесса. Для этого пациенту назначаются следующие группы препаратов:
- Пиразолиновые противовоспалительные средства (бутадион, реопирин). Эти препараты обладают выраженным противоотечным, противовоспалительным действием. Однако при длительном их применении часто возникают побочные действия (изменения показателей крови, тошнота, рвота). Поэтому немецкие специалисты назначают эти средства курсами;
- Нестероидные противовоспалительные препараты – являются менее эффективными при анкилозирующем спондилоартрите. Назначаются пациентам в период ремиссии заболевания;
- Внутрисуставное введение глюкокортикостероидов (блокады) проводится пациентам с выраженной степенью активности патологического процесса;
- Системное применение глюкокортикостероидов назначается больным с тяжелым клиническим течением болезни Бехтерева, с частыми обострениями, которые плохо поддаются лечению обычными противовоспалительными средствами;
- Иммуносупрессивная терапия необходима всем пациентам с генерализированными формами анкилозирующего спондилоартрита, которые протекают с лихорадкой, повышением СОЕ и острофазовых показателей воспалительного процесса.
При назначении нестероидных противовоспалительных средств и стероидов немецкие специалисты всегда проводят фармакологическую профилактику, с целью избежания возникновения множественных побочных эффектов и осложнений лечения.
Физиотерапевтические методы лечения болезни Бехтерева
В немецких клиниках функционируют высокоспециализированные реабилитационные отделения, где каждому пациенту подбирают наиболее эффективное лечение. Лечащий врач объясняет о необходимости применения лечебной физкультуры, которой пациент может заниматься и в домашних условиях. Любые другие методы физиотерапии должны использоваться исключительно в период ремиссии патологического процесса, и только для закрепления клинического эффекта от лечения.
Хирургическое лечение болезни Бехтерева в Германии
Как правило, оперативное вмешательство проводят в случаях, когда у пациента уже возникли осложнения, вызванные основным заболеванием (анкилозой межпозвоночных суставов). Немецкие специалисты проводят протезирование суставов, после чего полностью восстанавливается подвижность пораженного отдела позвоночника.
В немецких клиниках используются только современные и эффективные методы лечения болезни Бехтерева.
Высококвалифицированные специалисты подбирают каждому пациенту индивидуальную схему терапии. Именно поэтому ежегодно тысячи пациентов обращаются за медицинской помощью в немецкие клиники.
Источник
Выезд на лечение в Германию сейчас возможен!
Оформляем срочные медицинские визы для въезда в Германию!
Обращайтесь, мы знаем все про доступные авиарейсы по всему миру!
Синдром Гийена-Барре – это комплекс чувствительных, двигательных и вегетативных расстройств, возникающий вследствие аутоиммунной реакции организма. Эта патология протекает остро. Без срочной госпитализации больного и предоставления ему неотложной медицинской помощи синдром Гийена-Барре нередко заканчивается смертью. После перенесенного заболевания у человека могут сохраняться функциональные нарушения, что ведет к инвалидности.
На портале Booking Health представлены 48 немецких клиник по лечению синдрома Гийена-Барре
Показать все клиники
Диагностика синдрома Гийена-Барре
Синдром Гийена-Барре диагностируется на основании неврологического обследования пациента. Основные критерии:
- Мышечная слабость прогрессирует на двух и более конечностях
- Сухожильные рефлексы отсутствуют
Дополнительные критерии диагноза:
- Нарастание мышечной слабости
- Нарушения чувствительности
- Нет абсолютной симметричности двигательных нарушений
- Парез мимических мышц
- Наличие вегетативных нарушений
- Отсутствие лихорадки
Люмбальная пункция. В ликворе наблюдается повышение концентрации белка, но обычно не ранее чем через неделю после начала заболевания. Концентрация лейкоцитов в спинномозговой жидкости редко превышает 10/мкл.
Электромиография. Один из основных методов диагностики. Основан на регистрации электрической активности скелетных мышц.
МРТ. Не позволяет обнаружить синдром Гийена-Барре, но помогает в дифференциальной диагностике. Используется в сомнительных случаях, для поиска других возможных причин двигательных, чувствительных и вегетативных расстройств.
Вспомогательные методы диагностики:
- Спирометрия (оценка функции внешнего дыхания) – для определения целесообразности использования искусственной вентиляции легких
- ЭКГ – при стойких нарушениях сердечного ритма может потребоваться установка временного кардиостимулятора
- Серологические исследования – направлены на выявление инфекций, которые могли стать пусковым механизмом в развитии синдрома Гийена-Барре
Рекомендуемые клиники для диагностики синдрома Гийена-Барре в Германии:
Университетская клиника Шарите Берлин
16642
Подробнее
Показать все программы диагностики
Лечение синдрома Гийена-Барре
При синдроме Гийена-Барре применяется консервативное лечение, неотложные реанимационные мероприятия, а также реабилитация с целью восстановления пациента после лечения.
Консервативная терапия направлена на:
- Купирование аутоиммунного воспалительного процесса
- Поддержание жизнедеятельности организма больного
- Устранение или уменьшение основных симптомов
Для уменьшения выраженности аутоиммунного процесса используется внутривенное введение иммуноглобулина G или плазмаферез. Эти методики показаны при наличии двигательных расстройств 4 или 5 степени.
Для поддержания жизнедеятельности больного может потребоваться:
- Искусственная вентиляция легких. Обычно используется в течение нескольких дней или недель, редко – свыше 1 месяца. Если применяется более 10 дней, требует трахеотомии (трубка, через которую поступает кислород, вставляется непосредственно в трахею через разрез на шее).
- Установление искусственного водителя ритма. Необходимо при выраженной брадиаритмии, когда присутствует риск недостаточности кровообращения.
- Установление гастростомы. При бульбарных расстройствах, когда больной не может самостоятельно питаться, пищу приходится вводить непосредственно в желудок.
Симптоматическая терапия включает использование препаратов для внутривенной инфузии, снижения артериального давления, контроль частоты пульса. Боль купируется обезболивающими препаратами. Бактериальные инфекционные осложнения лечатся антибиотиками и другими препаратами, в зависимости от конкретной клинической ситуации.
Рекомендуемые клиники для лечения синдрома Гийена-Барре в Германии:
Бета-Клиник Бонн
Диагностика и консервативное лечение синдрома Гийена-Барре
11560
Университетская клиника Шарите Берлин
Диагностика и консервативное лечение синдрома Гийена-Барре
16935
Показать все программы лечения
Реабилитация при синдроме Гийена-Барре
После выписки из стационара пациенту требуется реабилитация для восстановления всех нарушенных двигательных функций. Еще на госпитальном этапе лечения в прогрессивных клиниках Европы начинают использовать массаж, физиотерапию, иглорефлексотерапию и другие реабилитационные мероприятия. После выписки требуется лечебная физкультура, физиопроцедуры, санаторно-курортное лечение. Терапевтические мероприятия, предполагающие нагревание определенных участков тела, противопоказаны.
Реабилитация включает постоянную медикаментозную поддержку. Обязательно проводится консультирование пациента по изменениям в образе жизни, которые ему необходимы с учетом сложившейся ситуации.
В Германии реабилитационные программы рассчитаны на срок от 2 недель. Но при необходимости они могут продолжаться значительно дольше. В этой стране пациенту предоставляется качественный уход, проживание в комфортабельных номерах и индивидуально подобранное питание.
Программы реабилитации в Германии демонстрируют одни из самых лучших в мире результатов. Здесь успешно восстанавливает трудоспособность и отличное самочувствие большинство пациентов. Они остаются физически активными, возвращаются к полноценной социальной и семейной жизни.
Рекомендуемые клиники для прохождения неврологической реабилитации в Германии:
Показать все программы реабилитации
Автор: Доктор Надежда Иванисова
Что входит в стоимость услуг
Стоимость лечения данного заболевания в Университетских клиниках Германии Вы можете узнать здесь. Оставьте заявку, и мы предоставим бесплатную консультацию врача и займемся организацией всего процесса лечения.
Сюда входит:
- Оформление приглашения на лечение для быстрого получения медицинской визы
- Запись на прием в удобное для Вас время
- Предварительная организация комплексного обследования и обсуждения плана лечения
- Предоставление трансфера из аэропота в клинику и обратно в аэропорт
- Предоставление услуг переводчика и личного медицинского координатора
- При необходимости – помощь в организации дальнейшего хирургического лечения
- Предоставление медицинской страховки от осложнений лечения с суммой покрытия 200 000 евро
- Подготовка и перевод медицинских выписок и рекомендаций из клиники
- Помощь в последующем общении с Вашим лечащим врачом, включая консультации по повторным рентгеновским снимкам через уникальную систему медицинского документооборота E-doc
Источник
