Лимфаденопатия генерализованная код мкб
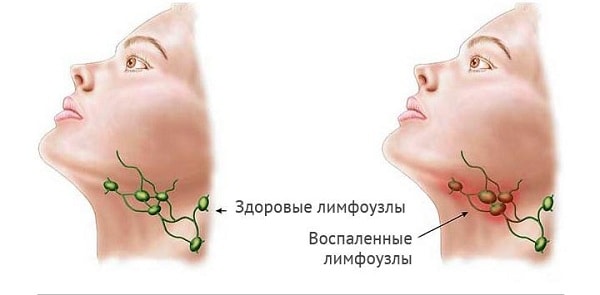
Симптомы шейного лимфаденита и его лечение
Код по МКБ-10: L04.0
а) Симптомы и клиника шейного лимфаденита у детей и взрослых. Для острой шейной лимфаденопатии характерно появление болезненной припухлости в области пораженных лимфатических узлов. Локализация лимфаденопатии зависит от локализации первичного очага инфекции. При недостаточно энергичном лечении или особенно высокой вирулентности возбудителей появляется флуктуация.
Возможен прорыв абсцедировавшего лимфатического узла через кожу. При первичной лимфаденопагии, связанной с ВИЧ-инфекцией, острой стадии, проявляющейся гриппоподобным синдромом в сочетании с зудящей кожной сыпью и генерализованным лимфаденитом, предшествует инкубационный период длительностью 1-3 нед.
б) Причины и механизмы развития. Первый пик заболеваемости приходится на возраст до 10 лет; лимфаденопатия в таких случаях бывает связана с носоглоточной инфекцией. Наиболее часто высевают стрептококки. Из других возбудителей следует отметить также вирус краснухи, цитомегаловирус, вирус Эпштейна-Барр, ВИЧ и микобактерии.
Второй пик заболеваемости приходится на возраст 50-70 лет. У этой категории больных лимфаденит часто бывает вызван воспалительным процессом, сопутствующим злокачественной опухоли.
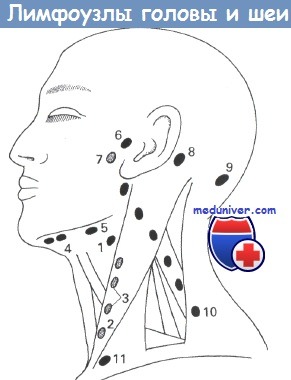
Лимфатические узлы головы и шеи:
(1) Двубрюшно-яремные. (2) Яремно-лопаточно-подъязычные. (3) Глубокие шейные.
(4) Подподбородочные. (5) Поднижнечелюстные. (6) Предушные.
(7) Околоушной железы. (8) Заушные. (9) Затылочные.
(10) Заднего треугольника шеи. (11) Надключичные.
При диагностике острого шейного лимфаденита следует тщательно исследовать область головы и шеи больного для обнаружения первичной инфекции.
P.S. После разрешения воспалительного процесса в первичном очаге инфекции увеличение шейных лимфатических узлов может сохраниться.
в) Диагностика. Первичный очаг инфекции следует искать в той области шеи, которая дренируется пораженными лимфатическими узлами. Лимфатические узлы могут быть болезненными, возможно появление флуктуации. При возникновении сомнений в диагнозе следует вскрыть размягченный лимфатический узел и выполнить биопсию.
г) Дифференциальный диагноз. В круг дифференцируемых заболеваний входят метастазы в лимфатические узлы, лимфогранулематоз и неходжкинская лимфома, воспаление щитоязычного протока при бранхиогенной кисте (боковая киста шеи), туберкулезная лимфаденопатия, токсоплазмоз и СПИД.
Увеличение шейных лимфатических узлов, которое сохраняется более 4 нед., следует дифференцировать со злокачественной опухолью, в частности злокачественной лимфомой и метастазами рака.
Выбор методов исследования при хронической шейной лимфаденопатии зависит от факторов риска, возраста больного, специфических и неспецифических симптомов и анамнеза заболевания.
Клиническое обследование включает пальпацию, УЗИ в В-режиме, которое позволяет уточнить локализацию пораженных лимфатических узлов и определить их размеры. Для дифференцирования специфических форм лимфаденопатии выполняют серологическое исследование. Хирургическое иссечение лимфатического узла обеспечивает возможность наиболее точной диагностики, но может быть выполнено лишь после полного обследования и исключения первичной опухоли дыхательных путей.
д) Лечение шейного лимфаденита. Назначают антибиотики широкого спектра действия. При формировании абсцесса необходимы разрез и дренирование. Аспирация содержимого абсцесса недостаточна для излечения. После разреза и санации полости абсцесса рану можно ушить, но обязательно оставить дренаж. Гной отправляют на бактериологическое исследование, а ткань, если ее иссекают, исследуют гистологически.
P.S. Острый шейный лимфаденит после лечения первичного гнойного очага разрешается. Иногда сохраняется уплотнение пораженного лимфатического узла. При казеозном некрозе центральной части лимфатических узлов после стихания острого воспаления следует исключить туберкулез, инфицированную бранхиогенную кисту и распавшуюся опухоль лимфатических узлов, болезнь кошачьих царапин и туляремию. В таких случаях лимфатический узел следует иссечь и отправить на гистологическое исследование.
Видео техники пальпации лимфатических узлов
– Также рекомендуем “Симптомы лимфаденопатии при туберкулезе и ее лечение”
Оглавление темы “Болезни шеи”:
- Симптомы шейного лимфаденита и его лечение
- Симптомы лимфаденопатии при туберкулезе и ее лечение
- Симптомы лимфаденопатии при саркоидозе и ее лечение
- Симптомы лимфаденопатии при болезни кошачьих царапин и туляремии
- Симптомы лимфаденопатии при токсоплазмозе и ее лечение
- Симптомы лимфаденопатии при болезни Лайма и ее лечение
- Симптомы шейного синдрома и его лечение
- Симптомы травмы шеи и ее лечение
- Симптомы кисты шеи (щитоязычного протока) и ее лечение
- Симптомы бокового свища шеи (бранхиогенного свища) и его лечение
Источник
Лимфаденопатия – состояние, при котором увеличиваются размеры, количество или консистенция лимфатических узлов. В 25% случаев отмечается изменение лимфоузлов 2 и более анатомических областей – генерализованная лимфоаденопатия.
Сам термин может оказаться предварительным диагнозом, который требует более детального рассмотрения для точного определения, или же выступить в качестве главного симптома недуга. Поэтому на выраженные симптомы обязательно нужно обратить внимание и пройти полную диагностику организма.
Также:
- вероятнее всего это серьезные инфекции, аутоиммунные заболевания, метастазы;
- необходимо специальное обследование;
- редко при опухолях, чаще при лейкемии, лимфоме, метастазах.
В организме человека более 600 лимфоузлов, поэтому патологический процесс может развиться практически в любой системе человеческого организма.
Но наиболее часто поражения диагностируются в следующих местах:
- брюшная полость;
- молочные железы;
- область средостения;
- паховая область;
- легкие;
- подчелюстная область;
- область подмышек;
- шея.
Каждый из этих типов патологии свидетельствует о фоновом заболевании.
Нередко это онкологический недуг.
Установить точные причины образования такого патологического процесса можно только после полной диагностики.
Код МКБ:
- R59 – увеличение лимфатических узлов
- R59.0 – локализованное увеличение лимфатических узлов.
- R59.1 – генерализованное увеличение лимфатических узлов (кроме лимфоаденопатии при ВИЧ).
- R59.9 – неуточненное увеличение лимфатических узлов.
Эти коды используются редко, так как любая лимфоаденопатия требует уточнения и определения причины изменения лимфоузлов.
D36.0 – Доброкачественное новообразование лимфатическихузлов;
D47.9 – Новообразование неопределенного или неизвестногохарактера лимфоидной, кроветворной и родственных им тканейнеуточненное;
D76 – Отдельные болезни, протекающие с вовлечениемлимфоретикулярной ткани и ретикулогистиоцитарной системы;
D86.1 – Саркоидоз лимфатических узлов;
I88.1 – Хронический лимфаденит, кроме брызжеечного;
С96 – Другие и неуточненные злокачественные новообразованиялимфоидной, кроветворной и родственных им тканей.
Причины генерализованной лимфоаденопатии
Генерализованная лимфаденопатия считается наиболее сложной формой заболевания. В отличие от локальной, которая затрагивает только одну группу лимфоузлов, генерализованная лимфаденопатия может поражать любую область человеческого организма.
Генерализованная лимфаденопатия имеет следующую этиологию:
- вирусные инфекции (инфекционный мононуклеоз, герпес, цитомегаловирус, ВИЧ);
- паразиты (токсоплазмоз, лейшманиоз);
- бактерии (бруцеллез, болезнь “кошачьей царапины” (бартоленез), туберкулез);
- опухоли (лимфома, лейкемия, метастазы);
- аллергическое заболевание;
- аутоиммунные процессы (системная красная волчанка, дерматомиозит, ревматоидный артрит);
- иммунодефициты;
- болезни накопления (нарушения обмена веществ);
- болезнь Кавасаки;
- острые воспалительные недуги.
Если увеличение лимфатических узлов наблюдается при хроническом инфекционном недуге, то подразумевается персистирующая генерализованная лимфаденопатия.
Лекарственные препараты, применение которых может вызвать увеличение лимфатических узлов(в контексте иммунной реакции-гиперчувствительности).
- Антиметаболит – Аллопуринол.
- Антигипертензивные препараты – Атенолол, Каптоприл, Гидралазин.
- Противосудорожные препараты – Карбамазепин, Фенитоин, Примидон.
- Антибиотические препараты – Пенициллин, Цефалоспорины, Сульфаниламиды.
- Противомалярийные препараты – Хинин, Пириметамин
- НПВС и противоревматические препараты – Сулиндак, препараты золота.
Сопутствующие симптомы
Кроме патологического изменения лимфоузлов, можно наблюдать дополнительные симптомы.
Характер их проявления зависит от того, что послужило причиной развития такой патологии:
- высыпания на коже;
- повышенная температура;
- усиленное потоотделение (особенно ночью);
- приступы лихорадки;
- увеличение спленомегалия и гепатомегалия;
- резкая потеря веса, без видимых на то причин.
В большинстве случаев увеличение лимфоузлов является маркером других сложных заболеваний.
Клинические проявления:
- Увеличение селезенки – инфекционный мононуклеоз, лимфатические опухоли, острые и хронические лейкозы, ревматоидный артрит, системная красная волчанка, хронический гепатит с системным проявлениями саркоидоз
- Сепсис, кожные проявления – инфекционный мононуклеоз, цитомегаловирусная инфекция, ревматоидный артрит, системная красная волчанка, саркоидоз, лимфатические опухоли, сывороточная болезнь, риккетсиозы, боррелиоз, туляремия, ВИЧ-инфекция, сифилис, лейшманиоз.
- Увеит, хориоретинит, конъюнктивит – саркоидоз, токсоплазмоз, болезнь кошачьей царапины, туляремия, герпесвирусные инфекции, сифилис.
- Поражение легких и плевры – саркоидоз, туберкулез, рак легкого, системная красная волчанка, герпесвирусные инфекции, лимфатические опухоли, острые и хронические лейкозы.
- Суставной синдром – ревматоидный артрит, системная красная волчанка, саркоидоз, сывороточная болезнь, хронический вирусный гепатит, ВИЧ-инфекция, бруцеллез, иерсиниоз.
- Лихорадка, резистентная к антибиотикам – инфекционный мононуклеоз, лимфатические опухоли, ревматоидный артрит, системная красная волчанка, сепсис (включая бактериальный эндокардит), ВИЧ-инфекция, туберкулез, лейшманиоз.
Вирусные инфекции, паразиты и бактерии
Чаще всего генерализованное увеличение/изменение лимфатических узлов наболюдается:
- при инфекционном мононуклеозе;
- Herpes simplex — герпес простой или пузырьковый лишай известен человечеству с античных времен, а название «герпес» имеет греческое происхождение – «ползти», «подкрадываться», что полностью соответствует клиническим проявлениям заболеваний, вызванных вирусом простого герпеса;
- цитомегаловирусной инфекции;
- ВИЧ-.
+ Симптомы ри вирусных инфекциях:
- лихорадка;
- фарингит;
- пятнисто-папулезная сыпь;
- гепатоспленомегалия (увеличение печени/селезени);
- гепатит;
- стоматит.
Клинические проявления при паразитозах и бактериальных инфекциях:
- токсоплазмоз – бессимптомно, сбор анамнеза, иногда боли в мышцах, лихорадка;
- лейшманиоз – гепатосплеомегалия, анемия, повышение температуры;
- бруцеллез – рецидивирующая (волнообразная) лихорадка, головная боль, гепатоспленомегалия (в 50% случаев), факторы риска (контакт с зараженными бруцеллезом животными или с продуктами животного происхождения, содержащими инфекцию, они тоже впоследствии заболевают), эндемичная зона;
- бартонелла (болезнь “кошачьей царапины”) – покраснение в области царапины, лихорадка, недомогание;
- туберкулез – потеря веса, ночной пот, повышение температуры, кашель, неврологические и кардиальные симптомы, сыпь.
Опухоли, метастазы
- Лимфома – потеря веса, лихорадка, слабость, ночной пот, зуд кожи.
- Лейкемия – интоксикация, анемия, геморрагический синдром, гепатоспленомегалия.
- Метастазы – симптомы зависят от локализации первичной опухоли.
Диагностика
Диагностические методы зависят от локализации патологии – нужно не только поставить точный диагноз, но и выявить причину прогрессирования патологического процесса.
Обязательные обследования:
- Общий анализкрови с подсчетом лейкоцитарной формулы.
- Общий анализ мочи.
- Развернутый биохимический анализ крови (общий белок, альбумины, электрофорез глобулинов, билирубинобщий и его фракции, активность аминотрансфераз, щелочнойфосфатазы, γ –глютамилтранспептидазы, мочевина, креатинин, холестерин, триглицериды, глюкоза).
- Анализ кровина ВИЧ, сифилис, маркеры вирусных гепатитов В и С, ПЦР диагностика вирусных инфекций.
- А также дополнительные обследования для уточнения диагноза:
- серологическая и молекулярная диагностика герпесвирусной инфекции (антитела и ДНК цитомегаловируса, вирусаЭпштейна-Барр, вируса простого герпеса 1,2;
- серологическая диагностика токсоплазмоза, бартонеллеза (болезнь кошачьей царапины), бруцеллеза, риккетсиозов, боррелиоза и др.инфекционных заболеваний;
- проба Манту, количественный ИФА на противотуберкулезные антитела;
- специфическая диагностика системной красной волчанки и ревматоидного артрита;
- иммунохимическое исследование белков сыворотки крови и концентрированной мочи.
Инструментальная диагностика:
- Ультразвуковое исследование лимфатических узлов.
- Компьютерная томография с контрастированием или МРТ органов грудной клетки, брюшной полости и забрюшинного пространства, и малого таза.
УЗИ позволяет отличить лимфатический узел от других образований, дополнительное цветовое допплеровское картирование показывает варианты кровотока, т.е. васкуляризацию лимфатического узла и позволяет отличить свежий процесс в лимфатическом узле от перенесенного в прошлом и оставившего только склеротические изменения, а иногда позволяет с высокой вероятностью подозревать опухолевый процесс и оценить активность остаточного опухолевого образования.
КТ и МРТ имеет преимущество перед УЗИ в тех случаях, когда необходимо оценить состояние лимфатических узлов в недоступной для ультразвука локализации например ретроперитонеальных и средостенных лимфатических узлов.
Рекомендуется направить пациента на консультацию к гематологу или в специализированное гематологическое учреждение в следующих случаях:
- любая необъяснимая лимфаденопатия длительностью более 2-х месяцев;
- лимфаденопатия с наличием выраженных симптомов интоксикации при отсутствии клинических признаков инфекционного заболевания;
- лимфаденопатия с увеличением печени и селезенки;
- лимфаденопатия с изменениями показателей периферической крови;
- в случаях с отсутствием эффекта от эмпирической антибактериальной терапии.
Источник
Лимфаденопатия может быть симптомом множества заболеваний – как инфекционных, так и опухолевых. Поэтому первостепенное значение имеет дифференциальная диагностика ЛАП.
Вопросы диагностики увеличения лимфоузлов и кода патологии по МКБ-10 становятся особенно актуальными в связи с тенденцией к росту этого заболевания.
Лимфаденопатия, код МКБ-10 данного заболевания, принципы диагностики и лечения – тема данной статьи.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Лимфаденопатией называется увеличение лимфатических узлов любого происхождения. Это один из наиболее распространенных клинических симптомов, требующих проведения дифференциальной диагностики.
Происхождение и механизмы развития данной патологии зависят от ее причины.
В настоящее время существует следующая классификация лимфаденопатии:
- По природе увеличения лимфатических узлов – опухолевые и неопухолевые формы.
- По распространенности процесса – локальная и генерализованная форма.
- По продолжительности – непродолжительная (менее 2 месяцев) и затяжная форма (2 месяца и более).
- По характеру течения – острая, хроническая и рецидивирующая форма.
Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией, сводная таблица в Системе Консилиум.
Лимфаденопатия: код в МКБ 10
В своей повседневной деятельности практикующие врачи очень часто встречаются с патологиями, которые сопровождаются увеличением лимфоузлов.
Сегодня используются следующие коды лимфаденопатии в МКБ-10:
- R59.0 – локальная ЛАП;
- R59.1 – генерализованная ЛАП (без дополнительных уточнений);
- R59.9 – случаи достоверно не установленной причины увеличения лимфоузлов на этапе предварительной диагностики (также для выделения ведущего симптома заболевания).
После проведения дифференциальной диагностики указывается основная нозологическая форма, к примеру:
- А38 – скарлатина;
- В27 – инфекционный мононуклеоз;
- В58 – токсоплазмоз;
- С81 – лимфома Ходжкина, и др.

Полностью коды лимфаденопатии по МКБ-10 приведены в файле в начале статьи.
УЗИ позволяет отличить лимфатический узел от других образований. Вся клиническая рекомендация – в Системе Консилиум.
Диагностика
Сбор анамнеза и жалоб включает в себя уточнение:
- Распространенности патологического процесса (локальная, генерализованная форма);
- Наличия В-симптомов (резкое похудение, потливость, повышение температуры до субфебрильных цифр).
- Наличия боли.
- Локальные изменения кожи;
- Времени возникновения ЛАП и факторов, которые этому предшествовали (инфекции, контакт с животными, поездки в местности, эндемичные по каким-либо инфекционным заболеваниям, использование медикаментов и др.).
- Динамики жалоб (рост лимфоузлов, возникновения или усиление боли с течением времени).
- Рода занятий пациента, его профессии и образа жизни.

Осмотр включает в себя:
- измерение роста и веса;
- фиксирование температуры тела;
- оценка состояния кожи и слизистых (оттенок, патологические образования, сыпь, следы от укусов насекомых и кошачьих царапин, наличие тату, имплантов, воспалительных изменений);
- прощупывание периферических лимфоузлов с целью уточнения размера, расположения, плотности, спаянности с окружающими тканями, болезненности, цвета кожи над увеличенным лимфоузлом);
- оценка опорно-двигательного аппарата пациента (костей, суставов);
- увеличения печени и/или селезенки;
- наличие симптомов расстройства функций сердца, сосудов, легких, печени, эндокринной системы.
Консультации каких специалистов обязательно должен получить пациент с лимфаденопатией, смотрите в Системе Консилиум.
Лимфаденопатия (код по МКБ-10 – R59) на шее часто могут быть приняты за следующие патологии:
- Кисты.
- Заболевания слюнных желез.
- Извитость, аневризмы сонных артерий (при ощупывании ощущается пульсирование).
- Последствия миозита или травм грудиноключично-сосцевидной мышцы (оссификация или склерозирование и уплотнение ее части).
- «Шейные ребра» – редко встречающаяся аномалия ортопедического характера.
- Уплотнение соединительной клетчатки в области затылочных бугров.
- Доброкачественные опухоли из жировой ткани.
За увеличенные лимфоузлы в области подмышек часто могут быть приняты добавочные дольки молочной железы, воспаление потовых желез или привычный вывих плечевого сустава.
Лабораторные исследования включают:
- ОАК с определением лейкоформулы;
- ОАМ;
- биохимическое исследование крови (общий белок, билирубин, печеночные ферменты, глюкоза, мочевина, креатинин и др.);
- исследование крови на ВИЧ, сифилис, вирусные гепатиты В, С.
Дополнительно по показаниям больному может быть назначена диагностика:
- вируса герпеса (1 и 2 типов, цитомегаловируса, вируса Эпштейна-Барр);
- токсоплазмоза, бартонеллеза, бруцеллеза, риккетсиозов, боррелиоза и других инфекций;
- аутоиммунных патологий – СКВ, ревматоидного артрита.
Также выполняется проба Манту и ИФА на антитела к туберкулезу, а также иммунохимическое исследование белков сыворотки крови и концентрированной мочи.
Методы инструментальной диагностики ЛАП:
- УЗ-исследование лимфатических узлов.
- КТ или МРТ внутренних органов.
- Цветовое допплеровское картирование.
Лечение
Лечение определяется установленным диагнозом, поэтому единого стандарта терапии ЛАП не разработано.
Консервативное лечение назначается, если доказана неопухолевая природа увеличения лимфоузлов. Если в области поражения есть очаг инфекции, проводится антибиотикотерапия.
Если же явный инфекционный очаг отсутствует, показанием к эмпирической антибиотикотерапии является сочетание следующих признаков:
- увеличение боковых шейных лимфоузлов воспалительной природы;
- возраст до 30 лет;
- недавно перенесенная острая инфекция ВДП;
- негативные результаты исследований на самые частые вероятные возбудители;
- отсутствие симптомов острой стадии воспаления (повышение СОЭ, С-реактивного белка и др,).
При каких показаниях нужно использовать пункцию лимфатического узла, смотрите в Системе Консилиум.
При обнаружении лимфаденопатий (код по МКБ – R59) неопухолевого характера рекомендуются профилактические меры, направленные на устранение факторов, являющихся причиной ее развития:
- Профилактические прививки;
- Исключение контактов с домашними животными;
- Изъятие из рациона продуктов животного происхождения без предварительной тщательной тепловой обработки;
- Соблюдение эпидемических правил перед визитами в другие регионы и государства;
- Режимы личной гигиены.
Больные с неопухолевой ЛАП должны посещать врача каждые 3 месяца с момента установления диагноза.
При абсцедирующих лимфаденитах больным показана физиотерапия. При наличии ЛАП невыясненного происхождения методы физиотерапевтического лечения, наоборот, не рекомендуется.
Смотреть список литературы
Источник
