Лимфангиома код мкб 10
Рубрика МКБ-10: D18.1
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D18 Гемангиома и лимфангиома любой локализации
Определение и общие сведения[править]
Лимфангиома
Лимфангиома – доброкачественная опухоль врожденного характера, состоящая из множества тонкостенных кист разных размеров, являющихся формой атипично развитых лимфатических сосудов.
Эпидемиология
Лимфангиомы обнаруживают значительно реже, чем гемангиомы, и составляют 10-12% всех доброкачественных образований у детей. Лимфангиома может занимать любую локализацию, но наиболее часто встречается в области шеи. Лимфангиомы могут локализоваться и в подмышечной области, в брюшной полости и ретроперитонеально, на конечностях; наиболее редкая, но сложная для лечения локализация – область средостения.
Классификация
Выделяют простые, кавернозные и кистозные лимфангиомы:
▪ простая лимфангиома представляет собой разрастание лимфатических сосудов ограниченных участков кожи и подкожной клетчатки;
▪ кавернозная лимфангиома представлена неравномерно наполненными лимфой полостями, образованными из соединительнотканной губчатой основы, содержащей гладкие мышечные волокна, эластический каркас и мелкие лимфатические сосуды, выстланные эпителием;
▪ кистозная лимфангиома может состоять из одной или множества кист разной величины, которые могут сообщаться между собой; внутренняя поверхность кист выстлана эндотелием, а стенки содержат плотную соединительную ткань.
Этиология и патогенез[править]
Клинические проявления[править]
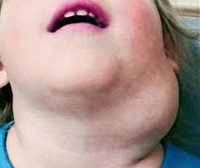
Для лимфангиом характерна локализация в области скопления регионарных лимфатических узлов: в подмышечной области, на шее, щеках, губах, языке, в паховой области, реже – в области корня брыжейки, забрюшинном пространстве, средостении. Растут лимфангиомы относительно медленно, обычно синхронно с ростом ребенка, но иногда резко увеличиваются независимо от возраста.
Простая лимфангиома – утолщение кожи, слегка бугристое, нерезко очерченное, как правило, с небольшой подкожной частью. Иногда на коже обнаруживают разрастание элементов лимфангиомы в виде небольших узелков.
Кавернозную лимфангиому определяют по наличию припухлости, нерезким очертаниям, мягкой консистенции. Часто ощущается флюктуация. Кожа может быть спаяна с образованием, но не изменена или мало изменена. При надавливании опухоль может сжиматься, затем медленно наполняться вновь. При пальпации опухоль не смещается, характеризуется медленным увеличением в размерах.
Кистозная лимфангиома – эластическое образование, покрытое растянутой кожей, которая не изменена. Отмечают флюктуацию. При пальпации определяются множественные кисты разных размеров. Как правило, эти образования расположены на шее, но могут уходить в средостение (“симптом песочных часов”).
Лимфангиома любой локализации: Диагностика[править]
Диагностика лимфангиомы не вызывает затруднений по характерной клинической картине.
При локализации лимфангиомы в области шеи следует выполнить рентгенологическое исследование для выявления распространения патологического образования в средостение. Кистозная лимфангиома медленно растет, но при своем росте может сдавливать сосуды, нервы, трахею, пищевод, что иногда требует экстренных оперативных вмешательств. Очень информативна МРТ. Этот метод позволяет более точно уточнить анатомическое взаимоотношение опухоли с окружающими тканями, расположение сосудов и нервов.
Дифференциальный диагноз[править]
Лимфангиома любой локализации: Лечение[править]
Лечение заключается в иссечении лимфангиомы в пределах здоровых тканей. Полное удаление лимфангиом не всегда возможно из-за спаянности с окружающими тканями. В этих случаях применяют электрокоагуляцию оставшейся части опухоли.
Профилактика[править]
Прочее[править]
Кистозная гигрома
Синонимы: влажная опухоль, макроцистная лимфатическая мальформация
Кистозная гигрома – киста, заполненная жидкостью, образующаяся в результате обструкции в лимфатической системе. Кистозная гигрома может быть обнаружена у плода в ходе УЗИ (кистозная гигрома плода), при рождении (врожденная форма) у новорожденного в виде большого мягкого образования, покрытого кожей или она может не проявляться долгие годы. Кистозная гигрома чаще всего расположена в области шеи, головы, в подмышечной области или груди, но может быть на любом участке тела.
Около 50% случаев кистозной гигромы плода обусловлены хромосомными аномалиями такими как синдром Тернера, синдром Дауна, синдром Нунан и синдром Каучока-Вапнера-Курца (летальная кистозная гигрома шеи – расщепление неба). Изолированная кистозная гигрома может наследоваться как аутосомно-рецессивное расстройство. У взрослых они могут возникнуть в результате отсроченной пролиферации врожденных или приобретенных лимфоидных остатков после травмы или респираторных инфекций.
Предпочтительным методом лечением является хирургическое удаление опухоли. Другие виды терапии могут включают в себя торакоцентез или парацентез, лазерную хирургию и лучевую терапию.
Субдуральная гигрома
Определение и общие сведения
Субдуральная гигрома – это скопление спинномозговой жидкости в субдуральном пространстве. Во многих случаях является последствием травмы головы, тогда ее называют травматической субдуральной гигромой.
Как правило локализуется вдоль супратенториальных выпуклостей мозга, в задней черепной ямке, как правило, обнаруживается редко.
Этиология и патогенез
Причины возникновения:
- идиопатическая: в педиатрии;
- травма: вторичная по отношению к разрыву в паутинной оболочки;
- после хирургического вмешательства: эвакуация гематомы, дренаж желудочков;
- спонтанная внутричерепная гипотония.
Клинические проявления
Возможны головная боль, спутанность, умеренная лихорадка, сонливость
Диагностика
КТ, МРТ
Дифференциальный диагноз
Хроническая субдуральная гематома (может потребоваться проведение МРТ, поскольку картина КТ может быть идентична), атрофия и инволюционные изменения с расширением субарахноидального пространства.
Лечение
Дренаж субдуральной жидкости, нейрохирургическая декомпрессия.
Почечная лимфангиэктазия
Синонимы: почечная лимфангиома
Почечная лимфангиэктазия очень редкая доброкачественная аномалия лимфатической системы, характеризуюется дилатацией паранефральных, тазовых и внутрипочечных лимфатических сосудов.
Почечная лимфангиэктазия может обнаруживаться у детей и взрослых обоих полов, наблюдаются односторонние и двусторонние случаи патологии. Этиология неизвестна.
Клинические признаки и симптомы неспецифические (гематурия, боль в боку или в животе), диагноз основывается на результатах УЗИ, КТ и МРТ.
Почечная лимфангиэктазия часто неправильно диагносцируется как поликистоз почек. Патология может быть причиной гипертонии и почечной недостаточности у недиагностированных пациентов.
Источники (ссылки)[править]
Акушерство [Электронный ресурс] : национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. – 2-е изд., перераб. и доп. – М. : ГЭОТАР-Медиа, 2015. – (Серия “Национальные руководства”). – https://www.rosmedlib.ru/book/ISBN9785970433652.html
https://rarediseases.info.nih.gov
J Clin Diagn Res. 2016 Sep; 10(9): TD01–TD02.
Nephrourol Mon. 2015 Jan; 7(1): e21736.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Лимфангиома – это доброкачественная опухоль, в основе которой обычно лежит врожденная аномалия лимфатической системы. Очаги поражения могут возникать на любом участке тела, выглядят как мягкотканные образования с бугристой поверхностью красно-бурой или синюшной окраски. Мальформация часто протекает бессимптомно, являясь косметической проблемой, но, достигая больших размеров, дает начало опасным состояниям. Основу диагностики составляет клиническое обследование, подтвержденное инструментальными методами (УЗДГ, МРТ, лимфографией очагов). В лечении применяют склеротерапию, радикальную операцию, малоинвазивные техники.
Общие сведения
Лимфангиома является достаточно редкой патологией. По различным данным, она составляет 1,3–10,6% случаев всех сосудистых опухолей (в детском возрасте – до 25%), встречается с частотой от 1 на 20-250 тыс. поступлений в хирургические стационары. Лимфатические мальформации занимают второе место среди мягкотканных образований челюстно-лицевой области. Обычно их выявляют у новорожденных и младенцев (90% случаев), реже в первые 2–3 года жизни ребенка, но могут диагностировать еще внутриутробно или гораздо позже во взрослом возрасте. Гендерная статистика противоречива: в то время как одни исследователи сообщают о преимущественном развитии поверхностных лимфангиом у женщин, другие наблюдают патологию в 3 раза чаще среди мужчин.

Лимфангиома
Причины лимфангиомы
Большая часть образований рассматривается как врожденные сосудистые мальформации, а не истинные опухоли. Обычно они возникают у плода в конце первого либо в начале второго триместра внутриутробного развития. Хотя происхождение патологии остается до конца не изученным, этиологическими факторами могут выступать:
- Аномалии эмбриогенеза. Возникновение патологии связывают с пороками эмбрионального развития лимфатической системы (дизонтогенезом). Указывают на роль сосудистого эндотелиального фактора роста (VEGF-C) и рецепторов к нему (VEGFR-3), влияющих на пролиферативную активность клеток.
- Геномные и генные мутации. Выявлено, что более половины случаев ангиом ассоциированы с хромосомными аберрациями у плода. Часто лимфангиомы наблюдают при синдромах Шерешевского-Тернера, Дауна, трисомии 13, 18. Аутосомно-доминантное наследование наблюдается при синдроме Нунан.
- Интоксикации. Нарушение развития лимфатических сосудов может опосредоваться внутриутробным токсическим повреждением. Описаны случаи опухолей у детей, родившихся от женщин, подвергшихся во время беременности воздействию свинца или его соединений.
Вторичный характер имеют опухоли, обусловленные нарушением лимфатического дренажа (поверхностные аномалии при лимфангите, лимфогранулеме, панникулите), связанные с мальротацией и заворотом кишечника (внутрибрюшные). Сосудистые мальформации могут развиваться после механической травмы, в частности, на фоне синдрома Горхэма-Стоута.
Патогенез
Механизмы развития лимфангиомы изучены недостаточно хорошо. Основным патологическим процессом многие исследователи называют объединение лимфатических цистерн в глубоком подкожном пространстве. Они отделены от нормальной сосудистой сети, но сообщаются с поверхностными капиллярами через вертикальные расширенные каналы. Предположительно, цистерны возникают из примитивного лимфатического мешка, неспособного объединиться с остальной частью лимфатической системы в эмбриогенезе.
Гипертрофированные мышечные волокна, выстилающие секвестрированные участки, поддерживают ритмические сокращения стенки, что приводит к увеличению давления с дилатацией восходящих к коже каналов. Вокруг измененных лимфатических сосудов поверхностных и глубоких отделов дермы происходят процессы фиброза, эпидермис подвергается акантозу, папилломатозу, гиперкератозу. Некоторые варианты лимфангиом сопровождаются выраженным инфильтративным ростом, но без разрушения тканей. Метастазов опухоли не дают.
Классификация
Исходя из локализации, различают поверхностные (кожи, подкожной клетчатки) и глубокие лимфангиомы. Первые могут поражать практически любую зону, особенно часто вовлекаются голова, шея, подмышечные впадины. Глубокие обнаруживаются во внутренних органах (печень, селезенка, почки) и полостях тела (абдоминальная, забрюшинное пространство, средостение). В клинической ангиологии распространена патоморфологическая классификация опухолей:
- Капиллярные (простые). Образуются при разрастании лимфатических капилляров кожи и подкожных тканей. Опухолевидные очаги имеют небольшие размеры, тонкостенные, охватывают ограниченные участки.
- Кавернозные. Характеризуются расширением довольно крупных протоков с образованием полостей и щелей, заполненных лимфатической жидкостью. Имеют петлистое строение из-за множества соединительнотканных перегородок, на разрезе напоминают губчатую ткань.
- Кистозные (гигромы). Представляют собой полости различного размера, изолированные от смежных лимфатических сосудов. Заполнены серозным, хилезным или геморрагическим содержимым. Бывают единичными или множественными, сообщающимися между собой.
Кроме того, встречаются смешанные опухоли (лимфангиофиброма, лимфгемангиома). По этиологии мальформации бывают первичными (врожденными) и вторичными (приобретенными). Критерий распространенности позволяет выделить локальные и диффузные формы, а с учетом влияния на близлежащие ткани и органы лимфангиомы могут протекать без видимых нарушений или сопровождаться явной дисфункцией и структурными деформациями.
Симптомы лимфангиомы
Клиническая картина определяется локализацией, гистологической структурой, распространением опухоли, анатомо-топографическими особенностями вовлеченных участков, эффективностью проводимого ранее лечения. Ангиоматозные очаги располагаются в любой области, где есть лимфоидная ткань. Часто поражаются лицо (губы, язык, околоушно-жевательная зона), туловище. Но в патологический процесс могут вовлекаться лимфатические узлы, внутренние органы, костная ткань. Развитие опухоли медленное, синхронное с ростом ребенка, в большинстве случаев бессимптомное.
Капиллярная лимфангиома начинается как небольшое постепенно уплотняющееся пятно. Образование имеет нечеткие границы и бугристую поверхность, покрытую мелкими (2–4 мм в диаметре) узелковыми элементами эластичной консистенции, окрашенными в розово-красный цвет. Площадь пораженной кожи со временем расширяется. Иного дискомфорта, кроме эстетического, аномалия обычно не приносит. Иногда из узелковых элементов просачивается лимфа, при травматизации они кровоточат. Увеличиваясь в объеме и приобретая диффузный характер, опухоль давит на подлежащие структуры, что может сопровождаться костными деформациями у детей.
При кистозной или кистозно-кавернозной лимфангиоме лица и шеи наблюдается ограниченная припухлость размером от 3 до 30 см в диаметре, обращенная наружу или в сторону ротовой полости. Кожа над ней обычной окраски или с цианотичным оттенком, растянута, свободна или спаяна с опухолевой массой. Поверхность очага гладкая или бугристая, консистенция мягкая, пальпация безболезненна. Характерен симптом флюктуации.
Особенностью обширных лимфангиом в полости рта, шеи, средостения является периодически возникающее воспаление. Это сопровождается лихорадкой, общей слабостью, появлением локальных симптомов – покраснения, отечности, резкой болезненности пораженной зоны. Воспалительный процесс длится 1–2 недели и постепенно стихает, делая опухоль более плотной.
Интраабдоминальная лимфангиома может давать картину объемного образования, сопровождаясь болью в животе, тошнотой и анорексией, признаками кишечной непроходимости. Симптомы «острого живота» нередко принимают за признак более распространенной хирургической патологии. У некоторых детей отмечают асимметричное увеличение живота с пальпируемой безболезненной опухолью, удовлетворительным общим состоянием. Лимфангиомы малых размеров протекают бессимптомно, выявляясь лишь дополнительными методами.
Осложнения
Несмотря на доброкачественный характер, лимфангиома считается потенциально опасным образованием. Сосудистые аномалии больших размеров в зоне шеи и головы плода блокируют его выход через родовые пути матери, сдавливают и смещают соседние структуры. Диффузное поражение дна ротовой полости может вызвать расстройства дыхания, вплоть до асфиксии, невозможность приема пищи. Мальформации орбитальной зоны приводят к зрительным нарушениям, а локализованные в брюшной полости сопровождаются кишечной непроходимостью, иногда разрываются.
Поверхностные лимфангиомы легко травмируются и кровоточат, воспаленные ангиодисплазии в шейно-лицевой зоне могут стать источником серьезных инфекционных осложнений. Сообщается о более высоком риске развития у пациентов эпителиоидной гемангиоэндотелиомы и лимфангиосаркомы. То есть лимфатическая аномалия является не просто косметическим дефектом – она может привести к выраженным функциональным расстройствам и стать причиной состояний, создающих реальную угрозу для жизни.
Диагностика
Предположить поверхностную лимфангиому несложно по характерной клинической картине, истечению лимфы при ее пунктировании. В диагностически сложных случаях, включая аномалии глубокой локализации, врачу-лимфологу необходимы данные методов инструментальной визуализации:
- Ультрасонография опухоли. УЗДГ поверхностных лимфангиом выявляет увеличение объема мягких тканей, повышение их акустической плотности с множественными гипо- и анэхогенными участками округлой или овальной формы, объединенными в единый конгломерат. Эхография определяет не только структуру и локализацию опухоли, но и состояние окружающих образований.
- Магнитно-резонансная томография. По результатам МРТ мягких тканей удается точно определить степень поражения и морфологические характеристики сосудистой мальформации. Результаты исследования помогают сформировать правильную лечебную тактику, избежав необоснованных хирургических вмешательств.
- Лимфография. Позволяет исследовать состояние лимфатических сосудов, определить размеры очага и его связь с соседними органами. Лимфография осуществляется путем введения непосредственно в опухоль водорастворимого контрастного вещества и выполнения серии прицельных рентген-снимков в двух проекциях.
В диагностике поверхностной ограниченной лимфангиомы помогает дерматоскопия, определяющая узелки с прозрачной жидкостью и выраженный лакунарный рисунок. При накоплении кровянистого содержимого отличия от гемангиомы помогает установить гистологическое исследование, дополненное иммуногистохимическими тестами (с антигеном фактора VIII, ламинином).
Лимфоидные образования приходится дифференцировать с другими опухолями – тератомами, липомой, кистами шеи. Некоторые мальформации следует отличать от врожденной слоновости, спинномозговой грыжи, ограниченной склеродермии. При интраабдоминальном поражении необходимо исключать острую хирургическую патологию.
Лечение лимфангиомы
Ни одна из консервативных стратегий терапии не доказала своей эффективности при лимфатических мальформациях. Обеспечить уменьшение опухолевой массы или полное ее удаление могут лишь инвазивные методики. Способ коррекции выбирают, опираясь на локализацию лимфангиомы, размеры, глубину залегания, распространение, наличие осложнений. Допустимы следующие варианты:
- Склеротерапия. Введение в сосудистую аномалию склерозирующих веществ (блеомицина, пицибанила, этоксисклерола) ведет к сокращению ее размеров. Склеротерапия дает хороший косметический результат, а потому более предпочтительна при поражении шейно-лицевой зоны. Показана перед операцией или при невозможности выполнить полную резекцию.
- Радикальное иссечение. При удалении опухолевого очага наиболее целесообразно традиционное хирургическое вмешательство. Радикальную эксцизию считают методом выбора при крупных кавернозных образованиях и необходимости выполнения ургентной операции. Однако удаление глубоких мальформаций сопровождается высоким риском рецидива.
- Малоинвазивные методы. Лечение поверхностных лимфангиом может проводиться углекислотным лазером, криотерапией, электрокоагуляцией. Они менее травматичны по сравнению с традиционным иссечением, позволяют сократить сроки реабилитации. Иногда для получения значимого эффекта достаточно всего одной процедуры.
В послеоперационном периоде для оценки полученных результатов и риска рецидива выполняют контрольные исследования. Назначаются нестероидные противовоспалительные, антибактериальные средства, при локализации опухолей на нижних конечностях применяется компрессионная терапия.
Прогноз и профилактика
Лимфангиомы являются доброкачественными лимфатическими пороками развития, а не истинными опухолями. Но приобретая крупные размеры, они способны провоцировать функциональные расстройства и приводить к развитию жизнеугрожающих состояний. Своевременная коррекция делает прогноз благоприятным, хотя риск рецидива все же существует. Учитывая преимущественно врожденный характер аномалий, мероприятия первичной профилактики не разработаны. Вероятность рецидивирующего течения уменьшается оптимальным выбором лечебной тактики.
Источник
