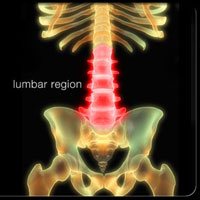
Люмбальный синдром что это такое

Люмбалгия поясничного отдела позвоночника проявляется сильными болями в нижней части спины. Происходит это в результате повреждения мягких тканей в области позвонка, чаще всего страдает мышца или диск. Проявление в виде спазмов, когда человек занимается физической активностью, делает наклоны, поднимает тяжелые предметы. Причиной проблемы является развитие серьезной патологии, выявить которую должен врач после проведения необходимых диагностических процедур.
Что собой представляет заболевание?
Люмбалгия представляет собой болевой синдром (слева, по центру или справа), который проявляется скованностью движений и мышечными спазмами. Диагностируется он у людей любого возраста, вместе с другим заболеванием. Она носит неврологический характер и может появляться на фоне стремительного роста организма или его старения, повышенных нагрузок или травм. Часто путается с корешковым синдромом, из-за схожести проявления и симптоматики. Но в отличие от него люмбалгия бывает:
- спондилогенная;
- дискогенная.
В первом случае появление боли обусловлено нарушением кровообращения в пояснице, из-за чего деградируют позвонки. Во втором – деформация происходит из-за изменений межпозвоночного пространства.
Причины появления
Люмбалгия появляется не только в нижнем отделе позвоночника, но и часто наблюдается в ногах, ягодице или промежности. Приводит к этому состоянию чрезмерные нагрузки на ослабленный мышечный каркас, боли чувствуются после сильного напряжения мускулов. Выделяют основные причины развития патологии:
- Постоянное напряжение. Оно создается у пациентов, ведущих пассивный образ жизни, с сидячей работой, большой массой тела. При беременности и у людей, спящих в неправильной позе, увеличивается давление на позвоночник, образуется отек, появляется ноющая боль.
- Отсутствие спорта. Если мышечный корсет, который поддерживает спину, слабый, то нагрузка от носки тяжестей приводит к ухудшению кровообращения, сближает позвонки и приводит к защемлениям спинномозговых окончаний.
- Сутулость. Неправильное положение во время ходьбы, работы за компьютером и отдыха приводит к смещению позвонков, воспалению и болям.
- Частые переохлаждения. Они опасны для организма тем, что вызывают спазмы сосудов, нарушают кровообращение, снижают эластичность хрящевой ткани.
- Чрезмерная масса тела. Ожирение любой степени повышает нагрузку на позвоночник, что смещает диски, нарушает естественное движение биологических жидкостей в мягких тканях.
- Возрастные изменения. Со временем мышцы человека становятся слабее, если не поддерживать их в тонусе, то они потеряют свою эластичность. Это приводит к ухудшению осанки и деградации костной ткани. Постепенно появляются сильные боли.
- Дегенеративные изменения. Сужение позвоночного канала постепенно приводит к появлению сильной боли в области ягодиц или бедер. Кроме неприятных ощущения, это также влияет на процесс мочеиспускания, дефекации и подвижность ног.
Кроме перечисленных причин, повлиять на состояние позвонков может сильный стресс, травмы, а также остеохондроз или другие патологии (грыжа, протузии, артроз). Если в остром периоде не предпринять меры и проигнорировать появляющиеся симптомы, это приведет к потере трудоспособности или инвалидности. Выбранная тактика лечения врачом во многом зависит от причины, которая устанавливается в ходе обследования или изучения анамнеза.

Для острой формы люмбалгии характерно появление сильных болей с отдачей в нижние конечности
Классификация
Люмбалгия – это собирательное определение, включающее в себя симптоматику многих заболеваний. С ее помощью характеризуют болезненность, появляющуюся в поясничной области. Основными формами выделяют:
- острая: проявляется сильными болями в нижней части хребта в виде пульсации или прострелов;
- хроническая: протекает медленно, симптомы часто списываются на перенапряжение, приводит к поражению структур позвоночника.
Острая форма появляется после неловкого движения, поднятия тяжести, сильного переохлаждения. Дегенеративные процессы происходят в крестцовом или поясничном отделе, пик развития приходится на время интенсивного болевого синдрома. В редких случаях она проходит самостоятельно.
Хроническая люмбалгия перетекает из острой формы, и для нее характерна слабовыраженная симптоматика. Боль отдает в ягодицы, нижние конечности, бедра, верхнюю часть спины (вертикальная). Найти локализацию можно в процессе пальпации пациента. Низкая интенсивность признаков приводит к поздней постановке диагноза.
Появление стремительно нарастающей боли в спине является причиной заподозрить нарушение. Но в зависимости от природы происхождения болезнь классифицируют на два типа:
- вертеброгенная люмбалгия: причина появления проблемы скрывается в травмах и патологиях (остеопороз, протузии, артрит, остеохондроз);
- невертеброгенная люмбалгия: появление боли не относится к поражению костной ткани, и этиология может скрываться в нарушениях работы почек, язве желудка, хроническом панкреатите, поликистозе или воспалительных процессах в яичниках.
Лечение врач назначает только после определения разновидности патологии и формы ее протекания. Это позволяет выбрать самую эффективную тактику и схему терапии, повысить результативность.

При появлении первых симптомов, следует незамедлительно показаться врачу
Симптоматика
Основным признаком болезни является острая сильная боль, сконцентрированная в спине или отдающая в бедра, пах, нижние конечности. Чтобы дифференцировать люмбалгию от схожих заболеваний, типа дорсопатии, обращают внимание на другие клинические симптомы и нарушения:
- усиливающийся дискомфорт при поворотах и наклонах;
- невозможность свободно разогнуть или согнуть спину;
- острая боль при чихании, кашле или даже при попытке глубоко вдохнуть;
- ощущение блока или сжатости в пояснице;
- прострелы в конечностях;
- нарушение менструального цикла;
- онемение кожных покровов;
- ослабление потенции;
- снижение чувствительности в стопах;
- частые спазмы в икрах.
Пациент может одновременно наблюдать несколько симптомов или всего один. Все зависит от причины появления патологии. Поставить себе самостоятельно диагноз, только основываясь на личных ощущениях, нельзя. Требуется в обязательном порядке показаться специалисту для прохождения анализов.

Рентген является одним из самых информативных способов диагностики
Как выявляют люмбалгию?
Современные медицинские аппараты позволяют определить причину боли быстро и без боли. Для диагностики заболевания врачи прибегают к следующим методикам:
- рентген места локализации боли (выявляет деформации);
- компьютерная томография (устанавливает характер проблемы);
- магниторезонансная томография (выявляет патологический процесс и его влияние на соседние ткани).
Результаты анализов рассматриваются специалистом в комплексе с анамнезом и описанием симптомов. Только после получения полной картины происходящего назначается соответствующая терапия.
Читайте также:
Особенности лечения
При появлении первых болей в пояснично-крестцовом отделе стоит обратиться к участковому терапевту. Для эффективной борьбы с проблемой необходимо установить причину, пройти обследование и применить комплексный подход. Он, в свою очередь, включает следующие виды воздействия:
- медикаментозная терапия;
- лечебная физкультура (ЛФК);
- физиотерапия;
- народная медицина;
- оперативное вмешательство.
Такое нарушение, как люмбалгия, в домашних условиях, без обращения к врачу не лечится, так как это опасно появлением разного рода патологий. Именно систематический подход и постоянное отслеживание динамики позволит избежать развития серьезных осложнений.

Медикаменты являются одной из составляющих лечения люмбалгии
Борьба с болью современными препаратами
Назначаются лекарственные средства лечащим врачом на основе оценки общего состояния пациента, его возраста, наличие противопоказаний и полученных результатов анализов. В процессе может корректироваться длительность воздействия, выбранные медикаменты заменятся на узкоспециализированные, увеличиваться дозировка, но только на усмотрение доктора. Направлена такая терапия, в первую очередь, на борьбу с симптомами и предполагает прием следующих препаратов:
- обезболивающие (спазмолитики, анальгетики). Улучшают состояние пациента, купируют боли, но вылечить болезнь не могут. Являются лишь составляющей общей терапии;
- противовоспалительные («Диклофенак», «Нимесулид», «Дип-Релиф»). Нацелены на нормализации температуры тела, устранению неприятных симптомов, снятия отеков;
- сосудорасширяющие («Пентоксифиллин», «Актовегин»). Устраняют спазмы, купируют болевой синдром, нормализуют просвет сосудов для естественного движения крови;
- нестероидные средства («Нимесулид – гель» или другие мази). Воздействуют на пораженную область локально.
Выбор лечебного препарата во многом зависит от причины появления люмбалгии, а также – наличия у пациента выраженной симптоматики. Методы воздействия на проблему при спондиалоартрозе или защемленном нерве будут кардинально отличаться между собой. Не стоит забывать и об индивидуальном подходе к каждому пациенту. Кроме назначения препаратов, доктор рекомендует соблюдение постельного режима и несложной диеты, ношение поясничного корсета, а также посещение массажиста или мануального терапевта.

Укрепить спину и вылечить люмбалгию поможет ЛФК
ЛФК для укрепления мышечного каркаса
Назначается комплекс упражнений, в зависимости от состояния здоровья пациента, его физической подготовки и локализации боли. Гимнастика позволяет добиться следующих результатов:
- вытянуть позвоночник;
- укрепить прилегающие мышцы;
- повысить гибкость и эластичность мягких тканей;
- снизить проявления спазмов;
- улучшить кровообращение;
- активизировать отток лимфатической жидкости;
- ускорить процесс восстановления тканей;
- снять болевой синдром.
Упражнения для люмбалгии с ишиасом или с мышечно тоническим синдромом будут отличаться между собой. Поэтому универсальных подходов не существуют, подбирается комплекс индивидуально для каждого пациента.
Физиотерапия и массаж
Неврология давно взяла на вооружение возможности лечения при помощи таких процедур, как иглорефлексотерапия, электрофорез, магнитотерапия. Проводятся они в условиях клиники, специалистами с достаточным уровнем квалификации, особенности и продолжительность воздействия назначается врачом.
Кроме них, полезно посещать массажиста, практикующего лечебное воздействие на больную спину. Проводят его медработники с достаточным уровнем квалификации. С помощью поглаживаний, силовых толчков, щипков и прочих манипуляций, удается за один сеанс снять мышечные спазмы, избавится от боли, нормализовать движение крови в тканях, восстановить эластичность позвонков.
Народные средства
Помогают улучшить состояние компрессы на основе спирта, а также настоев лекарственных растений. Хорошо справляется с поставленной задачей цветок одуванчика и конский каштан. Их мелко нарезают, заливают спиртом и настаивают несколько дней. Смоченная чистая ткань прикладывается к больному участку. Аналогичный эффект можно получить с компрессами из корня хрена или растираний свиным жиром. С их помощью улучшается кровоток и снимается воспаление.
Отличными народными средствами, позволяющими эффективно бороться с люмбалгией, являются мази на основе лаванды, алтеи, окопника, сабельника, хвоща. Применяются они только в комплексе с другими методами терапии по назначению врача.
Хирургическое вмешательство
Если причина появления болевого синдрома угрожает жизни пациента, ему назначается операция. К ней прибегают только в крайних случаях, к примеру, если традиционный метод лечения не дал результата и есть риск появления паралича. Применяется дискэктомия, или имплантация искусственного позвонка.
Профилактика заболевания
Предотвратить появление люмбалгии гораздо проще, чем ее лечить. Поэтому специалисты рекомендуют вести здоровый образ жизни, укреплять мышцы спины, больше гулять на свежем воздухе и избегать любых травм. Кроме этого, помогут защитить себя от патологий спины, следующие простые рекомендации:
- Уделить максимум внимания выбору матраса и подушки. Они должны полностью соответствовать возрасту, иметь довольно жесткую и ровную поверхность.
- Чаще заниматься физкультурой или делать регулярно зарядку по утрам, в перерывах на работе разминку.
- Стараться держать спину ровной, особенно в процессе работы за компьютером.
- Исключить переохлаждение организма в зимнее время.
- Контролировать свой вес, соблюдать правильное питание.
Спровоцировать болевой синдром может практически любой фактор, поэтому необходимо стараться соблюдать профилактические меры и регулярно проходить медицинское обследование. Это позволит обнаружить нарушения на ранних стадиях и вовремя пройти лечение.
Люмбалгия представляет собой лишь сигнал о том, что с организмом что-то не так. Поэтому не стоит купировать синдром обезболивающими препаратами и игнорировать проблему. При первых прострелах в пояснице, отдающих в нижние конечности, стоит обратиться к врачу для прохождения комплексного лечения. Это позволит защитить себя от осложнений и сильной деформации хребта.
Источник
Люмбалгия или хроническая боль в пояснице не является редкостью. Например, в США боль в пояснице является вторым по частоте неврологическим недугом после головных болей. Нередко хроническая боль в пояснице приводит к длительной потере трудоспособности, а определенном проценте случаев и к инвалидности. Как правило, при острой боли в пояснице причиной, чаще всего, являются травмы или воспалительные процессы (артриты) и боли в пояснице обычно длятся от нескольких дней до нескольких недель. Острые боли также могут быть обусловлены патологией со стороны внутренних органов и иметь отраженный характер. Некоторые острые болевые синдромы могут привести к серьезным осложнениям, при отсутствии должного лечения.
Хроническими болями в пояснице считаются боли, которые длятся более 12 недель (3 месяцев). Хронические боли в пояснице могут прогрессировать и иногда не удается выяснить истинную причину болей в пояснице.
Причины
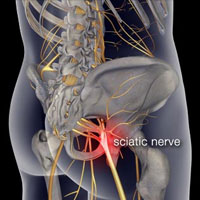 Боль в пояснице (хроническая) является только симптомом. Наиболее частыми причинами люмбалгии являются заболевания или травмы мышц, костей, и / или нервов в позвоночнике. Боли, возникающие в результате патологии органов брюшной полости, таза или груди могут также ощущаться в пояснице, и такие боли называются отраженными. Многие заболевания брюшной полости, такие как аппендицит, аневризмы, заболевания почек, почечные инфекции, инфекции мочевого пузыря, инфекции тазовых органов могут быть причиной болей в пояснице. Нормальная беременность может также быть причиной болей в пояснице, в связи с повышенной нагрузкой на поясничный отдел позвоночника и растяжением мышц и связок.
Боль в пояснице (хроническая) является только симптомом. Наиболее частыми причинами люмбалгии являются заболевания или травмы мышц, костей, и / или нервов в позвоночнике. Боли, возникающие в результате патологии органов брюшной полости, таза или груди могут также ощущаться в пояснице, и такие боли называются отраженными. Многие заболевания брюшной полости, такие как аппендицит, аневризмы, заболевания почек, почечные инфекции, инфекции мочевого пузыря, инфекции тазовых органов могут быть причиной болей в пояснице. Нормальная беременность может также быть причиной болей в пояснице, в связи с повышенной нагрузкой на поясничный отдел позвоночника и растяжением мышц и связок.
Наиболее частые причины люмбалгии
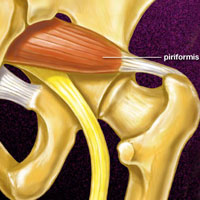
 Компрессия корешков, при которой происходит сдавление нервного корешка различными тканями, чаще всего, грыжей диска. Компрессии корешка нередко обозначаются как радикулопатии.
Компрессия корешков, при которой происходит сдавление нервного корешка различными тканями, чаще всего, грыжей диска. Компрессии корешка нередко обозначаются как радикулопатии.
Грыжа межпозвоночного диска. Дегенеративные изменения в межпозвонковых дисках приводят к разрыву фиброзного кольца и воздействию пульпозного ядра на близлежащие нервные структуры.
Спондилез – это дегенеративные изменения в позвоночнике, которые происходят так же, как и изменения в межпозвонковом диске, но поражают костные ткани. Болевые проявления при спондилезе обусловлены костными разрастаниями, которые воздействуют на нервные структуры.
Стеноз спинномозгового канала, чаще всего, обусловлен дегенеративными изменениями в позвоночнике и у пациента может быть болевой синдром с иррадиацией в обе нижние конечности, которые усиливается даже при непродолжительной ходьбе или стоянии.
 Синдром конского хвоста требует неотложной медицинской помощи, так как происходит компрессионное воздействие на элементы конского хвоста (дистальной части спинного мозга). При синдроме конского хвоста у пациента наблюдаются боли в пояснице с иррадиацией в ноги, нарушения чувствительности, нарушения функции органов малого таза (недержание кала и невозможность произвольного мочеиспускания).
Синдром конского хвоста требует неотложной медицинской помощи, так как происходит компрессионное воздействие на элементы конского хвоста (дистальной части спинного мозга). При синдроме конского хвоста у пациента наблюдаются боли в пояснице с иррадиацией в ноги, нарушения чувствительности, нарушения функции органов малого таза (недержание кала и невозможность произвольного мочеиспускания).
Болевые синдромы и фибромиалгия.
Миофасциальные боли характеризуется болью и болезненностью при пальпации локальных областей (триггерных точек), снижению объема движений в заинтересованных группах мышц и боль имеет характерную иррадиацию, не ограниченную ходом периферических нервов. Как правило, растяжение мышц приводит к уменьшению боевых проявлений. Для фибромиалгии характерна болезненность в мышцах, скованность мышц и разлитая боль по всему телу.
Неинфекционные воспалительные заболевания позвоночника (например, анкилозирующий спондилит или болезнь Бехтерева) может вызвать скованность и боль в позвоночнике, которая усиливается в утренние часы. Болезнь Бехтерева обычно дебютирует у подростков и молодых взрослых.
Опоясывающий лишай. Повреждения нервов может произойти при вирусном заболевании Herpes Zoster, что может приводить к болевым проявления в грудной клетке или поясницы.
Заболевания почек.
Почечные инфекции, камни и травматические кровотечения в почках (гематомы) нередко являются причиной болей в пояснице, в том числе и хронических.
Беременность часто приводит к появлению боли в пояснице, в основном из-за нарушения естественной кривизны позвоночника и появления гиперлордоза, а также из-за расположения ребенка внутри брюшной полости. Кроме того, имеет значение влияние женского гормона эстрогена и гормона релаксина, что приводит к ослаблению связок и опорных структур таза и позвоночника.
Заболевания яичников, такие как кисты яичников, миома матки, эндометриоз могут быть причиной хронических болей в пояснице – люмбалгии.
Опухоли. Боль в пояснице может быть обусловлена опухолями как доброкачественными, так и злокачественными, которые могут быть первичными или метастатическими. Симптомы варьируют от локальной боли до интенсивной с иррадиацией в ноги и нарушением функции органов малого таза.
Болезнь Педжета – заболевание неясной этиологии, при котором происходит десинхронизация процессов синтеза костной ткани, что приводит к ослаблению костной ткани,деформации костей и может быть причиной локальных болей в костях, но подчас это заболевание протекает бессимптомно. Болезнь Педжета чаще встречается у людей в возрасте старше 50 лет. Предполагают определенную генетическую роль и некоторых вирусов в развитии этого заболевания. Костные разрастания в поясничном отделе позвоночника могут приводить к развитию хронических болей в области поясницы.
Кровотечения или инфекции в области таза.
Кровотечение в области таза, как правило, возникают при значительных травмах, но иногда кровотечения возможны у пациентов, принимающих препараты для разжижения крови (например, непрямые антикоагулянты). Кровотечение может приводить к развитию острого болевого синдрома. Инфекции таза достаточно редко могут быть причиной люмбалгии и в основном это является осложнением таких заболеваний, как дивертикулез, болезнь Крона, язвенный колит, воспалительные заболевания органов малого таза, инфекцией маточных труб матки, и даже аппендицит. Тазовая инфекция является серьезным осложнением этих заболеваний и часто сопровождается повышением температуры, снижением артериального давления, проявлениями общей интоксикации организма.
Инфекция хрящевой или костной ткани позвоночника.
Инфекции межпозвонковых дисков (септический дисцит) и костной ткани (остеомиелит) встречаются крайне редко. Эти инфекции приводят к локальной боли и повышению температуры. Чаще всего, бактериями, вызывающими эти инфекции, являются золотистый стафилококк и микобактерии туберкулеза. Туберкулезная инфекция позвоночника называется болезнь Пота. Иногда к поражению костной ткани может привести такое заболевание как бруцеллез, при котором, чаще всего, поражаются крестцово-подвздошные сочленения.
Аневризма аорты.
У пожилых людей, атеросклероз может привести к ослаблению стенки крупных артериальных сосудов (аорты) в брюшной полости. Это истончение может привести к выпячиванию (аневризме) стенки аорты. Хотя большинство аневризм не вызывают симптомов, некоторые могут вызвать пульсирующую боль в пояснице.
Диагностика
 Тщательный анамнез и физический осмотр, как правило, позволяют диагностировать угрожающие жизни состояния, которые могут быть связаны с болью в пояснице. Пациент описывает начало появления, интенсивность боли, продолжительность болей и других симптомов, любые ограничения в движении; историю предыдущих эпизодов болей или наличие соматических заболеваний, которые могут быть связаны с болью. Врач проводит изучение неврологического статуса, чтобы определить возможную причину боли и при необходимости назначит план обследования с использованием, как инструментальных, так и лабораторных методов исследования.
Тщательный анамнез и физический осмотр, как правило, позволяют диагностировать угрожающие жизни состояния, которые могут быть связаны с болью в пояснице. Пациент описывает начало появления, интенсивность боли, продолжительность болей и других симптомов, любые ограничения в движении; историю предыдущих эпизодов болей или наличие соматических заболеваний, которые могут быть связаны с болью. Врач проводит изучение неврологического статуса, чтобы определить возможную причину боли и при необходимости назначит план обследования с использованием, как инструментальных, так и лабораторных методов исследования.
Рентгенография позволяет определить грубые изменения в костной ткани, такие как травмы позвоночника или разрушения костной ткани.
Компьютерная томография значительно превышает по информативности рентгенографию и позволяет получить изображение при таких состояниях, как грыжа диска, стеноз спинального канала, наличие опухолей.
Магнитно-резонансная томография (МРТ) наиболее достоверный метод визуализации морфологических изменений и позволяет диагностировать дегенеративные изменения, изменения в мышцах, связках, нервах, сосудах.
ЭМГ и ЭНМГ позволяет определить функциональные нарушения нервной системы, определить нарушения проводимости по нервным волокна и мышцам.
Сцинтиграфия используется для диагностики и мониторинга инфекции, опухолей и основана на разности поглощения радиоактивного вещества патологической тканью, по сравнению со здоровой тканью.
Термография – это метод, при котором используются инфракрасные датчики для измерения малых изменений температуры между двумя сторонами тела или температуры конкретного органа. Термография может быть использована для констатации компрессии корешка.
УЗИ позволяет визуализировать внутренние органы брюшной полости, малого таза и это метод исследования часто используется для дифференциальной диагностики люмбалгии. УЗИ исследование позволяет также определить повреждения связок, мышц, сухожилий.
Лабораторные исследования широко применяются для диагностики воспалительных процессов, инфекций, ревматоидных заболеваний.
Люмбалгия. Лечение
 В большинстве случаев незначительные боли в спине лечатся без хирургического вмешательства.
В большинстве случаев незначительные боли в спине лечатся без хирургического вмешательства.
Медикаментозное лечение
Лекарства часто используются для лечения острой и хронической боли в пояснице и люмбалгии. Эффективное снятие боли может включать сочетание различных по действию препаратов. Это могут быть препараты группы НПВС, которые позволяют уменьшить болевые проявления, уменьшить воспалительный процесс. Применяются также миорелаксанты, которые уменьшают мышечный спазм при люмбалгии. При длительном болевом синдроме применяются также антидепрессанты, как трициклические, так и ингибиторы обратного захвата серотонина и иногда противосудорожные препараты, которые воздействуют на центральные звенья болевых ощущений.
Опиоиды, назначают при интенсивной острой или хронической боли, но их длительное применение ограничено наличием выраженных побочных действий (болезненное привыкания).
ЛФК. Физические упражнения считаются одним из наиболее эффективных методов лечения хронической боли в пояснице, связанной с дегенеративными заболеваниями позвоночника. Упражнения помогают укрепить мышцы спины, пресса и, таким образом, постепенно избавиться от болевых проявлений при люмбалгии. Укрепление мышечного корсета особенно важно пациентам со слабым развитием мышц. Упражнения должны быть как с отягощением, так и в виде различных гимнастик, необходимых для растяжения связок.
Мануальная терапия с помощью определенных манипуляций позволяет увеличить мобильность двигательных сегментов, что также способствует уменьшению болевых проявлений и улучшает биомеханику движений. Тракционная терапия позволяет снять компрессию корешков, и достаточно применятся при наличии грыж, протрузий, сопровождающихся компрессионным воздействием на корешки.
Иглотерапия. За счет восстановления проводимости нервных импульсов позволяет восстановить чувствительность и проведение импульсов по нервам и мышцам. Интервенционная терапия позволяет уменьшить люмбалгию путем блокирования нервной проводимости между конкретными областями тела и головного мозга. Варианты такой терапии колеблются от введения (инъекции) местных анестетиков стероидов в мягкие ткани до стимуляции спинного мозга. Подходы варьируются от инъекции местных анестетиков, стероидов или наркотиков в мягкие ткани, суставы или нервные корешки до стимуляции спинного мозга. При сильной боли небольшие дозы препаратов можно вводить катетером непосредственно в спинной мозг.
Физиотерапия включает применение таких методов, как чрескожная электрическая стимуляция нервов, ультразвук с различными лекарствами, лазер, УВТ, криотерапия и т.д.
В тех случаях, когда консервативное лечение люмбалгии оказывается не эффективным или есть прогрессирующая неврологическая симптоматика, возможно применение хирургических методов лечения. В настоящее время широкое применение получили малоинвазивные хирургические методики с использованием эндоскопического оборудования.
Источник
