Малоинвазивная терапия болевого синдрома от
30 апреля 2019 г.
Просмотров: 930
В лечении болевых синдромов наряду с фармакотерапией используются малоинвазивные способы. К ним относят нейромодуляцию и лечебно-медикаментозные блокады. Оптимальность мультидисциплинарного подхода в терапии хронической боли не подлежит сомнению, но вместе с тем очевидно, что каждый из указанных методов в определенных случаях может оказаться важным и результативным способом лечения.
Проведение малоинвазивных процедур требует определенного оснащения и специфических навыков, в связи с чем уступает по доступности фармако-терапевтическому подходу, но знать о терапевтических возможностях этих методик, их потенциальных преимуществах и вероятных осложнениях должны как узкие специалисты, так и врачи общей практики, так или иначе связанные с лечением пациентов, страдающих острой и хронической болью.
Хирургическая нейромодуляция представлена методами лечения, основанными на электрическом или медиаторном воздействии на структуры нервной системы. Ее подразделяют на нейростимуляцию и длительное эпидуральное или интратекальное введение лекарственных средств.
Нейростимуляции лучше поддается боль, имеющая нейрогенную природу. Для лечения ноцигенной боли более действенным оказывается эпидуральное или интратекальное введение опиоидных анальгетиков. Каждый из этих методов имеет теоретическое обоснование.
Эпидуральное применение опиоидов
Существенный прогресс в понимании механизма анальгетического действия опиоидов произошел в начале 70-х годов ХХ столетия. Вначале был выделен класс высоко специфичных опиоидных рецепторов, а затем обнаружена высокая плотность нахождения этих рецепторов в местах межсинаптической передачи в спинном и головном мозге. В экспериментах на животных была подтверждена возможность обеспечения селективной анальгезии после введения морфина в субарахноидальное пространство.
На рубеже 70–80-х годов прошлого столетия начались клинические исследования эффективности подоболочечного (субарахноидального) и эпидурального использования морфина для купирования боли у пациентов с прогрессирующим раком, сопровождающимся трудно купируемым болевым синдромом.
Подведение опиоидов к спинномозговым структурам, контролирующим проведение сигналов от периферии в головной мозг, позволяет существенно увеличить их концентрацию в рецепторной зоне, поэтому эффект анальгезии достигается использованием малого количества наркотического анальгетика. Рандомизированные клинические исследования показали преимущество такого способа перед традиционным парентеральным введением максимальных доз опиоидов как по выраженности обезболивания, так и по частоте развития побочных эффектов.
Первоначально к выведенному через кожу концу эпидурального катетера присоединялся бак фильтр с целью снижения частоты инфекционных осложнений. Катетер крепили к коже с помощью прозрачного пластыря. Эффективное функционирование такой системы составляло от 1 недели до 2-3 месяцев. Одним из лимитирующих факторов их использования являлся риск развития инфекции и близость входных ворот (места пункции) к эпидуральному пространству (4-5 см). Поэтому начали использовать методики подкожной туннелизации катетера, что удлиняло реальные сроки относительно безопасной его эксплуатации до нескольких месяцев.

При высокой эффективности анальгезии и существенном уменьшении суточной дозы морфина (по сравнению с подкожными инъекциями) выявился существенный недостаток: методика введения морфина требовала участия в процедуре медработника или самого пациента. Поэтому со временем стали использоваться полностью имплантируемые системы с помпой и подкожным портом, доступ к которому для «дозаправки» осуществлялся с помощью чрескожной иглы.
Субарахноидальное введение опиоидов
Следующим шагом в совершенствовании методики явилась установка катетера в субарахноидальное пространство: расход морфина для получения желаемого эффекта обезболивания сокращался на порядок — суточная доза морфина снижалась до 1 мг. Внедрение такого способа обезболивания подразумевало не только использование микрокатетеров, но и специальных устройств-дозаторов (помп) — резервуаров с активным веществом с постоянным или регулируемым режимами введения препарата. В этом случае скорость введения обеспечивается при помощи специального радиопередатчика — программатора.
Как и в случае использования подобных эпидурально устанавливаемых систем, помпа и катетер полностью имплантируются под кожу (помпа — обычно на уровне передней поверхности грудной клетки на уровне 12-го ребра). Заправка такой системы анальгетиком производится раз в несколько недель и сводит к минимуму участие пациента.
Хроническая стимуляция спинного мозга
Наиболее распространенной формой нейростимуляции (существует электростимуляция периферических нервов, задних столбов спинного мозга, глубоких структур и коры головного мозга) является хроническая стимуляция спинного мозга.
Объяснить получаемый при помощи такой методики анальгетический эффект можно при помощи теории «воротного контроля», предложенной П. Уоллом и Р. Мелзаком в 1965 году. Авторы предположили, что в спинном мозге на уровне 2-го нейрона через вставочные интернейроны желатинозной субстанции осуществляется подавление ноцигенной информации, приходящей с периферии. Модуляторами этого «болевого» потока выступают антиноцицептивная система и поступающая к тому же нейрону сенсорная «неболевая» информация.
Таким образом, легкое потирание поврежденного участка или электрическая стимуляция нервов и задних колонн «закрывают ворота» для ноцигенного стимула. Ввиду низкой силы генерируемых импульсов, повреждения нервных структур не происходит, формируемые ощущения в виде тепла или легкой вибрации не приносят беспокойства пациенту, но их вполне достаточно, чтобы блокировать ощущение боли. При этом происходит не только конкурентное подавление восходящей ноцицептивной информации, но и стимуляция антиноцицептивных механизмов, значительно подавленных при хроническом болевом синдроме. Таким образом, происходит восстановление баланса между болевой и противоболевой активностью, клинически проявляющегося купированием или значительным ослаблением боли.
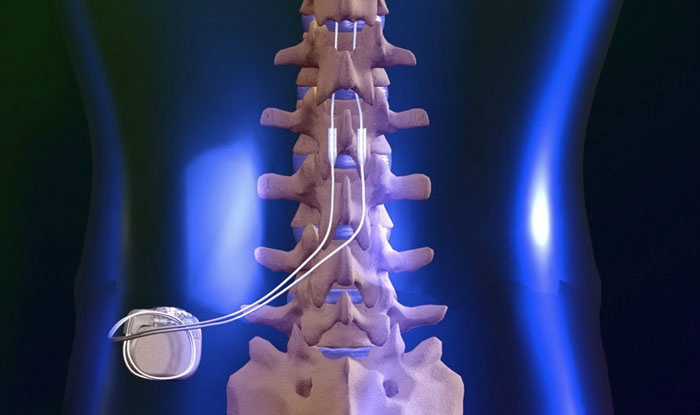
Схема имплантируемого под кожей устройства похожа на описанную выше катетерную эпидуральную методику обезболивания при помощи помпового механизма, только вместо катетера используются специальные электроды, а вместо помпы с лекарственным веществом — программируемый генератор. Развитие технологий привело к созданию тонких электродов, программируемых нейростимуляторов, возможности полностью имплантировать системы и осуществлять их настройку с помощью программатора. Методика показала высокую эффективность в лечении периферической нейропатической боли. Важным сдерживающим фактором ее широкого применения у пациентов с рефрактерными болевыми синдромами является достаточно высокая стоимость.
Блокады нервных стволов
Одним из важных методов лечения болевых синдромов являются блокады нервных стволов, сплетений, ганглионарных структур. Далеко не каждое инъекционное воздействие следует считать медикаментозной блокадой. Блокада — это малоинвазивное высокоселективное воздействие на определенные структуры, генерирующие или транслирующие события, воспринимаемые как локализованная боль. Для ее успешного проведения специалист должен обладать не только базовыми знаниями по патологии, которую собирается лечить, но и хорошо представлять топографическую анатомию области манипуляции, фармакологию средств, которыми предполагает работать, а также прогнозировать возможные осложнения (порой довольно драматичные) и в случае их развития использовать приемы интенсивной терапии и жизнеобеспечения.
В настоящее время с целью купирования болевых синдромов преимущественно применяются паравертебральные, эпидуральные, внутри суставные и внутрикостные блокады. Необходимо понимать, что эффективность лечебных блокад основана не на временном выключении ноцицепторов с помощью местного анестетика, а на прерывании болевой импульсации, которая поддерживает нейрональную гиперактивность.
Блокады бывают двух типов: диагностические и лечебные. Цель диагностической блокады — уточнение локализации источника боли и определение предполагаемой эффективности процедуры. Терапевтическая блокада — по возможности должна быть этиопатогенетической.
Нередко для усиления действия местного анестетика используют комбинацию лекарственных препаратов с противовоспалительным действием. Бывают ситуации, когда для эффективной анальгезии может потребоваться стойкое выключение нейрональной структуры посредством подведения раствора нейролептика или проведения радиочастотной абляции. В качестве примера остановимся на некоторых вариантах блокад. Одной из важнейших медико-социальных проблем является боль в спине — наиболее распространенная причина ограничения физической активности у лиц молодого и среднего возраста. Среди причинных факторов ведущее значение имеют поражение фасеточных суставов и радикулопатии.
Селективные блокады корешков спинномозговых нервов
Основным показанием для селективной корешковой блокады является радикулопатия. При этом клиническая картина болевого синдрома не всегда позволяет четко определить локализацию поражения, а существующие методы визуальной диагностики (МРТ, КТ) могут выявить многоуровневый характер поражения. Для невролога, выбирающего фармакотерапию, возможно, точность локализации генератора боли не повлияет на лечебную тактику. Но для специалиста, проводящего лечебно-медикаментозную блокаду, а тем более собирающегося проводить оперативное лечение, безошибочное определение «мишени», т.е. очага поражения, имеет первостепенное значение.

Поэтому в затруднительных ситуациях первоначально осуществляется диагностическая блокада местным анестетиком. Эта процедура, заключающаяся в высокоточном подведении малого количества местного анестетика к «подозрительному» корешку (предпочтительно в условиях лучевой или ультразвуковой визуализации), позволяет селективно блокировать его.
Блокада фасеточных (дугоотросчатых) суставов
Кому не знакомы схваткообразные боли в поясничной области, иррадиирующие в ягодицы и бедра, усиливающиеся при длительном сидении, при наклонах, разгибании и ротации туловища, чувство скованности в пояснице, уменьшающееся при ходьбе?
Так характеризуются ощущения при патологии парных дугоотросчатых суставов, образованных суставными отростками соседних позвонков. В структуре боли в спине данная патология достигает 50%. Внутрисуставная инъекция малого количества местного анестетика (объем сустава — 0,5-1,0 мл) или блокада медиальной ветви задней порции спинномозгового нерва на уровне поражения и сегментом выше — основная диагностическая процедура при патологии фасеточного сустава. Стойкий эффект возможен при острой ситуации — люмбаго.
В случаях хронической люмбалгии часто эффект ограничен длительностью действия анестетика. Добавление к смеси глюкокортикоида (0,5 мл) может существенно удлинить аналгезию, однако стойкое улучшение состояния может быть достигнуто при помощи радиочастотной абляции медиальной ветви.
Манипуляции должны выполняться под рентген контролем. Осложнения могут включать разрыв сустава, непреднамеренную корешковую блокаду, случайное интратекальное введение, неврит при проведении абляции.
Симпатические блокады
Среди лечебно-медикаментозных блокад, используемых в лечении болевых синдромов, особое место занимают симпатические блокады, прерывающие симпатические эфферентные влияния, играющие важную роль в патогенезе ряда заболеваний (плексопатиях, КРБС, постгерпетической невралгии, сосудистых поражениях, висцеральных болевых синдромах). В своей практике врачи анестезиологи-реаниматологи нередко используют преимущества симпатического блока для устранения, например, послеоперационного пареза кишечника, устанавливая для обезболивания катетер в эпидуральное пространство. К сожалению, возникающий в таких ситуациях блок неселективен, поскольку вместе с симпатическими волокнами выключаются и сенсорные нервы.
Изолированные симпатические блокады имеют четкие показания:
- Заболевания внутренних органов. Не случайно вегетативную нервную систему раньше называли висцеральной: по сути, висцеральные волокна, ответственные за афферентацию, имеют тесную анатомическую связь с симпатическими структурами — чревным, верхним подчревным сплетением, спланхническими нервами, ганглиями симпатической цепочки. Блокада (временная или стойкая) этих образований способна прервать болевой поток от внутренних органов.
- Ишемические поражения конечностей. Способность симпатических волокон участвовать в регуляции тонуса периферических сосудов с успехом используется при лечении ряда заболеваний (синдром и болезнь Рейно, облитерирующий эндартериит, атеросклероз, ангиопатии при сахарном диабете). Симпатическая блокада в таких случаях способна улучшить периферический кровоток, уменьшить трофические нарушения и существенно уменьшить болевые ощущения в конечностях.
- Симпатически поддерживаемая боль.
В многопрофильной клинике «Медицина 24/7» принимают пациентов любой степени тяжести, в том числе с онкологическими диагнозами III и IV стадий. Инкурабельным пациентам наши врачи могут помочь паллиативным лечением, направленным на продление качественной жизни пациента. Паллиативное лечение включает в себя не только уход за пациентом, но и проведение оперативных вмешательств с целью снятия болезненных симптомов. В частности, в клинике проводят: циторедуктивные операции, радиочастотную аблацию метастатического поражения печени и костей, фотодинамическую терапию, стентирование при стенозах внутренних органов, гастростомия, колостомию и др.
Литература:
- Браун Д.Л. Атлас регионарной анестезии / Пер. с англ.под ред. акад. В.К. Гостищева. М., 2009.
- Ван Роенн Д.Х., Пэйс Д.А., Преодер М.И. Диагностика и лечение боли / Пер. с англ. под ред. проф. М.Л. Кукушкина. М., 2012.
- Каннер Р.М. Секреты лечения боли / Пер. с англ. под ред. проф. А.М. Овечкина. М., 2006.
- Benzon H.T. Complications associated with neurolytic blocks // Complications in regional anesthesia and painmedicine. / Eds. J.M. Neal, J.P. Rathmell. Philadelphia:Saunders Elsevier. 2007. P. 273-286.
Источник: Научно-практический журнал «Паллиативная медицина и реабилитация» № 2. 2018.
Источник
Наиболее частой причиной боли в спине является грыжа межпозвонкового диска. Врачи Юсуповской больницы применяют комплекс мер, позволяющих снять болевой синдром при грыже позвоночника. Комплексное лечение включает следующие методы:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- лечебную физкультуру;
- массаж;
- мануальную терапию;
- иглорефлексотерапию.
При наличии показаний нейрохирурги в клиниках-партнёрах выполняют малоинвазивные оперативные вмешательства.
Лечение болевого синдрома требует высокой квалификации врачей. В Юсуповской больнице работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области неврологии. Больница укомплектована современной диагностической аппаратурой, позволяющей быстро установить причину боли. В клинике реабилитации восстановлением функции позвоночника занимаются специалисты разного профиля: реабилитологи, мануальные терапевты, психологи. Все тяжёлые случаи заболеваний обсуждаются на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук.
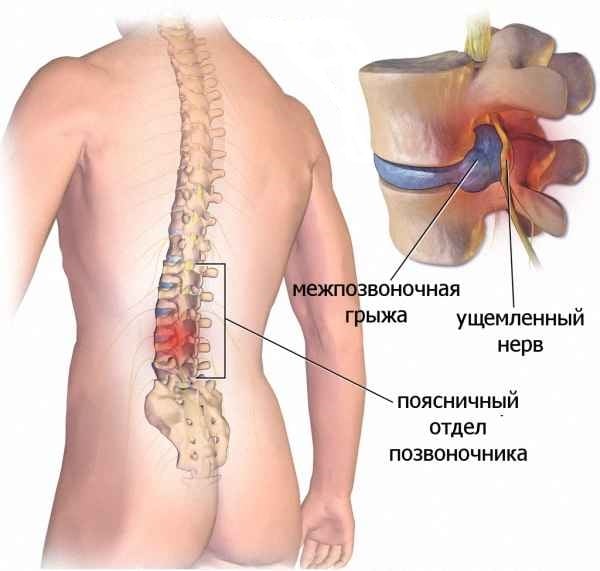
Причины болевого синдрома при межпозвоночной грыже
Болевой синдром при грыже позвоночника – первый признак заболевания. Выраженность и характер боли зависит от места расположения нарушения целостности межпозвонковых дисков. С возрастом центральная часть межпозвоночного диска теряет эластичность и частично утрачивает амортизирующую функцию. При повторных травмах вследствие подъема тяжести, избыточной статической и динамической нагрузки, падения на фоне возрастных дегенеративных изменений повышается давление внутри диска. Фиброзное кольцо, расположенное по периферии межпозвоночного диска, истончается. В нём образуются трещины, к которым смещается студенистое ядро. Оно образует выпячивание (пролапс), а при разрыве фиброзного кольца формируется грыжа.
Грыжа диска давит на нервные корешки и спинной мозг, обусловливая появление боли в спине и конечности. Вещество пульпозного ядра является химическим раздражителем для нервной ткани. Возникает локальная асептическая воспалительная реакция, отёк, нарушение микроциркуляции. Это вызывает местное раздражение чувствительных рецепторов и мышечный спазм, который приводит к ограничению подвижности в поражённом отделе.
Длительное существование спазма мышц является причиной нарушения осанки, развития патологического двигательного стереотипа. Это поддерживает болевой синдром.
На формирование болевого синдрома при грыже позвоночника влияют различные факторы:
- нарушение биомеханики двигательного акта;
- дисбаланс между передним и задним мышечным поясом;
- нарушение осанки и баланса мышечно-связочно-фасциального аппарата;
- дисбаланс в крестцово-подвздошных сочленениях и других структурах таза.
Обследование пациентов с болевым синдромом
Обследование пациентов, которые обращаются в Юсуповскую больницу с жалобами на боль в позвоночнике, проводит вертебролог. При сборе жалоб и анамнеза врач выясняет:
- локализацию и иррадиацию боли;
- зависимость боли от движения в позвоночнике и положения тела;
- перенесенные ранее заболевания и травмы;
- эмоциональное состояние.
Вертебролог проводит полное исследование неврологического статуса. Если в процессе неврологического обследования он выявляет чувствительные или двигательные расстройства, снижение рефлексов, нарушение функции тазовых органов, проводит компьютерную или магнитно-резонансную томографию. В случае отсутствия неврологического дефицита назначает рентгеновское исследование позвоночника. При этом можно выявить следующие патологические изменения:
- метаболические заболевания костей (остеомаляцию, остеопороз, гиперпаратиреоз);
- компрессионный перелом;
- остеоартроз;
- анкилозирующий спондилит;
- спондилолистез;
- опухоли (остеосаркому, гемангиому, остеому, миеломную болезнь, метастатическое поражение позвоночника);
- остеохондроз позвоночника.
Это те заболевания, с которыми невролог проводит дифференциальную диагностику грыжи позвоночника. Для определения причины болевого синдрома применяют следующие диагностические процедуры:
- пневмомиелографию – в позвоночный канал после проведенной спинномозговой пункции в качестве контраста вводят 20-40 мл воздуха;
- ангиография – в сонную или позвоночную артерию под рентгеновским наблюдением вводят около 10 мл контраста и в течение 2-3 секунд делают снимки в двух проекциях;
- миелография – рентгенологическое исследование, которое проводят после введения в субарахноидальный канал окрашивающего вещества.
Ультразвуковая допплерография позволяет исследовать проходимость сонных и позвоночных артерий. С помощью электромиографии регистрируют биологические потенциалы мышц для того чтобы оценить состояние периферических нервов.
Как снять болевой синдром при межпозвонковой грыже
Большинство пациентов пытается самостоятельно уменьшить выраженность острой боли при грыже позвоночника, принимая анальгетики, выполняя различные упражнения, провисая на турнике. Самолечение чревато серьёзными осложнениями, прежде всего, переходом болевого синдрома в хроническую стадию или ущемлением межпозвоночной грыжи. В Юсуповской больнице индивидуальную схему лечения составляют невролог, мануальный терапевт, массажист, реабилитолог.
Неврологи применяют эффективные и безопасные лекарственные препараты, физиотерапевтические процедуры. Острую боль снимают нестероидными противовоспалительными препаратами. Их сначала вводят внутривенно и внутримышечно, а затем назначают в виде таблеток или ректальных свечей.
Для снятия мышечного спазма применяют миорелаксанты. При недостаточной эффективности комбинации нестероидных противовоспалительных препаратов с миорелаксантами пациентам назначают слабые наркотические анальгетики. Курс лечения – не более 10 дней.
Среди «мягких», щадящих способов купирования болевого синдрома применяют инъекционные методики: перирадикулярную терапию под контролем компьютерного томографа и эпидуральную катетеризацию, позволяющие осуществлять направленное медикаментозное воздействие на поражённые структуры. Если состояние пациента не позволяет использовать более интенсивные лечебные методики, проводят криотерапию – консервацию болезненных нервных окончаний холодом или стимуляцию спинного мозга. Оба метода не устраняют причину болевого синдрома, но способствуют значительному его уменьшению.
Реабилитологи дозируют нагрузку на позвоночник с учётом неврологических симптомов. Лечебный массаж позволяет снять избыточную нагрузку на пострадавший диск и восстановить правильную работу всего позвоночного столба. Его делают очень осторожно, чтобы не усилить спазм мышц и «выдавить» грыжу в просвет спинномозгового канала. Реабилитологи для снятия болевого синдрома применяют лёгкие методики мануальной терапии.
При болях средней тяжести пациенту рекомендуют соблюдать в течение 3-4 недель постельный режим. Назначают общеукрепляющую терапию (нейропротекторы, витамины группы В, антиоксиданты), электрофорез с эуфиллином, новокаином, токи Бернара. Для уменьшения болевого синдрома при грыже позвоночника эффективно механическое вытяжение.
Острая боль в спине возникает при защемлении межпозвоночной грыжи. В этом случае назначают анальгетики и фиксируют ту область позвоночника, в которой предположительно произошло защемление, при помощи специального пояса. Для купирования болевого синдрома врачи Юсуповской больницы выполняют блокады с растворами местных анестетиков.
Если консервативная терапия мало эффективна, выполняют оперативное вмешательство. Эндоскопическая микродискэктомия заключается в удалении при помощи эндоскопа грыжевого выпячивания и остатков межпозвонкового диска. Также нейрохирурги выполняют нуклеопластику, протезирование или лазерное восстановление диска. Нуклеопластику называют чрескожной дискэктомией или холодноплазменной хирургией. Она направлена на уменьшение грыжевого выпячивания.
Лазерная вапоризация применяется на ранней стадии развития межпозвонковой грыжи. Операция заключается в нагревании межпозвоночного диска лазерным лучом, после чего стимулируется рост хрящевых клеток и восстанавливается структура хряща. Малоинвазивным щадящим методом укрепления изношенного фиброзного кольца межпозвоночного диска является внутридисковая электротермальная терапия. К инновационным методам купирования болевого синдрома относится радиоволновая нуклеоаннулопластика. Сложное лечение пациенты имеют возможность пройти в клиниках-партнёрах.
Снять болевой синдром при грыже позвоночника можно, записавшись на приём по телефону Юсуповской больницы, где врачи применяют традиционные и авторские методики лечения пациентов, позволяющие эффективно купировать боль и предотвратить осложнения.
Источник