Массаж при корешковом синдроме шейный отдел массаж

Корешковый синдром шейного отдела позвоночника (цервикальная радикулопатия) – это клиническое описание боли и / или неврологических симптомов, вызванных различными патологиями, при которых происходит компрессия корешков в шейном отделе позвоночника.
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
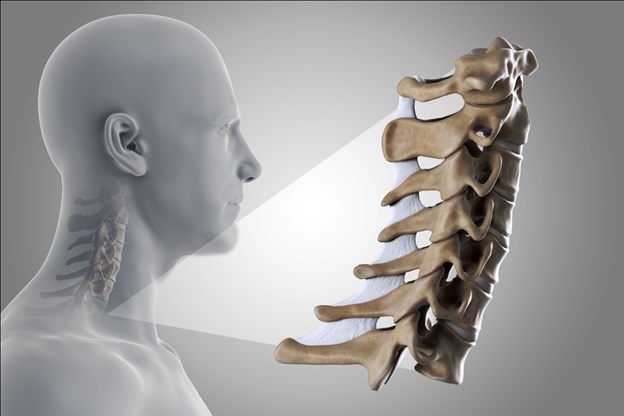
Спинномозговые корешки (С1 – С8) выходят из шейного отдела позвоночника и затем разветвляются, осуществляя иннервацию мышц верхних конечностей (плеч, рук, кистей), что позволяет им функционировать. Они также несут чувствительные волокна к коже, что обеспечивает чувствительность кожи в зоне иннервации .
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
- Грыжа диска. Если внутренний материал межпозвонкового выпячивается и раздражает близлежащий корешок в шейном отделе, то возможно развитие корешкового синдрома (цервикальной радикулопатии). Если у молодого человека (20 или 30 лет) имеется цервикальная радикулопатия, наиболее вероятной причиной является грыжа межпозвоночного диска.
- Цервикальный стеноз позвоночника. Как часть дегенеративного процесса шейного отдела позвоночника, изменения в спинномозговых суставах могут привести к уменьшению пространства в позвоночном канале. Спинальный стеноз является распространенной причиной симптомов корешкового синдрома в шейном отделе позвоночника шейки у людей старше 60 лет.
- Остеохондроз (дегенеративное заболевание дисков). По мере дегенерации дисков в шейном отделе позвоночника, диски становятся более плоскими и жесткими и не поддерживают позвоночник. У некоторых людей этот дегенеративный процесс может привести к воспалению или поражению близлежащего нервного корешка. Цервикальная дегенеративная болезнь дисков является общей причиной радикулопатии у людей старше 50 лет.
- Цервикальная радикулопатия может быть вызвана другими состояниями, при которых возникают условия для компрессионного воздействия на нервные корешки или вызывать повреждение шейных нервных корешков, такими как: опухоли, переломы, инфекции или саркоидоз, синовиальная киста, синовиальный хондроматоз фасеточных суставов, гигантоклеточный артериит корешковых сосудов.
- К факторам, связанным с повышенным риском развития корешкового синдрома шейного отдела позвоночника, относятся: тяжелый ручной труд, требующий подъема более чем 10 кг, курение и длительное вождение или работа с вибрационным оборудованием.
Симптомы
Симптомы корешкового синдрома шейного отдела позвоночника шейки обычно включают боль, слабость или онемение в областях, находящихся в зоне иннервации пораженного корешка. Боль может ощущаться только в одной области, например в плече, или распространяться по всей руке и в пальцы кисти .
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
Симптомы при корешковом синдроме в шейном отделе позвоночника зависят от того, какой корешок подвержен компрессии шейки. Например, C6-радикулопатия возникает, когда повреждается нервный корешок , который выходит над C6-позвонком.
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
- Радикулопатия C5 -может вызывать боль и / или слабость в плечах и руках. Характерный симптом- это дискомфорт около лопаток, онемение или покалывание бывает редко .
- Радикулопатия C6 (одна из наиболее распространенных) вызывает боль и / или слабость по всей длине руки, включая бицепсы, запястье, большой и указательный палец.
- Радикулопатия C7 (наиболее распространенная) вызывает боль и / или слабость от шеи до кисти и может включать трицепсы и средний палец.
- Радикулопатия C8 вызывает боль от шеи к руке. Пациенты могут испытывать слабость в руке, а боль и онемение могут распространяться вдоль внутренней стороны кисти, безымянного пальца и мизинца.
- При одновременном поражении нескольких корешков возможна комбинация симптомов
- Симптомы могут усиливаться при выполнении определенных действий, таких как длительное нахождение в положении с наклоном шеи (работа на компьютере) и уменьшаться в состоянии покоя.
- Но в некоторых случаях, симптомы могут стать постоянными и не уменьшаться, когда шея находится в поддерживаемом положении покоя.
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
- История пациента. Врач собирает подробную информацию о наличии любых предшествующих или текущих заболеваниях или состояниях, несчастных случаях или травмах, семейной истории и образе жизни. Это позволяет получить более полное представление о том, что может потребоваться для дальнейшего обследования.
- Физический осмотр. Врач на основании осмотра и пальпации определяет наличие аномалий, болезненных участков, а также диапазон движений и силу мышц шеи.

- Сперлинг(Spurling) тест позволяет врачу определить, может ли компрессия шейного отдела позвоночника спровоцировать или (временно) ухудшить корешковые симптомы у пациента. Этот тест обычно проводится так: пациент наклоняет голову в сторону, где появились симптомы, а затем врач рукой оказывает мягкое давление на верхнюю часть головы. Этот процесс приводит к сужению фораминальных отверстий, откуда выходят нервные корешки и это приводит к воспроизведению корешковых симптомов, которые испытывал пациент. Если тест Сперлинга воспроизводит корешковые симптомы, то, вероятно, имеет место цервикальная радикулопатия.
- Пациентам, у которых уже есть признаки цервикальной миелопатии (компрессия спинного мозга) или корешковые симптомы появились после эпизода травмы (и, следовательно, могут быть переломы), тест Спурлинга проводить не рекомендуется.
Инструментальные методы диагностики
- Рентгенографияшейного отдела позвоночника обычно является первым методом диагностики корешкового синдрома и позволяет обнаружить наличие травм, остеофитов, сужение пространства между позвонками. Рентгенография считается наиболее оптимальным начальным исследованием у всех пациентов с хронической болью в шее.
- КТ (МСКТ)
КТ-сканирование обеспечивает хорошую визуализацию морфологии костей и может быть полезным диагностическим инструментом для оценки острых переломов. Точность диагностики грыж дисков в шейном отделе позвоночника при КТ –визуализации колеблется от 72-91% .
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
- МРТ
МРТ стала методом выбора для визуализации шейного отдела позвоночника и позволяет обнаружить значительную часть патологий мягких тканей, например грыжу диска. МРТ может обнаруживать разрывы связок или секвестрацию грыжи диска, что не может быть обнаружено с помощью других методов визуализации. МРТ может хорошо визуализировать весь спинной мозг, нервные корешки и позвоночный столб . Было обнаружено, что МРТ достаточно информативный метод оценки количества спинномозговой жидкости (CSF), окружающей тяж спинного мозга , при обследовании пациентов с стенозом спинального канала:
- ЭМГ (ЭНМГ)
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
ЛФК. Физические упражнений и растяжки могут помочь облегчить симптомы. Врач ЛФК может разработать индивидуальный план для конкретного пациента. ЛФК – наиболее эффективный метод лечения корешкового синдрома как в краткосрочной, так и в долгосрочной перспективе. Упражнения, направленные на открытие межпозвонкового отверстия, являются лучшим выбором для снижения воздействия компрессии на корешок Упражнения, такие как контралатеральная ротация и латеральное сгибание, относятся к простейшим формам упражнений, которые эффективны для уменьшения симптомов корешкового синдрома и увеличивают объем движений в шее. Также могут выполняться упражнения для усиления мышц, что позволит улучшить стабильности шеи и снизить риск развития раздражения нервного корешка в будущем, если компрессия корешка не обусловлена причинами, при которых ЛФК не оказывает лечебного эффекта. На начальных этапах лечения усиление мышц должно быть ограничено изометрическими упражнениями в вовлеченной верхней конечности. Как только острые симптомы будут устранены, можно начинать прогрессивное изотоническое укрепление. Первоначально, упражнения с отягощением должны проводиться с небольшим весом и частыми повторениями (15-20 повторений). Заниматься ЛФК необходимо в течение продолжительного времени, периодически корректирую объем и интенсивность нагрузок с врачом ЛФК.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
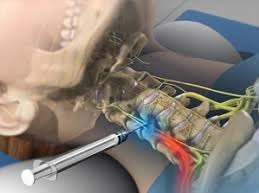
Шейные эпидуральные инъекции стероидов используются у пациентов с рефрактерностью к другим методам лечения. При правильном выполнении опытными врачами под рентгеновским контролем в большинстве случаев корешкового синдрома в шейном отделе удается добиться достаточно хорошего эффекта .
Мануальная терапия. Манипуляции при мануальной терапии позволяют снять блоки и улучшить мобильность двигательных сегментов и таким образом уменьшить симптоматику .
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Иглорефлексотерапия, наравне с другими методами, используется в лечении корешкового синдрома в шейном отделе позвоночника. Этот метод лечения позволяет улучшить проводимость в нервных волокнах, уменьшить боль и восстановить чувствительность .
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики:
Передняя цервикальная дискэтомия и фиксация. Эта операция проводится через небольшой разрез в передней части шеи для удаления грыжи диска , а затем проводится фиксация этого двигательного сегмента шейного отдела позвоночника, что позволяет обеспечить стабильность позвоночника . Это наиболее распространенная операция для декомпрессии корешка .
Замена межпозвонкового диска на искусственный диск. Эта методика позволяет заменить фиксацию позвонков. Потенциальным преимуществом этой методики является то, что она направлена ??на поддержание мобильности на этом уровне шейного отдела позвоночника, а не на сращивание двух позвонков.
Хирургическое лечение корешкового синдрома в шейном отделе позвоночника позволяет эффективно снизить симптоматику и восстановить проводимость по нервным волокнам. По данным статистики коэффициент эффективности составляет от 80% до 90% . Как и при любой операции, есть некоторые риски, но чаще всего польза оперативного лечения перевешивает риски.
Источник
 Остеохондроз шейного отдела позвоночника предполагает хроническое течение с периодическими обострениями симптоматической картины.
Остеохондроз шейного отдела позвоночника предполагает хроническое течение с периодическими обострениями симптоматической картины.
Частота и выраженность их определяется степенью деструктивных изменений в межпозвоночных дисках, связках и суставах.
Терапия подбирается индивидуально.
Обычно она комплексная, и одна из основных мер – это лечебный массаж.
Разберемся, чем он помогает и как проводится – об этом далее в статье.
Что такое остеохондроз шеи?
Основные причины остеохондроза – малоактивный образ жизни, длительное пребывание за компьютером или за рулем автомобиля, ввиду чего межпозвоночные диски подвергаются сильной нагрузке.
Усугубляется ситуация тем, что у многих людей ослаблен мышечный корсет, поддерживающий позвоночный столб. Все это в сочетании и приводит к остеохондрозу определенных участков позвоночного столба.
Самым распространенным при этом является остеохондроз шейного отдела, провоцирующий ряд неприятных симптомов. Он предполагает определенные изменения в организме: сдавливаются сосуды, отвечающие за кровоснабжение головного мозга, возникают спазмы шейных мышц, сдавливаются корешки спинного мозга, что провоцирует воспаление в мягких тканях.

Заболевание хроническое, потому избавиться от него полностью нельзя. Однако можно добиться стойкой ремиссии и устранения неприятных симптомов. Для этого нужна правильная комплексная терапия, и массаж – одна из важных ее мер.
Польза массажа для опорно-двигательного аппарата
Регулярный массаж шеи помогает больному облегчить состояние, замедляет развитие заболевания и минимизирует или вовсе убирает болевые ощущения.
Действие его при остеохондрозе шейного отдела заключается в следующем:
- Массаж снимает спазмы в мышцах, возвращает им тонус, если они ослаблены.
- Нормализует лимфоток в области пораженного участка, нарушенный ввиду воспаления.
- Улучшает кровообращение в тканях, отвечающих за питание межпозвоночных дисков.
- Помогает снизить давление на крупные сосуды шеи, которые ответственны за питание головного мозга и проходящие в данной области нервы.
- Снимает отеки на пораженных участках, сопутствующие воспалительному процессу, снижает ущемление спинномозговых корешков, которое является одной из основных причин возникновения болевых ощущений.
- Укрепляет мышечный каркас.
- Помогает устранить головную боль, боль в шее, плечах, руках.
- Стабилизирует состояние нервной системы и общее самочувствие пациентов.
Для получения стойкого результата массаж должен проводиться курсом в 10-12 процедур.
Применение массажа при остеохондрозе шейного отдела
Учтите, что массаж не является самостоятельным методом терапии при остеохондрозе шейного отдела. Он не восстанавливает межпозвоночные диски и не увеличивает расстояние между позвонками. Также сам по себе он не избавляет от острого болевого синдрома. Но, тем не менее, в сочетании с другими мерами лечения он действительно способен дать потрясающие результаты. В особенности хорошо сочетать его с лечебной физкультурой.
Массаж способствует снятию тяжести в мышцах, позволяет максимально их расслабить, тем самым сняв спазм. Он улучшает кровообращение и лимфоток, способствует снятию воспаления. Несмотря на то, что последовательность действий при таком массаже стандартная, он обладает своей спецификой, потому необходимо, чтоб его производил специалист.
Максимальную эффективность массаж принесет на ранних стадиях заболевания, когда застойные явления в мышцах только начинают развиваться. При своевременном начале лечения можно остановить дальнейшей развитие заболевания. На поздних же стадиях, когда уже начались костные изменения и разрастания, эффективность метода будет ниже, и он принесет только незначительное облегчение.
Стоит учитывать наличие противопоказаний у массажа. Так, его не рекомендуется проводить при острой боли – корешковом синдроме, так как в данном случае любое раздражение нерва может только усугубить ситуацию. Прибегать к массажу можно в подострый и восстановительный периоды заболевания.

Кроме того, без разрешения врача не стоит проводить массаж при грыже. Дело в том, что не при всех видах грыж больной нормально перенесет данный метод лечения. Кроме того, при грыжах противопоказаны глубокие разминания, также запрещено массировать область позвоночника.
Кроме того, существуют общие противопоказания, к которым относятся следующие:
- Гнойные и воспалительные процессы в организме;
- Онкологические заболевания;
- Почечная или печеночная недостаточность;
- Гипертония;
- Инфекционные заболевания в позвоночнике, головном и спинном мозгу;
- Нарушение свертываемости крови;
- Тромбофлебит;
- Аневризмы сосудистых стенок;
- Любые повреждения кожи в области, подвергаемой воздействию;
- Обострение психоневрологических расстройств.
В каждом конкретном случае решение о целесообразности массажа при шейном остеохондрозе должен принимать врач.
Массаж для лечения остеохондроза шейного отдела: техника выполнения
Для лечения шейного остеохондроза могут применяться разные виды массажа. Выбор конкретной методики определяется проявлениями заболевания, наличием сопутствующих состояний, показаний и противопоказаний.
Классический массаж
Классический либо традиционный массаж помогает снять болевые ощущения, расслабляет и укрепляет мышечный каркас, помогает продлить срок ремиссии.
В острые периоды проводится он опосредованно, то есть, действие происходит на те области, которые рефлекторно связаны с пораженными сегментами. Техника предполагает поглаживания, растирания, поколачивания, разминания, встряхивания, сопротивляющиеся движения.
Подобные приемы реализуются на шее, воротниковой зоне, плечах, заушной области. Пациент может находиться в положении сидя или лежа, если у него часто бывают головокружения или ему сложно долго держать голову в прямом положении.

Техника выполнения классического массажа следующая:
- Начинается процедура поглаживаниями, которые помогают разогреть мышцы и кожу. Движения производятся поверхностью ладони, затем ладонь поворачивается ребром.
- Следующий прием – выжимания. Он предполагает медленные движения по спине к голове, при этом, активно сжимается кожа. Края ладоней располагаются поперек шеи. Затем руки массажиста переходят на воротниковую зону и шею и проводятся в два направления от линии позвоночника.
- Потом мастер переходит к растираниям. Они проводятся сложенными пальцами, которые вмещаются вдоль линии позвоночника и сбоку от него на шее, вниз от затылка. Воротниковая зона растирается ребром ладоней. Данный прием позволяет подготовить мышцы к дальнейшему воздействию, которое будет более глубоким и интенсивным.
- Этап разминания весьма сложный и долгий. Он проводится «щипцами» из кистей рук, которыми захватывается мышца. Слишком интенсивно сгибать и сжимать кожу не стоит.
- В конце проводятся вибрационные движения и поколачивания ребрами ладоней. На этом этапе важна высокая скорость.
Видео: “Как делать массаж при шейно-грудном остеохондрозе?”
Точечный массаж
Точечный массаж или акупрессура – вид рефлексотерапии, имеющий долгую историю и пришедший к нам с Востока. Он может применяться изолированно или для закрепления результатов классического массажа.
Техника предполагает воздействие кончиками либо костяшками пальцев на конкретные активные точки на коже, на которые проецируются внутренние органы.
Основной зоной воздействия при шейном остеохондрозе является затылок, шея, воротниковая область, плечи, лопатки. Воздействие на точку длится 30 секунд – 2 минуты с различной интенсивностью. Этот вид массажа может быть полезен при стихании сильного болевого синдрома. Он способствует стимуляции кровообращения в больной области, нормализует работу головного мозга и спинномозговых нервов.

Массаж надкостницы
Процедура специфическая и весьма болезненная. Специалист в данном случае работает с надкостницей позвонков, что улучшает кровообращение и питание костной ткани тела позвонка. Этот сложный вид массажа должен проводиться исключительно специалистом.
Сегментарно-рефлекторный массаж
Предполагает воздействие на рефлекторную дугу вегетативной части ЦНС посредством определенных сегментов тела. Принцип действия в то, что при патологии одного органа возникают дисфункции иных органов и систем, связанных с ним через передаваемые рефлексы. Болевые ощущения проецируются на сегменты тела, удаленные от непосредственно больного участка.
Массаж соединительной ткани
Один из видов рефлексотерапии, при котором кожа кончиками пальцев разминается, растягивается и смещается. Это способствует стимуляции межклеточной соединительной ткани. Данный метод способствует снятию острых болей в шейном отделе, улучшает кровообращение и помогает устранить спазмы в мышцах спины и шеи.
Баночный массаж
Широко применяется при остеохондрозе шейного отдела позвоночника и баночный массаж. Принцип действия его в создании над обрабатываемым участком кожи отрицательного давления, куда приливает кровь, происходит стимуляция рецепторов, улучшается кровоток и лимфоток, питание тканей.
Этот вид массажа помогает устранить застой венозной крови, снимает болевые ощущения. Он должен проводиться вдоль позвоночника, без воздействия на сами позвонки.
Для процедуры используются специальные медицинские банки: стеклянные, пластиковые, латексные, керамические. Действуют они по одному и тому же принципу, но есть разница в постановке.
При проведении данного вида массажа нужно придерживаться следующих рекомендаций:
- Предварительно кожу нужно обработать массажным маслом – это поможет обеспечить легкое движение банок и снизить болевые ощущения.
- Перед постановкой банок нужны легкие поглаживания и растирания с целью разогрева.
- Кожу нужно втягивать банкой не больше, чем на 1,5 см.

Видео: “Баночный массаж шейно-воротниковой зоны”
Аппаратный массаж
Предполагает применение специального оборудования. Оно позволяет усилить микроциркуляцию крови, улучшить обменные процессы, устранить воспаление и болевой синдром.
Самомассаж
Является дополнительной методикой, которая проводится к воротниковой зоне посредством кончиков пальцев. Движения проводятся по бокам шеи, по направлению от затылка к плечам с захватом плеч, рук, заушной области.
Нужно использовать поглаживающие приемы, сочетая их с интенсивным растиранием. Также полезны мелкие круговые движения в области осистых позвоночных отростков. Самомассаж можно выполнять в домашних условиях ежедневно в течение двух недель. Длительность процедуры составляет 15 минут.
Медовый массаж
Обычно этот вид массажа не делается изолированно, а является дополнительным при самомассаже и ряде других процедур. На шею и плечи наносится тонкий слой меда, а после по ним проводят разогревающие поглаживания и похлопывания. Амплитуда и частота движений должны возрастать постепенно. Длительность воздействия составляет 10 минут.
Какой вид массажа будет полезен в конкретном случае, должен решать врач.
Заключение
Анализируя все сказанное, сделаем выводы:
- Массаж – эффективная составляющая комплексного лечения остеохондроза шейного отдела. Он помогает минимизировать болевые ощущения, улучшает общее состояние пациента.
- Нужно учитывать имеющиеся противопоказания и меры предосторожности.
- Существует большое количество видов массажа, которые могут применяться при шейном остеохондрозе. В некоторых случаях можно делать процедуры в домашних условиях, но пи этом важно освоить правильную технику.
Комментарии для сайта Cackle
Источник

