Механическая асфиксия от закрытия дыхательных путей водой код мкб

[См. вышеуказанные подрубрики кодов места происшествия (V01-Y98)]
W75
Случайное удушение и удавление в кровати
Включены: закрытие дыхательных путей и удушение:
- постельным бельем
- материнским телом
- подушкой
W76
Другие случайные повешения и удавления
W77
Угроза дыханию в результате засыпания сыпучими веществами,обвалившейся землей и другими породами
Включено: засыпание породой БДУ
Исключено:
- засыпание породой при стихийных бедствиях (X34-X39)
- засыпание породой без асфиксии или удушения (W20.-)
W78
Вдыхание содержимого желудка
Включены:
- асфиксия рвотными массами [срыгиваемой пищей]
- закупорка дыхательных путей рвотными массами [срыгиваемой пищей]
- удушение рвотными массами [срыгиваемой пищей]
- аспирация (попадание в дыхательные пути) рвоты БДУ
- сдавливание трахеи рвотными массами в пищеводе
- прерывание дыхания рвотными массами в пищеводе
- закрытие дыхательных путей рвотными массами в пищеводе
Исключены:
- повреждение, за исключением асфиксии или закупорки дыхательных путей, вызванное рвотными массами (W44.-)
- закупорка пищевода рвотными массами без упоминания об асфиксии или закупорке дыхательных путей (W44.-)
W79
Вдыхание и заглатывание пищи, приводящее к закупорке дыхательных путей
Включены:
- асфиксия пищей (включая кость или фруктовые косточки)
- закупорка дыхательных путей пищей (включая кость или фруктовые косточки)
- удушение пищей (включая кость или фруктовые косточки)
- аспирация пищи (любой) БДУ
- сдавливание трахеи пищей в пищеводе
- прерывание дыхания пищей в пищеводе
- закрытие дыхательных путей пищей в пищеводе
- закупорка глотки пищей (комком)
Исключены:
- вдыхание рвотных масс (W78.-)
- повреждение, за исключением асфиксии или закупорки дыхательных путей, вызванное пищей (W44.-)
- закупорка пищевода пищей без упоминания об асфиксии или закупорке дыхательных путей (W44.-)
W80
Вдыхание и заглатывание другого инородного тела, приводящее к закупорке дыхательных путей
Включены:
- асфиксия, вызванная любым предметом, за исключением пищи или рвотных масс, проникших через нос или рот
- закупорка дыхательных путей любым предметом, за исключением пищи или рвотных масс, проникших через нос или рот
- удушение любым предметом, за исключением пищи или рвотных масс, проникших через нос или рот
- аспирация БДУ
- аспирация (в дыхательные пути) инородного тела, за исключением пищи или рвотных масс БДУ
- сдавливание трахеи инородным телом в пищеводе
- прерывание дыхания инородным телом в пищеводе
- закрытие дыхательных путей инородным телом в пищеводе
- инородное тело в носу
- закупорка глотки инородным телом
Исключены:
- аспирация рвотных масс или пищи (W78-W79)
- повреждение, за исключением асфиксии и закупорки дыхательных путей, вызванное инородным телом (W44.-)
- закупорка пищевода инородным телом без упоминания об асфиксии или закупорке дыхательных путей (W44.-)
последние изменения: январь 2016
W81
Случайное или преднамеренное попадание в среду с низким содержанием кислорода
Включены:
- случайное попадание в холодильную камеру или другое герметически закрывающееся помещение
- повреждение, связанное с недостаточным обеспечением воздухом при нырянии
Исключено: удушение пластиковым мешком (W83.-)
W83
Другие случаи уточненной угрозы дыханию
Включено: удушение пластиковым мешком
W84
Угроза дыханию неуточненная
Включены:
- асфиксия БДУ
- удушение БДУ
последние изменения: январь 2016
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
T71 Асфиксия.
T71 Асфиксия
Описание
Состояние нарастающего удушья, приводящее к недостатку кислорода в крови и тканях (гипоксии) и к накоплению в них углекислого газа (гиперкапнии).
Симптомы
Клиническая картина асфиксии зависит от ее причины. При острой странгуляционной и обтурационной асфиксии дыхательные движения приобретают судорожный характер, но дыхания как таконого нет. Быстро развивается резкий цианоз лица, утрачивается сознание, возникают общие судороги. Возможны непроизвольное мочеиспускание и дефекация. Остановка сердца наступает через 2 — 3 мин.
При постепенно нарастающей обтурационной асфиксии дыхание становится вначале редким, глубоким, хриплым или свистящим. Дыхательные шумы слышны на расстоянии, при вдохе напрягаются вспомогательные мышцы. Затем дыхание становится частым, поверхностным, аритмичным. Сначала пульс учащается, повышается артериальное и венозное давление, наблюдаются головокружение, потемнение в глазах. Затем пульс замедляется, утрачивается сознание, артериальное и венозное давление снижается, появляются судороги. В дальнейшем наступает остановка дыхания. В результате снижения содержания кислорода и накопления в организме углекислого газа кровь приобретает темно-красный цвет, может возникнуть фибрилляция желудочков сердца.
Если в основе асфиксии лежит сдавление легкого, дыхание сразу становится частым и поверхностным. Пораженная половина грудной клетки во время вдоха отстает или даже западает (при множественном переломе ребер). При травматической асфиксии без сотрясения головного мозга сознание сохранено, но отмечаются возбуждение, выраженный цианоз и отечность лица, множественные кровоизлияния в кожу, конъюнктиву и склеру глаз.
T71 Асфиксия
Причины
Основные причины асфиксии:
1) сдавление верхних дыхательных путей извне при повешении, удавлении (странгуляционная асфиксия), травмах шеи;
2) попадание инородных твердых или жидких тел в верхние дыхательные пути и трахею, что приводит к их частичной или полной непроходимости (механическая обтурационная асфиксия);
3) западение языка у лежащего на спине больного или пораженного, находящегося в коматозном состоянии;
4) патологические процессы в области гортани и трахеи (отек, гематома, ожог, опухоль, ларингоспазм);
5) скопление в плевральной полости воздуха (напряженный пневмоторакс), крови (гемоторакс), жидкости (гидроторакс); разрыв диафрагмы с перемещением в плевральную полость органов брюшной полости;
6) травматическое сдавление грудной клетки, живота, а иногда и всего туловища твердыми или сыпучими телами (травматическая асфиксия). Причинами асфиксии могут быть также острые нарушения функции дыхательных мышц при травме верхних отделов спинного мозга, некоторых интоксикациях (остаточное действие миорелаксантов, ботулизм, отравление и ), судорожных синдромах (столбняк, эпилептический статус, эклампсия) и других заболеваниях (миастенический криз, полиомиелит, восходящий полирадикулоневрит и ).
Лечение
При асфиксии необходимо немедленное проведение интенсивных реанимационных, терапевтических и хирургических мероприятий. В первую очередь нужно восстановить проходимость дыхательных путей при их сдавлении или обтурации (снятие петли или устранение предмета, сдавливающего шею пострадавшего, удаление из дыхательных путей инородных тел). Для поддержания проходимости дыхательных путей и с целью борьбы с быстро нарастающей гипоксемией следует устранить западение корня языка. Для этого голове больного придают положение максимального затылочного разгибания, либо вводят в ротовую полость воздуховод, либо выдвигают вперед нижнюю челюсть за ее углы, либо выводят из полости рта язык, наложив на него языкодержатель. Об эффективности манипуляции свидетельствует восстановление дыхания, которое становится ровным и бесшумным. Необходимо также удалить рвотные массы и кровь изо рта и ротоглотки, инородные тела из верхних дыхательных путей с помощью приемов, повышающих давление в грудной клетке и дыхательных путях ниже места их обструкции (нанесение отрывистых ударов ладонью по межлопаточной области и отрывистое надавливание на эпигастральную область — прием Геймлиха) или специальными инструментами во время прямой ларингоскопии; при пневмотораксе — наложить окклюзионную повязку.
После восстановления проходимости дыхательных путей приступают к искусственной вентиляции легких вначале методом изо рта в рот, затем с помощью портативных и стационарных респираторов. Если наступила остановка сердца, одновременно с искусственным дыханием начинают массаж сердца. Искусственную вентиляцию легких продолжают до полного восстановления сознания больного, иногда несколько часов и даже суток. Это особенно важно после перенесенной странгуляционной и травматической асфиксии. Возникающие в этих случаях судороги и резкое двигательное возбуждение устраняют повторным введением на фоне искусственного дыхания миорелаксантов короткого действия (миорелаксина, дитилина), а в наиболее тяжелых случаях — миорелаксантов длительного действия (тубарина).
Медсестра или фельдшер, особенно работающие самостоятельно, иногда вынуждены проводить манипуляции, которые в обычных условиях выполняются только врачами, — интубацию трахеи, дренирование плевральной полости, проводниковые новокаиновые блокады и В некоторых чрезвычайных ситуациях (отек гортани, сдавление ее опухолью, гематомой) асфиксия может быть эффективно устранена лишь с помощью трахеостомии, которую выполняет только врач. В безвыходных ситуациях фельдшер может прибегнуть к чрескожному проколу трахеи толстой иглой с введением в нее катетера и последующим проведением прерывистой струйной вентиляции легких воздушно-кислородной смесью или кислородом. Акушерка может встретиться с необходимостью провести лечение асфиксии новорожденного, которая проявляется состоянием длительного апноэ при рождении.
Лечение асфиксии при таких заболеваниях, как ботулизм, столбняк, различные экзотоксикозы, требует наряду с упомянутыми общими лечебными мероприятиями проведения специфической терапии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2016
Категории МКБ:
Вдыхание и заглатывание другого инородного тела, приводящее к закупорке дыхательных путей (W80), Вдыхание и заглатывание пищи, приводящее к закупорке дыхательных путей (W79)
Разделы медицины:
Неотложная медицина
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «23» июня 2016 года
Протокол № 5
Асфиксия (asphyxia; греч. отрицательная приставка а- + sphyxis пульс; синоним удушье) – нарушение внешнего дыхания, вызванное причинами, приводящими к затруднению или полному прекращению поступления в организм кислорода и накоплению в нем углекислоты.[1].
Коды МКБ-10:
W79 – Вдыхание и заглатывание пищи, приводящее к закупорке дыхательных путей
W80 – Вдыханиеизаглатываниедругогоинородноготела, приводящее к закупорке дыхательных путей
Дата разработки/пересмотра протокола: 2007 год/2016 год.
Пользователи протокола: врачи всех специальностей, средний медицинский персонал.
Категория пациентов: взрослые, дети, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Классификация [1].
По течению заболевания:
· острое или подострое – при полном и клапанном закрытии бронхов. В этом случае на первый план выступает нарушение проходимости дыхательных путей, а также развитие ателектатической пневмонии;
· хроническое течение – в случаях фиксации инородного тела в трахее или бронхе без выраженного затруднения дыхания, без ателектаза или эмфиземы, характеризуется воспалительными изменениями на месте фиксации инородного тела и нарушением дренажной функции с развитием пневмонии.
По степени обструкции:
· частичная обструкция дыхательных путей – пострадавший в сознании, у него появляются кашель и шумное дыхание между вдохами;
· полная обструкция дыхательных путей – пострадавший не может ни разговаривать, ни дышать, ни кашлять, судорожно хватается за шею.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии [1]
Жалобы и анамнез:
· острое ощущение удушья среди полного здоровья;
· охриплость и потеря голоса;
· *невозможность говорить, знаками показывает на шею;
· потеря сознания, падение пациента;
· *«беспричинный» внезапный кашель, часто приступообразный, чаще, на фоне приема пищи;
· свистящее дыхание;
· возможно кровохарканье;
· страх;
· головокружение;
· потемнение в глазах;
· сердцебиение.
Наличие в анамнезе:
· сдавление дыхательных путей извне (при удушении, травмах шеи, опухоли);
· попадание инородных тел или жидкости в дыхательные пути (крови, рвотных масс, воды при утоплении);
· западение языка при нахождении человека в коматозном состоянии;
· патологические процессы на уровне дыхательных путей и легких (отек, ожог, резкий спазм бронхов, отек легкого).
Физикальное обследование:
· нарушение дыхания (одышка: при инородном теле в верхних дыхательных путях–инспираторная, в бронхах-экспираторная; свистящее дыхание, патологические типы дыхания);
· нарушение сознания (уровень сознания от оглушения до комы);
· данные аускультации легких: ослабление дыхательных шумов с одной или обеих сторон; АД, ЧСС: тахикардия с гипертензией или брадикардия с выраженной гипотензией;
при странгуляционной асфиксии возможно:
· **наличие на шее странгуляционной борозды;
· **петехиальные кровоизлияния на лице, склерах и конъюнктивах; кожные покровы бледные, цианоз.
· судорожный синдром с выраженным напряжением мышц спины и конечностей.
· непроизвольное моче- и калоотделение.
· расширение зрачков, отсутствие их реакции на свет, нистагм [2].
Лабораторные исследования:
· КОС: респираторный, метаболический ацидоз;
· газовый состав крови: ра02 уменьшается с 70 мм рт. ст. и ниже, РаС02 возрастает до 80-90 мм рт. ст. и выше.
Инструментальные исследования:
· измерение артериального давления: гипертензия, гипотензия;
· пульсоксиметрия: снижение кислорода менее 90% [3]
Диагностический алгоритм

Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне: смотрите амбулаторный уровень.
Диагностический алгоритм: смотрите амбулаторный уровень.
Перечень основных диагностических мероприятий:
· газовый состав крови;
· кислотно-основной состав;
· ларингоскопия;
· бронхоскопия;
· обзорная рентгенография органов грудной клетки;
· КТ;
· МРТ.
Перечень дополнительных диагностических мероприятий:
· ОАК;
· ОАМ;
· биохимический анализ крови (АлТ, АсТ, креатинин, мочевина, белок);
· ЭКГ: гипоксические изменения миокарда, расстройства ритма, нарушение атриовентрикулярной и внутрижелудочковой проводимости.
Лечение
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
· восстановить проходимость дыхательных путей по всей их протяженности;
· нормализовать общие и местные расстройства альвеолярной вентиляции;
· устранить сопутствующие нарушения центральной гемодинамики;
· оксигенотерапия, ИВЛ [3].
Немедикаментозное лечение:
Попытки извлечения инородных тел из дыхательных путей предпринимаются только у пациентов с прогрессирующей ОДН, представляющей угрозу для жизни.
Инородное тело в глотке – выполнить манипуляцию по извлечению пальцем или корнцангом.
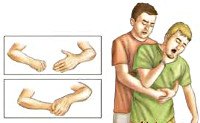
Инородное тело в гортани, трахее, бронхах- при наличии сознания у пострадавшего – попытаться удалить инородное тело из верхних дыхательных путей при помощи удара по спине или поддиафрагмально-абдоминальных толчков (прием Геймлиха), производимых на высоте вдоха. При отсутствии эффекта – коникотомия.
При остановке кровообращения: сердечно-легочная реанимация.
Медикаментозное лечение:
При сохраненной сердечной деятельности, систолическом АД выше 90 мм рт. ст. и наличии судорог:
· диазепам 5-10 мг, повторить если есть необходимость (А при судорогах);
· преднизолон от 0,5 до 1 мг / кг / день перорально вводить в 1-2 разделенных дозах в течение 5-7 дней (В)
Перечень основных лекарственных средств:
· диазепам;
· преднизолон.
Перечень дополнительных лекарственных средств: нет.
Алгоритм действий при асфиксии [4]

Другие виды лечения:
· антиоксидантная терапия;
· эндоскопическая санация дыхательных путей.
Показания для консультации специалистов: нет.
Профилактические мероприятия: нет.
Мониторинг состояния пациента: нет.
Индикаторы эффективности лечения:
· восстановление дыхательной функции;
· улучшение состояния пациента.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: смотрите амбулаторный уровень.
Медикаментозное лечение: смотрите амбулаторный уровень.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
Немедикаментозное лечение: смотрите амбулаторный уровень.
Медикаментозное лечение: смотрите амбулаторный уровень.
Перечень основных лекарственных средств:
· диазепам;
· преднизолон.
Перечень дополнительных лекарственных средств: нет.
Хирургическое вмешательство
Виды процедуры:
· коникотомия;
· трахеостомия.
Другие виды лечения:
· в соответствии с назначениями профильных специалистов.
Показания для консультации специалистов: при наличии общей патологии необходимо заключение соответствующего узкого специалиста об отсутствии противопоказаний к хирургическому лечению. В обязательном порядке заключение отоларинголога и стоматолога на предмет отсутствия хронических очагов инфекции.
Показания для перевода в отделение интенсивной терапии и реанимации:
· прогрессирование обструкции дыхательных путей;
· нарастание явлений дыхательной недостаточности.
Индикаторы эффективности лечения: смотрите амбулаторный уровень.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
После выведения из асфиксии, но при сохранении причины обструкции (при смещении инородного тела в трахеобронхиальное дерево).
Прогрессирование обструкции дыхательных путей, нарастание явлений дыхательной недостаточности.
Всем пациентам показана экстренная госпитализация в стационар, а пациентам со странгулиционной асфиксией – транспортировка с продолжающейся ИВЛ и инфузионной терапией.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Рекомендации по оказанию скорой медицинской помощи в Российской Федерации. Под ред. Мирошниченко А.Г., Руксина В.В. СПб., 2006, 224 с.
2) Руководство по скорой медицинской помощи // под ред. С.Ф. Багненко, А.Л. Вёрткин, А.Г. Мирошниченко, М.Ш. Хубутия М.: ГЭОТАР-Медиа, 2007.– 816с.
3) Сумин С.А. Неотложные состояния. – 7-ое издание. – М. – МИА. – 2010. – 800с.
4) Афанасьев В.В., Бидерман Ф.И., Бичун Ф.Б. Алгоритмы действий врача службы скорой медицинской помощи Санкт-Петербурга.Санкт-Петербург, 2009.
- 1) Рекомендации по оказанию скорой медицинской помощи в Российской Федерации. Под ред. Мирошниченко А.Г., Руксина В.В. СПб., 2006, 224 с.
Информация
Сокращения, используемые в протоколе:
| АД | – | артериальное давление |
| ИВЛ | – | искусственная вентиляция легких |
| КОС | – | кислотно-основное состояние |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ОДН | – | острая дыхательная недостаточность |
| ЧСС | – | частота сердечных сокращений |
| ЭКГ | – | электрокардиография |
Список разработчиков протокола:
1) Малтабарова Нурила Амангалиевна – кандидат медицинских наук АО «Медицинский университет Астана», профессор кафедры скорой неотложной помощи и анестезиологии, реаниматологии, член международной ассоциации ученых, преподавателей и специалистов, член федерации анестезиологов-реаниматологов РК.
2) Саркулова Жанслу Нукиновна – доктор медицинских наук, профессор, РГП на ПХВ «Западно-Казахстанский государственный медицинский университет имени Марата Оспанова», заведующая кафедры скорой неотложной медицинской помощи, анестезиологии и реаниматологии с нейрохирургией, председатель филиала Федерации анестезиологов-реаниматологов РК по Актюбинской области
3) Алпысова Айгуль Рахманберлиновна – кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», заведующая кафедры скорой и неотложной медицинской помощи №1, доцент, член «Союз независимых экспертов».
4) Кокошко Алексей Иванович – кандидат медицинских наук, АО «Медицинский университет Астана», доцент кафедры скорой неотложной помощи и анестезиологии, реаниматологии, член международной ассоциации ученых, преподавателей и специалистов, член федерации анестезиологов-реаниматологов РК.
5) Ахильбеков Нурлан Салимович – РГП на ПХВ «Республиканский центр санитарной авиации» заместитель директора по стратегическому развитию.
6) Граб Александр Васильевич – ГКП на ПХВ «Городская детская больница №1» Управление здравоохранения города Астаны, заведующий отделением реанимации и интенсивной терапии, член федерации анестезиологов-реаниматологов РК.
7) Сартаев Борис Валерьевич – РГП на ПХВ «Республиканский центр санитарной авиации» врач мобильной бригады санитарной авиации.
8) Дюсембаева Назигуль Куандыковна – кандидат медицинских наук,АО «Медицинский университет Астана» заведующая кафедры общей и клинической фармакологии.
Конфликт интересов: отсутствует.
Список рецензентов: Сагимбаев Аскар Алимжанович – доктор медицинских наук, профессор АО «Национальный центр нейрохирургии», начальник отдела менеджмента качества и безопасности пациентов Управления контроля качества.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
