Метаболический синдром по данным воз

Каждый четвертый гражданин в развитых странах страдает метаболическим синдромом. В ближайшие 25 лет ожидается увеличение темпов роста заболеваемости на 50%. Тревожные цифры все чаще привлекают внимание специалистов во всем мире.
Что такое метаболический синдром?
Метаболический синдром — это не заболевание, а состояние, объединяющее группу факторов риска, которые приводят к развитию болезней сердца, сахарного диабета, инсульта и инфаркта. Данный синдром является комплексом метаболических, гормональных и клинических нарушений. В основе метаболического синдрома лежит невосприимчивость тканей к гормону инсулину (инсулинорезистентность).
В настоящее время эпидемия сердечно-сосудистых заболеваний настигает человечество вследствие метаболического синдрома. Он может поразить любого человека трудоспособного возраста, ведущего привычный для многих малоподвижный образ жизни, с перекусами на ходу, фастфудом, стрессами и перегрузками на работе. Ведущие российские и международные эксперты обсудили в пресс-центре ИТАР-ТАСС факторы риска, а также меры профилактики и лечения метаболического синдрома.
Как проявляется метаболический синдром?
Повышенные утомляемость и аппетит, апатию и головные боли многие воспринимают как естественное следствие переутомления. Излишняя жировая прослойка в области талии (висцеральное ожирение) ассоциируется исключительно с недостатком физических упражнений и неправильным питанием. Между тем, все эти симптомы, зачастую вместе с повышенным артериальным давлением (артериальной гипертензией) и инсулинорезистентностью, могут быть признаками метаболического синдрома.
Иван Бланарик, председатель Подкомитета по международному сотрудничеству в сфере модернизации и инновациям в здравоохранении и фармацевтической индустрии Торгово-Промышленной Палаты РФ, генеральный директор компании «Берингер Ингельхайм»: «В настоящее время угроза неинфекционных заболеваний выходит на первый план. Сегодня 8 из 10 смертей вызвано хроническими неинфекционными заболеваниями. При этом большинство из них можно предотвратить. Несмотря на огромные финансовые инвестиции и научные разработки, волшебных таблеток от всех болезней по-прежнему не существует. Наиболее эффективный способ решить эту проблему — объединить усилия государства, населения и фармацевтического сообщества».
В настоящее время эксперты Всемирной организации здравоохранения (ВОЗ) оценивают метаболический синдром как новую пандемию XXI века. Данная проблема опасна своими серьезными последствиями для здоровья человека. Тем более, что большинство людей не придают должного значения проявлениям синдрома. Между тем, данное состояние обратимо. Для исчезновения или уменьшения выраженности его симптомов достаточно обратиться к врачу, изменить образ жизни, контролировать артериальное давление и уровень сахара в крови.
Александра Олеговна Конради, заместитель директора ФЦСКЭ им. Алмазова по научной работе, профессор, член президиума Российского кардиологического общества: «Метаболический синдром — это конгломерат факторов риска, которые связаны между собой и способствуют развитию таких патологий, как ишемическая болезнь сердца (ИБС) и атеросклероз. Ежегодно в мире от сердечно-сосудистых патологий умирает 16 млн человек. Вклад метаболического синдрома в эту статистику довольно значим».
По словам Джона Кэмма, профессора клинический кардиологии Университета Святого Джорджа (Лондон), все элементы метаболического синдрома вызывают фибрилляцию предсердий, которая приводит к образованию тромбов. А это, в свою очередь может вызвать закупорку артерий головного мозга, то есть инсульт. Его доля при метаболическом синдроме крайне велика и составляет 40%, при этом инсульт занимает 3 место в структуре смертности в мире. Лучшим путем решения этой проблемы является профилактика.
Сахарный диабет 2-го типа — часто сопутствует метаболическому синдрому. Заболевание может стать следствием данного состояния, а, при наличии его у родственников, и одной из причин синдрома. Согласно результатам многочисленных исследований, инсулинорезистентность может носить наследственный характер.
Татьяна Ивановна Романцова, д.м.н, профессор кафедры эндокринологии Первого МГМУ им. И. М. Сеченова: «Вне зависимости от вариантов классификации метаболического синдрома, висцеральное ожирение неизменно входит в перечень дефиниций. Данный тип ожирения по принципу домино влечет за собой различные нарушения обменных процессов. Жировая ткань — огромный эндокринный орган, источник диабетогенных, атерогенных и провоспалительных биологически активных веществ (адипокинов). Согласно образному выражению профессора Мкртумяна А. М., метаболический синдром — это „метаболический кошмар“, следствием которого являются патологические изменения всех тканей и систем организма. Повышается риск множества заболеваний, в том числе сердечно-сосудистой патологии, сахарного диабета. Кроме того, в последние годы убедительно подтверждена взаимосвязь между ожирением и смертностью практически от всех форм рака».
Одним из основных признаков метаболического синдрома считается наличие излишней жировой прослойки в области талии. Объем более 80 см у женщин и 94 см у мужчин в районе талии — повод оценить наличие дополнительных факторов риска, в том числе, артериальной гипертензии (артериальное давление более 140/90 мм рт. ст.), инсулинорезистентности и других.
Лечение метаболического синдрома
В лечении метаболического синдрома борьба с лишним весом, особенно при артериальной гипертензии, имеет большое значение. Однако снижать его до «идеальных» показателей вовсе не обязательно — быстрая потеря веса за счет резкого ограничения калорийности пищи на короткий срок может иметь печальные последствия. Достаточно постепенно снижать вес на 10-15%, но не более чем на 2-4 кг в месяц. Большую пользу приносит ведение пищевого дневника и составление диеты на основе подсчета суточной нормы калорий. Эксперты подчеркивают, что основной источник калорий — жиры, их в рационе должно быть не более 30% (10% животных и 20% растительных), доля углеводов — должна составлять порядка 50%,а на белки должно приходиться 20% калорий в сутки.
Нана Вачиковна Погосова, д.м.н., профессор, главный внештатный специалист по профилактической медицине Департамента здравоохранения города Москвы, руководитель отдела вторичной профилактики хронических неинфекционных заболеваний ФГБУ ГНИЦ профилактический медицины Министерства здравоохранения РФ, руководитель Федерального центра здоровья: «Причина 75% летальных исходов в России — неинфекционные заболевания. 40% населения умирают до 60 лет. По данным ВОЗ, сердечно-сосудистые заболевания, онкология, хроническая обструктивная болезнь легких и диабет являются основными причинами смертности. С 2003 года в России постепенно снижается смертность, сейчас мы достигли уровня 729 смертей на 100 тыс. населения. Эти цифры могут быть и гораздо ниже. Но только лишь усилиями медиков снизить смертность невозможно, здесь важна всесторонняя работа».
Метаболический синдром является чрезвычайно распространенной медицинской и социальной проблемой современности. Врачи подчеркивают, что ее решение зависит не только от медиков, но и внимания каждого человека к собственному здоровью и образу жизни.
Источник
Метаболический синдром (синдром Х) — это комплекс гормональных и клинических нарушений, происходящих на фоне ожирения, образно называемый «смертельным квартетом»: сочетание факторов риска сердечно-сосудистых заболеваний, включающих резистентность (невосприимчивость) к собственному инсулину, ожирение, повышение артериального давления и холестерина.
На фоне метаболического синдрома могут развиться такие опасные заболевания, как сахарный диабет 2-го типа, тяжелые формы ожирения, гипертоническая болезнь, инфаркты, инсульты, атеросклероз кровеносных сосудов, подагра, синдром поликистозных яичников, эректильная дисфункция (импотенция), бесплодие, жировое перерождение и цирроз печени, некоторые онкологические заболевания.
По данным ВОЗ, сердечно-сосудистые заболевания являются основной причиной смерти во всем мире. По оценкам, в 2012 году от сердечно-сосудистых заболеваний умерло 17,5 миллиона человек, что составило 31% всех случаев смерти в мире. Из этого числа 7,4 миллиона человек умерли от ишемической болезни сердца и 6,7 миллиона человек — в результате инсульта.
Большинство сердечно-сосудистых заболеваний можно предотвратить путем принятия мер в отношении таких факторов риска, как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и чрезмерное употребления алкоголя.
Главный признак метаболического синдрома — центральный (абдоминальный) тип ожирения — окружность талии более 80 см у женщин и более 94 см у мужчин. Также измеряют индекс массы тела для определения степени ожирения и оценки риска сердечно-сосудистых осложнений.
| Типы массы тела | ИМТ (кг/м²) | Риск сопутствующих заболеваний |
| Дефицит массы тела | <18,5 | Низкий (повышен риск других заболеваний) |
| Нормальная масса тела | 18,5—24,9 | Обычный |
| Избыточная масса тела | 25,0—29,9 | Повышенный |
| Ожирение I степени | 30,0—34,9 | Высокий |
| Ожирение II степени | 35,0—39,9 | Очень высокий |
| Ожирение III степени | 40 | Чрезвычайно высокий |
Ученые приходят к выводу, что пусковым фактором в развитии метаболического синдрома является хронический стресс, как следствие процесса глобализации. В условиях современной жизни люди стали реже есть, но большими порциями, испытывают нездоровую потребность в жирной, жареной, сладкой (чрезмерно калорийной) пище. При постоянных стрессах переедание входит в привычку. Нельзя не отметить и то, что люди стали употреблять исторически и генетически не свойственные им продукты, что приводит к пищевой дезадаптации.
Из-за отсутствия необходимости в физических нагрузках человек больше времени проводит в сидячем или лежачем положении. Без работы мышцы слабеют и постепенно атрофируются. Уменьшаются сила и выносливость, нарушаются нервно-рефлекторные связи, приводя к расстройству деятельности нервной системы (развивается вегетососудистая дистония, депрессия, миофасциальные синдромы), нарушается обмен веществ.
Контроль метаболического синдрома должен быть комплексным и последовательным. В первую очередь, лечение должно быть направлено на решение проблемы избыточного веса, которое достигается, главным образом, немедикаментозными методами. Необходимо увеличить двигательную активность, уменьшить калорийность питания и рационализировать состав потребляемой пищи.
Доказано, что снижение массы тела способствует значительному клиническому улучшению. При снижении веса на 5-10% отмечается значительное улучшение книнических показателей и самочувствия при условии удержания достигнутого результата.
Также рекомендуется отказаться от курения и употребления алкоголя. При неэффективности мер по модификации образа жизни назначается медикаментозное лечение ожирения, нарушений углеводного и жирового обмена, артериальной гипертензии; в тяжелых случаях должна быть рекомендована бариатрическая (метаболическая) хирургия.
В настоящее время активно развивается и внедряется интегральная персонализированная медицина, направленная на выявление предрасположенности человека к различным заболеваниям, их профилактику и эффективное лечение с учетом генетических и иммунологических особенностей конкретного человека и влияния факторов окружающей среды. Безусловно, достижение и удержание положительного результата во многом зависит от соблюдения рекомендаций врачей, и пациент выступает в роли активного участника лечебного процесса.
Специалисты hbp-clinic имеют большой опыт диагностики и лечения метаболического синдрома. Комплексный подход к процессу лечения, являющийся основополагающим принципом работы клиники, позволяет максимально эффективно справляться с выявленными недугами. Перейти в раздел Эндокринология.
Источник
Дата публикации 26 марта 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию. Все эти нарушения связаны в одну патогенетическую цепь. Кроме того, такой синдром часто сочетается с гиперурикемией (избытком мочевой кислоты в крови), нарушением гемостаза (свёртываемости крови), субклиническим воспалением, синдромом обструктивного апноэ-гипопноэ сна (остановкой дыхания во сне).[4]
Метаболический синдром – хроническое, распространённое (до 35% в российской популяции), полиэтиологическое заболевание (возникающее по многим причинам), в котором главная роль принадлежит поведенческим факторам (гиподинамия, нерациональное питание, стресс). Имеет значение также наследственная предрасположенность к артериальной гипертензии, атеросклероззависимым заболеваниям и сахарному диабету второго типа.[5]
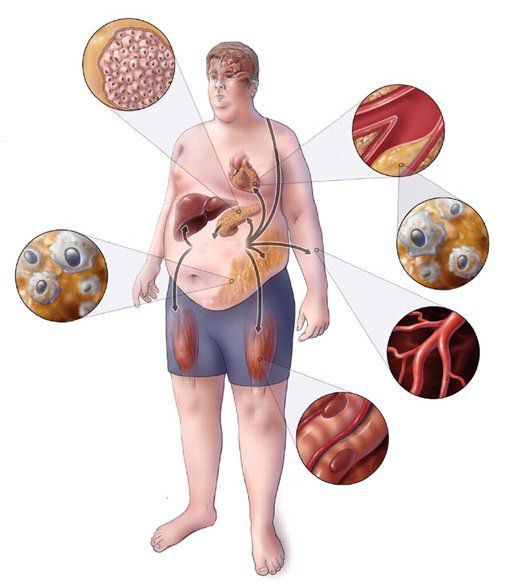
Практикующим врачам важно выделять группу риска метаболического синдрома. К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям.[3][7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы метаболического синдрома
Клинические проявления метаболического синдрома соответствуют симптомам его составляющих:
- абдоминального ожирения;
- артериальной гипертензии;
- изменениям углеводного, липидного и пуринового обмена.
Если изменения составляющих синдрома Reaven носят субклинический характер (что встречается довольно часто), то и течение заболевания носит асимптомный характер.
Патогенез метаболического синдрома
Инсулинорезистентность — первопричина развития метаболического синдрома. Представляет собой нарушение утилизации глюкозы в органах-мишенях (поперечнополосатой мускулатуре, липоцитах и печени), связанное с дисфункцией инсулина. Инсулинорезистентность уменьшает усвоение и поступление в клетки скелетной мускулатуры глюкозы; стимулирует липолиз и гликогенолиз, что приводит к липидным и углеводным патологическим изменениям. Кроме того, инсулинорезистентность усиливает секрецию инсулина, в результате чего возникает компенсаторная гиперинсулинемия и активация эндокринных систем (симпатоадреналовой, ренин-ангиотензин-альдостероновой) с формированием артериальной гипертензии, дальнейшим нарушением метаболических процессов, гиперкоагуляции, субклинического воспаления, дисфункции эндотелия и атерогенеза. Эти изменения, в свою очередь, способствуют усилению инсулинорезистентности, стимулируя патогенетический «порочный круг».
Классификация и стадии развития метаболического синдрома
Чёткой классификации и стадийности метаболического синдрома не существует. Его деление некоторыми авторами на полный, включающий все составляющие синдрома, и неполный представляется необоснованным. Несмотря на это, выраженность симптомов, количество компонентов синдрома Reaven и наличие осложнений оказывают влияние на стратификацию риска и выбор тактики лечения у конкретного пациента. Для этого следует учитывать:
- степень ожирения и артериальной гипертензии;
- выраженность метаболических изменений;
- наличие или отсутствие сахарного диабета и заболеваний, связанных с атеросклерозом.
В зависимости от индекса массы тела (ИМТ), который рассчитывается делением веса (кг) на рост (м2), классифицируются следующие типы массы тела (МТ):
- нормальная МТ — ИМТ ≥18,5 <25;
- избыточная МТ — ≥25 <30;
- ожирение I степени — ≥30 <35;
- ожирение II степени — ≥35 <40;
- ожирение III степени — ≥40.
ИМТ <18,5 характеризуется как дефицит массы тела.
Важную роль играет распределение жировой ткани. Различают два типа ожирения:
- гиноидный (по типу «груша»), когда избыточная жировая ткань распределяется преимущественно на бёдрах и ягодицах;
- андроидный (по типу «яблоко»; абдоминальное ожирение), с преимущественной локализацией жира в области верхней половины тела (живот, грудь, плечи, спина).

Второй тип ожирения является более патогенным в плане риска возникновения сердечно-сосудистых заболеваний и сахарного диабета. Это связано с ожирением внутренних органов, в том числе печени (висцеральное ожирение, неалкогольная жировая болезнь печени), снижением сатурации крови кислородом из-за перехода дыхания на грудной, поверхностный тип и эндокринной активностью висцеральной жировой ткани с патологическим изменением выработки адипокинов (лептин, грелин, адипонектин). Выявлена чёткая корреляция между увеличением абдоминальной жировой ткани и индекса массы тела с риском сопутствующих заболеваний. Считается, что риски начинают нарастать при увеличении окружности талии (ОТ) >80 см у женщин и 94 см у мужчин, а при ОТ >88 см и 102 см соответственно риск возрастает значительно.
Центральным патологическим звеном метаболического синдрома является изменение углеводного обмена. Концентрацию глюкозы оценивают в капиллярной крови (норма <5,6) и в венозной плазме (норма <6,1) натощак в ммоль/л. Гипергликемией натощак считается показатель ≥5,6 <6,1 и ≥6,1; <7,0; сахарный диабет — ≥6,1 и ≥6,1 <7,0, соответственно. Через 2 часа после углеводной нагрузки (75 гр глюкозы или 125 гр сахара рафинада, растворённых в 200 мл воды) нормальный показатель концентрации глюкозы в капиллярной и венозной крови — <7,8 ммоль/л; НТГ — ≥7,8 <11,1 и сахарный диабет — ≥11,1.
Ещё один важный компонент метаболического синдрома — артериальная гипертензия, которая может носить вторичный характер. Нормальным считается систолическое артериальное давление (САД) 120-129 мм рт.ст и диастолическое артериальное давление (ДАД) 80-84 мм рт.ст. САД <120 и ДАД <80 называют оптимальным давлением, а САД 130-139 и ДАД 85-89 — высоким нормальным артериальным давлением. Различают три степени артериальной гипертензии:
- 1 ст. – САД 140-159, ДАД 90-99;
- 2 ст. – САД 160-179, ДАД 100-109;
- 3 ст. – САД ≥180, ДАД ≥110.
Повышение артериального давления характеризуется повышением риска сердечно-сосудистых событий.
Для метаболического синдрома характерны также изменения липидного обмена, которые классифицированы в таблице ниже (в ммоль/л).
| Параметры липидов | Риск низкий | Риск умеренный | Риск высокий | Риск очень высокий |
|---|---|---|---|---|
| ОХ | ≤5,5 | ≤5 | ≤4,5 | ≤4 |
| ХС-ЛПНП | ≤3,5 | ≤3 | ≤2,5 | ≤1,8 |
| ХС-ЛПВП | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 |
| Триглицериды | ≤1,7 | ≤1,7 | ≤1,7 | ≤1,7 |
| ХС не-ЛПВП | ≤4,3 | ≤3,8 | ≤3,3 | ≤2,6 |
| Примечание: ОХ — общий холестерин; ХС-ЛПНП — холестерин липопротеинов низкой плотности; ХС-ЛПВП — холестерин липопротеинов высокой плотности; ХС не-ЛПВП — холестерин, не связанный с липопротеинами высокой плотности. | ||||
Осложнения метаболического синдрома
Так как метаболический синдром является сочетанием факторов риска сердечно-сосудистых и обменных заболеваний, именно эти патологии и являются его осложнениями. Речь идёт, в первую очередь, о сахарном диабете, ишемической болезни сердца и их осложнениях: диабетическая ангио-, нейро- и нефропатия, острая коронарная недостаточность, сердечная недостаточность, нарушение сердечного ритма и проводимости, внезапная сердечная смерть, цереброваскулярные заболевания и болезни периферических артерий.[17] Прогрессирование артериальной гипертензии также приводит к поражению органов-мишеней и ассоциированным клиническим состояниям.
Диагностика метаболического синдрома
Для диагностики метаболического синдрома необходимо выявить у пациента основной признак — абдоминальное ожирение по измерению ОТ (>80 см у женщин и >94 см у мужчин) и хотя бы два дополнительных критерия, которые включают в себя:
- артериальную гипертензию (артериальное давление ≥140/90 мм рт.ст.);
- липидные показатели (ммоль/л) — повышение концентрации в крови триглицеридов ≥1,7; снижение ХС ЛПВП <1,0 у мужчин; <1,2 у женщин и повышение ХС ЛПНП >3,0;
- углеводные показатели (ммоль/л) — гипергликемия натощак ≥6,1 и НТГ 7,8 – <11,1.[8]
В клинических условиях нужно дифференцировать метаболический синдром от механического сочетания факторов риска, например артериальной гипертензии, избыточной массы тела без признаков абдоминального ожирения и повышения уровня ОХ крови, что встречается довольно часто (до 30%). В сомнительных случаях рекомендовано дополнительное определение инсулинорезистентности по следующим методикам:
- оценка базальной гиперинсулинемии в крови натощак (гиперинсулинемия — >18 мкед/мл);
- показатель HOMA-IR — произведение значения инсулина натощак (мкед/мл) на величину глюкозы (ммоль/л), разделить на 22,5 (значение большее, чем 2,27, считается инсулинорезистентностью);
- индекс Caro — соотношение тощаковой глюкозы (в ммоль/л) к инсулину (в мкед/мл) (инсулинорезистентность – значение < 0,33).[12]
Лечение метаболического синдрома
Лечение метаболического синдрома следует разделить на немедикаментозное и медикаментозное.
Немедикаментозное лечение синдрома Reaven — это ведение здорового образа жизни, отказ от курения и злоупотребления алкоголем, оптимальная двигательная активность[14], рациональное питание, а также разумное использование природных и преформированных физических лечебных факторов (массаж, подводный душ-массаж, гипокситерапия и гиперкапния, водолечение, талассотерапия, бальнео- и термотерапия, внутренний прём минеральных вод, общие магнитотерапевтические воздействия)[15], психотерапевтических методик и обучающих программ.[13]
Медикаментозное лечение метаболического синдрома, в зависимости от наличия тех или иных его компонентов, может включать гиполипидемические, антигипертензивные препараты, медикаменты для снижения инсулинорезистентности, постпрандиальной гипергликемии и веса.
Основными препаратами, которые используют при лечении артериальной гипертензии у больных синдромом Reaven и сахарным диабетом, являются ингибиторы ангиотензинпревращающего фермента, сартаны и агонисты имидазолиновых рецепторов. Однако для достижения целевого уровня артериального давления часто необходимо сочетание различных классов медикаментов, таких как пролонгированных блокаторов медленных кальциевых каналов, высокоселективных бета-адреноблокаторов и тиазидоподобных диуретиков (индапамид) в сочетании с медикаментами первой линии.[10]
Для коррекции нарушений липидного обмена при метаболическом синдроме первоначально используются статины, возможно их сочетание с эзетролом и фибратами. Основной механизм действия статинов — снижение внутриклеточного синтеза ОХ за счёт обратимого блокирования фермента 3-гидрокси-3-метилглютарил-кофермент А редуктазы. Оно ведёт к увеличению количества рецепторов к ХС-ЛПНП на поверхности гепатоцита и снижению концентрации ХС-ЛПНП в крови. Помимо этого, статины имеют плейотропные эффекты, такие как антитромбогенный, противовоспалительный, улучшение функции эндотелия, что приводит к стабилизации атеросклеротической бляшки. Современные статины способны вместе со снижением ХС-ЛПНП до 55% уменьшать триглицериды до 30% и повышать ХС-ЛПВП до 12%. В то же время, ключевое достоинство статинотерапии — снижение сердечно-сосудистых осложнений и общей смертности[1]. Эффективней всего использовать аторвастатин (10-80 мг/сут) или розувастатин (5-40 мг/сут).[11]
При неэффективности монотерапии статинами целесообразно присоединение эзетрола в дозе 10 мг/сут, который препятствует всасыванию ОХ в кишечнике и может усиливать снижение ХС-ЛПНП на 15-20%.
Фибраты — ещё один класс липидснижающих препаратов. Они расщепляют богатые триглицеридами жировые частицы, снижают синтез свободных жирных кислот и повышают ХС-ЛПВП путём увеличения распада ЛНП. Это приводит к значительному уменьшению триглицеридов (до 50%), ХС-ЛПНП (до 20%) и увеличению ХС-ЛПВП (до 30%). Фибраты также имеют плейотропные эффекты: снижают концентрацию мочевой кислоты, фибриногена и улучшают инсулиночувствительность, однако их положительное влияние на прогноз пациентов не доказано. Наиболее эффективный и безопасный препарат этой группы — фенофибрат 145 мг/сут.
Для снижения инсулинорезистентности препаратом выбора является метформин, который обладает доказанным положительным эффектом на тканевую инсулинорезистентность через усиление поглощения глюкозы тканями-мишенями. Метформин уменьшает скорость всасывания углеводов в тонкой кишке, оказывает периферическое анорексигенное действие, уменьшает продукцию глюкозы печенью, улучшает транспорт глюкозы внутри клеток. Положительное воздействие метформина (1500-3000 мг/сутки) на конечные точки обусловлено снижением инсулинорезистентности, системными метаболическими эффектами (снижение веса, липидных нарушений, факторов свёртываемости крови и т.д.).[9]
Для снижения постпрандиальной гипергликемии используют акарбозу, которая обратимо блокирует глюкоамилазы, сахарозы и мальтазы в верхнем отделе тонкой кишки. В итоге непереваренные углеводы достигают нижние отделы кишечника, и абсорбция углеводов пролонгируется. Вместе с тем, у акарбозы выявлены дополнительные эффекты. В исследовании STOP-NIDDM (2002 год) у больных метаболическим синдромом, принимающих акарбозу дозировкой 300 мг/сут, продемонстрировано снижение развития сахарного диабета на 36%, новых случаев артериальной гипертензии на 34% и суммарного показателя сердечно-сосудистых событий на 46%[6].
При наличии у пациента с синдромом Reaven сахарного диабета второго типа могут применяться современные классы сахароснижающих препаратов, такие как аналог глюкагоноподобного пептида-1, ингибитор дипептидилпептидазы-4 и ингибитор натрийзависимого переносчика глюкозы второго типа. Представитель последнего класса эмпаглифлозин (Джардинс) в исследовании EMPA-REG OUTCOME (2016 год) снизил сердечно-сосудистую смертность у больных сахарным диабетом второго типа на 36%.
Медикаментозная коррекция морбидного ожирения показана, если немедикаментозное лечение не приводит к снижению массы тела более чем на 5% от исходного. Препараты для лечения ожирения делятся на аноретики центрального действия (сибутрамин), и средства, воздействующие на желудочно-кишечный тракт, например орлистат (Ксеникал).
Препарат для снижения аппетита сибутрамин в меньшей степени воздействует на дофаминовые и холинергические процессы, но уменьшает потребление жиров и углеводов, что приводит к похудению и улучшает жировой и углеводный метаболизм. Артериальное давление и частота сердечных сокращений при этом повышается только на 5%.
Орлистат является ингибитором желудочной и панкреатической липаз, вследствие чего треть пищевых триглицеридов не всасывается и снижается их концентрация в крови, что приводит к уменьшению калоража пищи и веса. Кроме того, снижается артериальное давление, уровень глюкозы и инсулинорезистентности.
В медицинской практике лечение метаболического синдрома зависит от наличия и выраженности его компонентов. В таблице ниже показана тактика подбора терапии при вариантах синдрома Reaven, которые встречаются наиболее часто.
| АО+АГ+НТГ (СД) Умеренный ССР | АО+АГ+ДЛ Высокий ССР | АО+АГ+НТГ (СД)+ДЛ Высокий и очень высокий ССР | ||
|---|---|---|---|---|
| Д/ФН+АГП+ГГП | Д/ФН+АГП+ГЛП | Д/ФН+АГП+ГГП+ГЛП | ||
| Примечание ССР – сердечно-сосудистый риск; АГ – артериальная гипертензия; АО – абдоминальное ожирение; ДЛ – дислипидемия; НТГ – нарушение толерантности к глюкозе; СД – сахарный диабет; Д/ФН – диета/физическая нагрузка; АГП – антигипертензивный препарат; ГГП – гипогликемический препарат; ГЛП – гиполипидемический препарат. | ||||
Источник
