Метатарзалгия стопы код по мкб
- Описание
Краткое описание
Метатарзалгия — боль в переднем отделе стопы в области головок плюсневых костей.
Код по международной классификации болезней МКБ-10:
- M20.1 Наружное искривление большого пальца (hallus valgus)(приобретенное)
- M77.4 Метатарзалгия
Этиология • Поражение межплюсневых нервов • Изменения плюснефаланговых суставов II–V пальцев стопы • Hallux regidus.
Поражения межплюсневых нервов (невринома Мортона)
• Невринома чаще развивается у женщин на одной стопе, поражается третий межплюсневый нерв.
• Клиническая картина. В начале заболевания — ноющие боли, жжение, покалывания и дискомфорт в области головки IV плюсневой кости, зависящие от типа обуви. При прогрессировании боли и жжение становятся постоянными, распространяются к кончикам пальцев, возникают независимо от типа обуви.
• Диагностика. Характерная клиническая картина, появление боли при надавливании между головками III и IV плюсневых костей.
• Лечение •• Рекомендуют применять специальные прокладки для обуви •• Инъекции лидокаина в область поражения •• Периневральная инфильтрация ГК пролонгированного действия, например 0,125–0,25 мл триамцинолона (40 мг/мл) в сочетании с 1,5 мл дексаметазона (4 мг/мл) и 1 мл 2% р – ра лидокаина в р – ре эпинефрина (1:100 000). Инъекцию производят в промежуток между плюснефаланговыми суставами с тыльной стороны под углом 45° к стопе. При необходимости иногда инъекции повторяют 2–3 раза с 1–2 – недельными интервалами •• Оперативное лечение показано при неэффективности консервативного лечения; приводит к полному исчезновению боли.
Изменения плюснефаланговых суставов II–V пальцев
• Причины болей: нарушение правильного контакта суставных поверхностей костей, приводящее к подвывихам суставов, к травматизации капсулы и синовиальной оболочки, деструкции суставного хряща •• Ригидность переднего отдела стопы •• Молоточкообразные пальцы •• Полая стопа •• Высокий свод стопы •• Выраженная пронация подтаранного сустава •• Вальгусная деформация большого пальца приводит к травматическому подвывиху II плюснефалангового сустава •• Ревматоидный артрит.
• Клиническая картина: боль, усиливающаяся при пальпации и проверке объёма активных движений, отсутствие гипертермии и отёка.
• Лечение •• При чрезмерной пронации в подтаранном суставе — специальный вкладыш в обувь, ограничивающий соответствующие движения •• Ортопедические приспособления для снижения нагрузки на область поражённых суставов •• Инъекции в болезненные межпальцевые промежутки местноанестезирующего средства (например 1,5 мл 2% р – ра лидокаина) 2–3 р/нед. К анестетику можно добавить 1 мл дексаметазона (4 мг/мл) и/или 0,125–0,25 мл триамцинолона (40 мг/мл). Рекомендованы также инъекции в полости плюснефаланговых суставов (0,125 мл триамцинолона с 0,25 мл 2% р – ра лидокаина).
Ригидный большой палец стопы (hallux regidus) — остеоартроз первого плюснефалангового сустава.
• Причины: аномальное положение I плюсневой кости при чрезмерной пронации стопы в подтаранном суставе, hallux valgus, травма.
• Клиническая картина: небольшая припухлость сустава, боль, усиливающаяся при ношении тесной обуви. В дальнейшем появляются экзостозы, ограничение движений в суставе, вокруг межфалангового сустава образуется кожная складка, при вовлечении в процесс синовиальной оболочки — локальная гипертермия.
• Диагностика: характерная клиническая картина, при рентгенографии в прямой проекции выявляют остеофиты с латеральной стороны, а в боковой проекции — тыльные экзостозы, исходящие из головки плюсневой кости.
• Лечение •• Увеличение объёма движений в поражённом суставе — пассивные упражнения и вытяжение •• Для уменьшения боли и мышечного спазма инфильтрация периартикулярных тканей лидокаином (1,5 мл 2% р – ра, содержащего эпинефрин в разведении 1:100 000) •• Внутрисуставные инъекции 0,25 мл триамцинолона (40 мг/мл) в сочетании с 0,75 мл 2% р – ра лидокаина в болезненные точки сустава •• При неэффективности консервативной терапии — ограничение движений в поражённом суставе с помощью специальных приспособлений и ортопедической обуви, оперативное лечение.
МКБ-10 • M77.4 Метатарзалгия
ПРИЛОЖЕНИЯ
Искривление I пальца стопы в латеральную сторону в плюснефаланговом сочленении (hallux valgus, чаще двустороннее). Воспаляется слизистая сумка, расположенная на уровне головки плюсневой кости с внутренней стороны. Причины • Поперечное или продольное плоскостопие • Ношение узкой обуви на высоком каблуке. Преобладающий пол — женщины. Классификация в зависимости от величины угла между длинной осью большого пальца и I плюсневой костью • I степень — до 15° • II степень — до 20° • III степень — до 30° • IV степень — свыше 30°. Клиническая картина • Сильная боль в I плюснефаланговом суставе • Отклонение I пальца кнаружи • Невозможность ношения обычной обуви. Лечение • При нерезко выраженной деформации большого пальца: рациональная обувь, вкладыши в межпальцевой промежуток, супинаторы • При остром воспалении слизистой сумки — покой, физиотерапия (УВЧ, диадинамотерапия с прокаином), анальгетики, повязки с 40% р – ром диметил сульфоксида с добавлением ацетилсалициловой кислоты • При выраженной деформации, сильных болях показано оперативное лечение: иссечение слизистой сумки и корригирующая остеотомия I плюсневой кости. После операции — иммобилизация гипсовой повязкой с отведением I пальца на срок до 4–6 нед.
МКБ-10. M20.1 Наружное искривление большого пальца (hallus valgus) (приобретённое).
Стопа • болтающаяся (relaxatio pedis) — периферический паралич всех мышц, принимающих участие в движении стопы, проявляющийся её свисанием • вальгусная (pes valgus) — сочетание отведения и пронации стопы, при котором опорой служит её медиальный край; встречается, например, при выраженном плоскостопии, при неправильно сросшемся переломе лодыжек • варусная (pes varus) — сочетание приведения и супинации стопы, при котором опорой служит её латеральный край; встречается, например, как последствие травмы или при параличе малоберцовой мышцы • когтеобразная (pes unguiformis) — деформация стопы в виде её резкого разгибания, причём пальцы разогнуты в плюснефаланговых и согнуты в межфаланговых суставах; признак повреждения большеберцового нерва на бедре • конская (pes equinus) — контрактура голеностопного сустава, при которой стопа фиксирована в положении подошвенного сгибания • стопа – качалка — стопа с провисающим сводом и выступающей кзади пяткой.
Источник
Метатарзалгия – это симптом, характерный для многих заболеваний стопы, проявляющийся болезненностью в её среднем, плюсневом отделе, и голеностопном суставе. Соединения кости плюсны имеют дугообразную форму и выступают своеобразными амортизаторами, равномерно распределяя вертикальные нагрузки на ступню при ходьбе, прыжках и беге.
Именно поэтому боль усиливается при движении и свидетельствует о повреждении или деформации тканей, а также о наличии воспалений или разрушительных изменений. Патология чаще всего встречается у людей, активно занимающихся спортом с динамичной нагрузкой на ноги. Метатарзалгия стопы что это такое, рассмотрим далее.
Метатарзалгия стопы – внешние характеристики
Этиология
Метатарзалгия развивается под действием травматических факторов, вызывающих механическое разрушение опорно-двигательных элементов плюсны, а также неврологических причин, связанных с повреждением нервов. Поскольку метатарзалгия – это симптом, в отдельную категорию попадают инфекционные или аутоиммунные заболевания, вызывающие боль.
Травматические факторы:
- Переломы и трещины костей;
- Вывихи;
- Надрывы связок;
- Растяжения – чаще всего при плоскостопии;
- Намин из-за ношения неудобной обуви.
Неврологические причины – неврома Мортона. Это патология, характеризующаяся разрастанием тканей подошвенного нерва в межплюсневом отделе (в основании мизинца и безымянного пальца);
Метатарзалгию могут вызывать следующие неврологические заболевания:
- Подагра – в период обострения может вызывать болевой симптом в стопе;
- Заболевание Шарко-Мари – наследственная патология, при которой возникают неврологические расстройства в виде слабости в руках и ногах, боли в области пятки и плюсны;
- Синдром пазухи предплюсны – боль из-за сдавливания подошвенного нерва кистами или отёками, развивающимися в этой области.
Развитие метатарзалгии стопы возможно при следующих заболеваниях:
- Плантарный фасциит – болезнь, при которой развивается разрушение подошвенной фасции, покрывающей мышцы стопы с последующим её воспалением;
- Тендовагинит – воспалительное поражение внутренней оболочки фиброзного влагалища, в котором располагается сухожилие, в данном случае – пальцев стопы;
- Тендинит – когда к вышеупомянутому заболеванию присоединяются сухожилия;
- Бурсит – воспаление суставной сумки, при метатарзалгиях – голеностопного сустава;
- Артриты – воспалительные поражения суставов или артрозы – деструкция хрящевой ткани без бактериального инфицирования;
- Синдром кубовидной кости – при данной патологии возникает её смещение от нормального положения и развитие боли;
- Подошвенный фиброматоз – образование болезненных наростов из подошвенной фасции.
Интересно!
Метатарзалгия – это не болезнь, а симптом патологического состояния, требующего лечения. Если вы регулярно чувствуете боли в стопе, следует немедленно обратиться к врачу.
Заболевания, провоцирующие метатарзалгию
Клиническая картина
Согласно МКБ-10 данному синдрому присвоен шифр M77.4 – «Метатарзалгия». При механических нарушениях боль говорит о разрушении костей и суставов предплюсны или соседних образований, а при неврологических нарушениях – травме нервной ткани. Возникновение боли на фоне первичных заболеваний говорит о поражении тканей стопы или голеностопа.
Характеристика основных симптомов метатарзалгии стопы:
- Болезненность – ноющего, пульсирующего характера. Обычно развивается после физической нагрузки (длительная ходьба, стояние на ногах и т.д.). В покое состояние нормализуется только спустя 2-3 часа;
- Дискомфорт в области стопы – индивидуальный показатель, характерен не для всех метатарзалгий;
- Потеря чувствительно в стопе, особенно в области подошвы – этот симптом более характерен для неврологических поражений;
- Появление отёков – развивается на фоне длительной нагрузки, свидетельствует в пользу травматического поражения стопы;
- Нарушение походки в виде хромоты – развивается при хронических заболеваниях, приводящих к болям в стопе.
Формы и стадии болезни
Поскольку метатарзалгия – это симптом, его течение во многом определяет разновидность основного патологического процесса. Обобщив их клиническую картину, можно дать характеристику метатарзалгии.
Стадии развития:
- Латентная – это скрытый промежуток времени, когда основное заболевание не проявило себя, но уже развиваются патологические процессы на клеточном уровне;
- Продромальная – это время первых проявлений болезни. Характеризуется умеренными болями слабой интенсивности;
- Разгар основного заболевания – характеризуется сильной болью, которая продолжается в покое и ограничивает двигательную активность;
- Стадия исхода – это полное выздоровление или переход в хроническое течение.
Различают следующие формы метатарзалгии:
- Острая – характеризуется резким появлением боли в стопе, онемением, появлением отёка. Пациенту сложно ходить, возникает ограничение в движениях с участием стопы;
- Хроническая – умеренно влияет на физическую активность. Сопровождается ноющими болями в области плюсны, которые усиливаются при статической нагрузке на ногу.
Диагностика
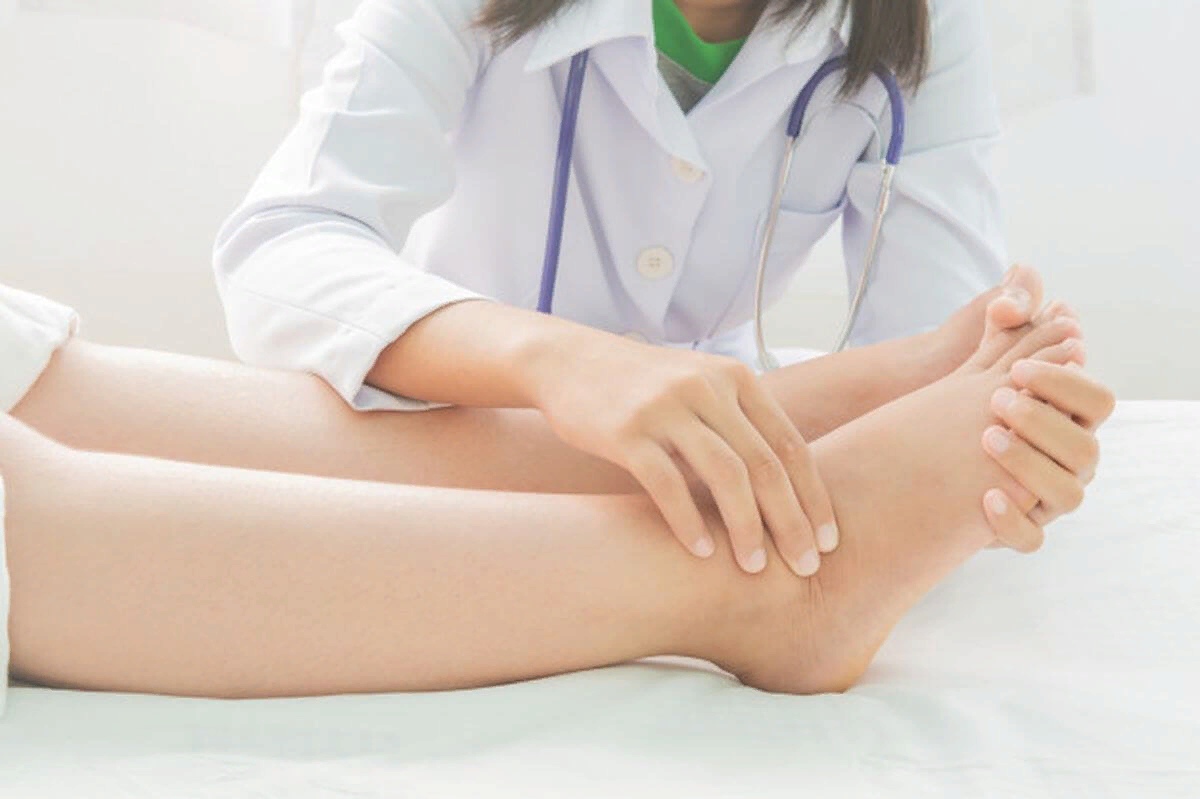
Постановка диагноза начинается с посещения лечащего врача. Доктор выслушает жалобы и проведёт осмотр. На фото метатарзалгии стопы видно отёчность и побледнение в средних её отделах.
Осмотр ноги при метатарзалгии, проявление отечности
Для выявления основной патологии назначаются инструментальные методы обследования:
- Рентгенографическое исследование – выявляет причины метатарзалгии, возникшие вследствие переломов и трещин костей стопы. На рентгене в данном случае в области поражения будут прямые, линейные участки просветления, возможно смещение повреждённых участков кости;
- УЗИ и МРТ – позволяет определить поражение мягких тканей в виде участков воспаления, деструкции, защемления нервов, повреждений связок, а также разрастаний нервной ткани.
Возможные осложнения
При отсутствии лечения метатарзалгии стопы возможен переход ряда заболеваний в хроническую форму с последующими нарушениями работы нижней конечности. Запущенные варианты могут привести к инвалидности.
Наиболее распространённые осложнения:
- Плоскостопие;
- Нарушение чувствительности;
- Деформация стопы из-за неправильного срастания повреждённых костей;
- Хроническая боль в стопе вследствие неврологических расстройств.
Лечение
Терапия при метатарзалгии носит симптоматическую направленность – проводится обезболивание и снятие воспаления, а также и этиологическое воздействие – устранение основной причины заболевания.
Медикаментозное лечение
Для устранения симптомов воспаления используют нестероидные и гормональные обезболивающие, которые отпускаются только по рецепту врача из-за высокого риска развития осложнений:
- Нестероидные противовоспалительные средства (Диклофенак, Нурофен);
- Глюкокортикостероиды (Преднизолон, Гидрокортизон) – назначаются при неэффективности первой группы препаратов.
На заметку!
Вышеперечисленные препараты только снимают боль и воспаление, не излечивая основное заболевание. Несмотря на мнимое облегчение состояния, запрещается нагружать сустав.
Этиологическое лечение включает применение следующих лекарственных средств:
- При повреждении суставов, растяжениях – хондропротекторы (Артра, Терафлекс);
- Для заживления переломов – препараты кальция (кальций D3, остеогон);
- При инфекционных поражениях – курс антибиотиков;
- При аутоиммунных поражениях соединительной ткани – иммуномодуляторы.
Методы лечения метатарзалгии
Физиотерапия
Лечение метатарзалгии физиотерапевтическими методами способствует лучшему усвоению лекарственных средств, повышению кровоснабжения в поражённой области и ускорению восстановительных процессов. Также снимается отёк и снижается риск осложнений.
Ударно-волновая терапия
УВТ – это кратковременное использование низкочастотных акустических импульсов на костную, хрящевую и мягкие ткани. Один из успешных методов лечения заболеваний опорно-двигательного аппарата – способствует быстрому заживлению костных трещин и переломов, надрывов связок, повреждений сухожилий. Последние исследования доказали эффективность ударноволновой терапии при метатарзалгии, лечения пяточной шпоры, некротических отмираний костной и хрящевой ткани.
Отзыв!
Хочу оставить свой отзыв: полгода назад повредила стопу – поставили диагноз трещина 5-й плюсневой кости. Доктор назначил курс ударно-волновой терапии. Уже через 2 месяца следы повреждения исчезли. Рекомендую – к тому же процедура абсолютно безболезненна.
Наталья Черемисина, Ставрополь.
Другие физиотерапевтические методы
Так же с лечебной целью для терапии метатарзалгии применяются:
- Фонофорез – комбинированное воздействие ультразвуковых волн с лекарственными препаратами;
- Магнитотерапия – воздействие на поражённую область магнитных волн;
- Электрофорез с применением обезболивающих средств – активно применяется в периоды обострения заболевания, способствует лучшему усвоению препаратов;
- Лазеротерапия – применение низкочастотного лазера для активации обменных процессов в плюсневом отделе стопы и окружающих тканях;
- Лечебные ванны.
Отзыв!
Мне от воспаления сухожилий помогло лазеролечение. Уже через 2 недели уменьшилась боль, я стал нормально ходить. Сейчас для профилактики посещаю врача каждые полгода.
Пётр Сергеевич, Вологда.
Физиотерапевтические методы лечения метатарзалгии
Оперативное лечение
Операция показана при травмах стопы с восстановлением повреждений и удалением патологических образований. Хирургическое вмешательство может быть проведено при неэффективности консервативной терапии по показаниям лечащего врача.
Народная медицина
Наиболее популярные методы лечения метатарзалгии стопы народными средствами:
- Компрессы с капустой, мёдом или льдом;
- Применение имбирных ванн;
- Примочки из сока полыни.
Рецепты народных целителей является дополнением к основной терапии и не могут считаться основным направлением лечения метатарзалгии.
Метатарзалгия – не болезнь, а ее симптом. Однако оставлять его без внимания нельзя, это может привести к тяжелым осложнениям. Своевременное обращение к врачу и адекватная терапия – залог быстрого и успешного выздоровления.
Источник

Чаще всего это состояние является характерным осложнением пояснично-крестцового остеохондроза. Если вас беспокоит люмбаго и ишиас, то рано или поздно вы столкнетесь с невралгией стопы.
Метатарзалгия стопы – это симптомокомплекс, указывающий на некоторые заболевания вегетативной нервной системы и опорно-двигательного аппарата. Боль локализуется в области плюсневых костей и голеностопного сустава. Может наблюдаться перенапряжение или дистония продольного внутреннего свода стопы. В зависимости от проявлений эта патология может указывать ка на невропатию, так и на органические поражения костной, хрящевой, связочной и сухожильной ткани.
В этой статье расскажем про симптомы и лечение метатарзалгии стопы, потенциальные причины её появления. Дадим советы по выбору специалиста, который поставит точный диагноз и проведет эффективное лечение. Вся информация про симптомы и лечение невралгии стопы носит исключительно ознакомительный характер. Просим отнестись к этому ответственно. Не стоит самостоятельно проводить диагностику и лечение. Посетите опытного врача невролога. Он расскажет вам о том, как проводить обследование и лечение. Самостоятельная диагностика и лечение могут привести к плачевным последствиям.
Настоятельно рекомендуем вам подыскать клинику мануальной терапии по месту жительства. Запишитесь на прием к неврологу или ортопеду. Эти специалисты обладают достаточным уровнем профессиональной компетенции для того, чтобы оказать вам весь объем необходимой медицинской помощи.
Причины метатарзалгии в стопе
В молодом возрасте чаще всего встречается нагрузочная метатарзалгия стопы. Ей подвержены активные лица, занимающиеся спортом, но при этом обладающие избыточной массой тела, или не заботящиеся о правильном выборе подходящей для физкультуры обуви. В результате этого у них нарушается процесс распределения амортизационной нагрузки и начинает защемление подошвенных нервов и их ответвлений. Все это приводит к серьезным болевым ощущениям в области основания пальцев стопы (где располагаются плюсневые кости). При длительном течении этой патологии распространение болевого синдрома достигает голеностопного сустава. Это делает затруднительной первичную диагностику состояния пациента.
У стопы человека очень сложное анатомическое строение. В ней суставами соединены мелкие кости. Вокруг них располагаются кровеносные сосуды, периферические нервы, сухожилия, с помощью которых происходит крепление мышц, связочный аппарат. В цельном виде стопа человека представляет собой идеальный инструмент для ходьбы, бега и распределения амортизационной нагрузки во время движений.
Невралгия в стопе может развиваться как самостоятельное заболевание на фоне негативного воздействия на клеточную структуру тканей. Также она может быть восходящего и нисходящего типа.
Основные причины развития метатарзалгии стопы включают в себя следующие виды патологических изменений:
- нарушение трофики тканей при сосудистых поражениях, таких как облитерирующий эндартериит (в больше степени ему подвержены мужчины в возрасте 30 – 45 лет), варикозное расширение вен нижних конечностей (чаще страдают женщины), атеросклероз, диабетическая ангиопатия;
- нарушение проводимости по нервному волокну (трофическая и диабетическая нейропатия, атрофия под воздействием токсических веществ, компрессия при туннельных синдромах);
- поражение седалищного и большеберцового нервов, в том числе инфекционного, травматического и воспалительного генеза;
- поражение хрящевых тканей позвоночного столба в пояснично-крестцовом отделе – остеохондроз и его осложнения, такие как протрузия диска, экструзия фиброзного кольца, грыжевое выпячивание пульпозного ядра и т.д.;
- нестабильность положения межпозвоночных дисков и тел позвонков, их периодическое смещение относительно друг друга с компрессией твердых оболочек спинного мозга;
- деформирующий артроз межпозвоночных дисков;
- разрушение подвздошно-крестцовых сочленений костей;
- деформирующий остеоартроз голеностопного, коленного и тазобедренного сустава;
- синдром грушевидной мышцы или «конского хвоста»;
- компрессия седалищного нерва в точке его бифуркации в подколенной ямке;
- неправильная установка стопы при ходьбе и беге (плоскостопие или косолапость);
- искривление позвоночго столба и перекос костей таза.;
- ревматические патологии хрящевой ткани суставов (суставная форма болезни Бехтерева, системная красная волчанка, ревматоидный артрит и т.д.).
Также опытный невролог может заподозрить развитие невриномы Мортона. При ней болезненность начинает проявляться в промежутке между 3-им и 4-ым пальцем. Из места расположения плюсны неприятные ощущения распространяются по подошвенной части и могут серьезно осложнять ходьбу за счет онемения пятки. При отсутствии своевременного лечения невриномы Мортона кожные покровы становятся сухими и истончаются за счет нарушения трофики. На поздних стадиях могут возникать трофические язвы, рожистые воспаления и т.д.
При травматической природе развития метатарзалгии стопы выделяются следующие причины её появления:
- растяжения и разрывы связочного, сухожильного и мышечного волокна;
- рубцовая деформация связочной и сухожильной ткани после растяжения и микроскопических разрывов – оказывается давление на нервное волокно;
- трещины костей плюсны (их довольно сложно диагностировать без КТ, часто пациенты вообще не обращаются к травматологу, а потом мучатся от болей, спровоцированных разрастанием костной мозоли;
- аналогичная ситуация может возникнуть и с переломом плюсны;
- разрыв суставной капсулы при вывихе или подвывихе сустава;
- ушибы мягких тканей с образованием внутренних гематом и последующих уплотнений.
Очень важно не только исключать все возможные заболевания в ходе проведения клинической диагностики. Пациенту врач рекомендует исключать из своей жизни факторы риска. Они значительно повышают вероятность развития тех болезней, при которых возникает невралгия стопы. Для профилактики важно исключать следующие факторы риска:
- избыточная масса тела – чем больше вес, тем сильнее оказывается давление на все ткани стопы, провоцируется их деформация и разрастание остеофитов;
- ведение малоподвижного образа жизни с минимальными физическими нагрузками – происходит замедление кровотока, ткани страдают от кислородного голодания, подвергаются истощению и дегенерации;
- ношение неправильно подобранной и некачественной обуви – чем больше давление оказывается на стопу, тем выше вероятность смещения суставов между плюсневыми костями и фалангами пальцев;
- неправильная установка стопы в виде плоскостопия или косолапости провоцирует деформацию мышечного волокна, смещение нервных волокон и появление болезненности;
- тяжелый физический труд;
- курение и употребление алкогольных напитков;
- болезни обмена веществ, в частности подагра, сахарный диабет и т.д.
Все возможные факторы риска следует исключать до начала проведения лечения. Это значительно ускорит процесс выздоровления и исключит вероятность развития рецидива патологии в будущем.
Симптомы метатарзалгии стопы – как проявляется невралгия
Клинические симптомы метатарзалгии стопы проявляются с разной степенью интенсивности и периодичности. Это зависит от того, какие ткани поражены и какова степень их разрушения. Основной диагностический признак – боль всегда начинает проявляться в области плюсны (в основании пальцев стопы).
Затем она начинает распространяться по ходу ветвей подошвенных нервов. Достигает пятки. Пациенту может казаться, то причина или источник боли – пятка. Многие подозревают у себя плантарный фасциит или пяточную шпору. Но после проведения дифференциальной диагностики врач видит, что основная причина болезненности в поражениях тканей, связанных с плюсной.
Другие клинические симптомы невралгии стопы могут включать в себя следующие проявления:
- неприятные ощущения в стопе появляются во время ходьбы или после значительной физической нагрузки (ходьба на отдаленные расстояния, подъем в гору, бег, спортивные подвижные игры и т.д.);
- если попытаться ходить без обуви, то болезненность будет резко усиливаться;
- скованность стопы и ощущение невозможности совершить то или иное движение стопой, пальцами ноги;
- дискомфортные ощущения при обувании ноги в любой тип обуви, даже в домашние тапочки;
- участки кожного онемения в разных частях стопы, часто локализуются на подошвенной части;
- парестезии – покалывание, ощущение ползающих мурашек, небольшие разряды тока и т.д.;
- проявление отечности стопы и голеностопного сустава – не привязано по времени к утренним или вечерним часам, но всегда присутствует после длительного нахождения на ногах.
В ходе диагностики выявляется причина развития метатарзалгии стопы. Очень важно правильно поставить диагноз. От этого зависит успех будущего лечения.
Для диагностики и лечения рекомендуем обращаться на прием к неврологу или ортопеду. Врач в ходе осмотра проведет ряд диагностических функциональных тестов. После этого он назначит ряд лабораторных обследований. Это может быть рентгенографический снимок костных тканей стопы и голеностопного сустава. Также может потребоваться сделать КТ или МРТ, УЗИ. При подозрении на патологии кровеносных сосудов и нервного волокна назначается ангиография и электронейрография.
Лечение метатарзалгии стопы
Фармакологическое лечение метатарзалгии не обладает доказанной эффективностью. Если не устранять причины болезненности, то лекарственные препараты дают только временный и довольно краткосрочный эффект. Полноценное лечение невралгии стопы возможно только методами мануальной терапии. Они позволяют полностью восстановить поврежденные структуры тканей. С их помощью можно не только запустить процессы регенерации, но и значительно улучшить работоспособность мышечного, связочного и сухожильного аппарата.
Если невралгия стопы связана с неправильной установкой во время ходьбы, то в первую очередь нужно заниматься исправлением этой ситуации. Лечебная гимнастика в сочетании с массажем и остеопатией позволяет повышать тонус мышц свода стопы, фиксировать нормальное положение всех костей при ходьбе и беге. При этом не потребуется использование ортопедической обуви.
Если метатарзалгия спровоцирована артрозами или артритами голеностопного, коленного и тазобедренного суставов, то проводится лечение этих сочленений костей. Помощь здесь оказывает процедура мануального вытяжения. Она позволяет создавать благоприятные условия для восстановления сдавленной синовиальной хрящевой ткани. Затем применяется массаж, лазерное воздействие, кинезиотерапия и другие методики.
При поражении пояснично-крестцового отдела позвоночника также лечение начинается с проведения нескольких процедур мануального вытяжения. Важно восстановить нормальную высоту межпозвоночных дисков, устранить компрессию с корешковых нервов и их ответвлений. Затем с помощью индивидуально разработанного курса восстановительной терапии врач добивается нормального диффузного питания межпозвоночных хрящевых дисков. Таким образом запускается процесс их регенерации. Помочь в этом может рефлексотерапия и физиопроцедуры, лечебная гимнастика и лазерное воздействие.
Для лечения пояснично-крестцового отдела позвоночника могут применяться и другие методики. Это самая уязвимая часть позвончого столба. Важно укреплять окружающие её мышцы и обеспечивать полноценное питание хрящевых тканей. Только в этом случае можно гарантировать отсутствие давления на седалищный нерв и не допускать появления невралгии стопы. Также важно помнить, что метатарзалгия стопы часто является характерным клиническим признаком межпозвоночной грыжи в поясничном отделе позвоночника. Поэтому не стоит откладывать обращение к врачу в долгий ящик.
Советуем вам подыскать клинику мануальной терапии по месту жительства и посетить её для проведения диагностики и лечения.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(1) чел. ответили полезен
Источник
