Мкб 10 периферический ангиодистонический синдром

Синдром Рейно является заболеванием, при котором нарушается кровоснабжение сосудов кистей или стоп. Данное заболевание постепенно вызывает трофические изменения тканей. Болезнь и синдром Рейно встречается у 3-5% людей, преимущественно его развитию подвержены женщины. В 85% случаев синдром Рейно является признаком другого заболевания.
Врачи-ревматологи Юсуповской больницы имеют опыт лечения синдрома Рейно, поэтому они готовы предложить пациентам с признаками данной патологии комплексное обследование и последующие лечение. При проведении диагностики специалисты выясняют причины, провоцирующие расстройство артериального кровообращения в сосудах конечностей.
Синдром Рейно: МКБ 10
Синдром Рейно в классификации МКБ 10 отнесен к болезням периферических сосудов, кодирующихся под шифром I73. Для данного заболевания присвоен код I73.0. Синдром Рейно зачастую развивается на фоне патологий соединительной ткани, так, при диагностике артрита или склеродермии в некоторых случаях выявляется данное заболевание. Данная взаимосвязь объясняется тем, что стенки сосудов состоят из соединительной ткани, при заболеваниях которой их структура нарушается.
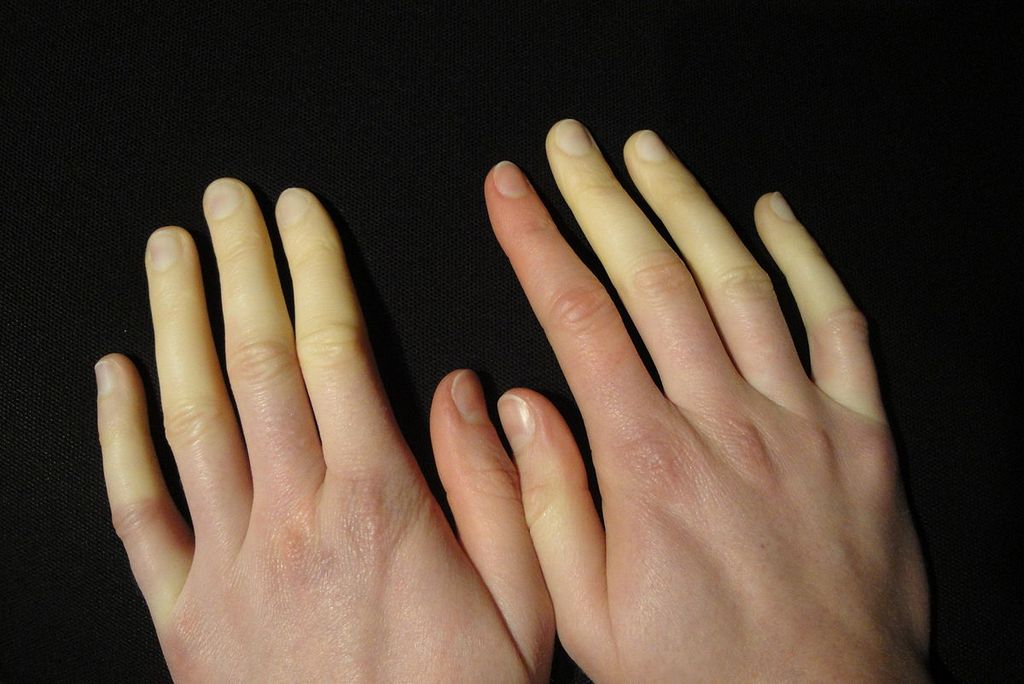
Синдром Рейно, симптомы и лечение при котором взаимосвязаны, характеризуется поражением капилляров и артериол, их стенки воспаляются и заметно сужаются. Резкое сужение сосудов вызывают также провоцирующие факторы, такие как стресс и холод. Проявления синдрома Рейно возникают у больных чаще всего в отделенных частях тела: пальцах ног и рук, подбородке, кончике носа, где кровь медленнее циркулирует.
Синдром Рейно, код в МКБ 10 для которого I73.0, имеет синонимичные названия: феномен Рейно, синдром Рейно-Лериша и Рейно болезнь. При постановке диагноза врачами-ревматологами Юсуповской больницы используется Международная классификация болезней 10 пересмотра.
Синдром Рейно у женщин
Синдром Рейно симптомы и лечение у женщин начинается в более раннем возрасте. Среди людей, страдающих данным заболеванием в возрасте до 50 лет, отмечается преобладание в пять раз болезни у женщин. Общими проявлениями синдрома Рейно являются: бледность, синюшность кожных покровов и потеря чувствительности определенных участков конечностей или лица.
Некоторые женщины игнорируют признаки заболевания на ранней стадии в результате чего развиваются другие серьезные заболевания, успешное лечение которых определяет своевременное выявление нарушения. Синдром Рейно развивается в несколько фаз:
- вазоконстрикторная фаза характеризуется появлением бледности кожных покровов, которая может сохраняться до 15 минут;
- цианотическая фаза длится несколько минут, бледность при данной фазе сменяется синюшностью;
- фаза реактивной гиперемии отличается покраснением кожи.
Данная последовательность наблюдается не у всех пациентов во время приступа. Продолжительность и порядок фаз зависит от течения болезни и общего состояния организма.
Синдром Рейно у мужчин
При игнорировании признаков и отсутствии терапии синдром Рейно прогрессирует. Во время приступов мужчины и женщины испытывают общие симптомы:
- болевой синдром, развитию которого предшествует недостаточное кровоснабжение тканей и нарушение обмена веществ;
- побледнение кожных покровов отмечается в первые минуты после действия провоцирующего фактора. Бледность кожи связана с резким спазмом сосудов и нарушением циркуляции крови;
- чувство онемения и покалывание, которые исчезают после нормализации кровообращения;
- синюшность кожных покровов появляется после бледной окраски, что объясняется застойным явлением и кровенаполнением вен;
- покраснение кожных покровов обусловлено притоком крови к сосудам, испытавшим спазм.
Синдром Рейно, симптомы и лечение у женщин и мужчин схожие, может развиваться при аутоиммунных ревматических заболеваниях. Врачи-ревматологи клиники терапии Юсуповской больницы занимаются научной деятельностью и изучают мировой опыт лечения синдрома Рейно.
Диагностика синдрома Рейно
Пациенту с признаками синдрома Рейно следует обратиться к врачу-ревматологу на консультацию, также в Юсуповской больнице при признаках данного нарушения обязательна консультация сосудистого хирурга. В ходе комплексной диагностики специалисты проводят исследования для выявления сопутствующих патологий, которые могли вызвать болезнь Рейно.
Диагноз синдром Рейно определяется специалистами после сбора анамнеза, изучения симптоматики и комплексного обследования пациента. При диагностике синдрома Рейно используются следующие лабораторные исследования:
- биохимический анализ крови;
- общий анализ крови для определения скорости оседания эритроцитов;
- общий анализ мочи позволяет выявить органические и функциональные поражения почек;
- иммунологические анализы;
- коагулограмма, при которой изучается свертываемость крови. При синдроме Рейно увеличена способность тромбоцитов и эритроцитов, а также отмечается повышенная вязкость крови.
В диагностическом центре Юсуповской больнице имеется европейское оборудование для исследования полученных материалов. Высокая точность результатов диагностики обеспечивается не только современными устройствами, но и профессионализмом сотрудников Юсуповской больницы. Синдром Рейно, лечение которого врачами-ревматологами Юсуповской больницы проводится по индивидуальному плану, может контролироваться различными методами в зависимости от течения болезни.
Синдром Рейно: лечение
Комплексный подход к устранению причин синдрома Рейно позволяет вылечить болезнь без хирургического вмешательства. При развитии вторичного синдрома Рейно, связанного с патологиями соединительной ткани, пациенту назначаются лекарственные средства для устранения симптоматики и причин болезни.
При самостоятельном синдроме Рейно медикаментозное и хирургическое лечение проводится в исключительных случаях. Синдром Рейно, симптомы и лечение которого взаимосвязаны, требует исключения провоцирующих факторов, таких как вибрации, стресс, курение, охлаждение. Врачами-ревматологами Юсуповской больницы в план лечения включаются также физиотерапевтические процедуры. Профессиональные психологи с многолетним опытом работы обучают пациентам приемам снятия стресса и напряжения, релаксации.
Лечение синдрома Рейно в Москве
Пациенты Юсуповской больницы получают медицинские услуги высокого качества, так как врачи и персонал ответственно подходят к выполнению своих обязанностей. Синдром Рейно, симптомы которого появляются у пациентов неожиданно, вызывает множество вопросов и опасений. Врачи-ревматологи Юсуповской больницы доступно объясняют пациентам особенности данной болезни, наиболее оптимальные методы ее лечения.
В клиники терапии Юсуповской больницы, где оказывают помощь пациентам с синдромом Рейно, имеется современное оборудование для выявления нарушений кровообращения и сопутствующих патологий, которые могут ухудшать качество жизни человека. При лечении болезни специалисты используют современные подходы и средства, обладающие минимальным количеством побочных эффектов.
Для комфортного пребывания пациентов в Юсуповской больнице действует система предварительной записи по телефону, поэтому для посещения специалиста не требуется длительного ожидания.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром Рейно.
Синдром Рейно
Описание
Синдром Рейно – пароксизмальное вазоспастическое расстройство артериального кровоснабжения кистей и (или) стоп, возникающее чаще под воздействием холода или волнений.
Симптомы
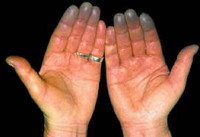
• Поражаются преимущественно II-V пальцы кистей стоп, реже нос, уши, подбородок.
• Во время приступа – парестезии, кожа мертвенно-бледная, пальцы холодные.
• По окончании приступа – болезненность, чувство жара и распирания, кожа гиперемирована.
• Постепенно развиваются трофические изменения (уплощение или втяжение подушечек пальцев, снижение тургора кожи, плохо заживающие язвы).
• В межприступный период кисти холодные, цианотичные, влажные.
• Возможно наличие внутренних эквивалентов в сосудах сердца, легких, почек, мозга, с поражением этих органов, особенно при системной склеродермии.
Диагностические критерии:
• Эпизоды двусторонних изменений цвета кожи, обусловленные холодом или эмоциями.
• Сохраненная пульсация на периферических артериях.
• Симметричность поражения.
• Отсутствие гангрены.
• Отсутствие признаков системного заболевания.
• Продолжительность заболевания не менее 2 лет.
Ассоциированные симптомы: Боль в пальцах ног. Боль в пальцах рук. Жжение. Жжение кожи. Зябкость. Зябкость рук. Озноб. Покалывание. Покалывание в руках.
Синдром Рейно
Причины
Развивается при ряде заболеваний:
• диффузные заболевания соединительной ткани, в первую очередь системная склеродермия;
• ревматоидный артрит;
• системные заболевания сосудов (артериальная гипертензия, васкулиты, узелковый периартериит);
• заболевания нервной системы (симпатических нервных узлов);
• болезни крови, парапротеинемия, полицитемия, криоглобулинемия;
• эндокринные заболевания (токсический зоб);
• диэнцефальные расстройства;
• регионарная компрессия сосудисто-нервного пучка (добавочные шейные ребра, поражение шейного отдела позвоночника, синдром передней лестничной мышцы);
• воздействие профессиональных факторов (вибрация, охлаждение).
Лечение
Лечение синдрома Рейно – сложная задача, решение которой зависит от возможности устранения причинных факторов и эффективного воздействия на ведущие механизмы развития сосудистых нарушений.
Всем больным с синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими сосудистый спазм в быту и на производстве. Иногда достаточно изменить условия труда (исключить вибрацию и ) или место жительства (более теплый климат), чтобы проявления синдрома Рейно значительно уменьшились или исчезли.
Среди сосудорасширяющих препаратов эффективными средствами терапии синдрома Рейно являются антагонисты кальция. Нифедипин (коринфар, кордафен и ) назначают по 30-60 мг/сут. Для лечения синдрома Рейно можно использовать и другие блокаторы входа кальция: верапамил, дилтиазем, никардипин.
При прогрессирующем синдроме Рейно рекомендуется применение вазапростана (простагландин Еl, альпростадил). Вазапростан вводится внутривенно капельно в дозе 20-40 мкг альпростадила в 250 мл физиологического раствора в течение 2-3 часов через день или ежедневно, на курс 10-20 вливаний. Первоначальное действие вазапростана может проявиться уже после 2-3 вливания, но более стойкий эффект отмечается после окончания курса лечения и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и болей. Положительное действие вазапростана обычно сохраняется в течение 4-6 месяцев, рекомендуется проводить повторные курсы лечения (2 раза в год).
Особое место в лечении сосудистых поражений занимают ингибиторы ангиотензинпревращающего фермента (АПФ), в частности каптоприл. Каптоприл назначается в дозе 25 мг 3 раза в день, рекомендуется длительное (6-12 месяцев) применение с индивидуальным подбором поддерживающих доз.
В лечении синдрома Рейно также используется кетансерин – селективный блокатор HS2-серотониновых рецепторов; назначается по 20-60 мг/сут, обычно хорошо переносится, может быть рекомендован пожилым больным.
Большое значение в лечении синдрома Рейно имеют препараты, улучшающие свойства крови, снижающие вязкость: дипиридамол по 75 мг и более в сутки; пентоксифиллин (трентал, агапурин) в дозе 800-1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и ) – внутривенно капельно по 200-400 мл, на курс 10 вливаний.
При лечении синдрома Рейно следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Лекарственную терапию синдрома Рейно рекомендуется сочетать с применением других методов лечения (гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Ангиотрофоневрозы.
Названия
Ангионевроз.
Описание
Ангионеврозы — это нарушения, связанные с функциональными расстройствами иннервации кровеносных сосудов (главным образом артерий), иннервируемых сосудосуживающими и сосудорасширяющими нервными волокнами.
Симптомы
Клиническая картина локальных ангионеврозов складывается из побледнения и похолодания поврежденных конечностей, болей, регионарного повышения артериального давления. Иногда ангионеврозы переходят в более тяжелую форму — ангиотрофоневрозы, при которых наряду с сосудодвигательными нарушениями наблюдаются вторичные трофические изменения тканей. К числу их относятся выраженные формы болезни Рено, облитерирующего эндартериита, гемиатрофия лица, склеродермия, отек Квинке, липодистрофия, трофэдема (обширные плотные неисчезающие отеки).
Клинически ангиотрофоневрозы проявляются изменениями окраски конечностей, нарушением пото- и салоотделения, роста волос и ногтей, отеками, атрофией кожи, образованием язв, гангреной дистальных отделов конечностей.
Ассоциированные симптомы: Боль в пальцах ног. Недомогание.
Причины
Ряд авторов считает, что истинных сосудорасширяющих нервов нет, а расширение сосудов происходит в результате уменьшения тонуса сосудосуживающих аппаратов. При нарушении нормальных взаимоотношений между констрикторами и дилятаторами сосудов возникает ряд заболеваний. Сосудодвигательные центры могут поражаться на различном уровня кора, гипоталамус, ствол, спинной мозг, симпатические ганглии, периферические вегетативные сплетения.
Ангионеврозы чаще проявляются спазмами сосудов, реже наблюдаются двухфазные расстройства (спазм-дилятация), еще реже — только расширения сосудов. Причиной ангионеврозов являются различные экзогенные факторы: инфекция, интоксикация (алкоголь,- никотин, свинец, окись углерода), травма (физическая и психическая), отморожение. Ангионеврозы могут вызываться и эндогенными факторами (нарушение обмена веществ, аутоинтоксикация, гормональные и гуморальные расстройства).
Лечение
При спастических формах применяются сосудорасширяющие препараты (папаверин, нитриты, дибазол, пахикарпин, никотиновая кислота, гексоний, пентамин); введение новокаина — футлярная блокада пораженной конечности. Физиотерапевтические процедуры. Курортное лечение-серные и радоновые ванны, грязи. Хирургическое вмешательство на вегетативной (симпатической) нервной системе. При ангиопаралитических формах назначают сосудосуживающие препараты — эфедрин, эрготин (в малых дозах).
Конкретно лечение каждого заболевания излагается в соответствующих разделах. Профилактика заключается в устранении указанных экзогенных и эндогенных вредностей, предупреждении возможных отморожений.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Причины
- Симптомы
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Вибрационная болезнь.
Вибрационная болезнь
Описание
Вибрационная болезнь обусловлена длительным (не менее 3—5 лет) воздействием вибрации в условиях производства. Вибрации делят на локальные (от ручных инструментов) и общие (от станков, оборудования, движущихся машин). Воздействие вибрации встречается во многих профессиях.
Причины
Основными этиологическими факторами являются производственная вибрация, сопутствующие профессиональные вредности: шум, охлаждение, статическое напряжение мышц плеча, плечевого пояса, вынужденное отклонённое положение тела и.
Вибрационная болезнь
Симптомы
Клиническая картина характеризуется сочетанием вегетососудистых, чувствительных и трофических расстройств. Наиболее характерные клинические синдромы: ангиодистонический, ангиоспастический (синдром Рейно), вегетосенсорной полиневропатии. Заболевание развивается медленно, через 5—15 лет от начала работы, связанной с вибрацией, при продолжении работы заболевание нарастает, после прекращения отмечается медленное (3—10 лет), иногда неполное выздоровление. Условно выделяют 3 степени болезни: начальные проявления (I степень), умеренно выраженные (II степень) и выраженные (III степень) проявления. Характерные жалобы: боли, парестезии, зябкость конечностей, приступы побеления или синюшности пальцев рук при охлаждении, снижение силы в руках. При нарастании заболевания присоединяются головная боль, утомляемость, нарушение сна. При воздействии общей вибрации преобладают жалобы на боль и парестезии в ногах, пояснице, головную боль, головокружения.
Объективные признаки заболевания: гипотермия, гипергидроз и отечность кистей, цианоз или бледность пальцев, приступы белых пальцев, возникающие при охлаждении, реже во время работы. Сосудистые нарушения проявляются в гипотермии кистей и стоп, спазме или атонии капилляров ногтевого ложа, снижении артериального притока крови к кисти. Могут быть кардиалгии. Обязательным является повышение порогов вибрационной, болевой, температурной, реже тактильной чувствительности. Нарушение чувствительности имеет полиневритический характер. По мере нарастания заболевания выявляется сегментарная гипалгезия, гипапгезия на ногах. Отмечается болезненность мышц конечностей, уплотнение или дряблость отдельных участков.
На рентгенограммах кистей часто выявляются кистевидные просветления, мелкие островки уплотнения или остеопороз. При длительном (15—25 лет) воздействии общей вибрации часто выявляются дегенеративно-дистрофические изменения поясничного Отдела позвоночника, осложненные формы поясничного остеохондроза.
Характеристика основных синдромов вибрационной болезни. Периферический ангиодистонический синдром (I степень); жалобы на боль и парестезии в руках, зябкость пальцев. Нерезко выраженные гипотермия, цианоз и гипергидроз кистей, спазмы и атония капилляров ногтевого ложа, умеренное повышение порогов вибрационной и болевой чувствительности, снижение кожной температуры кистей, замедленное восстановление ее после холодовой пробы. Сила, выносливость мышц не изменены.
Периферический ангиоспастический синдром (синдром Рейно) (I, II степень) является патогномоничным для воздействия вибрации. Беспокоят приступы побеления пальцев, парестезии. По мере нарастания заболевания повеление распространяется на пальцы обеих рук. Клиническая картина вне приступов побеления пальцев близка кангиодистоническому синдрому. Преобладаеткапилляроспазм.
Синдром вегетосенсорной полиневропатии (II степени) характеризуется диффузными болями и парестезиями в руках, реже ногах, снижением болевой чувствительности по полиневритическому типу. Вибрационная, температурная, тактильная чувствительность снижена. Снижена сила и выносливость мышц. По мере нарастания заболевания вегетососудистые и чувствительные расстройства выявляются и на ногах. Учащаются и удлиняются по времени приступы побеления пальцев. Развиваются дистрофические нарушения в мышцах рук, плечевого пояса (миопатоз). Изменяется структура ЭМГ, замедляется скорость проведения возбуждения по двигательным волокнам локтевого нерва. Нередко выявляются астения, вазомоторная головная боль. Вибрационная болезнь III степени встречается редко, ведущим при этом является синдром сенсомоторной полиневропатии. Обычно он сочетается сгенерализованными вегетососудистыми и трофическими нарушениями, выраженной церебрастенией.
Ассоциированные симптомы: Зябкость ног. Зябкость рук. Недомогание. Потливость. Раздражительность. Тошнота. Тремор.
Дифференциальная диагностика
Вибрационную болезнь следует дифференцировать от синдрома Рейно иной этиологии, сирингомиелии, полиневропатий (алкогольных, диабетических, лекарственных и ), вертеброгенной патологии нервной системы.
Лечение
Временное или постоянное прекращение контакта с вибрацией. Эффективно сочетание медикаментозного, физиотерапевтического и рефлекторного лечения. Показаны ганглиоблокаторы — галидор, бупатол, сосудорасширяющие средства — препараты никотиновой кислоты, симпатолитики, препараты, улучшающие трофику и систему микроциркуляции: АТФ, фосфаден, компламин, трентал, курантил, инъекции витаминов группы В, инъекции гу-мизоля. Эффективны камерные гальванические ванны с эмульсией нафталанской нефти, электрофорез новокаина, папаина или гепарина на кисти, диатермия, УВЧ или УФО на область шейных симпатических узлов, диадинамические токи, ультразвуке гидрокортизоном, массаж, ЛФК. Показана гипербарическая оксигенация: Широко используют курортные факторы: минеральные воды (радоновые, сероводородные, йо-добромные, азотные термальные), лечебные грязи.
Трудоспособность больных вибрационной болезнью I степени длительно остается сохранной; рекомендуется профилактическое лечение 1 раз в год с временным переводом (на 1—2 мес) на работу без воздействия вибрации. Больных вибрационной болезнью II и в особенности III степени необходимо переводить на работу без вибрации, охлаждения и перенапряжения рук; им назначают повторные курсы лечения. При II степени больные остаются трудоспособными в широком круге профессий. При III степени профессиональная и общая трудоспособность больных стойко снижена.
Профилактика
Профилактика заключается в применении так называемых вибробезопасных инструментов, соблюдения оптимальных режимов труда. Во время сменных перерывов рекомендуется самомассаж и обогрев рук (суховоздушные тепловые ванны). Показаны курсы профилактического лечения (1—2 раза в год).
Источник
