Может ли ошибаться скрининг на синдром

Есть или не есть? А если есть, то что? А надо ли УЗИ в день сдачи крови? Можно ли сдать кровь утром? А через неделю после УЗИ? Что нужно сделать перед скринингом первого триместра? Надо ли сдавать второй скрининг при беременности? А в какие сроки?
В наших клиниках ежедневно десятки женщин проходят скрининги 1 и 2 триместра: делают УЗИ и сдают кровь. И при визите к врачу или в процедурный кабинет озвучивают самые невероятные вопросы и мнения относительно этих исследований.
Правила сдачи анализов крови на скрининг обросли мифами и легендами. Пришло время от них избавиться.
Итак, мифы о подготовке к сдачи крови на биохимический скрининг при беременности (двойной тест, четверной тест, оценка риска гестоза)
1. Сдавать первый скрининг нужно на 12 неделе, плюс-минус 5 дней, а второй – не позднее 18 недели.
Это не так. Сроки для сдачи скрининга – с 11 по 13 недель 6 дней, а второго – с 14 по 20 неделю (оптимально с 16 по 18, но возможно и позже).
2. Сдавать кровь на скрининг можно только утром.
Колебаний биохимических показателей скрининга в течение суток не наблюдается, поэтому специально сдавать утром не нужно. Главное не ранее, чем через 3-4 часа после последнего приема пищи (не употреблять жирное).
3. Перед каждым скринингом нужно проходить УЗИ.
Ультразвуковой скрининг 1 триместра делается перед сдачей крови на двойной тест, а следующее УЗИ – уже с 19 по 21 недели, когда скрининг второго триместра (четверной тест) уже сдан. УЗИ первого триместра с определением ТВП и носовых костей участвует в расчете риска в обоих скринингах.
Некорректны рекомендации на одном из сайтов:
“Кровь не следует сдавать сразу после ультразвукового исследования”. В случае со скринингом большая часть женщин сдает кровь сразу после первого УЗИ, чтобы два раза не ездить в клинику.

4. До сдачи крови надо несколько дней соблюдать диету с исключением высокоаллергенных продуктов, в том числе, цитрусов, шоколада и красных фруктах и овощах. В других рекомендациях запрещают пить сладкую газировку и употреблять освежающие пастилки в день сдачи анализа.
Мы не видим причины отказывать себе в этих продуктах при подготовке к скринингу.
5. Не рекомендуется заниматься спортом накануне сдачи скрининга.
Если у Вас есть силы и настроение заниматься физкультурой для беременных – это прекрасно, не надо себе отказывать в этом.
6. Отменить все лекарства за 3 дня до сдачи анализа.
Отменять лекарства во время беременности может только врач. Перед сдачей крови на скрининг делать этого не нужно! А вот указать принимаемые лекарства очень важно для корректной оценки результатов.
7. Нельзя сдавать кровь на скрининг, если вы понервничали или простудились.
Тоже миф. Но мы все равно желаем Вам спокойной, легкой и здоровой беременности!
8. Сдавать кровь можно только в день УЗИ.
Нет, это тоже не так. Сделать УЗИ и сдать кровь важно в указанном диапазоне скрининга. Мы рекомендуем сдавать кровь после выполнения УЗИ, так как при УЗИ устанавливается срок и адекватность развития беременности, а также определяются важные для расчета показатели.
9. Скрининг определяет только синдром Дауна, а мне это неважно.
Показатели скрининга показывают гораздо больше, чем синдром Дауна, да и вообще чем хросомомные аномалии (синдром Эдвардса, Патау и другие). Эти исследования позволяет оценить риск развития серьезных осложнений беременности и вовремя принять меры. Дополненный скрининг первого триместра с PlGF позволяет выявить вероятность гестоза – грозного осложнения второй половины беременности. Читайте: “Лабораторные маркеры гестоза”.
10. Если первый скрининг хороший, второй скрининг не нужен.
Это не так. Второй скрининг дополняет первый, в том числе, по выявлению других состояний, которые не определяются в первом скрининге.
11. Если УЗИ хорошее, кровь сдавать не нужно.
УЗИ первого триместра не выявляет 100% хромосомных аномалий, какие-то состояния могут пока быть не видны. Исследование крови может определить патологию, еще не видную на УЗИ.
Итак,
относитесь к рекомендациям со здравым смыслом. Например, среди прочих рекомендаций перед скринингом на одном сайте мы нашли даже такое: “Перед взятием крови желательно исключить прием … оральных контрацептивов”. Понятно же, что это просто общие правила, которые скопированы на все анализы. Туда же попали рекомендации про голодание не менее 12 часов.
Перед сдачей скрининга продолжайте вести обычный образ жизни, питаться как обычно, не придумывайте низкоаллергенную некрасную диету, продолжайте заниматься физкультурой для беременных.
В день скрининга тоже можно есть и пить. Не стоит принимать пищу в течение 3-4 часов непосредственно перед сдачей анализа, а также есть жирные продукты. Нет, это не повлияет на результат анализа, но в некоторых случаях может потребовать пересдачи.
Из подготовки самое главное – соблюсти сроки для сдачи скрининга.
Здоровья и легкой беременности!
Все о скрининге

Источник
Есть или не есть? А если есть, то что? А надо ли УЗИ в день сдачи крови? Можно ли сдать кровь утром? А через неделю после УЗИ? Что нужно сделать перед скринингом первого триместра? Надо ли сдавать второй скрининг при беременности? А в какие сроки?
В наших клиниках ежедневно десятки женщин проходят скрининги 1 и 2 триместра: делают УЗИ и сдают кровь. И при визите к врачу или в процедурный кабинет озвучивают самые невероятные вопросы и мнения относительно этих исследований.
Правила сдачи анализов крови на скрининг обросли мифами и легендами. Пришло время от них избавиться.
Итак, мифы о подготовке к сдачи крови на биохимический скрининг при беременности (двойной тест, четверной тест, оценка риска гестоза)
1. Сдавать первый скрининг нужно на 12 неделе, плюс-минус 5 дней, а второй – не позднее 18 недели.
Это не так. Сроки для сдачи скрининга – с 11 по 13 недель 6 дней, а второго – с 14 по 20 неделю (оптимально с 16 по 18, но возможно и позже).
2. Сдавать кровь на скрининг можно только утром.
Колебаний биохимических показателей скрининга в течение суток не наблюдается, поэтому специально сдавать утром не нужно. Главное не ранее, чем через 3-4 часа после последнего приема пищи (не употреблять жирное).
3. Перед каждым скринингом нужно проходить УЗИ.
Ультразвуковой скрининг 1 триместра делается перед сдачей крови на двойной тест, а следующее УЗИ – уже с 19 по 21 недели, когда скрининг второго триместра (четверной тест) уже сдан. УЗИ первого триместра с определением ТВП и носовых костей участвует в расчете риска в обоих скринингах.
Некорректны рекомендации на одном из сайтов:
“Кровь не следует сдавать сразу после ультразвукового исследования”. В случае со скринингом большая часть женщин сдает кровь сразу после первого УЗИ, чтобы два раза не ездить в клинику.

4. До сдачи крови надо несколько дней соблюдать диету с исключением высокоаллергенных продуктов, в том числе, цитрусов, шоколада и красных фруктах и овощах. В других рекомендациях запрещают пить сладкую газировку и употреблять освежающие пастилки в день сдачи анализа.
Мы не видим причины отказывать себе в этих продуктах при подготовке к скринингу.
5. Не рекомендуется заниматься спортом накануне сдачи скрининга.
Если у Вас есть силы и настроение заниматься физкультурой для беременных – это прекрасно, не надо себе отказывать в этом.
6. Отменить все лекарства за 3 дня до сдачи анализа.
Отменять лекарства во время беременности может только врач. Перед сдачей крови на скрининг делать этого не нужно! А вот указать принимаемые лекарства очень важно для корректной оценки результатов.
7. Нельзя сдавать кровь на скрининг, если вы понервничали или простудились.
Тоже миф. Но мы все равно желаем Вам спокойной, легкой и здоровой беременности!
8. Сдавать кровь можно только в день УЗИ.
Нет, это тоже не так. Сделать УЗИ и сдать кровь важно в указанном диапазоне скрининга. Мы рекомендуем сдавать кровь после выполнения УЗИ, так как при УЗИ устанавливается срок и адекватность развития беременности, а также определяются важные для расчета показатели.
9. Скрининг определяет только синдром Дауна, а мне это неважно.
Показатели скрининга показывают гораздо больше, чем синдром Дауна, да и вообще чем хросомомные аномалии (синдром Эдвардса, Патау и другие). Эти исследования позволяет оценить риск развития серьезных осложнений беременности и вовремя принять меры. Дополненный скрининг первого триместра с PlGF позволяет выявить вероятность гестоза – грозного осложнения второй половины беременности. Читайте: “Лабораторные маркеры гестоза”.
10. Если первый скрининг хороший, второй скрининг не нужен.
Это не так. Второй скрининг дополняет первый, в том числе, по выявлению других состояний, которые не определяются в первом скрининге.
11. Если УЗИ хорошее, кровь сдавать не нужно.
УЗИ первого триместра не выявляет 100% хромосомных аномалий, какие-то состояния могут пока быть не видны. Исследование крови может определить патологию, еще не видную на УЗИ.
Итак,
относитесь к рекомендациям со здравым смыслом. Например, среди прочих рекомендаций перед скринингом на одном сайте мы нашли даже такое: “Перед взятием крови желательно исключить прием … оральных контрацептивов”. Понятно же, что это просто общие правила, которые скопированы на все анализы. Туда же попали рекомендации про голодание не менее 12 часов.
Перед сдачей скрининга продолжайте вести обычный образ жизни, питаться как обычно, не придумывайте низкоаллергенную некрасную диету, продолжайте заниматься физкультурой для беременных.
В день скрининга тоже можно есть и пить. Не стоит принимать пищу в течение 3-4 часов непосредственно перед сдачей анализа, а также есть жирные продукты. Нет, это не повлияет на результат анализа, но в некоторых случаях может потребовать пересдачи.
Из подготовки самое главное – соблюсти сроки для сдачи скрининга.
Здоровья и легкой беременности!
Все о скрининге

Источник
äÏÂÒÙÊ ÄÅÎØ!
ðÒÏÐÌÁËÁÌÁÓØ ÕÖÅ, ÓÅÊÞÁÓ ÐÙÔÁÀÓØ ÉÚÕÞÁÔØ ÉÎÔÅÒÎÅÔ, ÎÏ × ÇÏÌÏ×Å ÐÕÔÁÎÉÃÁ É ÎÅÔ ÎÉ ÏÄÎÏÚÎÁÞÎÙÈ ×Ù×ÏÄÏ×, ÎÉ ÔÅÍ ÂÏÌÅÅ ÒÅÛÅÎÉÊ (ÈÏÔÑ ÐÒÅËÒÁÓÎÏ ÐÏÎÉÍÁÀ,ÞÔÏ ÒÅÛÅÎÉÅ ÔÏÌØËÏ ÚÁ ÍÎÏÊ É ÍÕÖÅÍ).
îÁÞÎÕ ÐÏ ÐÏÒÑÄËÕ, ×ÏÚÒÁÓÔ 35, ÂÅÒÅÍÅÎÎÏÓÔØ ×ÔÏÒÁÑ, ÐÌÁÎÉÒÏ×ÁÎÎÁÑ.
îÁÂÌÀÄÁÀÓØ × ÐÌÁÔÎÏÊ ËÌÉÎÉËÅ, ÐÅÒ×ÙÊ ÓËÒÉÎÉÎÇ ÄÅÌÁÌÁ 13 ÄÎÅÊ ÎÁÚÁÄ, ÓÒÏË ÏÔ ÎÁÞÁÌÁ ÐÏÓÌÅÄÎÅÊ ÍÅÎÓÔÒÕÁÃÉÉ ÎÁ ÔÏÔ ÍÏÍÅÎÔ ÂÙÌ 12 ÎÅÄÅÌØ É 4 ÄÎÑ, ÐÏ õúé 11 ÎÅÄÅÌØ É 3 ÄÎÑ.
òÅÚÕÌØÔÁÔÙ õúé ÈÏÒÏÛÉÅ, ëôò – 49 ÍÍ, ô÷ð – 1,3, ÎÏÓÏ×ÁÑ ËÏÓÔÏÞËÁ – 1,6, ×Ó£ ÏÓÔÁÌØÎÏÅ ÔÏÖÅ × ÎÏÒÍÅ.
òÅÚÕÌØÔÁÔÙ ÂÉÏÈÉÍÉÉ:
ó×ÏÂÏÄÎÁÑ ÂÅÔÁ-ÓÕÂßÅÄÉÎÉÃÁ ÈÇÞ – ÜË×É×ÁÌÅÎÔÎÏ 1,692 íÏí
òáòò-á – ÜË×É×ÁÌÅÎÔÎÏ – 0,328 íÏí
ôÒÉÓÏÍÉÑ 21: ÂÁÚÏ×ÙÊ ÒÉÓË 1:225, ÉÎÄÉ×ÉÄÕÁÌØÎÙÊ 1:87 – ÓÉÎÄÒÏÍ ÄÁÕÎÁ
ôÒÉÓÏÍÉÑ 18: ÂÁÚÏ×ÙÊ ÒÉÓË 1:509, ÉÎÄÉ×ÉÄÕÁÌØÎÙÊ 1:4026
ôÒÉÓÏÍÉÑ 13: ÂÁÚÏ×ÙÊ ÒÉÓË 1:1606, ÉÎÄÉ×ÉÄÕÁÌØÎÙÊ 1:1976
çÅÎÅÔÉË × ÃÅÎÔÒÅ ÓÉÄÉÔ ÔÏÌØËÏ ÄÌÑ ×ÙÐÉÓËÉ ÎÁÐÒÁ×ÌÅÎÉÊ ÎÁ ÄÏÐ.ÏÂÓÌÅÄÏ×ÁÎÉÑ É ËÏÎÓÔÁÔÁÃÉÉ ÆÁËÔÁ.
çÉÎÅËÏÌÏÇ Õ ËÏÔÏÒÏÇÏ ÎÁÂÌÀÄÁÀÓØ × ÏÔÐÕÓËÅ, ÓÈÏÄÉÌÁ Ë ÄÒÕÇÏÍÕ, ÄÌÑ ÒÁÚÇÏ×ÏÒÁ É ÎÅËÏÔÏÒÙÈ ÒÁÚßÑÓÎÅÎÉÊ, ×ÒÏÄÅ ÎÅÍÎÏÇÏ ÏÔÐÕÓÔÉÌÏ.
çÅÎÅÔÉË ×ÙÐÉÓÁÌÁ 2 ÎÁÐÒÁ×ÌÅÎÉÑ ÐÏ ÍÏÅÍÕ ×ÙÂÏÒÕ ÎÁ äïô-ÔÅÓÔ ÉÌÉ ÎÁ ËÁÒÉÏÔÉÐÉÒÏ×ÁÎÉÅ. õÔ×ÅÒÖÄÁÀÔ ÞÔÏ ÏÂÁ ÄÏÐ.ÏÂÓÌÅÄÏ×ÁÎÉÑ ÏÄÉÎÁËÏ×Ï ÉÎÆÏÒÍÁÔÉ×ÎÙ, ÒÁÚÎÉÃÁ ÌÉÛØ × ÍÅÔÏÄÅ (ÉÎ×ÁÚÉ×ÎÙÊ É ÎÅÉÎ×ÁÚÉ×ÎÙÊ) É äïô-ÔÅÓÔ – ÐÌÁÔÎÙÊ( ÜÔÏ ÁÓÐÅËÔ ÄÌÑ ÎÁÓ ÎÅ ÉÇÒÁÅÔ ÒÏÌÉ).
ðÏÄÒÕÖËÁ ÌÕÞÛÁÑ ÒÁÂÏÔÁÅÔ × ÄÉÁÇÎÏÓÔÉÞÅÓËÏÍ, Ñ ÅÓÔÅÓÔ×ÅÎÎÏ ÓÒÁÚÕ Ë ÎÅÊ, ×ÓÅÇÄÁ × ×ÏÐÒÏÓÁÈ ÍÅÄÉÃÉÎÙ ÏÂÒÁÝÁÀÓØ, ÒÅÛÉÌÉ Ó ÎÅÊ ÓÈÏÄÉÔØ ÅÝ£ ÒÁÚ Ë ÇÅÎÅÔÉËÕ × ÄÉÁÇÎÏÓÔÉÞÅÓËÉÊ.
ðÒÏ×ÅÌÁ ÏÎÁ ÍÅÎÑ Ë ãÁÒ£×ÏÊ, ÔÁ ÕÔ×ÅÒÖÄÁÅÔ ÞÔÏ äïô-ÔÅÓÔ ÎÉ Ï Þ£Í É ÓÁÍÙÊ ÉÎÆÏÒÍÁÔÉ×ÎÙÊ ÅÓÔÅÓÔ×ÅÎÎÏ ËÁÒÉÏÔÉÐÉÒÏ×ÁÎÉÅ, ÔÉÐÁ 100% (ÉÎÔÅÒÎÅÔ ÐÒÁ×ÄÁ Ó ÎÅÊ ÎÅ ÓÏ×ÓÅÍ ÓÏÇÌÁÓÅÎ).
ñ ÐÏÐÒÏÓÉÌÁ ÅÝ£ ÒÁÚ ÓÄÅÌÁÔØ ÓËÒÉÎÉÎÇ, ÐÏ ÓÒÏËÁÍ õúé ÅÝ£ ÕÓÐÅ×ÁÌÉ.
õúé ÓÄÅÌÁÌÁ ÷ÏÊÃÅÈÏ×ÉÞ, ÐÏ õúé ×Ó£ ÔÁË ÖÅ ÈÏÒÏÛÏ: ëòô – 65 ÍÍ, ô÷ð – 1,8 ÍÍ, ÎÏÓÏ×ÁÑ ËÏÓÔÏÞËÁ – +(ÒÁÚÍÅÒ ÎÅ ÕËÁÚÁÎ).
ôÁËÖÅ ÐÅÒÅÓÄÁÌÁ ÂÉÏÈÉÍÉÀ, ÒÅÚÕÌØÔÁÔÏ× ÐÏËÁ ÎÅÔ, ÂÕÄÕÔ ÎÁ ÓÌÅÄ. ÎÅÄÅÌÅ.
çÉÎÅËÏÌÏÇ Ë ËÏÔÏÒÏÍÕ ÈÏÄÉÌÁ ÎÁ ËÏÎÓÕÌØÔÁÃÉÀ ÒÅËÏÍÅÎÄÕÅÔ äïô-ÔÅÓÔ, ÐÏ-ÉÚÕÞÁÌÁ, ÄÅÌÁÀÔ ÅÇÏ ÔÏÌØËÏ Ó 2013 ÇÏÄÁ, ÄÅÌÁÀÔ ÎÅ ÍÎÏÇÉÅ (ÉÚ-ÚÁ ÃÅÎÙ), Ô.Å. ÓÔÁÔÉÓÔÉËÁ ÎÅ ÔÁËÁÑ ÂÏÌØÛÁÑ ËÁË Ó ËÁÒÉÏÔÉÐÉÒÏ×ÁÎÉÅÍ, ÐÏÄËÕÐÁÅÔ ÂÅÚÏÐÁÓÎÏÓÔØ ÄÁÎÎÏÇÏ ÍÅÔÏÄÁ.
ðÒÏ ËÁÒÉÏÔÉÐÉÒÏ×ÁÎÉÅ, ÔÏÖÅ ÉÎÆÏÒÍÁÃÉÀ ÓÏÂÒÁÌÁ, ÎÁÉÂÏÌÅÅ ÂÅÚÏÐÁÓÅÎ ÁÍÎÉÏÃÅÎÔÅÚ, ÎÏ ÓÏÂÓÔ×ÅÎÎÏ ÎÁ ÂÏÐÓÉÀ ×ÏÒÓÉÎ ÈÏÒÉÏÎÁ Ñ ÕÖÅ ÐÏ ÓÒÏËÕ ÎÅ ÕÓÐÅ×ÁÀ.
ôÁË ÖÅ ÈÏÞÕ ÓÏ Ó×ÏÉÍ ÇÉÎÅËÏÌÏÇÏÍ ÅÝ£ ÒÁÚ ×Ó£ ÏÂÓÕÄÉÔØ, ÕÖÅ ÐÏ ÒÅÚÕÌØÔÁÔÁÍ ÐÏ×ÔÏÒÎÏÇÏ ÓËÒÉÎÉÎÇÁ, × ÔÏÍ ÞÉÓÌÅ Ë ãÁÒ£×ÏÊ ÅÝ£ ÒÁÚ ÐÏÊÄÕ, ËÁË ÂÕÄÅÔ ÇÏÔÏ× ÒÅÚÕÌØÔÁÔ.
îÁËÉÄÁÊÔÅ ÐÏÖÁÌÕÊÓÔÁ ÷ÁÛÅÊ ÓÔÁÔÉÓÔÉËÉ ÐÏ ÓÅÂÅ É ÚÎÁËÏÍÙÍ, ËÔÏ-ÔÏ ÍÏÖÅÔ ÄÅÌÁÌ äïô-ÔÅÓÔ, ÞÔÏ ÐÒÏ ÎÅÇÏ ÍÏÖÅÔÅ ÓËÁÚÁÔØ.
þÅÓÔÎÏ, ËÁËÁÑ-ÔÏ ÐÕÓÔÏÔÁ, ÂÏÌØÛÅ ÎÉÞÅÇÏ ÎÅ ÞÕ×ÓÔ×ÕÀ ÎÁÄÏ ÒÁÂÏÔÁÔØ, ÓÅÍØ£Ê ÚÁÎÉÍÁÔØÓÑ, Á ÍÙÓÌÉ ÓÏ×ÓÅÍ Ï ÄÒÕÇÏÍ(
äÁ, Ñ ÏÂÑÚÁÔÅÌØÎÏ ÂÕÄÕ ÐÒÏ×ÏÄÉÔØ ÄÏÐ.ÏÂÓÌÅÄÏ×ÁÎÉÅ, ÐÏÔÏÍÕ ËÁË ÎÅ ÇÏÔÏ×Á Ë ÂÏÌØÎÏÍÕ ÒÅÂÅÎËÕ (÷Ù ÍÏÖÅÔÅ ÍÅÎÑ ÏÓÕÄÉÔØ ÚÁ ÍÁÌÏÄÕÛÉÅ, ÎÏ ÎÅ ÇÏÔÏ×Á). úÁÂÉÔØ ÎÁ ÜÔÕ ÓÉÔÕÁÃÉÀ, ËÁË ÍÎÏÇÉÅ ÄÅÌÁÀÔ ÎÅ ÍÏÇÕ, ÐÏÔÏÍÕ ËÁË ÄÁÌØÛÅ ÜÔÏ ÂÕÄÅÔ ÎÅ ÐÒÉÑÔÎÁÑ ÂÅÒÅÍÅÎÎÏÓÔØ, Õ ÍÕËÉ ÐÏ ÏÖÉÄÁÎÉÀ.
÷ÏÐÒÏÓ ËÁËÉÍ ÍÅÔÏÄÏÍ ÜÔÏ ÓÄÅÌÁÔØ, ÐÕÇÁÅÔ ÐÒÉ ÉÎ×ÁÚÉ×ÎÏÍ ÍÅÔÏÄÅ ÒÉÓË ÐÒÅÒÙ×ÁÎÉÑ ÂÅÒÅÍÅÎÎÏÓÔÉ ÐÏÓÌÅ ÐÒÏÃÅÄÕÒÙ, ÐÏÎÑÔÎÏ, ÐÒÏÃÅÎÔ 1-2, ÎÏ ÏÎ ÅÓÔØ. ÷ÔÏÒÏÇÏ ÛÁÎÓÁ Ñ ÓÅÂÅ ÕÖÅ ÎÅ ÄÁÍ, × ÓÌÕÞÁÅ ÐÌÏÈÏÇÏ ÉÓÈÏÄÁ, ÎÅ ÓÍÏÇÕ ÎÉ ÍÏÒÁÌØÎÏ, ÎÉ ÆÉÚÉÞÅÓËÉ ÎÁ ÜÔÏ ÂÏÌØÛÅ ÐÏÊÔÉ.
åÝÅ ÒÁÓÓËÁÖÉÔÅ, ÞÔÏ ×Ó£-ÔÁËÉ ÚÁ Ú×ÅÒØ – ÜÔÁ ÂÉÏÈÉÍÉÑ, × ÉÎÔÅÒÎÅÔÅ ÎÁÞÉÔÁÌÁÓØ, ÄÁ É ÇÉÎÅËÏÌÏÇ ÇÏ×ÏÒÉÔ, ÞÔÏ ÎÁ Å£ ÒÅÚÕÌØÔÁÔÙ ÍÏÇÕÔ ×ÌÉÑÔØ ÎÅËÏÔÏÒÙÅ ÆÁËÔÏÒÙ, ÎÁÓËÏÌØËÏ ÜÔÏ ÐÒÁ×ÄÁ, Ô.Ë. ãÁÒ£×Á ÕÔ×ÅÒÖÄÁÅÔ, ÞÔÏ ×Ó£ ÜÔÏ ÅÒÕÎÄÁ.
îÁÐÉÓÁÌÁ ÍÎÏÇÏ, ÎÁÄÅÀÓØ ÐÏÎÑÔÎÏ.
úÁÒÁÎÅÅ ÂÌÁÇÏÄÁÒÀ.
Источник
18.10.201610:5618.10.2016 10:56:47
Акушер-гинеколог, гинеколог-эндокринолог
Появление на свет детей с наследственными заболеваниями и тяжелыми пороками развития – нелегкое испытание для семьи. Статистические данные говорят о том, что не менее 5% детей рождается с теми или иными вариантами наследственных заболеваний.
Ни одна супружеская пара не застрахована от подобного случая. Цель всех исследований, позволяющих выявить заболевания на ранних стадиях – предоставление информации родителям с целью дальнейшего принятия решения о пролонгировании или прерывании беременности.

На этапе планирования беременности к генетику может обратиться любая супружеская пара, это добровольное решение.
Однако существуют ситуации, когда консультация генетика имеет медицинские показания и является обязательной:
- наличие повышенного риска по результатам комбинированных пренатальных скринингов (ультразвуковых и/или биохимических)
- возраст беременной старше 35 лет и младше 18
- рождения ребенка с хромосомной патологией или выявление таковой у плода в предыдущие беременности
- носительство семейной хромосомной аномалии
- перенесение острой вирусной инфекции на ранних сроках беременности (ОРВИ, краснуха, герпес, гепатит, ВИЧ и т.д.)
- прием препаратов, запрещенных при беременности непосредственно в период до зачатия или на ранних сроках, наркттических препаратов
- облучение одного из супругов в период зачатия, воздействие радиации, химических веществ
- кровное родство пары
- беременности с неудачными исходами (привычное невынашивание, антенатальные гибели) или бесплодие неясного генеза
Инвазивные методы диагностики
К видам инвазивной диагностики относятся – биопсия ворсин хориона, амниоцентез, кордоцентез, плацентоцентез, взятие тканей плода. Цель данной методики – получение образца тканей, в ходе исследования которых возможно проведение полноценной достоверной диагностки. Полученный материал возможно исследовать следующими способами:
* цитогенетическим. При этом методе выявляется количественное нарушение в хромосомном наборе (синдром Дауна, Тернера и т.д.)
* молекулярно-генетическим. Этот метод делает возможным выявить нарушения внутри хромосом (муковисцедоз, мышечная дистрофия, фенилкетонурия ит.д.)
* биохимическим
Инвазивная диагностика может быть предложена по высокому пренатальному риску, либо по иным причинам, ставшим поводом для обращения . В каждом конкретном случае оценивается индивидуальный риск и решается вопрос в зависимости от анамнеза и текущей ситуации. Решение принимается непосредственно семейной парой, в задачи врача входит профессионально и корректно донести информацию о необходимости проведения процедуры и степени риска.
Инвазивное диагностическое исследование проводится всегда опытным специалистом, под контролем ультразвука. Доступ возможен через влагалище или переднюю брюшную стенку. В стерильных условиях производится пункция (прокол), далее забор необходимого материала – частиц ворсин хориона, амиотической жидкости или пуповинной крови. Выбор метода диагностики определяет врач в зависимости от срока и показаний.
Биопсия ворсин хориона проводится на сроке 11-12 недель беременности. Если принимается решение о необходимости прерывания беременности, то срок до 12 недель считается наиболее безопасным для женщины. При помощи этого метода возможно провести диагностику синдрома Дауна, Патау, Эдвардса и иных генных мутаций. Риски данного метода заключаются в возникновении выкидыша, кровотечений, инфицирования плода. Также необходимо отметить и возможность диагностической погрешности – исследование ворсин хориона не может не совпасть к геномом эмбриона, что означает возможность получения ложноположительных или ложноторицательных результатов. Безусловно, эти риски очень невелики, не более 2%, однако об этом следует знать.
Амниоцентез – это метод исследования околоплодной жидкости, при котором возможно получить информацию не только о генных и хромосомных нарушениях плода, но и некоторых биохимических показателях. Например, определить наличие резус-конфликта или степень зрелости легких плода. Проведение амниоцентеза возможно с 15-16 недель беременности. Забор жидкости осуществляется путем пункции передней брюшной стенки и последующего проникновения в полость матки. Вероятность осложнений после амниоцентеза не так высока как при биопсии ворсин хориона, однако в некоторой степени сохраняется – это риски подтекания вод, инфицирования, угрозы прерывания беременности.
Кордоцентез – это забор пуповинной крови. Проводится после 20 недели беременности, метод из себя представляет пункцию передней брюшной стенки с дальнейшим получением пуповинной крови под контролем УЗИ. Поскольку исследуется кровь, то это значительно расширяет спектр анализов, кроме генных и хромосомных нарушений возможно исследование всего биохимического спектра. А в некоторых случаях данный метод можно использовать как лечебный – вводить через пуповину лекарственные средства плоду.
Биопсия тканей плода производится для диагностики тяжелых наследственных патологий кожи или мышц плода.
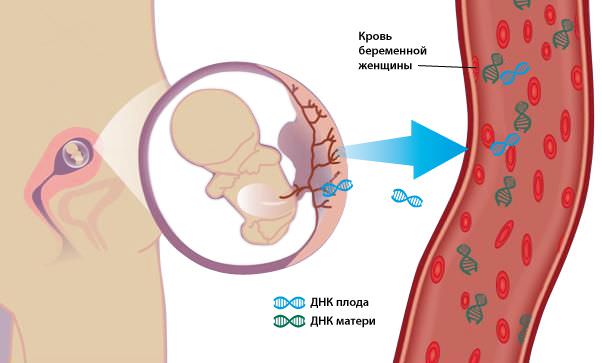
Ненвазивный пренатальный тест
Метод неинвазивной пренатальной ДНК-диагностики – высокотехнологичный, принципиально новый метод диагностики, на сегодняшний день является наиболее достоверным и информативным способом выявления и подтверждения хромосомной патологии плода. В основе метода лежит анализ клеток плода, циркулирующих в крови матери. Внеклеточная фетальная ДНК плода свободно циркулирует в крови матери, легко поддается выделению и обладает высокой диагностической ценностью. Анализ фрагментов ДНК плода позволяет получить данные о наиболее значимых хромосомных синдромах. Важнейшие преимущества метода неинвазивной пренатальной ДНК-диагностики:
· абсолютная безопасность матери и плода
· высокая диагностическая точность. Ложноположительные результаты составляют 0,1%
· возможность получения результатов на самых ранних сроках, начиная с 9 недели.
Помимо скрининга аномалий хромосомного набора, метод неинвазивной диагностики фетального ДНК позволяет выявить синдромов, связанных с микроделециями. Это заболевания, возникающие из-за выпадения маленьких участков хромосом. Развитие подобных патологических ситуаций фактически является «генетической случайностью», не связано с возрастом родителей, семейным анамнезом или воздействием внешних факторов. Микроделеционные синдромы ассоциированы со следующими заболеваниями:
· Синдром делеции 22q11.2 (Синдром Ди Джорджи)
· Синдром делеции 1p36
· Синдром Ангельмана
· Синдром “кошачьего крика”
· Синдром Прадера-Вилли
Современная медицина обладает широкими возможностями выявления тяжелых патологий еще на ранних сроках беременности. Цель медико-генетического консультирования состоит в правильной постановке диагноза, объяснении перспектив развития того или иного заболевания, информировании и методах диагностики и рисках. Именно семейная пара принимает решение о дальнейшей судьбе течения беременности и задача врача – поддержать при принятии любого варианта действий.
Источник
