Можно ли делать массаж при туннельном синдроме
Кистевой туннельный синдром (КТС) является проблемой сжатия нервов, которая расширилась до масштабов эпидемии. Из-за постоянной профессиональной деятельности, и особенно от использования в нашей деятельности компьютера, частота этого синдрома резко возрастает. Для него характерны боли, онемение, и/или покалывание в медианной части руки. В более тяжелых случаях уменьшение силы могут быть замечены, так как поражаются двигательные волокна.
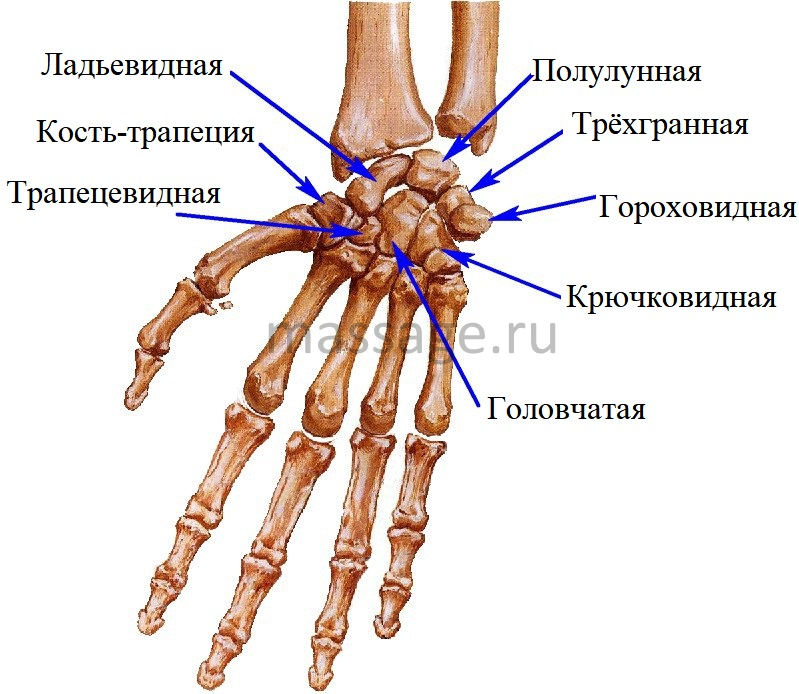
Кистевой туннель –это пространство в запястье (на самом деле у основания руки), ограниченное костью запястья и поперечной связкой запястья. Поперечную кистевую связку иногда еще называют сгибателем. Она граничит с гороховидной и крючковатой костями на медиальной стороне запястья, а затем проходит по данному туннелю, чтобы соединиться с трапециевидной костью и ладьевидной на боковой стороне. Есть девять сухожилий, в том числе синовиальных оболочек, и срединный нерв, которые проходят через кистевой туннель. Срединный нерв самая поверхностная структура, проходящая по туннелю и, следовательно, чаще всего он и страдает от пережатия.
Сжатие срединного нерва в туннеле будет приводить к характерным симптомам. Если сжатие не тяжелое, человек может восстановить полные функции когда-то поврежденной нервной ткани. Однако, если действие сжимающей силы на срединный нерв не будет ослаблено, тяжелые и необратимые повреждения могут произойти.
Для лечения карпо-радиального синдрома используется в настоящее время много различных методов. Наручные шины являются одним из наиболее распространенных — идея в том, что при нахождении запястье в нейтральном положение позволяет немного уменьшить сжатие срединного нерва и позволяет нерву восстановиться. Также часто используются и другие методы лечения: растяжение, нестероидные противовоспалительные препараты (НПВП) и кортикостероидные инъекции. Если эти консервативные меры не эффективны, применяют оперативное лечение. Хирургическое вмешательство обычно состоит из процедур, направленных на укорочение поперечной связки запястья, чтобы уменьшить сжатие ней срединного нерва. Хотя все эти методы лечения широко освещены в литературе, ни один из них не доказал своей эффективности в лечении проблемы. Очень немногие нетрадиционные методы лечения были исследованы в данном ключе. И это результаты первого более-менее серьезного клинического исследования воздействия специальных методик массажа на запястный синдром.
В этом исследовании было 16 участников с подтвержденным диагнозом КТС. Все они активно работают, проводят значительное время за компьютером. Диагноз КТС был основан на наличии жалоб, а также в положительный тест — Phalen и Tinel знак на запястье. Электродиагностика не была использована в диагностике, потому что она не считается надежным средством для определения присутствия синдрома сжатия нервов у таких больных. Все участники эксперимента были разделены на две группы. Одна группа получала массаж, в то время как другой группе больных массаж не делали. Было изучено несколько критериев для выявления различий в улучшении между двумя группами.
Массаж состоял из умеренной поглаживающей техники от пальцев до локтя и обратно вниз по обе стороны предплечья. Никаких дополнительных техник использовано не было. После этого применялась другая техника, описанная как «растирающие кольцевидные движения вокруг запястья». Скорее всего использовалось, кольцевое разминание. Еще два приема применялись при этом: как часть техники массажа. Первый – растирание с использованием большого и указательного пальцев круговыми возвратно-поступательными движениями, охватывающими все предплечье и кисть. И последний метод, описанный здесь – разминающие движения между большим и указательным пальцем по руке и по обе стороны предплечья. Массаж запястья проводился один раз в неделю в течении 4-х недель. Также участники группы также учились самомассажу, который они должны были делать в домашних условиях перед сном.
Результаты и обсуждение
Для того чтобы определить, были ли значительные изменения, связанные с массажем, все участники, и контрольная группа, оценивались врачами до лечения, и после 4-х сеансов массажа. Каждый субъект оценивался по четырем критериям: симптомы кистевого туннельного синдрома
- знак Tinel
- тест Phalen
- состояние нервной ткани нерва.
После лечения каждому участнику было предложено оценить их состояние по четырем критериям: сила хвата, боль, тревога и депрессия. Беспокойство и боли часто связаны с различными болями и травмами и именно поэтому они были оценены в данном исследовании. Каждый из этих критериев оценивали с помощью самоотчетов в конце исследования
Отслеживалась достаточно активная динамика восстановления в группе, получавшей массаж по сравнению с контрольной группой, в ряде различных категорий. Массажная группа показала уменьшение туннельных симптомов, а также улучшение нервной проводимости. Улучшение было также отмечено, когда проводились Phalen испытания после лечения. Кроме того, улучшение было также отмечено, в функциональной деятельности, это было уменьшение боли и увеличение силы хвата руки. Результаты этого исследования показывают, что массаж является эффективным методом в снижении боли и лечении различных симптомов кистевого туннельного синдрома. Теперь это будет иметь важное значение, чтобы выделить, какие аспекты лечения сыграли наиболее важную роль в достижении этих эффектов.
Было высказано несколько предположений, относительно того, почему массаж может быть эффективным в управлении болевые ощущений при данном синдроме. Было высказано предположение, что теория «Ворот боли» может объяснить некоторые из этих эффектов. Исходя из этой теории, более крупные и миелиновые нервные волокна и связанные с давлением рецепторы, «закрывают данные ворота» по сигналам от меньших волокон, связанных с болью рецепторов. Кроме того, есть некоторые предположения, что массаж может увеличить секрецию различных обезболивающих нейромедиаторов, таких как серотонин и окситоцин в организме.
Хотя это и не было упомянуто в исследовании, я думаю, что важно рассмотреть также роль массажа в сокращении гипертонуса мышц сгибателей предплечья. Снижение гипертонуса в этих мышцах может снизить нагрузку на растяжение сухожилий и последующее раздражение структур в канале запястья. Это, конечно, весьма значительно, что массаж продемонстрировал эффективность в лечении этой проблемы. Тем не менее, существуют другие факторы, которые нуждаются в дальнейшем исследовании. Например, авторы исследования не указывают проводился ли массаж профессиональным массажистом, или каким-то другим специалистом. Нет также никаких упоминаний, делался ли массаж одним человеком или несколькими одновременно. Тем не менее, важно, что исследование показало отличные результаты при лечении такого сложного и всестороннего заболевания как туннельный синдром запястья.
Источник: ZEN
Источник
 Всеобщая компьютеризация нашей жизнь — это, конечно же, большое благо, однако и она имеет свои отрицательные стороны. Одна из них заключается в том, что у людей, которые много времени проводят за компьютерами, активно работая на клавиатуре и с мышкой (набирая и редактируя тексты, создавая программное обеспечение и т.п.) со временем проявляется так называемый туннельный запястный синдром. Его можно смело назвать «высокотехнологичным» заболеванием, которым в достаточно массовом масштабе люди стали страдать только в последние пару десятков лет.
Всеобщая компьютеризация нашей жизнь — это, конечно же, большое благо, однако и она имеет свои отрицательные стороны. Одна из них заключается в том, что у людей, которые много времени проводят за компьютерами, активно работая на клавиатуре и с мышкой (набирая и редактируя тексты, создавая программное обеспечение и т.п.) со временем проявляется так называемый туннельный запястный синдром. Его можно смело назвать «высокотехнологичным» заболеванием, которым в достаточно массовом масштабе люди стали страдать только в последние пару десятков лет.
На сегодняшний день медиками разработано несколько весьма эффективных методик профилактики и лечения этого становящегося все более распространенным заболевания. Как показывает практика, весьма эффективным средством борьбы с ним является массаж. Для того чтобы понять, почему он оказывается действенным, нужно вкратце объяснить, что же представляет собой туннельный синдром запястья.
Причины и симптомы туннельного синдрома запястья
При долгой и активной работе на компьютерной клавиатуре мышцы кистей рук испытывают на себе немалые статические нагрузки. При этом в их волокнах накапливается немалое количество молочной кислоты, периферийные ткани отекают. В результате этого происходит сдавливание нервных волокон, располагающихся в достаточно узком запястном канале. Из-за этого сначала в кистях возникает легкое покалывание, затем — онемение, слабые судороги, появляются довольно ярко выраженные болевые ощущения.
Для того чтобы избежать таких неприятностей, необходимо приводить мышечные ткани кисти в норму, делать так, чтобы все физиологические процессы в них протекали так, как следует. Именно этому и способствует массаж кистей рук, который делают при проявлениях туннельного синдрома кистей рук.
Методика и приемы массажа при туннельном синдроме запястья
Следует заметить, что методика и техники массажа для профилактики этого заболевания стали применяться относительно недавно, причем большинство из них были разработаны специалистами из Соединенных Штатов Америки — страны, где туннельным синдромом кистей рук сейчас страдает немало жителей. Сейчас они все шире используются и в России.
Основной техникой проведения массажа кистей рук является умеренное поглаживание. Оно производится по направлению от пальцев до самого локтя и обратно, причем по обеим сторонам предплечий. Кроме того, специалисты дополняют эту процедуру растирающими кольцевидными движениями, которые производятся вокруг запястья. Некоторые профессионалы рекомендуют также производить двойное кольцевое разминание, причем не прикладывая при этом чрезмерных усилий.
Еще одним достаточно распространенным и весьма эффективным приемом, который применяется для массажа при туннельном синдроме запястья, является растирание с использованием указательного и большого пальцев. Оно осуществляется охватывающими кисть и предплечье возвратно-поступательными движениями. Эта процедура способствует расслаблению мышц и ускоренному выводу из них молочной кислоты, благодаря чему нерв перестает сдавливаться.
Наконец, хорошо зарекомендовавшим себя методом является разминание, производимое большим и указательным пальцами. Этой процедурой охватываются обе стороны предплечья.
Массаж делается, каждый день или через день в особых случаях, обычно десять сеансов, иногда немного меньше, например, семь. Всё это определяется по тяжести диагноза, цели массажа и получаемого промежуточного и конечного результатов.
Если говорить об эффективности массажа при туннельном синдроме запястий, то она достаточно высока. Наилучший результат он дает тогда, когда сочетается с другими мерами, направленными на профилактику этого заболевания, например, общая гимнастика и растягивающие упражнения для кистей рук. Кроме того, страдающим им необходимо также максимальным образом обеспечить эргономику рабочего место, чтобы снизить нагрузки на кисти рук.
Источник
Синдром запястного канала (СЗК) – самый известный из туннельных синдромов (синдромов сдавления нерва в узком канале). По статистике чаще всего от синдрома запястного канала страдают художники, программисты, писатели и, конечно же, массажисты, ведь руки для представителей этих профессий – основной рабочий инструмент.
Несмотря на то, что практически каждый квалифицированный специалист способен с лёгкостью справиться с защемлением срединного нерва, проходящего под поперечной связкой запястья, я уверен, что классические методики терапии защемления срединного нерва можно усовершенствовать. Включив в комплекс терапевтических мероприятий несколько приёмов, направленных на мобилизацию суставов и снятия воспаления нервов, возникающего в области прохождения нервов под ригидными структурами запястья, можно добиться скорейшего снятия болевых ощущений и более продолжительного терапевтического эффекта.
Ученые доказали, что техники мануальной терапии, направленные на десенсибилизацию центральной нервной системы, крайне эффективны для снятия боли при синдроме запястного канала. Восстанавливая нормальное положение запястного сустава, массаж способствует снижению давления на нерв внутри канала и восстановлению плавного движения нерва под ригидными структурами запястья.
Я считаю, что аккуратное растягивание запястья облегчает продольную экскурсию нерва и снимает спазм в мышцах-сгибателях руки. Чтобы подтвердить достоверность данной гипотезы мы рассмотрим применение предлагаемой мною методики при самом распространённом туннельном синдроме – сдавлении срединного нерва полулунной костью.
ПОВЫШЕНИЕ МОБИЛЬНОСТИ ПОЛУЛУННОЙ КОСТИ
Полулунная кость – самая проблемная из костей запястья. Она чаще всего является причиной защемления срединного нерва. Врачи определили, что при падениях на вытянутые вперёд руки и автомобильных авариях полулунная кость чаще всего смещается, сдавливая сухожилие сгибателя, что приводит к компрессии срединного нерва. Существует множество ортопедических тестов, направленных на выявление ограничения подвижности в запястье, но в данной статье мы остановимся на самом, по моему мнению, эффективном.
Для начала попросите клиента кончиком безымянного пальца коснуться кончика большого и сильно их сжать, в то время как вы должны попытаться раздвинуть эти пальцы. Слабость получившегося «кольца» свидетельствует о проблемах с
трёхгранной и полулунной костями. Слабость такого же кольца, образованного большим и средним пальцами, свидетельствует о наличии проблем с ладьевидной костью.
Техника остеолигаментарного растяжения, показанная на рис. 3 и 4, является отличным средством для работы с полулунной костью и я настоятельно рекомендую включить данную технику в ваш арсенал приёмов.
Рис.3
Локоть и запястье клиента слегка согнуты вверх. Пальцы клиента и терапевта переплетены. Большой палец терапевта проходит по верхней поверхности ладони до лучевой кости и локтевой кости, после двигается медиально до контакта с трёхгранной костью и ладьевидной костью. Терапевт прилагает давление средней интенсивности, а клиент сгибает ладонь в запястье, сопротивляясь давлению терапевта и на счёт 5 расслабляется. Терапевт аккуратно растягивает запястье клиента, большими пальцами разводя трёхгранную и ладьевидную кости, снимая давление в канале, освобождая срединный нерв от давления, создаваемого полулунной костью. Повторите 3-5 раз.
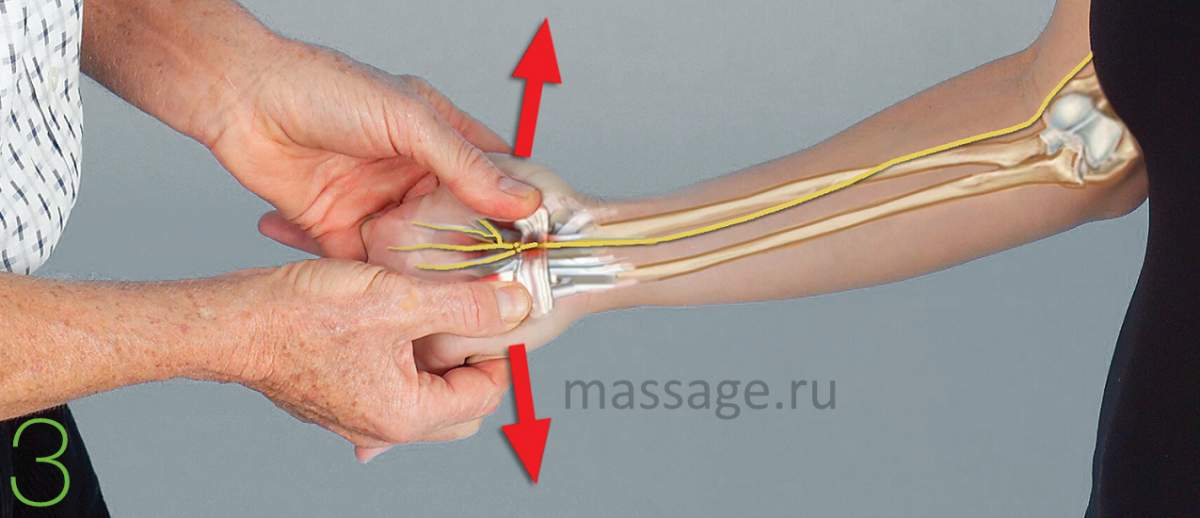
Рис.4
Чтобы снять давление, создаваемое лучевой или локтевой костями, терапевт разгибает и проводит тракцию локтя и запястья до появления первых болевых ощущений. Терапевт располагает большие пальцы на проксимальной стороне канала, а клиент сгибает ладонь в запястье, сопротивляясь давлению терапевта и на счёт пять расслабляет кисть. Пальцы терапевта разгибают запястье и проводят тракцию руки, растягивая канал, снимая давление, создаваемое лучевой и локтевой костями, растягивая срединный нерв. Повторите 3-5 раз, и после снова повторите тест, описанный в данной статье.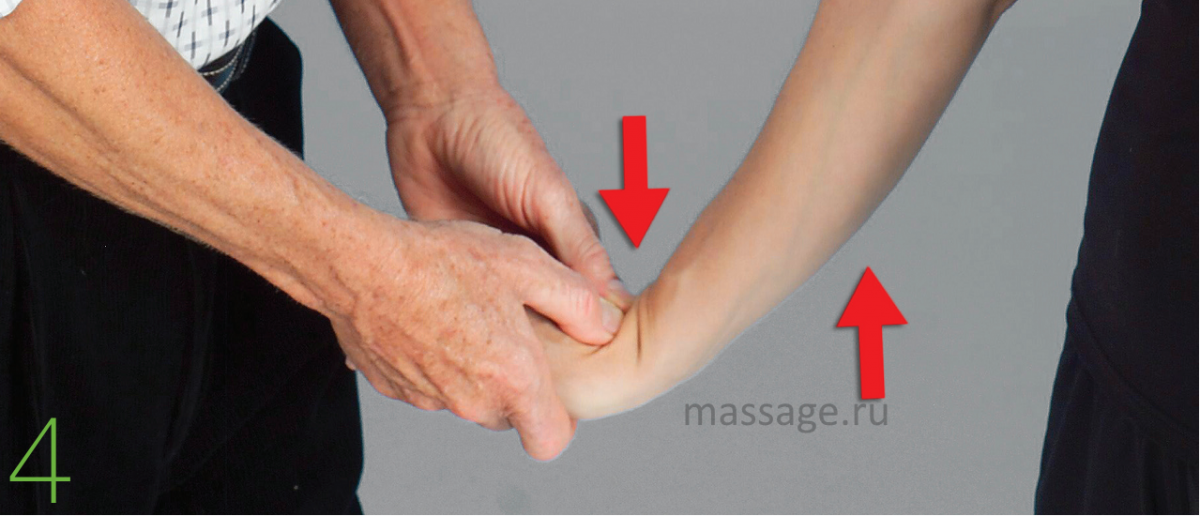
ВОССТАНОВЛЕНИЕ НОРМАЛЬНОГО ПРОХОЖДЕНИЯ НЕРВА
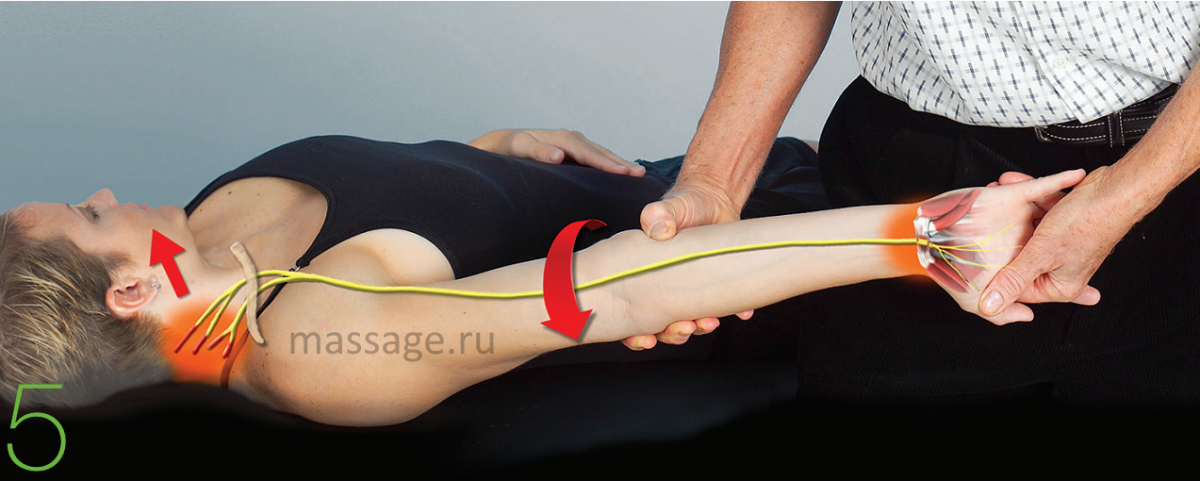
Когда воспаленные сухожильные влагалища «выдавливают» медиальный нерв, повышая давление в канале, уменьшение притока нутриентов к аксонам может привести к хроническому воспалению и боли, если головной мозг человека воспринимает это как функциональную опасность. Существует множество техник, предназначенных для снятия болевых ощущений при синдроме запястного канала, однако на рис.5 показана моя любимая. При выполнении данного нейродинамического маневра очень важно учитывать положение сустава. Начните со стабилизации плеча и лопатки, далее перейдите к предплечью, запястью, пальцам и локтю.
На каждом из этих участков требуется произвести работу по мобилизации суставов. Субъективная оценка клиентом болевых ощущений должна оставаться на уровне «терпимо». Терапевт медленно разрабатывает локоть, облегчая его экстенцию и восстанавливая нормальное прохождение нерва. Клиент лежит на боку, наклонив голову в противоположную от терапевта сторону (что обеспечивает тракцию нерва). После клиент возвращает голову в нормальное положение, а терапевт сильнее разгибает руку клиента в локте, «растягивая» нерв по каналу. Попробуйте различные вариации этих техник, определяя, какой угол обеспечивает максимальную тракцию.
Рис.5
Для дистальной мобилизации срединного нерва, терапевт супинирует руку клиента, разгибая пальцы, запястье и локоть вплоть до проявления первых симптомов синдрома запястного канала. Для проксимальной мобилизации нерва клиент наклоняет голову влево, в то время как терапевт сгибает его локоть, облегчая прохождение нерва. Повторите 3-5 раз.
ПОДВЕДЁМ ИТОГИ
Мобилизация нервов, костей и суставов – лучшее решение при лечении синдрома запястного канала. Облегчение прохождения нервных импульсов к мышцам, улучшение сенсорного восприятия и восстановление нормального функционирования кисти – одни из самых важных результатов предлагаемой терапии. Помните – при работе с областями, в которых наблюдается воспаление нервов, действовать надо очень осторожно. Не забудьте порекомендовать клиенту комплекс упражнений для самостоятельных занятий.
(Эрик Дэлтон)
Источник
Библиографическое описание:
Демиденко, В. А. Общие принципы проведения медицинского классического массажа в лечении туннельных синдромов верхней конечности / В. А. Демиденко, Е. А. Демиденко. — Текст : непосредственный // Медицина и здравоохранение : материалы VIII Междунар. науч. конф. (г. Краснодар, февраль 2020 г.). — Краснодар : Новация, 2020. — С. 21-25. — URL: https://moluch.ru/conf/med/archive/360/15613/ (дата обращения: 21.10.2020).
Нами проведено исследование, в ходе которого была разработана и опробована методика медицинского классического массажа для лечения туннельных синдромов верхней конечности. В исследовании были задействованы 8 пациентов с различными видами туннельных синдромов, в отношении которых был применен медицинский массаж по разработанной методике. В этой статье речь идет об общих принципах проведения классического массажа при различных видах туннельных синдромов.
Ключевые слова: туннельные синдромы верхней конечности, классический массаж, медицинский массаж.
Туннельный синдром (синонимы: туннельнаяневропатия, компрессионно-ишемическая невропатия, капканный синдром) — это комплекс клинических проявлений (чувствительных, двигательных и трофических), как обязательный результат сдавления, ущемления периферических нерва в узких анатомических пространствах (анатомических туннелях). Стенки анатомических туннелей представляют собой естественные анатомические структуры (костей, мышц, сухожилий). В норме, в рамках туннеля, свободно проходят периферические нервы и сосуды. При определенных видах патологических условий канал сужается, в результате чего возникает нервно-канальный конфликт [1, 2].
Нередки случаи обращения пациентов с данными патологиями. Туннельныеневропатии составляют 29 % от всех видов заболеваний периферической нервной системы.
Новизна темы исследования обусловлена тем, что в специальной литературе, касающейся медицинского массажа нет описания методики, направленной на лечение и профилактику данной группы заболеваний.
Целью исследования, на базе которого написана эта статья, являлась разработка и оценка эффективности методики медицинского классического массажа для лечения туннельных синдромов верхней конечности.
В ходе исследования нами выяснено, что литературе встречается не менее 32 форм туннельныхневропатий. Различные формы компрессионно-ишемических невропатий имеют свои особенности. Так или иначе, они имеют ряд общих характеристик.
Наиболее распространенные виды туннельных синдромов верхней конечности:
- Туннели срединного нерва:
– синдром запястного канала (запястье) — туннельный синдром запястного канала, синдром карпального канала;
– пронаторный синдром (синдром круглого пронатора) верхняя треть предплечья — синдром Сейфарта, паралич новобрачных, паралич влюбленных, паралич медового месяца;
– супракондилярный синдром (нижняя треть плеча) — синдром ленты Стразера, Лорда и Бедосье, синдром Кулона;
- Туннели локтевого нерва:
– синдром Гюйона (ладонь) — ульнарный тоннельный синдром запястья, компрессионно-ишемическая невропатия дистальной части локтевого нерва, синдром ложа Гюйона;
– синдром кубитального канала (локоть) — компрессионная невропатия локтевого нерва в кубитальном канале, кубитальный туннельный синдром, поздний ульнарно-кубитальный травматический паралич;
- Туннели лучевого нерва:
– синдром компрессии лучевого нерва (в области подмышечной впадины) — «костыльный паралич»;
– синдром компрессии лучевого нерва (на уровне средней трети плеча) — синдром спирального канала, «парковой скамейки», «лавочки», синдром «ночного субботнего» паралича;
– синдром компрессии лучевого нерва (в подлоктевой области) — теннисный локоть, синдром супинатора, синдром «локоть теннисиста», компрессионная невропатия глубокой (задней) ветви лучевого нерва в подлоктевой области, синдром Фрозе, синдром Томсона-Копелля.
К факторам риска возникновения заболевания относят: интенсивные занятия спортом, переохлаждение, лихорадка, многократная однообразная деятельность, переохлаждение, длительная вибрация, вредные привычки и др.
Причины туннельных синдромов. Анатомическая узость канала является только предпосылкой возникновения туннельного синдрома. В рамках различных исследований их авторами установлено, что данная анатомическая особенность является генетически обусловленной. Также причиной, приводящей к развитию туннельного синдрома, является наличие врожденных аномалий (патологий) развития в виде дополнительных фиброзных тяжей, мышц и сухожилий, рудиментарных костных шпор [2].
Тем не менее, только наличия предрасполагающих факторов для развития заболевания, чаще всего, не достаточно. Приводить к развитию туннельного синдрома может и ряд метаболических, эндокринных заболеваний (сахарный диабет, гипотиреоз, перенесенные переломы), заболевания: суставов, костной ткани и сухожилий (ревматоидный артрит, ревматизм, подагра, остеохондроз и др.), состояния, приводящие к гормональным изменениям (беременность), объемные образования самого нерва (неврома) и вне нерва (гемангиома, липома). Возникновению и развитию туннельного синдрома, могут способствовать часто повторяющиеся стереотипные движения, травмы. Следовательно, распространенность туннельных синдромов выше у лиц, представителей определенных видов профессий (стенографисток, секретарей судов, офисных работников, спортсменов) [2, 3].
Клинические проявления данной группы заболеванийвключает в себя чувствительные симптомы, к которым относятся: боль, парестезии, онемение; двигательные: снижение функции, слабость, атрофии и трофические нарушения. Встречаются разнообразные варианты клинического проявления. Не редко, первоначально, начинают проявляться болью или другими чувствительными расстройствами. Реже начинаются с проявления двигательных нарушений. Трофические изменения в начальной стадии выражены незначительно и чаще всего проявляются только в запущенных случаях [2, 3].
Характерным и очень важным симптомом для туннельного синдрома является боль. Боль появляется во время движения, нагрузки, затем возникает и в состоянии покоя. Встречаются случаи, когда боль будит пациента ночью, что заставляет больного обратиться к врачу. Боль при туннельных синдромах может включать в себя как ноцицептивный компонент (боль, обусловленная воспалительными изменениями, происходящими в зоне нервно-канального конфликта), так и нейропатический (поскольку имеет место повреждение нерва). Туннельные синдромы характеризуются такие проявлением нейропатической боли, как аллодиния и гиперпатия, ощущение электрического тока (электрический прострел), жгучая боль. Боль может быть обусловлена мышечным спазмом. При подборе противоболевой терапии необходимо руководствоваться результатами клинического анализа особенностей болевого синдрома [2].
Двигательные нарушения возникают как результат поражения двигательных ветвей нерва и проявляются в виде снижения силы, быстрой утомляемости, реже вялости. В ряде случаях прогрессирование заболевания может приводить к атрофии, развитию контрактур («когтистая лапа», «обезьянья лапа»).
При компрессии артерий и вен возможно развитие сосудистых расстройств, что проявляется побледнением, снижением локальной температуры или появлением цианоза (синюшности) и отечности в месте поражения. При изолированном поражении нерва (при отсутствии компрессии артерий и вен) трофические изменения, как правило, выражены незначительно [2].
Диагностика. Диагноз, как правило, устанавливается на основе характерных вышеперечисленных клинических проявлений. Удобными для постановки диагноза является применение ряда клинических тестов, которые позволяют дифференцировать различные виды туннельных синдромов. Нередко, необходимо проведение электронейромиографии (скорости проведения нервного импульса по нерву) для уточнения уровня поражения нерва. Повреждение нерва, размер и локализация образования, другие патологические изменения, вызывающие туннельный синдром, можно определить с помощью ультразвукового исследования, тепловизиографии, МРТ [2].
Лечение. Причиной обращения пациента чаще всего является боль, с которой пациенты не могут справиться своими силами. Для эффективного лечения, важно определить причину и механизмы возникновения компрессии, её точную локализацию.
Очень важным моментом, влияющим на выбор лечения, является определение стадии заболевания, длительности его течения и симптоматики, но так или иначе, можно выделить следующие задачи и общие методы лечения туннельных синдромов:
- Устранение воздействие патогенного фактора путем иммобилизации. Одним из главных, что нужно сделать — это прекратить физическое воздействие в области поражения. Следовательно, необходима иммобилизация в месте поражения. В последние годы появилось много специальных приспособлений: бандажи, лангеты, и др., позволяющие добиться иммобилизации именно в зоне повреждения. За рубежом эти средства широко применяются. Появились исследования эффективности шинирования, доказывающие, что оно вполне сопоставимо с эффективностью инъекций гормонов и хирургических операций [2].
- Изменить сложившийся стереотип движений и образ жизни. Туннельные синдромы часто являются результатом не только монотонной привычной деятельности, но и нарушения эргономики (неправильная поза, неудобное положение конечности во время работы). Разработаны специальные рекомендации по оптимизации организации рабочего места. Редко, но все же встречаются случаи, в которых больному приходится менять профессию. Обучение специальным упражнениям лечебной физкультура являются важным методом лечения туннельных синдромов на заключительном этапе лечения [2].
При легких случаях уменьшению боли могут способствовать компрессы со льдом.
- Противовоспалительная терапия. При туннельных синдромах используются нестероидные противовоспалительные средства с выраженным противоболевым и противовоспалительным действием (диклофенак, ибупрофен, ациклофенак) [2].
Инъекции анестетика в сочетании с инъекцией гормонов, весьма эффективны для большинства видов туннельных нейропатий методом лечения является блокада с введением анастетика (новокаина) и гормона (гидрокортизона) в область ущемления. Существуют специальные руководства, в которых описаны методика, техники и дозы препаратов для различных типов туннельных синдромов. К этой процедуре следует прибегать в тех случаях, когда оказываются неэффективными другие методы лечения (холодовые компрессы, ЛФК, медицинский массаж, физиотерапия, применение анальгетиков, НПВС), в качестве исключительного метода. В качестве других методов обезболивания применяют введения мелоксикама с гидрокортизоном в область туннеля [3].
- Не менее эффективным способом уменьшения боли и воспаления являются физиотерапевтические методы лечения: электрофорез, фонофорез с димексидом и другими анастетиками [1].
- Симптоматическое лечение включает в себя применение противоотечных препаратов, антиоксидантов, миорелаксантов, препаратов, улучшающие трофику и функционирование нерва [2].
- Хирургическое вмешательство. Оперативное лечение является крайней мерой, поэтому к этому методу лечения обычно прибегают, когда исчерпаны другие возможности оказания помощи пациенту. Согласно определенным показаниям, в запущенных случаях целесообразно сразу предложить пациенту хирургическое вмешательство. Хирургическое вмешательство заключается в освобождении нерва от сдавления, «реконструкции туннеля» [2].
- В качестве одного из консервативных методов лечения, считаем возможным применения медицинского массажа в предложеной нами вариации.
Материал иметоды исследования.
Исследование проводилось на базе ГБПОУ «Свердловский областной медицинский колледж» при участии отделения реабилитации СОКПГ для Ветеранов Войн. Для разработки методики массажа для лечения и профилактики туннельных синдромов верхних конечностей были использованы приемы классического массажа. Методика опробована на восьми пациентах СОКПГ для Ветеранов Войн в возрасте от 30 до 62 лет. Пациенты прошли по одному курсу массажа по разрабатываемой методике. Был получен положительный промежуточный результат. Проведено наблюдение, опрос, анкетирование пациентов, исследованы двигательные функции конечностей. Промежуточные результаты проанализированы и сделаны выводы, на основе которых, выработаны общие принципы классического массажа в лечении туннельных синдромов. В дальнейшем исследование по применению и изучению результатов проведения массажа для профилактики и лечения туннельных синдромов рук будет продолжено.
Цели массажа: ликвидация болевого синдрома, улучшение кровообращения и лимфообращения, ликвидация отеков, способствовать нормализации трофики тканей, обеспечить уменьшение вплоть до полной ликвидации компрессии нерва, способствовать ликвидации стресса и нервного напряжения пациента, улучшение и нормализация проведения нервного импульса, обеспечить регенерацию нервной ткани, обеспечить декомпрессию нерва, восстановление функций верхней конечности.
Показания: практически все виды туннельных синдромов верхней конечности в начальных стадиях заболевания, за исключением указанных в перечне противопоказаний.
Противопоказания: синдром супрокондилярного отростка плеча (синдром ленты Стразера, синдром Кулона, Лорда и Бедосье).
Методические указания:
- Массаж следует проводить как в начальных, так и в поздних стадиях заболеваний данной группы. Массаж может применяться и в период подготовки к операции в последних стадиях заболевания, в случаях требующих оперативного лечения заболеваний, входящих в группу туннельных синдромов верхней конечности в целях подготовки всех типов тканей к хирургическому вмешательству.
- Массаж следует выполнять по отсасывающей методике, в деплеторном направлении.
- Перед началом курса лечения четко определить место компрессии путем изучения медицинской документации, либо консультации с лечащим врачом.
- Так же важно собрать подробный анамнез, учесть все показания и противопоказания массажу анатомических областей входящих в план массажа. Понимание полной картины состояния здоровья пациента может способствовать эффективному лечению тоннельного синдрома, но и сопутствующих заболеваний (например, шейный остеохондроз, радикулит, ревматический полиартрит, и др.).
- Массаж необходимо проводить строго по назначению врача: невролога, нейрохирурга.
- Не менее важно понимать какой комплекс лечения проводится больному, исходя из чего, необходимо учитывать возможность сочетания медицинского массажа с другими видами лечения применяя общие рекомендации по сочетанию массажа с другими методами лечения.
- В ходе процедура необходимо учитывать характер болей и их интенсивность, исходя из чего, подбирать дозировку массажного воздействия относительно его глубины и скорости выполнения массажных приемов.
- Первоначально в области поражения нерва можно применять приемы поглаживания, растирания и непрерывистой вибрации. Приемы разминания в области компрессии можно вводить с 4–6 процедуры, либо позже с учетом уменьшении болей в местах поражения. Первоначально применяется один вид разминания, затем с каждой последующей процедурой добавлять по одному приему, но не более трех.
- Области проксимальнее и дистальнее места компрессии нерва массируются по общему плану, включая: поглаживание, растирание, разминание. Однако, для подбора приемов на этих областях необходимо учитывать характер поражения конечности.
- Допустимо применение механической вибрации для нормализации проведения нервного импульса в проекции поврежденного нерва.
- Приемы классического массажа подбираются с учетом массируемой анатомической области, исходя из общих схем массажа этих областей.
- В ходе исследований нами установлено, что высокую эффективность от массажа удавалось достичь при массаже всей верхней конечности, включая пальцы и кисть в независимости от локализации туннельного синдрома.
- Исходное положение пациента и массажиста — согласно общим правилам в зависимости от выполняемой анатомической области входящей в план массажа.
- Области, перечисленные в разделе факультативно, массируются в зависимости от вида тоннельного синдрома.
- Время проведения процедуры: 15 минут массаж шейно-воротниковой зоны, 5–7 минут массаж лопатки со стороны поражения, 15–25 минут массаж верхней конечности.
- Медицинский массаж включает в себя 20–25 процедур. Выполняется ежедневно.
- Курс массажа повторяется через 1,5–2 месяца.
План массажа.
- Массаж шейно-воротниковой области.
- Массаж лопатки со стороны поражения нерва.
- Массаж дельтовидной мышцы.
- Проработка триггерных точек и миогелозов области лопатки и дельтовидной мышце.
- Массаж плеча.
- Массаж предплечья.
- Проработка триггерных точек области предплечья, если это возможно.
- Массаж кисти и пальцев.
- Массаж пораженного нерва.
Факультативно выполняют:
