Можно ли вылечить синдром кавасаки
Может, кому-то пригодится эта информация.
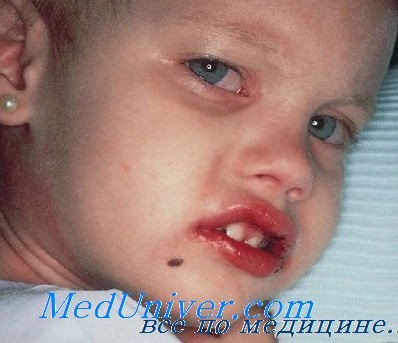
Началось все 1 апреля с температуры, 38-38,5, сбивали Нурофеном, Парацетамолом, эффект был недолгий, да и сбивалась до 37,5. На третий день выступила сыпь. На тот момент я еще думала, возможно, это розеола, т.к. сыпь была похожа, да и других симптомов Кавасаки на тот момент не было. Розеола у нас была в январе, но я почитала, что иногда она бывает 2 раза. Дочка все 3 дня только на руках, в том числе и на сон, очень часто плакала, мало ела. Вызвали врача с ПК, она нам поставила ОРЗ, аллергический дерматит, на что я сразу сказала, что никакой новой еды мы не давали. Выписала антибиотик Флемоксин солютаб, я была уверена, что на следующий день мы уже будем огурцом, тк АБ нам обычно всегда помогают. Но нет, 4 день, утром ситуация не изменилась, сыпь, высокая температура (при розеоле температура спадает), красные губы и глаза. Вызвали Скорую, которая так же нам не диагностировала верный диагноз. Легли мы в ГДКБ №2, 1 отделение с диагнозом ОРВИ, бронхит, под вопросом Кавасаки (повезло, что наша лечащая врач сталкивалась уже с такой болезнью, вот только адекватно лечить нас начали на 8 день начала болезни, когда я вынесла врачу мозг).
В больнице сразу стали ставить Цефтриаксон, от температуры Цефекон, Ибупрофен, которые облегчали состояние на недолгое время, понижая температуру до 37,5-37,8, каждую ночь ставили литичку, только так дочка могла заснуть хоть на некоторое время, ночью температура поднималась под 40.
На 2 день в больнице подняла на ноги сначала медсестру, затем врача, когда нам не хотели дать жаропонижающее, сказав, надо немного подождать…А чего ждать, когда я и так знаю уже, что никакие сиропы ни свечки и даже антибиотики не помогают 5-й день. Врач позвала заведующую кардиологии, что-то они там пообсуждали, и решили заменить Цефтриаксон на Цефоперазон, плюс начали ставить капельницы Реамберин и Стерофундин. Вдобавок Бронхорус, Протаргол, Цетиризин, были назначены ингаляции с Беродуалом, но из-за постоянной температуры мы может пару раз их сделали. Перед постановкой капельниц дочку забрали в реанимацию и поставили там вазокан, меня не пустили. Искололи все руки, не могли никак вену найти (
Данное лечение так же не помогло, высокая температура держалась, только что сыпь стала поменьше.
Я не сразу узнала, что у нас Кавасаки, врач не говорила. Отправили нас на ЭКГ, в направлении было указано кавасаки? Я этот листик отдала и забыла, а потом когда начала искать в инете, везде попадалась информация о Коксаки, поэтому я и думала, что у нас Коксаки (по сути, обычный ОРВИ). Только на 4 день в больнице, дежурная врач проболталась о Кавасаки и о том, что в понедельник со мной возможно будет разговаривать профессор. Тогда я и начала усиленно искать в интернете информацию, нашла очень полезные документы, их можно скачать:
– «Клиника, диагностика и лечение синдрома Кавасаки. Клинические рекомендации»
– «Слизисто-кожный лимфонодилярный синдром (Кавасаки) у детей. Клинические рекомендации».
Если бы я раньше нашла информацию, эххх, а так мы начали получать адекватное лечение только на 8 день от начала болезни. Ночью прочитала про эту болезнь, все, что могла найти.
8-й день от начала болезни, караулила с утра врача около ординаторской, сразу спросила КОГДА!!! начнут ставить иммуноглобулин, да в какой дозировке, да с аспирином ли) Она конечно приофигела знатно от моих познаний. В общем, в обед нас забрали в реанимацию и там несколько часов капали ИГ. Удержать ребенка на руках во время капельниц – это отдельная история. К вечеру температура стала падать, до 37!! Ура! Реамберин и Стерофундин отменили, оставили антибиотик Цефоперазон.
На следующий день (9-й день после начала болезни) нас перевели в кардиоревматологическое отделение, в котором мы пролежали еще неделю. На 9 день так же в реанимации капали иммуноглобулин.
После выписки тромбоцитоз сохранялся около месяца, пили Курантил, Аспирин. Постоянный мониторинг ОАК, ЭКГ, ЭХО, медотвод от прививок минимум на полгода.
Сейчас все хорошо, кровь пришла в норму, по ЭХО так же никаких отклонений, слава Богу! Через полгода повторно сдать все анализы, и показаться врачу. Вот таки дела.
Ну и выдержка из интернета про болезнь Кавасаки, кто не может открыть ссылку:
Болезнь Кавасаки (синдром Кавасаки) встречается преимущественно у детей до 5 лет.
Это редкое комплексное иммунное или инфекционное заболевание, которое характеризуется поражением коронарных артерий, лихорадкой, конъюнктивитом и другими тяжелыми симптомами.
Лечение болезни Кавасаки у детей проводится в клинических условиях с помощью медицинских препаратов.
Что это такое?
Болезнь открыта в 1961 г. японским врачом-педиатром Кавасаки, в честь которого и названа болезнь.
Им были выявлены патологии сердца и коронарных артерий, объединенные в комплексное заболевание – синдром Кавасаки.
Это иммунное заболевание, этимология которого до сих пор не выявлена. В результате болезни происходит васкулитное поражение мелких и крупных коронарных артерий и сосудов, а также образованием аневризм, тромбов и разрывов.
Провоцирующим фактором служит повышенный уровень Т-лимфоцитов из-за наличия антигенов на стрептококки и стафилококки, однако это лишь гипотеза, которая еще не нашла научного подтверждения.
Болезнь чаще всего развивается в раннем возрасте (1-5 лет), причем в 30 раз чаще у представителей монголоидной расы. По статистике, 80% больных – дети младше 3-х лет.
У мальчиков болезнь Кавасаки наблюдается в 1,5 раза чаще, чем у девочек. В медицинской практике есть случаи данного заболевания и у взрослых людей старше 30 лет.
Причины и патогенез
Конкретного объяснения появления заболевания нет. Однако выявлены некоторые закономерности и цикличность возникновения вспышек синдрома Кавасаки, например, сезонность, что говорит о возможной инфекционной природе недуга.
Кроме того, обследования больных пациентов показали наличие остатков неизвестных микроорганизмов в крови, напоминающих вирусы.
Основными возможными возбудителями считаются:
– спирохета;
– стафилококки;
– парвовирус;
– стрептококки;
– риккетсии;
– герпес;
– вирус Эпштейн-Бара;
– ретровирус.
Согласно еще одной теории, причина кроется в иммунной системе и наследственных факторах, то есть генах, так как азиаты чаще других страдают от болезни.
Возможной причиной в этом случае считают реакцию организма на токсин или инфекцию, запускающих механизм целого комплекса патологий.
Клиническая картина
Больные синдромом Кавасаки проходят через 3 стадии:
1.Острый фебрильный – от 7 до 10 дней.
2.Подострый – со 2-й по 3-ю неделю.
3.Период выздоровления – от месяца до нескольких лет.
Сперва у больного подымается температура тела, как при обычном ОРВИ, и начинается лихорадка. При отсутствии лечения лихорадка продолжается до 2-х недель. Чем дольше длится этот период, тем меньше шансов на выздоровление.
Далее возникают проблемы с кожными покровами: красные пятна, вздутия кожи, волдыри, сыпь и др. Возможно уплотнение кожи на подошвах ног и ладонях, при этом снижается подвижность пальцев. Данные симптомы сохраняются около 2-3 недель, затем кожа шелушится.
Также происходит поражение слизистой оболочки ротовой полости и глаз. В первую неделю у больных появляется конъюнктивит обоих глаз без выделений.
Слизистая оболочка страдает от сухости и кровотечения, например из десен, губы лопаются и трескаются, язык приобретает малиновый оттенок, а миндалины увеличиваются в размерах. В половине случаев наблюдается значительное увеличение в размерах шейных лимфоузлов.
Со стороны сердца и коронарной системы появляются следующие симптомы:
– миокардит;
– сердечная недостаточность;
– аритмия;
– тахикардия;
– боли в груди;
– аневризмы сосудов;
– инфаркт миокарда;
– перикардит;
– митральная недостаточность.
В каждом третьем случае заболевания у больных происходит поражение суставов в области голеностопа, коленей, кистей рук.
Также возможны диарея, боли в животе, тошнота, рвота, а иногда менингит или уретрит.
Диагностика
В медицинской практике принято считать, что поводом на возможное наличие заболевания служит непрекращающаяся лихорадка на протяжении 5 дней и более. Кроме этого должны присутствовать хотя бы 4 из 5 следующих симптомов:
– конъюнктивит обоих глазных яблок;
– сыпь в паху, на стопах и спине;
– воспаленная слизистая ротовой полости, языка и губ;
– отеки кистей и стоп;
– увеличение лимфоузлов и миндалин.
Если у больного есть аневризмы коронарных сосудов, то достаточно 3-х признаков.
Лабораторные исследования дают мало информации. У пациента повышенный уровень лейкоцитов и тромбоцитов. Биохимия крови показывает чрезмерное количество иммуноглобулина, трансаминаза и серомукоида. В моче наблюдается лейкоцитурия и протеинурия.
В качестве дополнительной диагностики проводят ЭКГ сердца, рентген грудного отдела, УЗИ сердца, а также ангиографию коронарных артерий. В некоторых случаях требуется проведение люмбальной пункции.
Для дифференцирования синдрома Кавасаки могут проводиться и другие исследования, чтобы отличить данное заболевание от кори, краснухи, скарлатины и других недугов со схожими симптомами.
Последствия и осложнения
Осложнения после болезни Кавасаки возникают редко, в результате ослабленного иммунитета или неверного лечения. Это приводит к следующим последствиям:
– миокардит;
– артрит;
– аневризмы коронарных сосудов;
– гангрена;
– водянка желчного пузыря;
– вальвулит;
– отит;
– асептический менингит;
– диарея.
Методы лечения
Радикальных методов терапии заболевания не существует.
Болезнь не поддается лечению стероидами или антибиотиками.
Единственный эффективный способ – внутривенные инъекции иммуноглобулина и ацетилсалициловой кислоты одновременно.
Иммуноглобулин купирует происходящие в сосудах патологии и воспалительные процессы, тем самым препятствуя образованию аневризм.
Ацетилсалициловая кислота снижает риск появления тромбов и оказывает противовоспалительное действие. Кроме того, оба препарата снижают температуру тела, устраняют лихорадку и облегчают состояние больного.
Дополнительно могут назначаться антикоагулянты по показанию врача для профилактики образования тромбоза. Это обычно Варфарин и Клопидогрел.
Терапия кортикостероидами в данном случае опасна, так как повышается риск коронарного тромбоза сосудов.
Прогноз к выздоровлению
В абсолютном большинстве случаев прогноз положительный. Общий курс лечения длится в среднем 3 месяца. Смертность от болезни Кавасаки составляет порядка 1-3%, в основном от тромбоза сосудов и их последующего разрыва или инфаркта миокарда.
Около 20% пациентов, перенесших заболевание приобретают необратимые изменения стенок коронарных сосудов, что в будущем становится причиной атеросклероза, ишемии сердца и повышенного риска инфаркта миокарда.
Этому способствуют курение и гипертония. Все больные обязательно должны находиться под постоянным наблюдением кардиолога всю жизнь и хотя бы раз в 5 лет проводить полное обследование сердца и коронарной системы.
Рекомендации
Истинные причины болезни до сих пор неизвестны, поэтому конкретных рекомендаций нет.
Необходимо лишь своевременно лечить любые инфекционные заболевание и при любых тревожных симптомах обращаться за врачебной помощью.
Болезнь Кавасаки – редкое и малоизученное заболевание. Оградить ребенка от него практически невозможно. Важно лишь тщательно изучить данное заболевание, чтобы быть способным вовремя его выявить и обратиться к врачу.
Это важно, так как на ранних этапах болезнь успешно купируется с минимальным риском для здоровья. Если же затянуть с лечением, то есть вероятность образования тромбов и появления аневризм, способных привести к летальному исходу.
Источник: https://pediatrio.ru/b/bolezn-kavasaki/u-detej-8.html
Источник
Лечение болезни Кавасаки у детей. Прогноз
Начинать лечение с внутривенного введения иммуноглобулина и большими дозами аспирина следует сразу же после установления диагноза болезни Кавасаки. Механизм действия иммуноглобулина при болезни Кавасаки неизвестен, но его введение в большинстве случаев быстро снижает температуру тела и устраняет другие клинические проявления заболевания. Если у больных, получающих в первые 10 дней только аспирин, частота поражений коронарных артерий составляет 20-25 %, то при сочетанном применении аспирина и иммуноглобулина риск этого осложнения снижается до 2-4 %.
Особого внимания требуют лихорадящие больные, у которых диагноз был установлен позднее 10 сут после начала заболевания.
Неизвестно, снижает ли противовоспалительная терапия в этих случаях риск аневризм коронарных артерий. На 14-е сутки болезни или при отсутствии лихорадки не менее 3-4 дней дозы аспирина с противовоспалительных снижают до анти-тромботических (3-5 мг/кг/сут). При отсутствии ЭхоКГ-изменений прием аспирина продолжают в течение 6-8 нед. после начала заболевания, т. е. до нормализации СОЭ.
Иногда первая инфузия иммуноглобулина не дает желаемых результатов. Повторное введение той же дозы (2 г/кг) требует большой осторожности. Данные об эффективности кортикостероидов противоречивы. Их следует применять лишь у больных, у которых повторное ВВИГ не привело к снижению температуры тела.

Больные с небольшой одиночной аневризмой должны принимать аспирин неопределенно долго. При крупных или многочисленных аневризмах можно после консультации с педиатром-кардиологом дополнительно назначить дипиридамол или варфарин. Иногда при аневризме коронарной артерии возникает ее острый тромбоз, и для спасения жизни больного приходится проводить тромболитическую терапию. При крупных аневризмах или риске тромбоза применяли абциксимаб (РеоПро).
Этот препарат может снижать частоту тромбозов. Больные с аневризмами должны периодически обследоваться с использованием ЭхоКГ, нагрузочных проб, а возможно, и ангиографии. При стенозе коронарных артерий проводят чрескожную ротационную ангиопластику, прямую атерэктомию или имплантацию стента.
Больным, длительно получающим аспирин, для снижения риска синдрома Рейе показана иммунизация противогриппозной вакциной. У получающих салицилаты детей риск синдрома Рейе после введения вакцины против ветряной оспы значительно ниже, чем после заражения вирусом дикого типа. Врач должен сопоставить опасность вакцинации детей, длительно получающих аспирин, с риском заражения вирусом ветряной оспы.
Вакцинацию против кори, эпидемического паротита, краснухи и ветряной оспы больных, которым внутривенно вводили иммуноглобулин (2 г/кг), необходимо отложить на 11 мес, так как специфические противовирусные антитела, содержащиеся в препарате иммуноглобулина, могут препятствовать развитию иммунной реакции на живые вирусные вакцины.
Осложнения и прогноз болезни Кавасаки
В отсутствие поражений коронарных артерий больные полностью выздоравливают. Рецидивы заболевания наблюдаются лишь в 1-3% случаев. При поражении коронарных артерий прогноз зависит от тяжелой этой патологии. В Японии смертность от болезни Кавасаки составляет в настоящее время менее 0,1%. Примерно в 50% случаях аневризмы коронарных артерий, выявляемые с помощью ЭхоКГ через 1-2 года исчезают.
Однако внутрисосудистое УЗИ показывает, что после того, как аневривризмы пропадают, остается выраженное утолщение интимы сосудов с изменением их реакции на нагрузки. Вероятность исчезновения крупных аневризм крайне мала, и они наиболее часто приводят к тромбозу или стенозу коронарных артерий. При значительном снижении перфузии миокарда может потребоваться коронарное шунтирование. Для протезирования лучше использовать отрезки артерий, которые увеличиваются в размерах по мере роста ребенка и гораздо чаще сохраняется проходимость, чем протезы из вен. В тех редких случаях, когда реваскуляризация миокарда из дистального коронарного стеноза или аневризме невозможна, а также при резком нарушении функции миокарда показана трансплантация сердца. Приводят ли аномалии коронарных артерий при болезни Кавасаки к увеличению частоты их атеросклеротических поражений в молодом возрасте неизвестно.
– Также рекомендуем “Геморрагический васкулит – болезнь Шенлейн-Геноха у детей. Причины”
Оглавление темы “Системные болезни у детей”:
- Болезнь Бехчета. Диагностика и лечение
- Синдром Шегрена. Диагностика и лечение
- Периодическая болезнь – средиземноморская семейная лихорадка. Диагностика и лечение
- Амилоидоз. Диагностика и лечение
- Саркоидоз у детей. Диагностика и лечение
- Болезнь Кавасаки у детей. Причина
- Клиника и диагностика болезни Кавасаки у детей
- Лечение болезни Кавасаки у детей. Прогноз
- Геморрагический васкулит – болезнь Шенлейн-Геноха у детей. Причины
- Клиника и диагностика геморрагического васккулита (болезни Шенлейн-Геноха) у детей
Источник
Признаки болезни Кавасаки начали выявлять у казахстанских детей, перенёсших коронавирус. Но это немного другая патология, которая называется мультивоспалительный синдром (МВС), временно ассоциированный с Covid-19. По данным на 19 августа в стране зарегистрировано 14 таких случаев.
Совместно с председателем правления Научного центра педиатрии и детской хирургии Ризой Боранбаевой разбираем, чем отличается МВС от болезни Кавасаки и что делать родителям.
№1. Чем болезнь Кавасаки отличается от синдрома Кавасаки?
Болезнь Кавасаки – редкая патология, которая встречается в основном у детей до пяти лет, чаще – в два-три года. Причиной может быть любая инфекция. Считается, что на появление этой болезни влияет и генетическая предрасположенность. Болезнь может привести к сердечно-сосудистым осложнениям.
Основные симптомы:
- лихорадка;
- кожная сыпь;
- конъюнктивит;
- покраснение горла и полости рта;
- увеличение лимфатических узлов в области шеи;
- отёк рук и ног.
Кавасаки-подобный синдром правильнее называть “мультисистемный воспалительный синдром” (МВС), временно ассоциированный с Covid-19, или “постинфекционный синдром”. Он развивается через две-три недели после перенесённой коронавирусной инфекции. Это отсроченный иммунологический ответ на Covid-19.
“В отличие от истинного синдрома Кавасаки, МВС может возникнуть у детей в любом возрасте. Во время пандемии в мире он встречался даже у молодых людей в возрасте 21 года. Связано ли это с генетикой или нет, пока неизвестно, так как синдром до конца не изучен. Эта патология характерна для стран с высоким уровнем заражения Covid-19”, – говорит Риза Боранбаева.
Например, в Нью-Йорке (США занимают первое место в мире по количеству заражённых коронавирусом) известно об около 100 случаев МВС у детей. Зарубежные медицинские эксперты предупреждают, что страны, которые прошли пик пандемии коронавируса, должны быть готовы к появлению МВС у детей.
№2. Какие симптомы при Кавасаки-синдроме?
Если Covid-19 у 80% детей протекает в лёгкой форме или бессимптомно, то МВС – тяжело.
“Мы столкнулись с тем, что из-за бессимптомной формы Covid-19 некоторые родители даже не знали, что их дети перенесли инфекцию. Через какое-то время появилась температура, после обследования у детей выявляли антитела”, – рассказывает Риза Боранбаева.
У детей с МВС могут быть следующие симптомы:
- высокая температура, которая трудно сбивается жаропонижающими и держится в течение 24 часов и более;
- пятнистая сыпь;
- специфически красный язык, губы;
- отёк ладоней и стоп;
- конъюнктивит;
- увеличенные лимфоузлы;
- одышка;
- боли в сердце, животе.
При МВС могут быть поражены органы дыхания, сердце, лёгкие, желудочно-кишечный тракт.
Читайте также: “Covid-19 может негативно повлиять на ребёнка”. Всё о беременности и родах во время пандемии
№3. Нужна ли госпитализация при Кавасаки-синдроме?
Если у ребёнка действительно мультисистемный воспалительный синдром, то госпитализация и диагностика обязательны. Нужно наблюдение не одного специалиста, а целой команды врачей. Поэтому маленьких пациентов с синдромом Кавасаки в основном лечат в многопрофильных детских больницах, где есть все специалисты.
Но медики в первую очередь советуют родителям не паниковать.
“Если вы обнаружили один из симптомов у ребёнка, нужно вызвать участкового врача. К примеру, температура может быть и от обычной инфекции. Если доктор в этом уверен, то госпитализация не нужна. Для того и существует врач, чтобы проводить диагностику и решать вопрос о госпитализации. Но в любом случае температурящие дети не должны оставаться без внимания, самолечением заниматься не нужно”, – рекомендует Риза Боранбаева.
№4. Может ли быть летальный исход при Кавасаки-синдроме?
Теоретически – да, но в Казахстане таких случаев не было. В зарубежных медицинских публикациях приводятся случаи летального исхода, связанные с МВС. Но сам по себе Каваски-подобный синдром не смертелен, и, главное, он лечится. Если начать лечение на ранних стадиях, то с ним можно справиться
Читайте также: Реабилитация после Covid-19: как восстановить поражённые лёгкие
№5. Как лечат детей с Кавасаки-синдромом?
Терапия при МВС схожа с терапией при болезни Кавасаки из-за схожести по течению. Применяют высокодозные иммуноглобулины внутривенно, аспирин, гормоны. Не обязательно будут назначать всё вместе – лечение зависит от того, какие симптомы превалируют больше. Иногда клинически воспаление может не проявляться, но обнаруживается в анализах крови.
№6. Какими могут быть последствия от Кавасаки-синдрома?
О последствиях от МВС говорить рано, так как случаи Кавасаки-синдрома начали регистрировать недавно. Но если говорить о болезни Кавасаки, с которой он имеет схожесть, то она может давать осложнения на сосудистую систему.
Также возможно влияние сопутствующих заболеваний: ожирение, сахарный диабет, хронические заболевания желудочно-кишечного тракта. Такая категория детей должна быть под пристальным вниманием, потому что она в группе риска.
“Сейчас мы можем только предполагать. Все дети с МВС на нашем постоянном контроле. Создана рабочая группа экспертов, есть отдельный чат, куда поступают данные об этих детях. Мы всё обговариваем, так как патология новая и важны все нюансы”, – поясняет Риза Боранбаева.
Читайте также: Как лечиться дома от пневмонии, вызванной Covid-19
№7. Встречался ли Кавасаки-синдром до пандемии Covid-19?
Проблема Кавасаки-подобного синдрома существовала и раньше, просто о нём не слышали.
“Каждый год сезонный грипп, ОРВИ могут осложняться и Кавасаки-подобным синдромом. Также и пневмония может перейти в сепсис, ветрянка – в энцефалит, инфекционный мононуклеоз вирусов Эпштейна – Барра может вызвать увеличение селезёнки и разрыв. Но насколько часто мы это видим? Один случай на 1000”, – рассказал член Американской ассоциации семейных врачей Дмитрий Киреев в своём Instagram.
Как и любое осложнение, Кавасаки-сидром встречается редко. Он развивается не у всех детей, перенёсших коронавирус.
Источник
