N88 код мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
N88,0 Лейкоплакия шейки матки.
N88.0 Лейкоплакия шейки матки
Описание
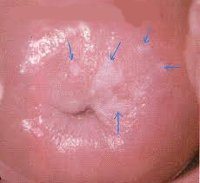
Лейкоплакия шейки матки. Ограниченное патологическое изменение экзоцервикса, характеризующееся процессами пролиферации и ороговения многослойного эпителия. Лейкоплакия шейки матки в целом протекает бессимптомно; может сопровождаться значительными белями и контактными выделениями. Диагностируется с помощью осмотра шейки матки в зеркалах, расширенной кольпоскопии, исследования соскобов шейки матки, биопсии с гистологическим изучением материала. В лечении лейкоплакии шейки матки используются методы криодеструкци, радиоволновой коагуляции, СО2-лазерной вапоризации, аргоноплазменной коагуляции; в некоторых случаях показаны конизация или ампутация шейки матки.
Дополнительные факты
Лейкоплакия (греч. – leucos; plax – белая бляшка) представляет собой зоны ороговения и утолщения покровного эпителия шейки матки различной выраженности (по типу гиперкератоза, паракератоза, акантоза). Макроскопически картина лейкоплакии выглядит как белесоватые бляшки, возвышающиеся над слизистой влагалищного отдела шейки матки, иногда эти образования локализуются в цервикальном канале.
Распространенность лейкоплакии составляет 5,2% среди всей патологии шейки матки. Заболеванию чаще подвержены женщины репродуктивного возраста. Коварность лейкоплакии заключается в высокой степени риска злокачественной трансформации эпителия шейки матки, которая развивается у 31,6% пациенток. Поэтому вопросы своевременности диагностики и лечения лейкоплакии шейки матки находятся в тесной связи с проблемой профилактики рака шейки матки.
Формы лейкоплакии шейки матки.
По морфологическим критериям гинекология выделяет простую и пролиферативную лейкоплакию шейки матки. Простую лейкоплакию шейки матки относят к фоновым изменениям (гипер- или паракератозу). Ее характеризует утолщение и ороговение поверхностных слоев эпителия; при этом клетки базального и парабазального слоев изменений не претерпевают.
При пролиферативной трансформации нарушается дифференцировка, пролиферация клеток всех слоев, появляются атипичные структурные элементы. Данная форма лейкоплакии шейки матки расценивается как предраковый процесс – цервикальная интраэпителиальная неоплазия (CIN, дисплазия шейки матки).

N88.0 Лейкоплакия шейки матки
Причины
В этиологии лейкоплакии шейки матки выделяют влияние эндогенных факторов (нарушения гормональной и иммунной регуляции), а также экзогенных причин (инфекционных, химических, травматических). В изменении гормонального гомеостаза имеет значение нарушение функциональной взаимосвязи в цепи гипоталамус – гипофиз – яичники – матка, приводящее к ановуляции, относительной или абсолютной гиперэстрогении, дефициту прогестерона и, как следствие, – гиперпластическим процессам в органах-мишенях.
Возникновению лейкоплакии шейки матки нередко предшествуют инфекционно-воспалительные процессы (эндометриты, аднекситы), нарушения менструального цикла (аменорея, олигоменорея). К числу фоновых факторов относятся папилломавирусная инфекция, уреаплазмоз, хламидиоз, микоплазмоз, герпес, цитомегаловирусная инфекция, неспецифические кольпиты и цервициты, рецидивирующие эктопии; сниженная общая и местная реактивность; беспорядочная половая жизнь. Развитию лейкоплакии способствуют травматические и химические повреждения шейки матки при хирургическом прерывании беременности, диагностических выскабливаниях, медикаментозном прижигании или диатермокоагуляции эрозии шейки матки, других агрессивных вмешательствах.
На фоне этиологических факторов запускаются механизмы, вызывающие кератинизацию клеток многослойного эпителия экзоцервикса (в норме не ороговевающих). Вследствие постепенной перестройки клеток эпителия (дезинтеграции ядер и внутриклеточных органоидов) образуются роговые чешуйки, не содержащие гликоген. Очаги лейкоплакии шейки матки могут быть единичными или множественными.
Симптомы
Заболевание не сопровождается специфической клинической картиной и субъективными жалобами. Чаще лейкоплакия шейки матки выявляется при очередном осмотре гинеколога. В некоторых случаях могут присутствовать косвенные признаки лейкоплакии шейки матки – значительные бели с неприятным запахом, контактные выделения небольшого объема крови после полового акта.
Диагностика
При гинекологическом осмотре с помощью зеркал на шейке матки определяются белесые участки в виде пятен или бляшек, чаще овальной формы, с четкими границами, вариабельных размеров. Очаги лейкоплакии, как правило, незначительно возвышаются над поверхностью неизмененного эпителиального покрова шейки матки. Поверхность бляшек может быть покрыта ороговевшими чешуйками эпителия.
Цитологическое исследование соскоба шейки матки выявляет скопления поверхностных эпителиальных клеток с признаками гиперкератоза или паракератоза. В случае гиперкератоза в большом количестве выявляются безъядерные ороговевшие чешуйки. При паракератозе усиливается плотность и окраска цитоплазмы мелких клеток с пикнотическими ядрами.
Процессы гипер- и паракератоза препятствуют попаданию в соскоб клеток глубоких слоев эпителия, в которых возможны пролиферация, нарушения дифференцировки и атипия. Поэтому в диагностике лейкоплакии ведущим методом служит прицельная ножевая биопсия шейки матки и гистологическое исследование тканей экзоцервикса, позволяющие исключить либо подтвердить опухолевые процессы, а также цервикальную интраэпителиальную неоплазию (CIN). С целью исключения рака шейки матки проводится выскабливание цервикального канала.
С помощью расширенной кольпоскопии (видеокольпоскопии) уточняются характер и размеры поражения. При кольпоскопической визуализации видны белые бляшки с мелкозернистой поверхностью, четкими и ровными краями, отсутствием кровеносных сосудов. Величина и распространенность лейкоплакии шейки матки может варьировать от единичной точечной бляшки до множественных и обширных зон, покрывающих весь экзоцервикс и переходящих на влагалищные своды. Проведение пробы Шиллера выявляет йодонегативные участки.
Клинико-лабораторные тесты включают микроскопическое, бактериологическое исследование мазков, ПЦР-выявление и типирование ВПЧ, гормональные и иммунологические исследования (по показаниям). В процессе диагностики лейкоплакию шейки матки дифференцируют с цервикальным раком, эрозией шейки матки. Пациенткам с лейкоплакией шейки матки может потребоваться консультация онкогинеколога, гинеколога-эндокринолога.
Лечение
Стратегия лечения определяется формой выявленной лейкоплакии шейки матки (простой или пролиферативной). Целями лечения служат устранение фоновых заболеваний и полное удаление патологических очагов.
По показаниям проводится антибактериальная, противовирусная, противовоспалительная терапия. Для удаления очагов лейкоплакии шейки матки в гинекологии используются методы криогенного воздействия, радиоволновой деструкции, аргоноплазменной коагуляции, СО2-лазерной вапоризации, диатермокоагуляции, химической коагуляции. Малоинвазивная деструкция очагов лейкоплакии шейки матки выполняется амбулаторно; заживление тканей может потребовать срока от 2 недель до 2 месяцев с учетом обширности поражения, сопутствующих заболеваний, метода деструкции.
На период лечения лейкоплакии шейки матки исключается половая жизнь и использование любой контрацепции. В случае наличия цервикальной интраэпителиальной неоплазии, сочетания лейкоплакии с гипертрофией, краурозом, рубцовыми деформациями шейки объем вмешательства может включать конизацию шейки матки или ампутацию шейки матки.
Профилактика
В целях предупреждения развития лейкоплакии шейки матки необходимо раннее лечение эрозий, воспалительных и инфекционных процессов в репродуктивных органах; исключение абортов, травм шейки матки во время родов и гинекологических манипуляций; профилактика ИППП, использование барьерной контрацепции.
Женщины, страдающие нарушением менструального цикла, должны наблюдаться у гинеколога-эндокринолога с целью коррекции гормональных нарушений. В вопросе профилактики лейкоплакии шейки матки важны скрининговая и разъяснительная работа, регулярные гинекологические осмотры. Существенным профилактическим моментом является вакцинация против ВПЧ.
После деструкции очагов лейкоплакии без атипии пациентке каждые полгода выполняют кольпоскопию, исследование мазка на онкоцитологию, анализы на ВПЧ. По истечении 2-х лет и при отсутствии рецидивов женщина переводится на обычный режим наблюдения.
Прогноз
При отсутствии атипии, папилломавирусной инфекции, устранении неблагоприятных фоновых факторов прогноз после излечения лейкоплакии шейки матки благоприятен. При сохранении первопричины заболевания возможно манифестное течение и переход лейкоплакии в цервикальный рак.
При простой лейкоплакии у женщин, планирующих деторождение, во избежание рубцовой деформации шейки матки предпочтительно использование щадящих методов деструкции – криодеструкции, лазерной вапоризации, радиохирургического лечения, химической коагуляции. Ведение беременности у данной группы пациенток требует повышенного контроля за состоянием шейки матки.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
ЛЕЙКОПЛАКИЯ ШЕЙКИ МАТКИ
Лейкоплакия шейки матки (ЛШМ) — патологический процесс, связанный с кератинизацией (ороговением) многослойного плоского эпителия.
Термин «лейкоплакия» (в переводе с греческого — «белая бляшка») был предложен Швиммером в 1887 г. и до настоящего времени в отечественной литературе и клинической практике остаётся общепринятым. За рубежом клиницисты и патоморфологи предпочитают термин «дискератоз».
СИНОНИМЫ
Дискератоз шейки матки.
КОД ПО МКБ-10 N88.0 Лейкоплакия шейки матки.
ЭПИДЕМИОЛОГИЯ
Частота ЛШМ в популяции составляет 1,1%, в структуре заболеваний шейки матки — 5,2%, у женщин с нарушениями менструального цикла — 12–13%. Несмотря на относительно невысокую распространенность этой патологии, злокачественную трансформацию многослойного плоского эпителия наблюдают у 31,6% больных с ЛШМ.
СКРИНИНГ
Не проводят.
КЛАССИФИКАЦИЯ
В настоящее время считают общепринятой клиникоморфологическую классификацию И.А Яковлевой и Б.Г. Кукутэ (1977), согласно которой простую ЛШМ относят к фоновым процессам, а ЛШМ с атипией — к предраковым состояниям.
Согласно клиникоморфологической классификации Я.Б. Бохмана (1976), ЛШМ входит в группу фоновых процессов. За рубежом простую ЛШМ относят к гиперкератозу и паракератозу, а ЛШМ с клеточным атипизмом — к ЦИН.
В современной кольпоскопической номенклатуре, принятой на VII Международном конгрессе в Риме (1990), ЛШМ принадлежит к пункту II — «Аномальные данные кольпоскопического исследования».
ЭТИОЛОГИЯ (ПРИЧИНЫ) ЛЕЙКОПЛАКИИ ШЕЙКИ МАТКИ
Изучена недостаточно.
- В этиологии ЛШМ выделяют эндогенные и экзогенные факторы. —К эндогенным факторам относят нарушения гормонального гомеостаза; изменения иммунного статуса. —Экзогенные факторы: инфекционные, вирусные, химические и травматические воздействия.
- Установлено, что возникновению ЛШМ у женщин репродуктивного возраста предшествуют перенесённые воспалительные процессы матки и придатков с нарушением менструальной функции. ПВИ половых органов выявляют более чем у 50% пациенток с ЛШМ. Доказана роль гиперэстрогении (абсолютной или относительной) в патогенезе ЛШМ.
- В возникновении ЛШМ важную роль играют химические и травматические воздействия: более трети больных с ЛШМ ранее получали интенсивное и неадекватное лечение по поводу эктопии шейки матки, 33% пациенток с ЛШМ ранее была проведена диатермокоагуляция шейки матки.
ПАТОГЕНЕЗ
Изучен недостаточно.
Под влиянием этиологических факторов включаются механизмы, приводящие к кератинизации многослойного плоского эпителия эктоцервикса (в норме — неороговевающего). Происходит постепенная перестройка эпителиальных клеток с дезинтеграцией ядра и внутриклеточных органоидов, завершающаяся образованием роговых чешуек, в которых отсутствует гликоген. ЛШМ может развиваться на неизменённом эктоцервиксе либо сочетаться с эктопией. Очаги ЛШМ на фоне эктопии возникают в процессе эпидермизации, могут быть единичными и множественными.
СИМПТОМЫ И КЛИНИЧЕСКАЯ КАРТИНА ЛЕЙКОПЛАКИИ ШЕЙКИ МАТКИ
Течение бессимптомное, специфические жалобы отсутствуют.
ДИАГНОСТИКА ЛЕЙКОПЛАКИИ ШЕЙКИ МАТКИ
- Осмотр шейки матки при помощи зеркал: обнаруживают клинически выраженные формы ЛШМ (см. ниже).
- Цитологическое исследование. Цитологически при ЛШМ определяют скопления клеток многослойного плоского эпителия с явлениями гиперкератоза и паракератоза. При гиперкератозе обнаруживают безъядерные чешуйки (в большом количестве). Для паракератоза характерно усиление плотности и окраски цитоплазмы в мелких клетках с пикнотическими ядрами. В связи с паракератозом и гиперкератозом в мазки не попадают клетки из глубоких слоев многослойного плоского эпителия, где возможны нарушения их дифференцировки, пролиферация и атипия. В связи с этим основной метод диагностики ЛШМ — гистологическое исследование.
- Расширенная кольпоскопия позволяет уточнить размеры и характер поражения.
- В зависимости от того, обнаруживают ли ЛШМ при кольпоскопии или она видна невооружённым глазом, выделяют кольпоскопически и клинически выраженные формы. К клинически выраженным формам относят лейкоплакию (тонкую и толстую), пунктацию (нежную и грубую) и мозаику (нежную и грубую). К кольпоскопической форме относят йоднегативные зоны, которые можно обнаружить только с помощью пробы Шиллера. Размеры ЛШМ могут варьировать от точечной бляшки до обширных участков, занимающих весь эктоцервикс и даже переходящий на своды влагалища.
- Прицельная биопсия шейки матки и выскабливание слизистой оболочки цервикального канала с гистологическим исследованием — основной метод диагностики ЛШМ. Ревизия цервикального канала необходима для исключения предраковых изменений и злокачественной трансформации эндоцервикса.
- При гистологической оценке ЛШМ любой локализации особенно важен факт наличия или отсутствия клеточной атипии в нижних слоях многослойного плоского эпителия. Гистологически очаги ЛШМ неоднотипны, что определяет разделение ЛШМ на простые ЛШМ и ЛШМ с атипией. Простая ЛШМ морфологически характеризуется сохранностью вертикальной анизоморфности, но есть признаки гиперкератоза и паракератоза, нередко сочетающиеся с акантозом. Гиперкератоз, паракератоз и акантоз могут варьировать по степени выраженности и находиться в различных сочетаниях. При ЛШМ с атипией наблюдают два уровня поражения: верхний — сходный с тем, что наблюдают при простой ЛШМ, и нижний, в котором обнаруживают гиперактивность базальных клеток с атипией различной степени выраженности. Таким образом, ЦИН протекает под прикрытием дискератоза. Именно эту форму ЛШМ многие исследователи относят к морфологическому предраку.
- Клиниколабораторная диагностика: бактериоскопический, бактериологический методы, типирование ВПЧ.
- Изучение функции яичников: обследование по тестам функциональной диагностики, исследование гормонов крови (по показаниям).
- Иммунограмма (по показаниям).
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику проводят с:
- РШМ;
- неосложнённой эктопией шейки матки.
- ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
- Консультация и лечение у онкогинеколога при ЛШМ с ЦИН III.
- Консультация гинекологаэндокринолога — в случае сложных гормональных нарушений.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Лейкоплакия шейки матки.
ЛЕЧЕНИЕ ЛЕЙКОПЛАКИИ ШЕЙКИ МАТКИ
Тактика ведения и лечения пациенток с ЦИН — см. раздел «Дисплазии шейки матки». Пациентки с ЦИН III подлежат консультированию у онкогинеколога.
ЦЕЛИ ЛЕЧЕНИЯ
- Лечение ПВИ и сопутствующих воспалительных заболеваний половых органов.
- Деструкция патологически изменённой ткани шейки матки (при наличии ЦИН).
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Госпитализируют для биопсии, хирургического лечения.
В большинстве случаев лечение проводят амбулаторно.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Используют деструктивные методы: диатермокоагуляцию, криогенное воздействие, лазерную деструкцию.
Характеристика деструктивных методов — см. раздел «Дисплазии шейки матки».
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
См. разделы «Эктопия шейки матки», «Папилломавирусная инфекция половых органов».
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
При сочетании ЛШМ с резко выраженной деформацией и гипертрофией шейки матки целесообразно применение хирургических методов лечения: диатермокоагуляции, ножевой, лазерной, ультразвуковой или радиоволновой эксцизии или конизации, ампутации шейки матки, реконструктивнопластических операций.
ПРИМЕРНЫЕ СРОКИ НЕТРУДОСПОСОБНОСТИ
См. разделы «Биопсия шейки матки», «Эктропион шейки матки».
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
После лечения ЛШМ без атипии показано диспансерное наблюдение, включающее кольпоскопическое и цитологическое исследования, тестирование на ВПЧ — 1 раз в 6 мес в течение 2 лет. При эффективности лечения, удовлетворительных данных кольпоскопии и цитологического исследования, отрицательных данных тестирования на ВПЧ пациентку можно перевести на обычный режим скрининга.
После лечения ЛШМ с ЦИН I–II — постлечебный мониторинг (см. в разделе «Дисплазии шейки матки»).
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
Патологические изменения на шейке матки в большинстве случаев протекают бессимптомно. Необходимы регулярные профилактические осмотры (1 раз в год).
ПРОГНОЗ
Благоприятный.
ПРОФИЛАКТИКА ЛЕЙКОПЛАКИИ
- Своевременная диагностика и рациональное лечение эктопии шейки матки.
- Своевременное обнаружение и лечение инфекционных и вирусных заболеваний половых органов.
- Целенаправленное консультирование женщин из группы риска.
- Вакцинация против ВПЧ высокоонкогенных типов.
- Использование барьерных методов контрацепции.
- Коррекция нарушений менструального цикла.
- Коррекция нарушений иммунного гомеостаза.
СПИСОК ЛИТЕРАТУРЫ
Бауэр Г. Цветной атлас по кольпоскопии: Пер. с нем. / Под ред. С.И. Роговской. — М.: ГЭОТАРМедицина, 2002. — 287 с.
Прилепская В.Н. Лейкоплакия шейки матки // Заболевания шейки матки, влагалища и вульвы: Клинические лекции / Под ред. В.Н. Прилепской: 2е изд. — М.: МЕДпресс, 2000. — С. 84–93.
Фролова И.И., Бабиченко И.И., Местергази Г.М. Цервикальные интраэпителиальные неоплазии и дискератозы шейки матки. — М.: Династия, 2004. — 88 с.
Хмельницкий О.К. Цитологическая и гистологическая диагностика заболеваний шейки и тела матки. — СПб.: SOTIS, 2000. — С. 82–100.
Яковлева И.А., Кукутэ Б.Г. Морфологическая диагностика предопухолевых процессов и опухолей матки по биопсиям и соскобам. — Кишинев: Штиинца, 1979. — С. 5–77.
Источник
