Нарушение питания код по мкб 10 у детей

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гипотрофия – алиментарно-зависимое состояние, вызванное преимущественным белковым и/или энергетическим голоданием достаточной длительности и/или интенсивности. Белково-энергетическая недостаточность проявляется комплексным нарушением гомеостаза в виде изменения основных метаболических процессов, водно-электролитного дисбаланса, изменения состава тела, нарушения нервной регуляции, эндокринного дисбаланса, угнетения иммунной системы, дисфункции ЖКТ и других органов и их систем.
Воздействие гипотрофии на активно растущий и развивающийся детский организм особенно неблагоприятно. Гипотрофия вызывает существенную задержку физического и нервно-психического развития ребёнка, вследствие чего возникают нарушения иммунологической реактивности и толерантности к пище.
Гипотрофия имеет следующие синонимы: белково-энергетическая недостаточность, дистрофия типа гипотрофии, синдром недостаточности питания, синдром нарушенного питания, гипостатура, мальнутриция.
Синдром недостаточности питания – универсальное понятие, отражающее процессы, происходящие в организме при дефиците любого из незаменимых питательных веществ (белков и других источников энергии, витаминов, макро- и микроэлементов). Недостаточность питания может быть первичной, обусловленной неадекватным потреблением питательных веществ, и вторичной, связанной с нарушением приёма, ассимиляции или метаболизма нутриентов вследствие заболевания или травмы. Более узкое понятие «белково-энергетическая недостаточность» отражает изменения в организме, связанные с дефицитом преимущественно белка и/или иного энергетического субстрата.
Коды по МКБ-10
В МКБ-10 Белково-энергетическая недостаточность включена в класс IV «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ».
- Е40-Е46. Недостаточность питания.
- Е40. Квашиоркор.
- Е41. Алиментарный маразм.
- Е42. Маразматический квашиоркор.
- Е43. Тяжёлая белково-энергетическая недостаточность неуточнённая.
- Е44. Белково-энергетическая недостаточность неуточнённая умеренной и слабой степени.
- Е45. Задержка развития, обусловленная белково-энергетической недостаточностью.
- Е46. Белково-энергетическая недостаточность неуточнённая.
Гипотрофия: эпидемиология
Точных сведений о распространённости гипотрофии в настоящее время нет, поскольку пациенты с лёгким и среднетяжёлым течением этого заболевания в большинстве случаев не регистрируются. В России тяжёлая гипотрофия диагностируется примерно у 1-2% детей, в слаборазвитых странах этот показатель достигает 10-20%.
Чем вызывается гипотрофия?
Гипотрофия может быть следствием различных экзогенных и эндогенных этиологических факторов, вызывающих либо недостаточное поступление пищи в организм, либо её недостаточное усвоение. Среди экзогенных факторов до сих пор всё ещё велико значение алиментарных как в раннем, так и старшем возрасте. У детей первого года жизни гипотрофия может быть связана с большой распространённостью гипогалактии у матерей и пищевой аллергии у детей, приводящих к количественному недокорму.
Что происходит при гипотрофии?
Несмотря на многообразие этиологических факторов, вызывающих развитие гипотрофии у детей, в основе её патогенеза лежит хроническая стрессовая реакция – одна из универсальных неспецифических патофизиологических реакций организма, возникающих при многих заболеваниях, а также при длительном действии разнообразных повреждающих факторов. Все нервные, эндокринные и иммунные механизмы регуляции организма человека современные исследователи объединяют в единую систему, обеспечивающую постоянство гомеостаза.
Симптомы гипотрофии
Для клинической картины каждого из 3 основных клинико-патогенетических вариантов гипотрофии: маразма, квашиоркора и переходного варианта – маразма-квашиоркора – характерны не только свои особенности, но и общие черты. Гипотрофия любой формы имеет следующие основные клинические синдромы:
- недостаточную упитанность;
- трофические расстройства;
- пониженную пищевую толерантность;
- изменения функционального состояния ЦНС;
- нарушения иммунологической реактивности.
Виды гипотрофии
До настоящего времени в нашей стране гипотрофия у детей не имеет общепризнанной классификации, утверждённой на съездах педиатров. В мировой литературе и педиатрической практике наибольшее распространение получила классификация, предложенная Дж. Ватерлоу.
Как распознается гипотрофия?
Диагноз «Белково-энергетическая недостаточность» (гипотрофия) у детей основан на данных анамнеза, клинических проявлениях заболевания, оценке антропометрических показателей и данных лабораторных методов исследования.
Гипотрофия требует проведения скрининга, который заключается в постоянном мониторинге показателей физического развития (роста, массы тела) у детей раннего возраста и в последующие декретированные периоды. У больных детей, находящихся в стационарах и других лечебных учреждениях, необходимо контролировать показатели белкового обмена:
- уровень общего белка и белковых фракций;
- уровень мочевины в сыворотке крови;
- абсолютное количество лимфоцитов периферической крови.
Какие анализы необходимы?
Лечение гипотрофии
Лечение детей с гипотрофией I степени обычно проводят в амбулаторных условиях, а детей с гипотрофией II и III степени – в стационаре. Гипотрофия должна лечится комплексно, то есть лечение должно включать сбалансированную нутритивную поддержку и диетотерапию, фармакотерапию, адекватный уход и реабилитацию больного ребёнка.
Как предотвращается гипотрофия?
В профилактике гипотрофии у детей раннего возраста большое значение имеют борьба за естественное вскармливание, организация правильного режима и ухода за ребёнком, предупреждение и своевременное лечение заболеваний, осложняющихся развитием гипотрофии. В старшем возрасте большое значение придают своевременной диагностике и адекватному лечению заболеваний, приводящих к развитию гипотрофии. В лечебно-профилактических учреждениях страны необходимо внедрение современных схем нутритивной поддержки больных, перенёсших хирургические операции, пациентов с острыми и хроническими заболеваниями, а также с травмами.
Гипотрофия – социальная болезнь. К мерам её профилактики относят повышение уровня жизни населения и борьбу с бедностью, а также обеспечение доступности квалифицированной медицинской помощи широким слоям населения.
Какой прогноз имеет гипотрофия?
Гипотрофия первичной алиментарно-зависимой форми имеет, как правило, благоприятный прогноз. Часто неблагоприятный прогноз отмечают у детей с вторичными формами гипотрофии, особенно генетически детерминированными. Наиболее тяжёлый прогноз характерен для хромосомной патологии. Так, при синдромах Патау и Эдвардса в большинстве случаев дети не доживают до года.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Диагностика
- Лечение
- Профилактика
Названия
Название: Гипотрофия у детей.
Гипотрофия у детей
Описание
Гипотрофия у детей. Хроническое нарушение питания, сопровождающееся недостаточным приростом массы тела ребенка по отношению к его росту и возрасту. Гипотрофия у детей выражается отставанием ребенка в весе, задержкой в росте, отставанием в психомоторном развитии, недоразвитием подкожно-жирового слоя, снижением тургора кожных покровов. Диагностика гипотрофии у детей основывается на данных осмотра и анализа антропометрических показателей физического развития ребенка. Лечение гипотрофии у детей предусматривает изменение режима, рациона и калорийности питания ребенка и кормящей матери; при необходимости – парентеральную коррекцию метаболических нарушений.
Дополнительные факты
Гипотрофия у детей – дефицит массы тела, обусловленный нарушением усвоения или недостаточным поступлением питательных веществ в организм ребенка. В педиатрии гипотрофия, паратрофия и гипостатура рассматриваются как самостоятельные виды хронического расстройства питания у детей – дистрофии. Гипотрофия является наиболее распространенным и значимым вариантом дистрофии, которому особенно подвержены дети первых 3-х лет жизни. Распространенность гипотрофии у детей в различных странах мира, в зависимости от уровня их социально-экономического развития, колеблется от 2-7 до 30 %.
О гипотрофии у ребенка говорят при отставании массы тела более чем на 10% по сравнению с возрастной нормой. Гипотрофия у детей сопровождается серьезными нарушениями обменных процессов, снижением иммунитета, отставанием психомоторного и речевого развития.
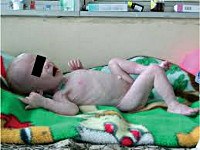
Гипотрофия у детей
Причины
К хроническому расстройству питания могут приводить различные факторы, действующие в пренатальном или постнатальном периоде.
Внутриутробная гипотрофия у детей связана с неблагоприятными условиями, нарушающими нормальное развитие плода. В пренатальном периоде к гипотрофии плода и новорожденного могут приводить патология беременности (токсикоз, гестоз, фетоплацентарная недостаточность, преждевременные роды), соматические заболевания беременной (сахарный диабет, нефропатии, пиелонефрит, пороки сердца, гипертония и тд ), нервные стрессы, вредные привычки, недостаточное питание женщины, производственные и экологические вредности, внутриутробное инфицирование и гипоксия плода.
Внеутробная гипотрофия у детей раннего возраста может быть обусловлена эндогенными и экзогенными причинами. К причинам эндогенного порядка относятся хромосомные аномалии и врожденные пороки развития, ферментопатии (целиакия, дисахаридазная лактазная недостаточность, синдром мальабсорбции и тд ), состояния иммунодефицита, аномалии конституции (диатезы).
Экзогенные факторы, приводящие к гипотрофии у детей, делятся на алиментарные, инфекционные и социальные. Алиментарные влияния связаны с белково-энергетическим дефицитом вследствие недостаточного или несбалансированного питания. Гипотрофия у ребенка может являться следствием постоянного недокармливания, связанного с затруднением сосания при неправильной форме сосков у матери (плоские или втянутые соски), гипогалактией, недостаточным количеством молочной смеси, обильным срыгиванием, качественно неполноценным питанием (дефицитом микроэлементов), плохим питанием кормящей матери и пр. К этой же группе причин следует отнести заболевания самого новорожденного, не позволяющие ему активно сосать и получать необходимое количество пищи: расщелины губы и неба (заячья губа, волчья пасть), врожденные пороки сердца, родовые травмы, перинатальные энцефалопатии, пилоростеноз, ДЦП, алкогольный синдром плода и пр.
К развитию приобретенной гипотрофии склонны дети, болеющие частыми ОРВИ, кишечными инфекциями, пневмонией, туберкулезом и тд Важная роль в возникновении гипотрофии у детей принадлежит неблагоприятным санитарно-гигиеническим условиям – плохому уходу за ребенком, недостаточному пребыванию на свежем воздухе, редким купаниям, недостаточному сну.
Классификация
Таким образом, по времени возникновения различают внутриутробную (пренатальную, врожденную), постнатальную (приобретенную) и смешанную гипотрофию у детей. В основе развития врожденной гипотрофии лежит нарушение маточно-плацентарного кровообращения, гипоксия плода и, как следствие, нарушение трофических процессов, приводящих к задержке внутриутробного развития. В патогенезе приобретенной гипотрофии у детей ведущая роль принадлежит белково-энергетическому дефициту вследствие недостаточного питания, нарушения процессов переваривания пищи или всасывания питательных веществ. При этом энергетические затраты растущего организма не компенсируются пищей, поступающей извне. При смешанной форме гипотрофии у детей к неблагоприятным факторам, действовавшим во внутриутробном периоде, после рождения присоединяются алиментарные, инфекционные или социальные воздействия.
По выраженности дефицита массы тела у детей различают гипотрофию I (легкой), II (средней) и III (тяжелой) степени. О гипотрофии I степени говорят при отставании ребенка в весе на 10-20% от возрастной нормы при нормальном росте. Гипотрофия II степени у детей характеризуется снижением веса на 20-30% и отставанием роста на 2-3 тд При гипотрофии III степени дефицит массы тела превышает 30 % от долженствующей по возрасту, имеется значительное отставание в росте.
В течении гипотрофии у детей выделяют начальный период, этапы прогрессирования, стабилизации и реконвалесценции.
Диагностика
Внутриутробная гипотрофия плода, как правило, выявляется при УЗИ-скрининге беременных. В процессе акушерского УЗИ определяются размеры головки, длина и предполагаемая масса плода. При задержке внутриутробного развития плода акушер-гинеколог направляет беременную в стационар для уточнения причин гипотрофии.
У новорожденных детей наличие гипотрофии может выявляться неонатологом сразу после рождения. Приобретенная гипотрофия обнаруживается педиатром в процессе динамического наблюдения ребенка и контроля основных антропометрических показателей. Антропометрия у детей включает оценку параметров физического развития: длины, массы, окружности головы, груди, плеча, живота, бедра, толщины кожно-жировых складок.
При выявлении гипотрофии проводится углубленное обследование детей для уточнения возможных причин ее развития. С этой целью организуются консультации детских специалистов (детского невролога, детского кардиолога, детского гастроэнтеролога, инфекциониста, генетика) и диагностические исследования (УЗИ брюшной полости, ЭКГ, ЭхоКГ, ЭЭГ, исследование копрограммы и кала на дисбактериоз, биохимическое исследование крови и пр. ).
Лечение
Лечение постнатальной гипотрофии I степени у детей проводится амбулаторно, гипотрофии II и III степени — в условиях стационара. Основные мероприятия включают устранение причин нарушения питания, диетотерапию, организацию правильного ухода, коррекцию метаболических нарушений.
Диетотерапия при гипотрофии у детей реализуется в 2 этапа: уточнение переносимости пищи (от 3-4 до 10-12 дней) и постепенное увеличение объема и калорийности пищи до физиологической возрастной нормы. Реализация диетотерапии при гипотрофии у детей базируется на дробном частом кормлении ребенка, еженедельном расчете пищевой нагрузки, регулярном контроле и коррекции лечения. Кормлением детей с ослабленным сосательным или глотательным рефлексами проводится через зонд.
Медикаментозная терапия при гипотрофии у детей включает назначение ферментов, витаминов, адаптогенов, анаболических гормонов. При гипотрофии тяжелой степени детям производится внутривенное введение белковых гидролизатов, глюкозы, солевых растворов, витаминов. При гипотрофии у детей полезны массаж с элементами ЛФК, УФО.
Профилактика
При своевременном лечении гипотрофии I и II степени прогноз для жизни детей благоприятный; при гипотрофии III степени смертность достигает 30-50%. Для предупреждения прогрессирования гипотрофии и возможных осложнений, дети должны еженедельно осматриваться педиатром с проведением антропометрии и коррекции питания.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Классификация
- Причины
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Диспепсия у детей.
Диспепсия у детей
Описание
Диспепсия у детей. Функциональное или органическое расстройство питания и нарушение пищеварения. Диспепсия у детей проявляется характерным симптомокомплексом: дискомфортом или болью в эпигастрии, чувством переполнения желудка после еды, ранним насыщением, тошнотой, рвотой, отрыжкой, изжогой, запором или диареей. Диагностика диспепсии у детей направлена на выявление причины нарушения пищеварения и может включать проведение УЗИ органов брюшной полости, ЭГДС, исследование биохимии крови, кала на копрологию, яйца гельминтов, ляблии Этиотропное лечение диспепсии у детей проводится на основании лабораторных и инструментальных данных.
Дополнительные факты
Диспепсия у детей – симптомокомплекс расстройств пищеварения, развивающийся вследствие нарушения работы верхних отделов ЖКТ. В педиатрии синдром диспепсии встречается у 13-40% детей и подростков, что свидетельствует о его высокой распространенности. Частота диспепсии у детей объясняется анатомо-физиологическими особенностями ЖКТ, нервной системы, состоянием обмена веществ в детском возрасте. Диспепсия у детей является полиэтиологичным и гетерогенным синдромом, который может сопровождать широкий круг патологических состояний. Вопросы изучения синдрома диспепсии у детей выходят за рамки детской гастроэнтерологии и требуют участия различных детских специалистов.

Диспепсия у детей
Симптомы
Ассоциированные симптомы: Запор. Запор у детей. Изжога. Метеоризм. Отрыжка. Понос (диарея). Потливость. Рвота. Судороги. Тошнота.
Классификация
Синдром диспепсии у детей является предварительным диагнозом, требующим уточнения этиологии. В связи с этим при углубленном обследовании ребенка может быть выявлена органическая или функциональная диспепсия. Органическая диспепсия может быть обусловлена гастритом, язвенной болезнью желудка, холециститом, панкреатитом, дискинезией желчевыводящих путей у детей. К функциональной диспепсии у детей относятся те случаи, когда при тщательном гастроэнтерологическом обследовании органическая патология не выявляется. Однако при длительном течении и неадекватном лечении функциональных нарушений возможно развитие органической патологии (ГЭРБ, гастрита, колита и тд ).
Функциональная диспепсия у детей может протекать в нескольких формах. Простая функциональная диспепсия характеризуется изолированным нарушением функции ЖКТ. При токсической диспепсии, кроме расстройств пищеварения, наблюдаются выраженный токсикоз и эксикоз. Парентеральные диспепсии у детей могут возникать на фоне какого-либо другого заболевания – отита, пневмонии, гриппа и тд.
Кроме этого, в зависимости от клинических проявлений функциональная диспепсия у детей подразделяется на 4 варианта течения:
• язвенноподобный. Характеризуется локализованными болями в эпигастрии, проходящими после приема пищи, антацидных или антисекреторных препаратов.
• рефлюксоподобный. Протекает с отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, срыгиваниями.
• дискинетический. Характеризуется дискомфортными ощущениями в эпигастрии, усиливающимися после еды, метеоризмом, непереносимостью некоторых видов пищи (жирной, молочной и пр. ).
• неспецифический. Не относящийся к вышеперечисленным вариантам течения диспепсии у детей.
В структуре синдрома диспепсии у детей органическая форма составляет не более 5-10%, поэтому в дальнейшем речь пойдет преимущественно о функциональном варианте диспепсии.
Причины
В основе синдрома функциональной диспепсии у детей лежит нарушение нейрогуморальной регуляции моторной функции верхних отделов желудочно-кишечного тракта и висцеральная гиперчувствительность. При этом расстройство регуляторной системы может происходить на любом уровне: центральном (на уровне ЦНС), периферическом (на уровне проводящих путей), местном (на уровне рецепторного аппарата желудка и кишечника, энтероэндокринных клеток ) и влечет за собой дискинезию подчиненных органов.
Простая диспепсия в большинстве случаев связана с алиментарными факторами – погрешностями во вскармливании ребенка: перекормом, однообразным питанием, нарушением диеты кормящей матери, быстрым переводом на искусственное вскармливание, введением прикорма. Особенностью пищеварения маленьких детей является приспособленность ЖКТ к пище определенного состава и количества, поэтому резкое изменение характера питания может привести к возникновению диспепсии. Одним из факторов диспепсии у детей раннего возраста служит перегревание, приводящее к возрастанию электролитных потерь с потом и снижению кислотности желудочного сока.
У детей старшего возраста простая диспепсия может развиваться при злоупотреблении фаст-фудом, газировками, несоблюдении режима питания, повышенных учебных нагрузках, стрессовых ситуациях.
Токсическая диспепсия или кишечный токсикоз у детей может являться исходом простой диспепсии. Неоткорректированная диета и отсутствие лечения способствуют всасыванию токсических продуктов бактериального обмена, общей интоксикации, нарушению работы печени, сердечно-сосудистой и нервной систем. Кроме этого, токсическая диспепсия у детей может развиваться на фоне острых кишечных инфекций: сальмонеллеза, дизентерии и тд.
Развитие парентеральной диспепсии у детей связано с общим воздействием микробной или вирусной инфекции на организм. Расстройство пищеварения носит вторичный характер и вызвано наличием других заболеваний у ребенка.
Диспепсии подвержены практически все дети, однако чаще данным нарушением страдают недоношенные, дети с перинатальным повреждением ЦНС, гипотрофией, рахитом, аллергическими реакциями, гиповитаминозами, анемией, экссудативно-катаральным диатезом. С диспепсическим синдромом могут протекать паразитарные инвазии (лямблиоз) и гельминтозы у детей.
Диагностика
Обследование детей с диспепсией педиатром или детским гастроэнтерологом должно включать сбор анамнеза и жалоб, клинический осмотр, комплексную лабораторную и инструментальную диагностику.
В первую очередь, при наличии синдрома диспепсии у детей необходимо дифференцировать органическую или функциональную природу расстройства пищеварения. С этой целью ребенку проводится УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы), эзофагогастродуоденоскопия, рентгенография желудка. Из лабораторных тестов используется исследование кала на H. Pylori, биохимические пробы печени, определение ферментов поджелудочной железы в крови и моче. С помощью бактериологического посева испражнений исключаются ОКИ, путем исследования кала на яйца гельминтов – глистная инвазия.
Исследование копрограммы при диспепсии у детей выявляет единичные лейкоциты, немного слизи при большом количестве нейтральных жиров и свободных жирных кислот. Для оценки моторики верхних отделов ЖКТ выполняется электрогастрография; с целью исследования среды может потребоваться внутрипищеводная или внутрижелудочная pH-метрия, желудочное или дуоденальное зондирование.
Поскольку функциональные расстройства пищеварения практически всегда связаны с нарушениями со стороны нервной системы, дети с диспепсией должны быть проконсультированы детским неврологом и психологом.
Дифференциальная диагностика
Дифференциальную диагностику функциональной диспепсии у детей следует проводить с лактазной недостаточностью, целиакией, дисбактериозом, кишечными инфекциями, гельминтозами.
Лечение
Легкие формы алиментарной диспепсии у детей лечатся амбулаторно. Главным компонентом терапии простой диспепсии у детей является отмена продукта, приведшего к нарушению пищеварения, соблюдение диеты и режима питания в соответствии с возрастом ребенка. Грудным детям рекомендуется заменить 1-2 кормления в день водно-чайной паузой и сократить объем других кормлений. Ребенку дают пить глюкозо-солевые растворы, морковно-рисовый отвар, некрепкий чай.
Для улучшения пищеварения при диспепсии у детей назначаются ферменты (панкреатин); для выведения токсинов – сорбенты; для снятия болей – спазмолитики. Поскольку в основе 75 % случаев синдрома диспепсии у детей лежит нарушение моторики желудка, целесообразно назначение прокинетиков. При повышенном газообразовании осуществляется введение газоотводной трубки, используются сухое тепло на живот. Для восстановления кишечной флоры после перенесенной диспепсии детям можно давать препараты с живыми культурами бифидо- и лактобактерий.
Средне-тяжелые и тяжелые формы диспепсии у детей необходимо лечить в условиях стационара. В лечение включают парентеральную гидратационную терапию (переливание плазмы, плазмозаменяющих и солевых растворов), симптоматическую терапию (введение противосудорожных, жаропонижающих, сердечно-сосудистых средств ). Токсическая диспепсия у детей требует назначения антибактериальных препаратов.
Ребенок, страдающий диспепсией, нуждается в тщательном уходе: поддержании соответствующего температурного режима, спокойной обстановки, соблюдении гигиены. Необходимо внимательное наблюдение за динамикой состояния ребенка, осмотр характера рвотных масс и испражнений, предупреждение аспирации рвотных масс в дыхательные пути.
Прогноз
Простая диспепсия обычно заканчивается выздоровлением детей через несколько дней и не влечет за собой осложнений. У детей с неблагоприятным преморбидным фоном простая диспепсия может перейти в токсическую – в этом случае исход определяется сроками и полнотой оказания необходимой медицинской помощи. Прогноз органической и парентеральной функциональной диспепсии у детей во многом зависит от течения основного заболевания.
Профилактика
Профилактика диспепсии у детей сводится к соблюдению возрастной диеты, сроков и последовательности введения прикормов, гигиены кормления, своевременному и адекватному лечению инфекционных и общесоматических детских болезней.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
