Нарушения ритма сердца и метаболический синдром
Дата публикации 26 марта 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию. Все эти нарушения связаны в одну патогенетическую цепь. Кроме того, такой синдром часто сочетается с гиперурикемией (избытком мочевой кислоты в крови), нарушением гемостаза (свёртываемости крови), субклиническим воспалением, синдромом обструктивного апноэ-гипопноэ сна (остановкой дыхания во сне).[4]
Метаболический синдром – хроническое, распространённое (до 35% в российской популяции), полиэтиологическое заболевание (возникающее по многим причинам), в котором главная роль принадлежит поведенческим факторам (гиподинамия, нерациональное питание, стресс). Имеет значение также наследственная предрасположенность к артериальной гипертензии, атеросклероззависимым заболеваниям и сахарному диабету второго типа.[5]
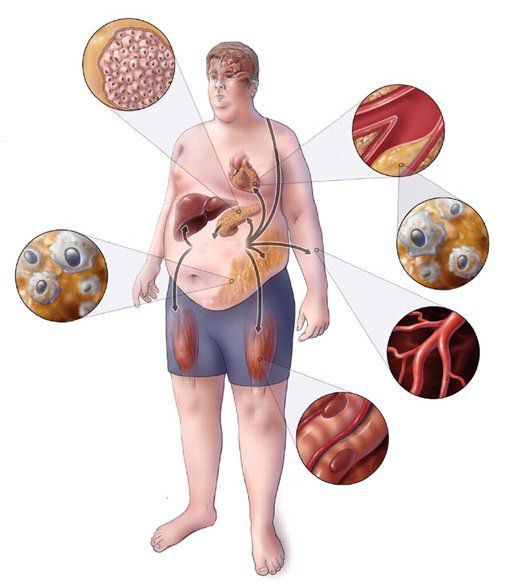
Практикующим врачам важно выделять группу риска метаболического синдрома. К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям.[3][7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы метаболического синдрома
Клинические проявления метаболического синдрома соответствуют симптомам его составляющих:
- абдоминального ожирения;
- артериальной гипертензии;
- изменениям углеводного, липидного и пуринового обмена.
Если изменения составляющих синдрома Reaven носят субклинический характер (что встречается довольно часто), то и течение заболевания носит асимптомный характер.
Патогенез метаболического синдрома
Инсулинорезистентность — первопричина развития метаболического синдрома. Представляет собой нарушение утилизации глюкозы в органах-мишенях (поперечнополосатой мускулатуре, липоцитах и печени), связанное с дисфункцией инсулина. Инсулинорезистентность уменьшает усвоение и поступление в клетки скелетной мускулатуры глюкозы; стимулирует липолиз и гликогенолиз, что приводит к липидным и углеводным патологическим изменениям. Кроме того, инсулинорезистентность усиливает секрецию инсулина, в результате чего возникает компенсаторная гиперинсулинемия и активация эндокринных систем (симпатоадреналовой, ренин-ангиотензин-альдостероновой) с формированием артериальной гипертензии, дальнейшим нарушением метаболических процессов, гиперкоагуляции, субклинического воспаления, дисфункции эндотелия и атерогенеза. Эти изменения, в свою очередь, способствуют усилению инсулинорезистентности, стимулируя патогенетический «порочный круг».
Классификация и стадии развития метаболического синдрома
Чёткой классификации и стадийности метаболического синдрома не существует. Его деление некоторыми авторами на полный, включающий все составляющие синдрома, и неполный представляется необоснованным. Несмотря на это, выраженность симптомов, количество компонентов синдрома Reaven и наличие осложнений оказывают влияние на стратификацию риска и выбор тактики лечения у конкретного пациента. Для этого следует учитывать:
- степень ожирения и артериальной гипертензии;
- выраженность метаболических изменений;
- наличие или отсутствие сахарного диабета и заболеваний, связанных с атеросклерозом.
В зависимости от индекса массы тела (ИМТ), который рассчитывается делением веса (кг) на рост (м2), классифицируются следующие типы массы тела (МТ):
- нормальная МТ — ИМТ ≥18,5 <25;
- избыточная МТ — ≥25 <30;
- ожирение I степени — ≥30 <35;
- ожирение II степени — ≥35 <40;
- ожирение III степени — ≥40.
ИМТ <18,5 характеризуется как дефицит массы тела.
Важную роль играет распределение жировой ткани. Различают два типа ожирения:
- гиноидный (по типу «груша»), когда избыточная жировая ткань распределяется преимущественно на бёдрах и ягодицах;
- андроидный (по типу «яблоко»; абдоминальное ожирение), с преимущественной локализацией жира в области верхней половины тела (живот, грудь, плечи, спина).

Второй тип ожирения является более патогенным в плане риска возникновения сердечно-сосудистых заболеваний и сахарного диабета. Это связано с ожирением внутренних органов, в том числе печени (висцеральное ожирение, неалкогольная жировая болезнь печени), снижением сатурации крови кислородом из-за перехода дыхания на грудной, поверхностный тип и эндокринной активностью висцеральной жировой ткани с патологическим изменением выработки адипокинов (лептин, грелин, адипонектин). Выявлена чёткая корреляция между увеличением абдоминальной жировой ткани и индекса массы тела с риском сопутствующих заболеваний. Считается, что риски начинают нарастать при увеличении окружности талии (ОТ) >80 см у женщин и 94 см у мужчин, а при ОТ >88 см и 102 см соответственно риск возрастает значительно.
Центральным патологическим звеном метаболического синдрома является изменение углеводного обмена. Концентрацию глюкозы оценивают в капиллярной крови (норма <5,6) и в венозной плазме (норма <6,1) натощак в ммоль/л. Гипергликемией натощак считается показатель ≥5,6 <6,1 и ≥6,1; <7,0; сахарный диабет — ≥6,1 и ≥6,1 <7,0, соответственно. Через 2 часа после углеводной нагрузки (75 гр глюкозы или 125 гр сахара рафинада, растворённых в 200 мл воды) нормальный показатель концентрации глюкозы в капиллярной и венозной крови — <7,8 ммоль/л; НТГ — ≥7,8 <11,1 и сахарный диабет — ≥11,1.
Ещё один важный компонент метаболического синдрома — артериальная гипертензия, которая может носить вторичный характер. Нормальным считается систолическое артериальное давление (САД) 120-129 мм рт.ст и диастолическое артериальное давление (ДАД) 80-84 мм рт.ст. САД <120 и ДАД <80 называют оптимальным давлением, а САД 130-139 и ДАД 85-89 — высоким нормальным артериальным давлением. Различают три степени артериальной гипертензии:
- 1 ст. – САД 140-159, ДАД 90-99;
- 2 ст. – САД 160-179, ДАД 100-109;
- 3 ст. – САД ≥180, ДАД ≥110.
Повышение артериального давления характеризуется повышением риска сердечно-сосудистых событий.
Для метаболического синдрома характерны также изменения липидного обмена, которые классифицированы в таблице ниже (в ммоль/л).
| Параметры липидов | Риск низкий | Риск умеренный | Риск высокий | Риск очень высокий |
|---|---|---|---|---|
| ОХ | ≤5,5 | ≤5 | ≤4,5 | ≤4 |
| ХС-ЛПНП | ≤3,5 | ≤3 | ≤2,5 | ≤1,8 |
| ХС-ЛПВП | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 | муж. >1 жен. >1,2 |
| Триглицериды | ≤1,7 | ≤1,7 | ≤1,7 | ≤1,7 |
| ХС не-ЛПВП | ≤4,3 | ≤3,8 | ≤3,3 | ≤2,6 |
| Примечание: ОХ — общий холестерин; ХС-ЛПНП — холестерин липопротеинов низкой плотности; ХС-ЛПВП — холестерин липопротеинов высокой плотности; ХС не-ЛПВП — холестерин, не связанный с липопротеинами высокой плотности. | ||||
Осложнения метаболического синдрома
Так как метаболический синдром является сочетанием факторов риска сердечно-сосудистых и обменных заболеваний, именно эти патологии и являются его осложнениями. Речь идёт, в первую очередь, о сахарном диабете, ишемической болезни сердца и их осложнениях: диабетическая ангио-, нейро- и нефропатия, острая коронарная недостаточность, сердечная недостаточность, нарушение сердечного ритма и проводимости, внезапная сердечная смерть, цереброваскулярные заболевания и болезни периферических артерий.[17] Прогрессирование артериальной гипертензии также приводит к поражению органов-мишеней и ассоциированным клиническим состояниям.
Диагностика метаболического синдрома
Для диагностики метаболического синдрома необходимо выявить у пациента основной признак — абдоминальное ожирение по измерению ОТ (>80 см у женщин и >94 см у мужчин) и хотя бы два дополнительных критерия, которые включают в себя:
- артериальную гипертензию (артериальное давление ≥140/90 мм рт.ст.);
- липидные показатели (ммоль/л) — повышение концентрации в крови триглицеридов ≥1,7; снижение ХС ЛПВП <1,0 у мужчин; <1,2 у женщин и повышение ХС ЛПНП >3,0;
- углеводные показатели (ммоль/л) — гипергликемия натощак ≥6,1 и НТГ 7,8 – <11,1.[8]
В клинических условиях нужно дифференцировать метаболический синдром от механического сочетания факторов риска, например артериальной гипертензии, избыточной массы тела без признаков абдоминального ожирения и повышения уровня ОХ крови, что встречается довольно часто (до 30%). В сомнительных случаях рекомендовано дополнительное определение инсулинорезистентности по следующим методикам:
- оценка базальной гиперинсулинемии в крови натощак (гиперинсулинемия — >18 мкед/мл);
- показатель HOMA-IR — произведение значения инсулина натощак (мкед/мл) на величину глюкозы (ммоль/л), разделить на 22,5 (значение большее, чем 2,27, считается инсулинорезистентностью);
- индекс Caro — соотношение тощаковой глюкозы (в ммоль/л) к инсулину (в мкед/мл) (инсулинорезистентность – значение < 0,33).[12]
Лечение метаболического синдрома
Лечение метаболического синдрома следует разделить на немедикаментозное и медикаментозное.
Немедикаментозное лечение синдрома Reaven — это ведение здорового образа жизни, отказ от курения и злоупотребления алкоголем, оптимальная двигательная активность[14], рациональное питание, а также разумное использование природных и преформированных физических лечебных факторов (массаж, подводный душ-массаж, гипокситерапия и гиперкапния, водолечение, талассотерапия, бальнео- и термотерапия, внутренний прём минеральных вод, общие магнитотерапевтические воздействия)[15], психотерапевтических методик и обучающих программ.[13]
Медикаментозное лечение метаболического синдрома, в зависимости от наличия тех или иных его компонентов, может включать гиполипидемические, антигипертензивные препараты, медикаменты для снижения инсулинорезистентности, постпрандиальной гипергликемии и веса.
Основными препаратами, которые используют при лечении артериальной гипертензии у больных синдромом Reaven и сахарным диабетом, являются ингибиторы ангиотензинпревращающего фермента, сартаны и агонисты имидазолиновых рецепторов. Однако для достижения целевого уровня артериального давления часто необходимо сочетание различных классов медикаментов, таких как пролонгированных блокаторов медленных кальциевых каналов, высокоселективных бета-адреноблокаторов и тиазидоподобных диуретиков (индапамид) в сочетании с медикаментами первой линии.[10]
Для коррекции нарушений липидного обмена при метаболическом синдроме первоначально используются статины, возможно их сочетание с эзетролом и фибратами. Основной механизм действия статинов — снижение внутриклеточного синтеза ОХ за счёт обратимого блокирования фермента 3-гидрокси-3-метилглютарил-кофермент А редуктазы. Оно ведёт к увеличению количества рецепторов к ХС-ЛПНП на поверхности гепатоцита и снижению концентрации ХС-ЛПНП в крови. Помимо этого, статины имеют плейотропные эффекты, такие как антитромбогенный, противовоспалительный, улучшение функции эндотелия, что приводит к стабилизации атеросклеротической бляшки. Современные статины способны вместе со снижением ХС-ЛПНП до 55% уменьшать триглицериды до 30% и повышать ХС-ЛПВП до 12%. В то же время, ключевое достоинство статинотерапии — снижение сердечно-сосудистых осложнений и общей смертности[1]. Эффективней всего использовать аторвастатин (10-80 мг/сут) или розувастатин (5-40 мг/сут).[11]
При неэффективности монотерапии статинами целесообразно присоединение эзетрола в дозе 10 мг/сут, который препятствует всасыванию ОХ в кишечнике и может усиливать снижение ХС-ЛПНП на 15-20%.
Фибраты — ещё один класс липидснижающих препаратов. Они расщепляют богатые триглицеридами жировые частицы, снижают синтез свободных жирных кислот и повышают ХС-ЛПВП путём увеличения распада ЛНП. Это приводит к значительному уменьшению триглицеридов (до 50%), ХС-ЛПНП (до 20%) и увеличению ХС-ЛПВП (до 30%). Фибраты также имеют плейотропные эффекты: снижают концентрацию мочевой кислоты, фибриногена и улучшают инсулиночувствительность, однако их положительное влияние на прогноз пациентов не доказано. Наиболее эффективный и безопасный препарат этой группы — фенофибрат 145 мг/сут.
Для снижения инсулинорезистентности препаратом выбора является метформин, который обладает доказанным положительным эффектом на тканевую инсулинорезистентность через усиление поглощения глюкозы тканями-мишенями. Метформин уменьшает скорость всасывания углеводов в тонкой кишке, оказывает периферическое анорексигенное действие, уменьшает продукцию глюкозы печенью, улучшает транспорт глюкозы внутри клеток. Положительное воздействие метформина (1500-3000 мг/сутки) на конечные точки обусловлено снижением инсулинорезистентности, системными метаболическими эффектами (снижение веса, липидных нарушений, факторов свёртываемости крови и т.д.).[9]
Для снижения постпрандиальной гипергликемии используют акарбозу, которая обратимо блокирует глюкоамилазы, сахарозы и мальтазы в верхнем отделе тонкой кишки. В итоге непереваренные углеводы достигают нижние отделы кишечника, и абсорбция углеводов пролонгируется. Вместе с тем, у акарбозы выявлены дополнительные эффекты. В исследовании STOP-NIDDM (2002 год) у больных метаболическим синдромом, принимающих акарбозу дозировкой 300 мг/сут, продемонстрировано снижение развития сахарного диабета на 36%, новых случаев артериальной гипертензии на 34% и суммарного показателя сердечно-сосудистых событий на 46%[6].
При наличии у пациента с синдромом Reaven сахарного диабета второго типа могут применяться современные классы сахароснижающих препаратов, такие как аналог глюкагоноподобного пептида-1, ингибитор дипептидилпептидазы-4 и ингибитор натрийзависимого переносчика глюкозы второго типа. Представитель последнего класса эмпаглифлозин (Джардинс) в исследовании EMPA-REG OUTCOME (2016 год) снизил сердечно-сосудистую смертность у больных сахарным диабетом второго типа на 36%.
Медикаментозная коррекция морбидного ожирения показана, если немедикаментозное лечение не приводит к снижению массы тела более чем на 5% от исходного. Препараты для лечения ожирения делятся на аноретики центрального действия (сибутрамин), и средства, воздействующие на желудочно-кишечный тракт, например орлистат (Ксеникал).
Препарат для снижения аппетита сибутрамин в меньшей степени воздействует на дофаминовые и холинергические процессы, но уменьшает потребление жиров и углеводов, что приводит к похудению и улучшает жировой и углеводный метаболизм. Артериальное давление и частота сердечных сокращений при этом повышается только на 5%.
Орлистат является ингибитором желудочной и панкреатической липаз, вследствие чего треть пищевых триглицеридов не всасывается и снижается их концентрация в крови, что приводит к уменьшению калоража пищи и веса. Кроме того, снижается артериальное давление, уровень глюкозы и инсулинорезистентности.
В медицинской практике лечение метаболического синдрома зависит от наличия и выраженности его компонентов. В таблице ниже показана тактика подбора терапии при вариантах синдрома Reaven, которые встречаются наиболее часто.
| АО+АГ+НТГ (СД) Умеренный ССР | АО+АГ+ДЛ Высокий ССР | АО+АГ+НТГ (СД)+ДЛ Высокий и очень высокий ССР | ||
|---|---|---|---|---|
| Д/ФН+АГП+ГГП | Д/ФН+АГП+ГЛП | Д/ФН+АГП+ГГП+ГЛП | ||
| Примечание ССР – сердечно-сосудистый риск; АГ – артериальная гипертензия; АО – абдоминальное ожирение; ДЛ – дислипидемия; НТГ – нарушение толерантности к глюкозе; СД – сахарный диабет; Д/ФН – диета/физическая нагрузка; АГП – антигипертензивный препарат; ГГП – гипогликемический препарат; ГЛП – гиполипидемический препарат. | ||||
Источник
Дисметаболическая кардиомиопатия (КМП) относится к классу дилатационной КМП. Это поражение миокарда, связанное с длительным воздействием алкоголя, наркотиков, токсинов на организм, а также диабетом и патологией щитовидной железы. Отдельной группой выступают генетические мутации, которые приводят к накоплению определенных веществ и нарушению работы тканей, в том числе, миокарда. Лечение пациента с диагнозом дисметаболической кардиомиопатии требует внимательного подбора препаратов, а также четкого выполнения всех назначений лечащего врача.
Причины развития
Причины дисметаболической КМП включают:
-
 Злоупотребление алкоголем, особенно если это длится долгое время и сопровождается недостаточным несбалансированным питанием;
Злоупотребление алкоголем, особенно если это длится долгое время и сопровождается недостаточным несбалансированным питанием; - Отравление определенными токсинами и тяжелыми металлами, что возможно на производстве;
- Употребление наркотических средств, таких как кокаин и амфетамин;
- Некоторые противоопухолевые препараты для лечения онкологических заболеваний;
- Инфекционные болезни, влияющие на миокард;
- Болезни накопления – нарушения обмена веществ вследствие избыточной продукции тканями разных соединений (амилоидоз, гемохроматоз, саркоидоз);
- Сахарный диабет;
- Болезни щитовидной железы;
Факторы риска, наличие которых усугубляет течение или провоцирует развитие кардиомиопатии:
- Отягощенный семейный анамнез (наличие кардиологических заболеваний среди близких родственников);
- Ишемическая болезнь сердца, перенесенный инфаркт миокарда;
- Ожирение, метаболический синдром;
- Артериальная гипертензия;
- Токсический зоб;
Основные жалобы и симптомы
Некоторые пациенты никогда не замечали симптоматики или каких-то необычных явлений со стороны своего самочувствия. Так бывает при сахарном диабете, который плохо контролируется или не отвечает на лечение. Избыточное количество глюкозы в крови не только разрушает капилляры, но и негативно воздействует на нервные окончания, вследствие чего происходит потеря чувствительности.
С течением времени, кардиомиопатия ослабляет сердце, проявляется миокардиодистрофия, приводящая к хронической сердечной недостаточности, признаки которой включают:
-
 Одышка, в зависимости от стадии, при нагрузке и в покое;
Одышка, в зависимости от стадии, при нагрузке и в покое; - Усталость, вялость, непереносимость привычных нагрузок, утомляемость;
- Кашель, из-за накопления жидкости в плевральной полости;
- Набор веса вследствие задержки жидкости;
- Отеки лодыжек, степней, голеней, бедер, вплоть до всего тела;
- Набухание шейных вен;
- Накопление жидкости в брюшной полости, увеличение живота, появление пупковой грыжи;
- Перебои в работе сердца, ощутимые и приносящие психологический дискомфорт;
- Стенокардия.
Диагностика и лечение
Симптоматика дисметаболической кардиомиопатии не специфична, то есть характерна и для других патологий, а это значит, что необходимо тщательное лабораторное и инструментальное обследование.
Поскольку болезни обмена веществ связаны с нарушением в структуре генов, они проявляются в детском возрасте, и ими занимаются педиатр, детские генетик и кардиолог.
Дисметаболическую КМП взрослых ведут врачи общей практики, семейные доктора и кардиологи. Ниже будет идти речь о диагностических принципах выявления у совершеннолетних пациентов:
-
 Анализ жалоб пациента;
Анализ жалоб пациента; - Сбор семейного анамнеза;
- Физикальное обследование;
- Лабораторные анализы;
- Рентген органов грудной клетки;
- ЭКГ;
- Суточное мониторирование по Холтеру;
- ЭхоКГ;
- Стрессовый тест;
- Коронарная ангиография;
- Биопсия миокарда;
- Генотипирование.
Последние два исследования особенно важны при метаболической кардиомиопатии. Анализ кусочка мышечной ткани позволяет понять причину развития заболевания, а также ее степень прогрессирования. Эта процедура безболезненная и наркоза не требует, выполняется при катетеризации камер сердца специальным зондом, который вводится в сосудистое русло пациента через бедренную артерию.
Генотипирование позволяет определить вероятность передачи болезни потомкам, а также выявить аномалии, которые привели к основному метаболическому заболеванию.
Последние клинические протоколы свидетельствуют о том, что КМП без симптоматики не требует лечения.
Терапия зависит от тяжести проявлений заболевания, а также от наличия фоновых и сопутствующих болезней, осложнений и возраста.
Цели медикаментозного лечения
-
 Терапия основного заболевания;
Терапия основного заболевания; - Нормализация уровней электролитов крови. Микроэлементы поддерживает кислотно-щелочной баланс в организме, а также контролируют обмен и выведение жидкости, обеспечивают работу нервной и мышечной ткани. Нарушенные уровни натрия, калия, хлора свидетельствуют о дегидратации, сердечной недостаточности, артериальной гипертензии и других расстройствах работы организма.
Для коррекции микроэлементного состава крови прменяются блокаторы альдостероновых рецепторов.
- Подержка синусового ритма сердца с помощью антиаритмических препаратов;
- Снижение артериального давления до безопасных цифр комбинацией медикаментов – бета-блокаторы, ингибиторы АПФ, антагонисты кальциевых каналов;
- Предотвращение образования кровяных сгустков с помощью двух медикаментов – антикоагулянтов, влияющей на систему белковых соединений плазмы, которые запускают тромбобразование и антиагрегантов, препятствующих «склеиванию» тромбоцитов;
- Выведение избыточного Натрия диуретическими препаратами, которые, таким образом понижают давление и убирают отеки;
- Урежение ЧСС и повышение эффективности сердечного выброса гликозидами, такими как дигоксин. Это растительный экстракт, который может оказаться токсичным при неправильном применении;
Необходимо начать позитивные изменения своей жизни, чтобы создать благоприятный фон для медикаментозного и хирургического лечения:
- Контроль симптоматики. Очень полезным и удобным как для пациента, так и для врача, является ведение дневника, в который ежедневно будет вноситься информация относительно жалоб, давления, пульса, количества выпитой и выведенной жидкости атак же принятых лекарств.
- Регулярные осмотры;
- Физическая активность, соразмерно функциональным возможностям организма. Даже обычная прогулка с собакой или пропуск пары остановок транспорта, чтобы дойти домой пешком, будет полезным;
- Прекращение курения. Применение никотиновых пластырей, жвачек, а также консультация психолога може сдлать период отмены более легким;
- Отказ от алкоголя;
- Отказ от употребления наркотических веществ. В этом помогут реабилитационные центры, которые предоставляют консультации нарколога, психотерапевта, а также обеспечивают заместительную терапию;
- Коррекция пищевых привычек с сокращением до минимума содержания соли и животных жиров в рационе;
Хирургические методы лечения
-
 Ресинхронизирующая терапия – специальный имплант по типу кардиостимулятора координирует сокращения камер сердца при аритмиях, которые часто возникают при КМП.
Ресинхронизирующая терапия – специальный имплант по типу кардиостимулятора координирует сокращения камер сердца при аритмиях, которые часто возникают при КМП. - Установка кардиовертера-дефибриллятора – аппарата меньше спичечного коробка по размеру, который контролирует ритм сердца и при необходимости генерирует импульс, что его восстанавливает.
- Трансплантация сердца – это последний шанс для пациентов с кардиомиопатией и сердечной недостаточностью в финальной стадии. Это означает, что проводимое консервативное лечение больше не прогнозирует эффективности. Технически сложная операция, требующая пожизненного сопровождения препаратами, подавляющими иммунный ответ на чужеродные ткани.
Выводы
Прогноз на здоровье и трудоспособность при дисметаболической кардиомиопатии на ранних стадиях благоприятный, однако находится в нестойком равновесии, а значит, требует усилий для его поддержания. Регулярный медицинский контроль, выполнение назначений и поддержание здорового стиля жизни позволит пациенту прожить долгие годы без отягощения состояния.
Источник
