Нефрит с изолированным мочевым синдромом

Гломерулонефрит это поражение клубочков в почках, отвечающих за трансформацию плазмы крови в мочу первичного типа. Наиболее распространены острый и хронический виды, протекающие в разных вариантах.
Загрузка …
Причины заболевания и его тяжесть различаются, в одних случаях изменения видны только в поле зрения микроскопа обычного типа, в других случаях необходим электронный, с большим увеличением. Но независимо от морфологии, врач ставят подозрение на гломерулонефрит в случаях повышенного давления, белка и эритроцитов в анализах мочи, а также общей отечности.
Виды гломерулонефрита
В зависимости от степени преобладания тех или иных симптомов и их выраженности, среди разновидностей гломерулонефрита есть несколько клинических вариантов.
Хронический гломерулонефрит с изолированным мочевым синдромом
Хронический гломерулонефрит с изолированным мочевым синдромом встречается чаще прочих вариантов, и, как правило, обнаруживается совершенно случайно. У больного нет жалоб на состояние, нет отёков и повышенного давления, цвет мочи неизмененный и в нормальных пределах. И только при плановой диспансеризации на анализах мочи случайно обнаруживается белок и эритроциты вплоть до 2г в сутки.

Протекание гломерулонефрита такого рода (ХГН) доброкачественное и не требует применения агрессивных схем лечения. Поскольку пациенты не могут обнаружить симптомы, часто начало заболевания пропускают и обращаются к врачу только на стадии развития почечной недостаточности.
Специалисты отмечают, что в некоторых случаях у пациентов отмечается повышенная утомляемость, слабость и утренняя пастозность лица. При обследовании отсутствуют признаки гипертрофии левого желудочка, глазное дно изменениям не подвержено.
Обострение этой формы заболевания происходит при инфицировании, переохлаждении или беременности. Обострение сопровождается возрастанием гематурии и протеинурии в два раза и выше. При этом повреждается клубочковая структура в почках и развивается иммунокомплексная патология. На этой стадии возможно появление отёков и высоких отметок артериального давления.
Рецидивы встречаются довольно редко, но приводят к преобразованию этого вида в гипертонический или нефротический. Гломерулонефрит такого вида длится до 25 лет. Выживаемость пациентов составляет 90%. Дифференциация заболевания происходит с хроническим пиелонефритом, на анализах мочи по методу Нечипоренко заметны лейкоциты в активной форме, неизмененные эритроциты, внеклубочковая микрогематурия.
Нефротический вид
Гломерулонефрит невротического вида бывает в 22% всех случаев заболевания, и пропустить его начало очень сложно. Нефротический синдром характеризуется следующими факторами:
- выделение белка в объеме 3 грамм в сутки вместе с мочой, при этом ставится диагноз протеинурии;
- сильная отечность всего лица и ног, а также внутренних полостей, при этом в легких возникают плевриты, в полости брюшины – асциты, а в сердечной сумке – гидроперикардит;
- белок в плазме крови резко снижается, ставится диагноз гипопротеинемии;
- вместе с мочой теряются альбумины, более лёгкие части белковых клеток, диагноз звучит как гипоальбуминемия;
- обнаружение гиперлипидемии, когда холестерин доходит до отметки 12 г на литр и выше. Липопротеиды с низкой плотностью повышаются и вместе с триглицеридами.
Этот вариант гломерулонефрита требует серьезного и длительного лечения, поскольку помимо перечисленных симптомов, у пациента возникают следующие состояния:
- снижается иммунная система и сопротивляемость проникающим инфекциям, поскольку вместе с мочой выводится медь и цинк;
- повышается риск тромбозов, остеопороза, поскольку вместе с белком организм теряет витамин D;
- проявляются симптомы начального гипотериоза, из-за потери тиреотропных гормонов;
- из-за возникшей гиперлипидемии осложняется атеросклероз и возрастает риск инсульта или инфаркта;
- самая опасное из всех осложнений при нефротическом синдроме – гиповолемический шок и отёк мозга.
Гипертонический вид
Самый яркий симптом этого заболевания заключается в повышенном артериальном давлении. На анализах мочи отмечается небольшая по показателям протеинурия и рост эритроцитов. При выявлении болезни нужно начинать лечение как можно скорее, применяя гипотензивные препараты в правильной дозировке.
Систематический прием и соблюдение рекомендаций может нормализовать артериальное давление и стабилизировать состояние на долгий срок. Если проигнорировать симптомы и не начать лечение, почечная недостаточность проходит в ускоренном темпе развития.

Смешанный вид
Гломерулонефрит смешанного варианта заключается в дополнении нефротического синдрома высоким давлением. Таким образом, к симптомам нефротического вида добавляются все опасности для организма при высоком давлении. Дисфункция почек достигается очень быстро, к тому же пациент подвержен различным сосудистым заболеваниям.
Гематурический вид
Чаще всего эта разновидность проявляется у мужчин. Характеризуется отсутствием повышенного давления и отечности, на анализах мочи явных отклонений нет, кроме эритроцитурии и небольшой протеинурии, до 1 грамма в сутки. Многие провоцирующие факторы вызывают макрогематурию, когда моча окрашивается в красный цвет, и не обнаруживается более 100 тел эритроцитов на поле зрения микроскопа.
В отличие от патологии урологического плана и мочекаменной болезни, при гематурическом виде заболевания нет болевых синдромов в пояснице или в области живота. Как ни странно, чем ярче симптоматика заболевания такого типа, тем лучше прогноз на выздоровление, сохранение функции почек.
Острый вид
Острая форма патологии не самый частый вариант, но и не самый хороший. Часто начинается нефротическим синдромом, но после переходит в хронический. Возможен ациклический вариант, когда изменение заметно лишь на анализах мочи и слегка повышенном давлении. В таком случае перехода в хроническую стадию не будет.
Классическое протекание острого гломерулонефрита – циклическое. Через неделю или 2 после проникновения инфекции появляются симптомы нефротического синдрома в виде гематурии, отёков и высокого давления. Возможно появление болевого синдрома в пояснице или животе, но через 2 или 3 дня наступает улучшение.
Быстропрогрессирующий вид
Подострый гломерулонефрит в начальной стадии симптомами напоминает острый. Возникает нефротический синдром, но выздоровления с течением времени не обнаруживается. Усиливаются отёки, появляется диурез и нарастает давление. Буквально через месяц развивается почечная недостаточность.
Диагностика и выбор специалиста для лечения
Лечением гломерулонефрита занимаются неврологи, но диагностика производится терапевтами и педиатрами. При необходимости прибегают к помощи кардиолога, особенно в случаях высокого давления.
Диагностика гломерулонефрита очень разноплановая и состоит из разных компонентов. Обследование пациентов с подозрением на эту болезнь предполагает исследование почек, скорость развития заболевания и множество других факторов.
Традиционными считаются следующие способы обследования:
- общий анализ мочи, где наиболее информативными показателями будут эритроциты, белки и лейкоциты;
- общий анализ крови для выявления СОЭ, биохимия;
- исследование в лаборатории мочи по показателю удельного веса;
- выявление общего уровня белка в крови;
- проведение электрокардиограммы пациенту;
- УЗГД, представляющее собой допплерографию сосудов в почках;
- ультразвуковое исследование почек;
- в некоторых случаях нужна биопсия почек;
- обследование микропрепарата в почках.
Лечение
Гломерулонефрит в хронической форме требует строго соблюдения рекомендаций доктора, что может приостановить распространение болезней и ее обострение.
- Пациент должен придерживаться почечной диеты, ограничивающей острые блюда, соль и алкоголь. Суточная норма белка должна быть увеличена, поскольку большая часть белков выводится вместе с мочой при протеинурии;
- Необходимо исключить повышенную влажность, переутомление и нахождение долгое время в холодном месте;
- Важно избегать заражения вирусными инфекциями, не делать вакцины и не контактировать с аллергенами.
Типовая медикаментозная схема лечения гломерулонефрита заключается в применении и иммуномодулирующих и иммуносупрессивных препаратов, противовоспалительных средств негормонального типа, антикоагулянтов при выявленной гематурии, цитостатиков и глюкокортикостероидов.
Также применяют лекарственные средства для снятия отеков, это диуретическая группа, и снижения давления, гипотензивные препараты. Специалисты рекомендуют во время обострения ложиться в стационар, а при наступлении ремиссии поддерживать терапию в амбулаторных условиях и желательно отправиться на санаторно-курортное лечение.
Прогноз
При заболевании гломерулонефритом прогноз зависит от формы болезни и степени распространения в организме:
| № | Полезная информация |
|---|---|
| 1 | латентный гломерулонефрит с изолированным мочевым синдромом долгие годы не проявляет себя и прогрессирует достаточно медленно. У 20% больных гематурическая форму можно вылечить сочетанием стероидных препаратами и медикаментов – коагуляторов |
| 2 | воспаления без осложнений, которые выявляются у ребенка школьного возраста, при проведении гормональной терапии щадящего свойства в сочетании с цитостатиками, позволяют добиться успеха в 80% случаев |
| 3 | гипертензивные гломерулонефриты лечатся препаратами различных дозировок, снижающими артериальное давление. Если будет назначена неправильно терапия, может возникнуть сердечная недостаточность, атеросклеротические бляшки и возрастет риск инсульта |
| 4 | при отечной разновидности заболевания прогноз чаще всего неблагоприятный. Нефротические виды являются свидетельством дисфункции почек и отсутствия фильтрации. Развитие почечной недостаточности наступает достаточно быстро |
| 5 | смешанная форма гломерулонефрита отмечается самыми негативными прогнозами |

Профилактика
Необходимо проходить профилактические мероприятия, которые помогут не допустит возникновения гломерулонефрита, в частности:
- стараться избегать переохлаждения. Если у человека замерзают ноги или всё тело, это напрямую оказывает влияние на почки, которые могут воспалиться. На этом фоне возможно развитие гломерулонефрита, хронических невритов и пиелонефрита;
- нельзя раздражать почки вредной пищей и алкоголем в избытке, это касается и газированных напитков, поскольку они провоцируют возникновение патологии;
- при гломерулонефрите хронической формы важно регулярно обследоваться у врача и получать рекомендации по излечению;
- стараться вести здоровый образ жизни, спать достаточное количество часов, а при бодрствовании уделять некоторое время спорту. Это способствует укреплению иммунитета и защите от многих видов болезней.
YouTube responded with an error: The request cannot be completed because you have exceeded your <a href=”/youtube/v3/getting-started#quota”>quota</a>.
Загрузка…
Источник
Мочевой синдром включает в широком понимании все количественные и качественные изменения мочи, а в более узком – изменения осадка мочи: протеинурия, гематурия, лейкоцитурия. Чаще наблюдаются те или иные комбинации этих компонентов мочи (протеинурии с лейкоцитурией, протеинурии с гематурией и др.), реже имеет место «изолированная» протеинурия или гематурия, когда остальных признаков или нет, или они выражены незначительно.
Мочевой синдром считается одним из наиболее важных признаков возможных нарушений в мочевыделительной системе, в сущности которого лежит лабораторно доказанное (статически достоверное) и явное отклонение от нормы состава мочи.
Трудности в дифференциальной диагностике мочевого синдрома возникают главным образом тогда, когда он является единственным проявлением патологического процесса. Если данный синдром становится единственным проявлением заболевания почек, то в таких случаях ставится диагноз – изолированный мочевой синдром. Изолированный мочевой синдром может возникать при первичном и вторичном гломерулонефрите, а также при других заболеваниях почек.
Гематурия
Изолированная клубочковая гематурия может быть при первичных и вторичных гломерулонефритах, поражениях почечных сосудов, тубулоинтерстициальной болезни и некрозе почечных сосочков. Существует канальцевая и внепочечная гематурия, которая развивается при злокачественных опухолях почек и мочевых путей, кистах почек, аденоме предстательной железы, мочекаменной болезни. Гематурия встречается при IgA-нефропатии, болезни тонких мембран и реже – при синдроме Альпорта.
IgA-нефропатия
IgA-нефропатия может развиваться при циррозах печени, болезни Крона, аденокарциноме желудка и толстой кишки, облитерирующем бронхите, герпетиформном дерматите, грибковом микозе, анкилозирующем спондилите и синдроме Шёгрена, при которых воспаление в клубочках отсутствует. Патогномоничный признак – отложения IgA в мезангии, которые могут сочетаться с отложениями С3.
Клинические проявления IgA-нефропатии минимальны. Макрогематурия, возникающая через 24–48 часов после ангины, желудочно-кишечной инфекции и тяжелой физической нагрузки – основное проявления нефропатии. У некоторых больных при профилактическом осмотре выявляют микрогематурию. Артериальная гипертония встречается у 20–30% больных и нефротический синдром – у 10%.
IgA-нефропатия течет годами. Терминальная почечная недостаточность развивается в течение 20 лет у 30–50% больных. Прогноз хуже у пожилых мужчин, при высокой протеинурии, почечной недостаточности в начале заболевания, гломерулосклерозе и гиалинозе артериол. Микроскопическое исследование позволяет выявить в почке отложения IgA и С3, расширение мезангия вследствие накопления матрикса и увеличения числа клеток клубочка, в тяжелых случаях – полулуния, воспалительную инфильтрацию интерстиция и очаги гломерулосклероза.
Лечения нет. В тяжелых случаях (быстро прогрессирующее течение, нефротический и нефритический синдром) рекомендуют высокие дозы иммуносупрессоров с обязательным учетом основного заболевания, приведшего к развитию IgA-нефропатии.
Болезнь тонких мембран
Болезнь тонких мембран – аутосомно-доминантное наследственное заболевание – начинается обычно в детстве и проявляется постоянной или перемежающейся гематурией после острых респираторных инфекций. Морфологический признак – тонкая базальная мембрана (менее 275 нм у детей и менее 300 нм у взрослых) – выявляется при электронной микроскопии. Прогноз хороший.
Синдром Альпорта
Синдром Альпорта – наследственная нефропатия. Тип наследования доминантный, сцепленный с Х-хромосомой. Развивается чаще у мужчин и характеризуется гематурией, протеинурией и прогрессирующей почечной недостаточностью. Кроме поражения почек у 60% больных выявляют нейросенсорную глухоту и у 15–30% – поражения глаз – двусторонний передний лентиконус. У женщин-гетерозигот заболевание протекает в легкой форме без почечной недостаточности. При микроскопии обнаруживают пролиферацию мезангия, фокально-сегментарный нефросклероз, атрофию канальцев и пенистые клетки. При электронной микроскопии выявляется деформированная и утолщенная базальная мембрана. Прогрессирование синдрома у мужчин приводит к развитию хронической почечной недостаточности, при которой показаны диализ и трансплантация почки.
Изолированная протеинурия
Изолированную протеинурию без каких-либо почечных заболеваний обнаруживают у 1–10% населения. Она может быть доброкачественной или постоянной.
Доброкачественная изолированная протеинурия
Доброкачественная изолированная протеинурия может иметь следующие варианты:
- Преходящая идиопатическая протеинурия – выявляется у молодых людей при однократном исследовании мочи при профилактических осмотрах (в повторном анализе мочи белок, как правило, уже отсутствует).
- Функциональная протеинурия – возникает при лихорадке, переохлаждении, эмоциональном перенапряжении, сердечной недостаточности (предположительно, из-за повышения внутриклубочкового давления и проницаемости клубочкового фильтра).
- Ортостатическая протеинурия – обусловлена длительным положением стоя (обычно не превышает 2 г/сут.).
При всех вариантах доброкачественной изолированной протеинурии биопсия либо не выявляет никаких изменений, либо выявляет незначительные изменения мезангия и подоцитов. Прогноз благоприятный.
Постоянная изолированная протеинурия
Постоянная изолированная протеинурия характеризуется постоянным присутствием белка в моче независимо от внешних условий и состояния исследуемого. При биопсии выявляют морфологическую картину какого-либо гломерулонефрита. Чаще всего обнаруживают мезангиопролиферативный гломерулонефрит и фокально-сегментарный гломерулосклероз. Прогноз при этом синдроме менее благоприятный, чем при доброкачественной изолированной протеинурии. Хроническая почечная недостаточность в течение 20 лет развивается у 20–30% больных, но она обычно не достигает терминальной стадии.
Источник
Интерстициальный нефрит — это острое или хроническое негнойное воспаление стромы и канальцев почек, обусловленное гиперергической иммунной реакцией. Проявляется болями в пояснице, нарушением диуреза (олигоанурией, полиурией), интоксикационным синдромом. Диагностируется с помощью общего и биохимического анализов мочи, крови, УЗИ почек, определения β2-микроглобулина, гистологического исследования биоптата. Схема лечения сочетает детоксикацию при отравлениях, этиопатогенетическую терапию основного заболевания с назначением иммуносупрессоров, антигистаминных средств, антикоагулянтов, антиагрегантов. В тяжелых случаях требуется проведение ЗПТ, трансплантация почки.
Общие сведения
Особенностью интерстициального нефрита является вовлечение в патологический процесс межуточной ткани, тубулярных структур, кровеносных и лимфатических сосудов без распространения на чашечно-лоханочную систему и грубой гнойной деструкции органа. Поскольку ведущую роль в патогенезе расстройства играет тубулярная дисфункция, в настоящее время заболевание принято называть тубулоинтерстициальным нефритом (ТИН).
По данным масштабных популяционных исследований, острые варианты интерстициального воспаления составляют до 15-25% всех случаев острого повреждения почек. Распространенность хронических форм заболевания по результатам пункционной нефробиопсии колеблется от 1,8 до 12%. Патология может развиться в любом возрасте, однако чаще наблюдется у 20-50-летних пациентов.
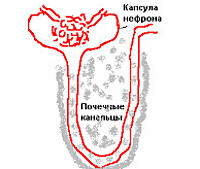
Интерстициальный нефрит
Причины
Поражение ренального канальцевого аппарата и межуточной ткани имеет полиэтиологическую основу, при этом роль отдельных повреждающих факторов отличается в зависимости от характера течения процесса. Основными причинами острого негнойного интерстициального воспаления почек, по наблюдениям специалистов в сфере урологии и нефрологии, являются:
- Прием нефротоксичных препаратов. Более 75% случаев острого тубулоинтерстициального нефрита развивается у чувствительных пациентов после приема антибиотиков, сульфаниламидов, НПВС, реже — тиазидных диуретиков, противовирусных средств, анальгетиков, барбитуратов, иммунодепрессантов.
- Аналогичный эффект могут вызывать вакцины и сыворотки.
- Системные процессы. У 10-15% больных патологические изменения в интерстициальной ткани и канальцах ассоциированы с аутоиммунными болезнями (синдромом Шегрена, СКВ), саркоидозом, лимфопролиферативными заболеваниями. В эту группу причин также входят случаи метаболических нарушений (гиперурикемии, оксалатемии) и острых токсических нефропатий.
- Инфекционные агенты. Хотя воспаление носит негнойный характер, у 5-10% пациентов оно возникает на фоне или после перенесенного инфекционного процесса. Интерстициальные формы нефрита могут осложнить течение бруцеллеза, иерсиниоза, цитомегаловирусной инфекции, лептоспироза, риккетсиоза, шистоматоза, токсоплазмоза, других инфекций, сепсиса.
- Неустановленные факторы. До 10% случаев внезапно развившегося нефрита с поражением интерстиция, канальцев имеют неуточненную этиологию и считаются идиопатическими. У части пациентов острая почечная патология сочетается с клиникой воспаления сосудистой оболочки глаз (синдром тубулоинтерстициального нефрита с увеитом).
Как и острые формы заболевания, хронический тубулоинтерстициальный нефрит может сформироваться на фоне длительного приема нефротоксичных лекарственных средств (в первую очередь НПВС, цитостатиков, солей лития), отравления ядами (солями кадмия, свинца). Патология часто возникает у пациентов с метаболическими расстройствами (подагрой, цистинозом, повышенными уровнями оксалатов, кальция в крови), аллергическими и аутоиммунными болезнями.
Хронический ТИН осложняет течение туберкулеза, заболеваний крови (серповидно-клеточной анемии, синдрома отложения легких цепей). У больных с аутосомно-доминантной тубулоинтерстициальной болезнью негнойный нефрит имеет наследственную основу. При длительной постренальной обструкции мочевыводящих путей (везикоуретеральном рефлюксе, аденоме предстательной железы, мочеточниково-влагалищных свищах и т. п.), атеросклерозе ренальной артерии, гломерулопатиях хроническое интерстициальное воспаление является вторичным.
Патогенез
Механизм развития интерстициального нефрита зависит от характера, интенсивности действия повреждающего фактора. Зачастую воспаление имеет аутоиммунную основу и провоцируется осаждением циркулирующих в крови иммунных комплексов (при лимфопролиферативных процессах, системной красной волчанке, приеме нестероидных противовоспалительных средств) или антител к базальной мембране канальцев (при интоксикации антибиотиками, отторжении трансплантата).
При хронизации процесса важную роль играет патологическая активация макрофагов и T-лимфоцитов, вызывающих протеолиз тубулярных базальных мембран и усиливающих перекисное окисление с образованием свободных радикалов. Иногда канальцевый эпителий повреждается в результате селективной кумуляции и прямого разрушающего действия нефротоксичного вещества, реабсорбируемого из первичной мочи.
Локальное выделение медиаторов воспаления в ответ на действие повреждающего фактора вызывает отек интерстиция и спазм сосудов, который усугубляется их механическим сдавлением. Возникающая ишемия почечной ткани потенцирует дистрофические изменения в клетках, снижает их функциональность, в части случаев провоцирует развитие папиллярного некроза и массивную гематурию.
Из-за повышения давления в канальцах и снижения эффективного плазмотока вторично нарушается фильтрующая способность гломерулярного аппарата, что приводит к почечной недостаточности и увеличению уровня сывороточного креатинина. На фоне отека межуточной ткани и повреждения канальцевого эпителия снижается реабсорбция воды, усиливается мочевыделение.
При остром течении нефрита постепенное уменьшение отека интерстициального вещества сопровождается восстановлением ренального плазмотока, нормализацией скорости клубочковой фильтрации и эффективности канальцевой реабсорбции. Длительное присутствие повреждающих агентов в сочетании со стойкой ишемией стромы на фоне нарушений кровотока влечет за собой необратимые изменения эпителия и замещение функциональной ткани соединительнотканными волокнами.
Склеротические процессы усиливаются за счет стимуляции пролиферации фибробластов и коллагеногенеза активированными лимфоцитами. Существенную роль в возникновении гиперергической воспалительной реакции играет наследственная предрасположенность.
Классификация
При систематизации клинических форм интерстициального нефрита принимают в расчет такие факторы, как наличие предшествующей патологии, остроту возникновения симптоматики, развернутость клинической картины. Если острое межуточное воспаление развивается у ранее здоровых пациентов с интактными почками, процесс считается первичным. При вторичном тубулоинтерстициальном нефрите почечная патология осложняет течение подагры, сахарного диабета, лейкемии и других хронических болезней. Для прогнозирования исхода заболевания и выбора оптимальной терапевтической тактики важно учитывать характер течения воспалительного процесса. Урологи и нефрологи различают две формы интерстициального воспаления:
- Острый нефрит. Возникает внезапно. Сопровождается значительными морфологическими изменениями стромы, канальцев, зачастую – обратимыми. Гломерулы обычно не повреждаются. Протекает бурно с выраженной клинической симптоматикой тубулярного поражения и вторичного нарушения клубочковой фильтрации. Часто наблюдается быстрое двухстороннее снижение или полное прекращение функции почек. Острые формы межуточного нефрита служат причиной 10-25% острой почечной недостаточности. Несмотря на серьезный прогноз, своевременное назначение адекватной терапии позволяет восстановить функциональные возможности органа.
- Хронический нефрит. Морфологические изменения развиваются постепенно, преобладают процессы фиброзирования интерстициальной ткани, атрофии канальцевого аппарата с его замещением соединительной тканью и исходом в нефросклероз. Возможна вторичная гломерулопатия. Симптоматика нарастает медленно, при выраженных склеротических процессах является необратимой. У 20-40% пациентов с хронической почечной недостаточностью нарушение фильтрующей функции почек вызвано именно тубулоинтерстициальным нефритом. Прогноз заболевания серьезный, при возникновении ХПН необходимо проведение ЗПТ и пересадка почки.
При остром воспалении оправдано выделение нескольких вариантов заболевания с разной выраженностью симптомов. Для развернутой формы нефрита характерна классическая клиническая картина. Отличительной особенностью тяжелого воспаления является ОПН с анурией, требующая срочного проведения заместительной почечной терапии. При благоприятно протекающем абортивном воспалении отсутствует олигоанурия, преобладает полиурия, концентрационная функция восстанавливается за 1,5-2 месяца. При развитии интерстициального очагового нефрита симптоматика стертая, превалирует нарушение реабсорбции мочи.
Симптомы интерстициального нефрита
Признаки заболевания неспецифичны, сходны с проявлениями других видов нефрологической патологии. Клиника зависит от особенностей развития воспалительного процесса. При остром нефрите и обострении хронического воспаления наблюдаются нарушения общего состояния — головная боль, ознобы, лихорадка до 39-40° С, нарастающая слабость, утомляемость. Возможно повышение артериального давления. В моче появляется кровь.
Пациент жалуется на сильные боли в пояснице, количество мочи резко уменьшается вплоть до анурии, которая впоследствии сменяется полиурией. При прогредиентном заболевании больного беспокоят тупые боли в области поясницы, незначительное снижение объема суточной мочи, папулезная сыпь. Иногда наблюдается субфебрилитет. О возможном снижении фильтрационной способности органа при хроническом варианте нефрита свидетельствует появление симптомов уремической интоксикации — тошноты, рвоты, кожного зуда, сонливости.
Осложнения
При отсутствии адекватной терапии острый интерстициальный нефрит зачастую переходит в хроническую форму. Изменения в почечном интерстиции со временем приводят к снижению количества функционирующих нефронов. Следствием этого является развитие хронической почечной недостаточности, инвалидизирующей пациента и требующей проведения заместительной терапии. Воспалительный процесс может вызвать активацию ренин-ангиотензин-альдостероновой системы, стимулировать повышенный синтез вазоконстрикторных веществ, что проявляется стойкой артериальной гипертензией, рефрактерной к медикаментозной терапии. Нарушение синтеза эритропоэтинов при хронических нефритах интерстициального типа становится причиной тяжелых анемий.
Диагностика
В связи с неспецифичностью клинической симптоматики при постановке диагноза интерстициального нефрита важно исключить другие причины острой или хронической нефропатии. Как правило, окончательная диагностика заболевания проводится на основании результатов гистологического исследования с учетом вероятных повреждающих факторов. Рекомендованными методами лабораторно-инструментального обследования являются:
- Общий анализ мочи. Характерна протеинурия — от небольшой и умеренной (суточное выделение с мочой 0,5-2 г белка) до нефротической (более 3,5 г белка /сут). У большинства больных определяется эритроцитурия, лейкоцитурия с наличием эозинофилов и лимфоцитов в моче. Возможна цилиндрурия. В анализе отсутствуют бактерии. Плотность мочи зависит от формы и стадии нефрита.
- УЗИ почек. Для острого интерстициального процесса типичны нормальные или несколько увеличенные размеры почек, повышение кортикальной эхогенности. При хроническом нефрите органы уменьшены, эхогенность усилена, у некоторых пациентов отмечается деформация контура. Исследование дополняют УЗДГ почек, выявляющим нарушение ренальной гемодинамики.
- Биохимический анализ крови. Результаты показательны при возникновении почечной недостаточности. Характерными признаками нарушения гломерулярной фильтрации служат повышение сывороточных уровней креатинина, мочевой кислоты, азота. Соответствующие изменения выявляются при проведении нефрологического комплекса и подтверждаются пробой Реберга.
- Бета-2-микроглобулин. Специфическим маркером нарушения реабсорбции в тубулярном аппарате является повышение экскреции β2-микроглобулина с мочой и снижение его уровня в крови. При межуточном нефрите сывороточная концентрация белка, определенная иммунохемилюминесцентным методом, не превышает 670 нг/мл, а его содержание в моче составляет более 300 мг/л.
- Пункционная биопсия почек. При остром процессе исследование биоптата позволяет обнаружить отек интерстиция, его инфильтрацию эозинофилами, плазмоцитами, мононуклеарные инфильтраты в перитубулярном пространстве, вакуолизацию канальцевого эпителия. О хроническом нефрите свидетельствует лимфоцитарная инфильтрация, атрофия канальцев и склероз стромы.
При хроническом интерстициальном воспалении наблюдается значительное снижение уровня эритроцитов и гемоглобина в общем анализе крови, при остром варианте нефрита возможна эозинофилия. Соответственно тяжести нарушений могут изменяться показатели электролитного баланса крови: увеличиваться или уменьшаться содержание калия, снижаться концентрации кальция, магния, натрия. При подозрении на возможную связь нефрита с системными заболеваниями дополнительно назначают анализы на выявление волчаночного антикоагулянта, антител к ds-ДНК, рибосомам, гистонам и другим нуклеарным компонентам. Часто определяется повышение уровней иммуноглобулинов — IgG, IgM, IgE.
Дифференциальная диагностика проводится между различными патологическими состояниями, которые осложняются интерстициальным воспалением. Заболевание также дифференцируют с острым, хроническим и быстропрогрессирующим гломерулонефритом, пиелонефритом, мочекаменной болезнью, опухолями почек. Кроме уролога и нефролога больным с подозрением на интерстициальный иммуновоспалительный процесс могут быть показаны консультации ревматолога, аллерголога-иммунолога, токсиколога, инфекциониста, фтизиатра, онколога, онкогематолога.
Лечение интерстициального нефрита
План ведения пациента определяется клинической формой и этиологическим фактором нефрологической патологии. Больных с симптоматикой острого межуточного нефрита экстренно госпитализируют в палату интенсивной терапии урологического или реанимационного отделения. При хроническом течении воспаления рекомендована плановая госпитализация в нефрологический стационар.
Основными терапевтическими задачами являются прекращение поступления и вывод из организма химического вещества, спровоцировавшего токсическое повреждение или гиперергическую иммуновоспалительную реакцию, десенсибилизация, детоксикация, стабилизация основного заболевания при вторичных формах нефрита, коррекция метаболических расстройств. С учетом стадии и течения болезни назначаются:
- Этиопатогенетическая терапия основного заболевания. Устранение причины, вызвавшей тубулоинтерстициальное воспаление, при отсутствии необратимых изменений канальцев и стромы позволяет быстрее нормализовать реабсорбционную и фильтрующую функции. При острых процессах, спровоцированных токсическими воздействиями, эффективны антидоты, энтеросорбенты, методы экстракорпоральной детоксикации. Грамотное лечение системных процессов направлено на предупреждение раннего развития ХПН.
- Иммуносупрессоры. При неэффективности детоксикационной терапии интерстициального медикаментозного нефрита, идиопатических формах заболевания, аутоиммунных болезнях часто применяют кортикостероиды в комбинации с антигистаминными средствами. Глюкокортикостероиды уменьшают отек межуточного вещества, ослабляют активность иммунного воспаления, противогистаминные препараты снижают выраженность гиперергического ответ. При дальнейшем нарастании симптоматики назначают цитостатики.
- Симптоматическое лечение. Поскольку острая почечная дисфункция зачастую сопровождается метаболическими расстройствами, пациентам с тубулоинтерстициальным нефритом показана интенсивная инфузионная терапия. Обычно под контролем диуреза вводят колло
