Нефротический синдром при тромбозе почечных вен
Тромбоз почечных вен – это окклюзия (сдавление) одной или нескольких вен, пронизывающих почку. Данная патология приводит к развитию острой, либо хронической почечной недостаточности. Тромбоз почечной вены не является самостоятельным заболеванием, а выступает в качестве осложнения множества состояний. Часть из них непосредственно нарушают кровоток в органе, а другие способствуют повышению свертываемости крови.
Тромбоз почечных вен – явление редкое, оно может развиваться как у взрослого человека, так и у младенца. Поражение может быть одно- и двустороннее.
Содержание:
- Причины тромбоза почечных вен
- Симптомы тромбоза почечных вен
- Диагностика тромбоза почечных вен
- Лечение тромбоза почечных вен
- Профилактика тромбоза почечных вен
Причины тромбоза почечных вен
Причины тромбоза почечных вен могут быть следующими:
Наличие опухоли в почке, которая оказывает давление на вену.
Нарушение свертываемости крови на фоне выраженной рвоты, диареи либо избыточного диуреза.
Сепсис новорожденных. Также в детском возрасте тромбоз почечной вены может случиться при условии, что мать страдает от сахарного диабета, либо у младенца произошла родовая травма органа.
Нефротический синдром, который сопровождается потерей организмом низкомолекулярных белков с уриной. Тромбоз почечных вен наблюдается, в среднем, у 35% больных с нефротическим синдромом, независимо от того, что именно стало его причиной. Часто тромбоз почечных вен развивается у больных с мембранной нефропатией (в 10-15% случаев). Это состояние способствует усугублению протеинурии, но сама закупорка почечной вены крайне редко приводит к развитию нефротического синдрома.
Аутоиммунные заболевания, например, активная системная красная волчанка.
Пролиферативный гломерулонефрит, серповидно-клеточная нефропатия, почечный васкулит.
Длительный прием кортикостероидных препаратов в больших дозах.
Первичные расстройства коагуляционных свойств крови, например, дефицит антитромбина 3, мутации протромбина 620210А и пр.
Развитие тромбоза возможно при отторжении организмом установленного аллотрансплантата.
Риск развития патологии повышается во время беременности.
К редким причинам тромбоза почечной вены относят прием оральных контрацептивов, травму почки, острый панкреатит и мигрирующий тромбофлебит.
Нельзя исключать «беспричинное» развитие тромбоза почки в послеродовом периоде у женщины. Также медицинской науке известен тромбоз вен в имплантированной почке.
Симптомы тромбоза почечных вен

Чаще всего начало тромбоза проходит незаметно для больного. Выраженные нарушения самочувствия возникают по мере того, как окклюзия усиливается.
Симптомы тромбоза почечных вен у взрослых:
Боли в животе, которые локализуются по бокам, боли в пояснице. Они могут быть настолько интенсивными, что достигают уровня почечной колики.
Иногда на первый план выходят не болевые ощущения, а нарастающий отек нижней конечностей и наружных половых органов.
Тошнота и рвота.
Выделение мочи с кровью.
Повышение белка в моче.
Резкое ограничение количества выделяемой мочи.
Повышение в крови уровня мочевины и креатинина до высоких значений.
Разрыв почки или инфаркт органа наблюдается в том случае, когда у больного развивается выраженный стаз мочи.
Повышение артериального давления, которое сопровождается болями в спине.
Повышение температуры тела, что обуславливается воспалительным процессом.
Если у молодых людей чаще всего наблюдается резкое развитие болезни с внезапным началом и плавным нарастанием симптомов острой почечной недостаточности, то у пожилых людей клиническая картина несколько отличается. У них тромбоз прогрессирует медленно, а его единственным признаком часто выступает повышение артериального давления. Как вариант у больных может случиться повторная тромбоэмболия легочных артерий. Известны случаи, когда тромбоз почечных вен протекал по типу синдрома Фанкони и по типу почечного проксимального ацидоза.
Симптомы тромбоза почечных вен у младенцев:
Сильные боли в животе.
Окрашивание мочи в красный цвет по причине присутствия в ней крови.
Наличие белка в моче.
В области поясницы может сформироваться опухолевидное образование.
У детей гораздо быстрее, по сравнению со взрослыми больными нарастают симптомы острой почечной недостаточности.
Диагностика тромбоза почечных вен
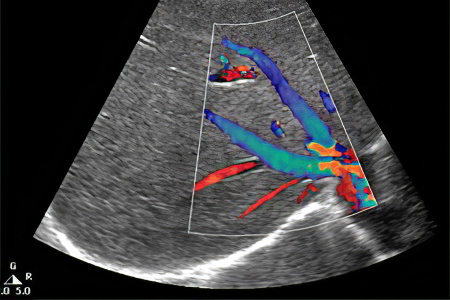
Диагностика тромбоза почечных вен сводится к тщательному сбору анамнеза. У пациента нужно обязательно уточнить, прослеживались ли у его близких родственников тромбозы, важное значение имеет то, курит больной или нет. Также играет роль тот факт, принимает ли женщина оральные контрацептивы.
На протяжении длительного времени для диагностики тромбоза почечных вен использовали ангиографию, но современные стандарты лечения диктуют иные правила. В частности, речь идет о применении мультиспиральной компьютерной томографии. Причем именно томографии лучше всего отдавать предпочтение при подозрении на тромбоз почечных вен, так как эта процедура не требует введения контрастного вещества. Дело в том, что все контрасты обладают большим или меньшим нефротоксическим эффектом, то есть негативным образом отражаются на состоянии почки. В то время, когда орган итак страдает от нарушений в функционировании, методы диагностики должны быть максимально щадящими.
Не стоит недооценивать такой диагностический метод, как УЗИ. Доплеровскую ультрасонографию возможно использовать для выявления тромбоза почечных вен, но стоит учесть, что высока вероятность получения ложноотрицательного результата.
Обязательно проведение лабораторных методов исследования, которые позволяют уточнить диагноз. Врач забирает у пациента кровь и мочу на анализ. Врач должен провести дифференциальную диагностику и разграничить тромбоз почечных вен с мочекаменной болезнью, что особенно актуально для молодых людей.
Лечение тромбоза почечных вен

Оперативные методы вмешательства при тромбозе вен редко используют в качестве основных способов лечения. Как правило, хорошего эффекта удается достичь при своевременном применении препаратов-антикоагулянтов. Для этого внутривенно вводят Гепарин натрия. На длительное время назначают прием Варфарина, но лишь при условии, что больному не предстоит оперативное вмешательство по поводу удаления тромба. Параллельно нужно корректировать метаболические нарушения в организме.
Прием антикоагулянтов позволяет свести к минимуму риск рецидива тромбоза почечных вен, дает возможность реканализировать просвет сосудов, улучает функционирование почек. Лечение может быть назначено на срок от полугода до года. При условии, что у больного имеются нарушения в свертывающей системе крови, то терапия антикоагулянтами будет назначена на всю жизнь.
Если встает такая необходимость, то напрямую в почечную вену вводят тромболитические препараты, призванные разрушить образовавшийся сгусток. Капельно вводят Стрептокиназу, начальная доза препарата составляет 250 000 ФЕ на протяжении получаса. Если спустя это время не наблюдается повышения температуры тела, то препарат вводят еще 6 раз, увеличивая дозу до 750 000 ФЕ.
После того, как будет проведено основное лечение, для нормализации состояния пациента могут быть назначены спазмолитики, обезболивающие препараты, средства для снижения артериального давления, препараты для улучшения кровоснабжения почек и для нормализации диуреза.
Тромбэктомия почечной вены проводится лишь в том случае, когда быстро нарастают симптомы острой почечной недостаточности, либо имеются противопоказания к введению тромболитиков. Иные показания к экстренному оперативному вмешательству: двусторонний тромбоз почечной вены, полный инфаркт почки, наличие опухоли, требующей удаления. Нефрэктомию, то есть полное удаление органа выполняют только тогда, когда случается полный инфаркт почки, либо того требует причина, приведшая к тромбозу вен.
Чтобы не допустить рецидива заболевания и предупредить тромбоэмболические осложнения, пациентам, перенесшим тромбоз почечной вены, показана постановка кава-фильтра. Его вводят в супраренальный отдел нижней полой вены.
Прогноз при тромбозе почечных вен чаще всего благоприятный. Вероятность гибели пациента остается крайне низкой, особенно в условиях оказания квалифицированной медицинской помощи. Летальный исход чаще всего случается по причине легочной эмболии, оторвавшимся тромбом, либо на фоне развития тяжелых осложнений в виде нефротического синдрома. Естественно, при составлении прогноза необходимо учитывать причину, которая привела к развитию тромбоза почечной вены. Так, наименее благоприятным он будет на фоне наличия у пациента злокачественной опухоли.
Профилактика тромбоза почечных вен
Профилактика тромбоза почечных вен сводится к регулярному наблюдению у врача по поводу основного заболевания. Особенно это актуально для людей, имеющих нефротический синдром, а также иные факторы риска по развитию патологии. Тем более, что одной из особенностей тромбоза при нефротическом синдроме является его бессимптомное течение, что не уменьшает опасности патологии.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
Осложнения нефротического синдрома
Стойкий нефротический синдром служит причиной многочисленных осложнений и даже гибели больных. Ранний летальный исход обусловлен в первую очередь инфекционными осложнениями, за ними следуют тромбоэмболические осложнения.
По-видимому, к патологическим последствиям может приводить и длительная гиперлипопротеидемия, но в точности эти последствия, в особенности у детей, пока не определены. С длительным рецидивирующим течением нефротического синдрома у детей связан ряд характерных осложнений.
К ним относятся, в частности, психотравмирующее воздействие, которое болезнь оказывает на ребенка и его родственников, а также побочные эффекты глюкокортикоидов и цитостатиков.
Инфекционные осложнения нефротического синдрома
Даже при всех достижениях современной медицины инфекционные осложнения по-прежнему часты и могут представлять опасность для жизни больного. Среди них флегмоны, синуситы, пневмония; 2—6% случаев приходится на первичный перитонит. Поэтому резкий подъем температуры у ребенка на фоне рецидива нефротического синдрома — повод для срочного обращения к врачу.
Если же лихорадка сопровождается болью в животе, необходимо в первую очередь исключить перитонит. В 50% случаев его возбудителем служит Streptococcus pneumoniae, иногда — другие инкапсулированные или грамотрицательные бактерии (особенно Escherichia coli). При подозрении на перитонит в ожидании результатов посева назначают антибиотики широкого спектра действия, активные в отношении и грамположительных, и грамотрицательных бактерий.
К сожалению, в 15—50% случаев посев перитонеальной жидкости оказывается отрицательным. Эффективность пенициллинов для профилактики пневмококкового перитонита не доказана. Во время ремиссии, спустя несколько месяцев после отмены глюкокортикоидов, ребенку нужно провести вакцинацию против пневмококковой инфекции, даже при том, что через год после вакцинации у половины больных титр антител оказывается недостаточна высоким.
К инфекционным осложнениям у больных с нефротическим синдромом предрасполагает целый ряд факторов. Среди них нарушение клеточного и гуморального иммунитета: снижение уровня IgG в сыворотке (причем этот факт нельзя объяснить одними лишь потерями IgG с мочой); замедленный синтез и ускоренное разрушение иммуноглобулинов.
Предрасположенность к инфекциям, вызванным инкапсулированными бактериями, возможно, обусловлена снижением сывороточных концентраций факторов В и I, участвующих в активации комплемента по альтернативному пути и необходимых для опсонизации микроорганизмов. Местные факторы — отеки, нарушение барьерной функции кожи, накопление перитонеальной жидкости, которая представляет собой прекрасную среду для роста микроорганизмов, — также способствуют инфекциям. Действие всех этих факторов усиливается на фоне иммуносупрессивной терапии.
Тромбоэмболические осложнения нефротического синдрома
Тромбозы — одно из самых тяжелых осложнений нефротического синдрома. Свертываемость крови повышена почти у всех больных с нефротическим синдромом, у 20% из них возникают тромбозы, которые зачастую протекают бессимптомно. Риск тромбоза зависит от причины нефротического синдрома: так, у взрослых с мембранозной нефропатией тромбозы относительно часты, тогда как у детей с болезнью минимальных изменений встречаются редко.
Какие именно нарушения свертывания крови повышают риск тромбоза, пока не ясно, а потому невозможно выявить группу риска, с тем чтобы проводить таким больным профилактику антикоагулянтными средствами. Изменения затрагивают почти все этапы свертывания крови, но, пожалуй, наиболее значимы повышение уровней факторов свертывания в сыворотке (вособенности факторов V и VIII и фибриногена), потеря с мочой противосвертывающих факторов (антитромбина III, протеина S), активация тромбоцитов и тромбоцитемия.
Определенный вклад вносят повышенная вязкость крови и гиперлипопротеидемия. Риск тромбоза значительно возрастает при гиповолемии и длительной неподвижности. Очень рискованно использование постоянных венозных катетеров, по возможности от них следует отказаться.
Клинические проявления разнообразны и зависят от места тромбоза. У детей случаются тромбозы как вен, так и артерий. Чаще всего возникают тромбозы почечной вены, сагиттального синуса, а также легочной и бедренной артерий. В большинстве случаев такие тромбозы никак не проявляются. При выраженной тромбоцитемии для профилактики тромбозов рекомендуют аспирин. Как долго продолжать прием аспирина после достижения ремиссии нефротического синдрома, не установлено.
У больных с нефротическим синдромом может снижаться уровень фактора XII. При этом удлиняется АЧТВ, однако повышенная кровоточивость не возникает. Поэтому такие процедуры, как биопсию почек, можно проводить без риска кровотечения.
Сердечно-сосудистые осложнения нефротического синдрома
Большое значение имеет вопрос о том, повышен ли у детей с рецидивирующим нефротическим синдромом риск раннего атеросклероза. Данных на эту тему пока недостаточно, однако атеросклеротические бляшки находили при аутопсии даже у 5-летних детей, страдавших нефротическим синдромом. У взрослых больных с нефротическим синдромом риск инфаркта миокарда в 5,5 раза выше, чем у больных без нефротического синдрома (учитывая все остальные факторы риска).
Риск инсульта и других сердечно-сосудистых осложнений могут повышать такие факторы, как артериальная гипертония и прием глюкокортикоидов, однако особое значение может иметь характерная для нефротического синдрома гиперлипопротеидемия с преобладанием атерогенных липопротеидов, повышением уровней холестерина и липопротеида(а). Пока неясно, следует ли бороться с гиперлипопротеидемией у детей с нефротическим синдромом. Возможно, в ближайшем будущем этот вопрос помогут решить данные специальных исследований.
– Также рекомендуем “Гемолитико-уремический синдром – эпидемиология, патогенез”
Оглавление темы “Гломерулопатии”:
- Фокально-сегментарный гломерулосклероз – эпидемиология, патогенез
- Клиника и диагностика фокально-сегментарного гломерулосклероза
- Лечение и прогноз фокально-сегментарного гломерулосклероза
- Мембранозная нефропатия – эпидемиология, патогенез
- Клиника и диагностика мембранозной нефропатии
- Лечение и прогноз мембранозной нефропатии
- Осложнения нефротического синдрома
- Гемолитико-уремический синдром – эпидемиология, патогенез
- Клиника и диагностика гемолитико-уремического синдрома
- Лечение и прогноз гемолитико-уремического синдрома
Источник
Причины заболевания
Тромбоз возникает при воспалении, атеросклерозе, травме. В 20-30 % случаев тромбоз бывает двусторонним.
Тромбоз почечной артерии связан с атеросклеротическим поражением, неспецифическим аортоартериитом, узелковым периартериитом, диссеминированной внутрисосудистой коагуляцией, дегидратацией (особенно у детей грудного возраста), ретроперитонеальным фиброзом.
Симптомы и протекание заболевания
Заболевание обычно проявляется выраженным болевым синдромом — внезапно появляются резкие и сильные боли в поясничной области, почке, спине, которые распространяются в живт и бок. Боли часто сопровождаются рвотой, задержкой стула, олигурией. Эти симптомы осложняют, особенно в остром периоде, дифференциальную диагностику с заболеваниями органов брюшной полости.
Трудности усугубляются тем, что при тромбозе почечных артерий могут наблюдаться лейкоцитоз с нефтрофильным сдвигом, повышение СОЭ, а в некоторых случаях повышение температуры. Внезапное повышение артериальной) давления является одним из характерных симптомов тромбоза почечной артерии и может сопровождаться острой сердечной недостаточностью.
В крови выявляются нарастание лейкоцитоза до 16-25, увеличение СОЭ, повышение уровня мочевины, остаточного азота, креатинина. В моче обнаруживаются белок, снижение ее плотности, гематурия.
Тромбоз почечной артерии ведет к ишемии почки, проявляющейся ренинзависимой артериальной гипертонией, отсутствием почечной функции; при быстро развивающейся окклюзии почечной артерии осложняется инфарктом почки.
Этиология и патогенез
Тромбоз почечных сосудов подразумевает образование кровяных бляшек и развитие воспалительного процесса. Провоцирующим фактором может стать измененный состав крови на протяжении длительного времени. Кровь становится вязкой, нарушается циркуляция крови, вскоре возникает застой и тромбообразование. Стенки сосудов почек страдают, в первую очередь, из-за напора крови они расширяются, становятся тонкими и хрупкими.
Почечная вена перекрывается частично либо полностью, орган «голодает», в таком режиме он не может исправно выполнять функцию фильтра. Различают быструю и постепенную форму перекрывания сосуда. Опасность в том, что часть кровяной бляшки может отделиться и попасть в легочную артерию. Помимо этого, существует ряд провоцирующих факторов:
- диабетическая нефропатия;
- в период вынашивания ребенка прием препаратов, содержащих эстроген;
- гиперкоагуляционные расстройства;
- почечный васкулит;
- СКВ;
- нефропатия при анемии;
- отторжение аллотранплатата.
Как протекает болезнь?
За тромбозом скрывается проявление воспалительного процесса, с поражением внутренних стенок вены, образованием тромба в виде кровяных тел, склеенных в сгусток. Произойти это может после длительного нарушения состава крови, с уклоном к вязкому и густому состоянию, с медленной циркуляцией внутри вен. Сосуды при этом становятся набухшими, истончаются, происходит деформация. При этом имеются особые симптомы, выявить и сопоставить которые нужно вместе с диагностикой.
Все это может происходить и внутри почечной вены. Она закупоривается частично или даже полностью, из-за чего нет кровотока, транзита в сосуде. При наличии данного явления во взрослом возрасте можно по анализам увидеть белок в моче, что характерно при невротическом синдроме. Однако для этого явления должны быть иные предвестники, обусловленные состоянием здоровья организма.
Развивается тромбоз почечной вены или артерии в силу осложнения по части сердечнососудистой системы. Это как раз способствует замедленному кровотоку наряду с тромбоэмболией, последующим инфарктом почки. Существует несколько путей решения проблемы, но чем раньше больной обратится за помощью, тем меньше последствий и риска для своего организма он получит.
Методы лечения
Лечение тромбоза почечной вены проводится в больничных условиях, при этом пациент обязательно должен соблюдать постельный режим. Врач назначает медикаментозные средства из группы антикоагулянтов. Они предназначены для того, чтобы разжижать кровь, предупреждать образование тромбов и избавлять от уже сформировавшихся кровяных сгустков. К ним относят Варфарин в таблетках и Гепарин в виде раствора для инъекций.
Лечение такими лекарственными средствами начинают сразу после выявления тромба в сосуде. Терапия может длиться 6-12 месяцев. Некоторые пациенты с нарушенной свертываемостью крови принимают такие препараты до конца жизни.
Если наблюдается выраженная гематурия (кровь в моче), антикоагулянты противопоказаны. Хорошую эффективность показывает тромболизис — процедура, во время которой в вену вводят специальные ферменты, растворяющие сгустки крови и восстанавливающие работу почки.
При тяжелой форме тромбоза кровеносных сосудов почки проводят оперативное лечение. Выделяют следующие виды хирургического вмешательства:
- Тромбэктомия. Применяют ее в том случае, если лечение антикоагулянтами не принесло эффекта. Показана такая операция при опасных нарушениях работы почек и двухстороннем хроническом тромбозе.
- Нефрэктомия. Проводится она редко — если развился инфаркт почки и при необратимых изменениях одного из органа.
- Удаление почки. Осуществляется в крайнем случае, когда вся почечная ткань поражена инфарктом и не подлежит другому лечению. Такое вмешательство противопоказано при двухстороннем тромбозе.
Если болезнь была диагностирована своевременно, при соблюдении правил лечения кровообращение восстанавливается, то работа почек через некоторое время нормализуется.
Характерная симптомы
Симптомом заболевания может быть резкий скачек давления до высоких отметок.
- острая боль в пояснице, которая отдает в паховую область и промежность;
- резкое повышение артериального давления, держится на уровне предынфарктного состояния;
- в анализе мочи наблюдаются увеличенные лейкоциты белок и примеси;
- рвота;
- нарушение регулярности стула.
Если родители обнаружили у детей следующие признаки, это повод немедленно обратиться за помощью:
- высокая температура тела;
- кровь в урине;
- учащенное тяжелое дыхание;
- отечность нижних конечностей;
- резкая опоясывающая боль в области локализации почек;
- тошнота;
- общая слабость;
- снижение количества позывов и объема урины.
Причины патологии
Причинами развития ТПВ чаще всего являются первичные заболевания и патологии. К их перечню относятся:
- гиперкоагуляция как последствие нефротического синдрома;
- липоидный нефроз;
- гломерулонефрит;
- варикоз в острой форме;
- почечный васкулит;
- эритремия;
- сердечная недостаточность;
- мигрирующий тромбофлебит;
- нефропатия;
- системная красная волчанка;
- нарушения белкового обмена в организме (амилоидоз);
- возникновение и развитие злокачественных новообразований и опухолей;
- сосудистые аномалии;
- заболевания и патологические процессы в органах забрюшинного пространства;
- аневризма аорты.
Также на развитие тромбообразования в области почек могут повлиять внешние факторы, в числе которых:
- период беременности у женщин;
- применение курса гормональных препаратов, включая пероральные средства контрацепции и эстрогены;
- сильное обезвоживание организма;
- употребление наркотических препаратов, в частности, кокаина.
СПРАВКА!
Наиболее часто ТПВ охватывает одну почку, которая уже подвержена распространению заболевания. Первичный же тромбоз наблюдается в большинстве случаев у детей.
Симптоматика и диагностика
Стоит учесть некоторые симптомы, которыми проявляется недуг:
- Процесс сопровождается острой болью не только в пояснице, но и в зоне паха, даже промежности.
- По артериальному давлению отмечается повышение наравне с инфарктом.
- По анализу крови наблюдают прибавку показателей лейкоцитов, креатинина, азота в остатке и мочевину.
- Моча сниженной плотности, гематурий, характерно присутствие белка.
В результате осложнений может произойти перекрещивание лоханочно-мочеточникового сегмента при встрече почечного сосуда с его закупориванием. Далее нарушается процесс оттока мочи, со стабильным расширением по лоханке, чашечкам, вероятным образованием камней. В зависимости от стадии боли могут сопровождаться рвотой, задержкой стула, олигурией. Острый период выбывает усиление боли.
Заболевание развивается внезапно. Жалобы могут быть различными. Но можно выделить основные характерные симптомы:
- резкий подъем артериального давления;
- болевой и мочевой синдромы.
Подъем давления стойкий, плохо снижается приемом специальных гипотензивных препаратов. Превалирует повышение нижнего диастолического давления. Сопровождается рвотой.
Такой симптом, как боль, появляется неожиданно, локализуется в области поясницы, может отдавать в область паха и промежности. Нередко находится в зоне живота, усиливается при пальпации и поколачивании по пояснице. Сопровождается рвотой, тошнотой, повышением температуры.
Моча может приобретать красный цвет, больной редко мочится, объем выделяемой жидкости уменьшается. В общем анализе мочи — большое содержание эритроцитов, белка. В биохимическом анализе крови повышается уровень мочевины, креатинина, что говорит о плохой работе почек. В общем анализе — повышается уровень лейкоцитов, растет СОЭ. Эти показатели свидетельствуют об остром воспалительном процессе, в данном случае протекающем в почках.
Таким образом, при появлении внезапной боли в пояснице и голове, рвоты, высоких цифр артериального давления необходимо незамедлительно вызвать скорую помощь. Промедление может стоить жизни. Тем более что данные симптомы могут встречаться и при других заболеваниях почек и органов брюшной полости.
Для определения окончательного вердикта используется ультразвуковая допплерография и рентгеноконтрастная почечная ангиография. При проведении последней в сосудистое русло вводится контрастное вещество. На стороне тромбоза наблюдается его обрыв, и мелкие ветви сосудов не просматриваются.
Помочь в постановке диагноза может и компьютерная томография. При этом виде исследования в лишенной кровоснабжения почке виден очаг со сниженной плотностью, имеющий клиновидную форму, а сам просвет артерии закрыт.
Цены
| Заболевание | Ориентировочная цена, $ |
| Цены на обследование и лечение при раке яичка | 3 730 — 39 940 |
| Цены на вапоризацию аденомы простаты «зеленым лазером» | 16 050 |
| Цены на диагностику и лечение импотенции | 1 320 — 50 000 |
| Цены на диагностику мочеполовой системы у мужчин | 5 630 |
| Цены на лечение рака яичка | 15 410 |
| Цены на лечение мочекаменной болезни | 11 760 — 16 180 |
| Цены на лечение рака мочевого пузыря | 21 280 — 59 930 |
| Цены на диагностику простатита | 2 720 |
| Цены на диагностику мужского бесплодия | 6 300 |
| Цены на лечение рака предстательной железы | 23 490 — 66 010 |
| Заболевание | Ориентировочная цена, $ |
| Цены на лечение рака почек | 28 720 — 32 720 |
Так как патологии очень различны, методы их лечения также существенно отличаются друг от друга. Сосудистая хирургия в Израиле проводит разнообразные операции по типу, уровню сложности и т.п. которые эффективно помогают устранить проблему и спасти жизнь человеку.
В Израиле можно сделать следующие операции в зависимости от вида заболевания.
При атеросклерозе коронарных артерий и ишемической болезни сердца проводят коронарную ангиопластику совмещенную со стенированием, а также аортокоронарное шунтирование. При атеросклерозе сонных артерий проводят их стенировние.
Аневризму аорты лечат с помощью стандартного протезирования, графт-стенирования, реконструкции корня аорты, клипирования аневризмы и т.д.
Излечить аневризмы и мальформации мозговых артерий помогает эндовазальная операция (обтурация специальными спиралями).
При варикозном расширении вен эффективными методами являются лазерная коагуляция, пенная склеротерапия, стриппинг и др.
Гемангиомы лечат путем удаления, склерозирующей терапии, криохирургии или лазерной хирургии.
Цены на процедуры в сосудистой хирургии в Израиле не очень высоки, поэтому лечение в клиниках этой страны столь популярно. Стоимость будет существенно отличаться в зависимости от метода лечения, используемого оборудования и препаратов, врача, клиники и множества других факторов. Вы можете отправить запрос, чтобы узнать данные для конкретно Вашего случая. Высокий уровень профессионализма врачей и использование передовых технологий гарантирует быстрое выздоровление.
Главная цель – скорейшее выздоровление пациента и восстановление его трудоспособности. Условия лечения создаются таким образом, чтобы пациент чувствовал себя совершенно комфортно – это хорошо влияет на процесс лечения.
Ориентировочные цены отделения кардиологии и кардиохирургии
| Заболевание | Ориентировочная цена, $ |
| Цены на протезирование митрального клапана в Израиле | 49 200 — 55 720 |
| Цены на лечение мерцательной аритмии | 22 720 — 36 310 |
| Цены на лечение гипертрофической кардиомиопатии | 39 420 |
| Цены на лечение аневризмы грудной части аорты | 101 279 — 112 279 |
| Цены на аортокоронарное шунтирование | 48 610 |
| Цены на диагностику гипертонической болезни | 5 630 |
| Цены на лечение аневризмы брюшной аорты | 71 960 — 74 960 |
| Цены на лечение ишемической болезни сердца | 9 260 — 23 110 |
Способы лечения тромбофлебита почек
Почки можно считать мишенью для болезни. Потому тромбоз почечной вены часто локализуется по разным местам, руслу сосудов, с разветвлениями вплоть до капилляров, и самой почечной вены. К данному процессу может привести прогрессирующее нарушение по функции в почке, а также острая почечная недостаточность с артериальной гипертензией относительно слабого мочевого синдрома.
После полноценной диагностики можно приступать к лечению. При остром тромбозе почечной вены есть все предпосылки для госпитализации. В данном случае применяется как медикаментозное, так и оперативное лечение. Если спазм сосудов протекает остро либо в хронической форме, то пациента немедленно госпитализируют. Если симптомы выражены слабо, то терапия проводится амбулаторно.
Причины тромбоза почечных вен
Причины тромбоза почечных вен могут быть следующими:
- Наличие опухоли в почке, которая оказывает давление на вену.
- Нарушение свертываемости крови на фоне выраженной рвоты, диареи либо избыточного диуреза.
- Сепсис новорожденных. Также в детском возрасте тромбоз почечной вены может случиться при условии, что мать страдает от сахарного диабета, либо у младенца произошла родовая травма органа.
- Нефротический синдром, который сопровождается потерей организмом низкомолекулярных белков с уриной. Тромбоз почечных вен наблюдается, в среднем, у 35% больных с нефротическим синдромом, независимо от того, что именно стало его причиной. Часто тромбоз почечных вен развивается у больных с мембранной нефропатией (в 10-15% случаев). Это состояние способствует усугублению протеинурии, но сама закупорка почечной вены крайне редко приводит к развитию нефротического синдрома.
- Аутоиммунные заболевания, например, активная системная красная волчанка.
- Пролиферативный гломерулонефрит, серповидно-клеточная нефропатия, почечный васкулит.
- Длительный прием кортикостероидных препаратов в больших дозах.
- Первичные расстройства коагуляционных свойств крови, например, дефицит антитромбина 3, мутации протромбина 620210А и пр.
- Развитие тромбоза возможно при отторжении организмом установленного аллотрансплантата.
- Риск развития патологии повышается во время беременности.
- К редким причинам тромбоза почечной вены относят прием оральных контрацептивов, травму почки, острый панкреатит и мигрирующий тромбофлебит.
Нельзя исключать «беспричинное» развитие тромбоза почки в послеродовом периоде у женщины. Также медицинской науке известен тромбоз вен в имплантированной почке.
Диагностические мероприятия
Первичный диагноз тромбоз почечной вены врач начинает выявлять сразу при осмотре. Проводится физиакальное обследование, с пальпацией в больном месте, постукиванием со стороны почек. Даже звуковое прослушивание стетоскопом уместно. Ноги также подвергаются осмотру. Можно выявить застой по причине нарушения кровотока в полой вене, с отеком ног.
Если симптомы указывают на проблемы с кровообращением в почках, нужно сразу же приступить к диагностике. Врачом производится проверка истории болезни, ведь проблема могла возникнуть в результате лечения тромбоэмболии, тромбофлебита вен, образовавшихся в нижних конечностях. Проявиться недостаток кровообращения может, если имеется правожелудочковая недостаточность.
При лабораторных исследованиях выявляют не только присутствие крови в моче. Осадок веществ, продуцируемых почками, изобилует белком. Его суточное количество достигает 3…4 г. С превышением этого значения ситуация наверняка отягчена нефротическим синдромом. Также отмечается снижение показателя тромбоцитов.
Инструментальным методом исследовать почки можно посредством цистоскопию, оптическим путем изучив изнутри мочевой пузырь. Тогда и будет видно, из какого мочеточника появляется жидкость с присутствием крови, а значит, есть тромбоз в вене.
Больной орган диагностируют также посредством УЗИ, допплерографии с целью исследования кровотока. Практикуют радиоизотопную ренографию с динамической нефросцинтиграфией в случае подозрения на наличие иммунной нефропатии. С компьютерной диагностикой становится ясно, симметрично ли происходят изменения, или же тромбоз, обнаруженный в венах почек, вовсе двусторонний.
Профилактические меры
Развитие тромбоза можно предотвратить на ранних стадиях при своевременной терапии с помощью специальных препаратов. Чтобы предотвратить их развитие, следует обратить внимание на качество питания. А также если существуют проблемы с лишним весом, постараться от него избавиться. При появлении первых симптомов, не стоит заниматься самолечением, а обратиться к квалифицированному специалисту.
Назн
