Некротический нефроз и нефротический синдром
Нефроз почек – это заболевание, которое развивается на фоне дистрофических изменений канальцев почек и сопровождается нарушением белкового обмена. Причины нефроза (нефротический синдром) разнообразны. Нефроз может возникнуть в результате поражения самих почек, либо в результате иных болезней организма. Соответственно, различают первичный и вторичный нефроз.
При нефрозе почек страдают почечные канальцы, которые отвечают за фильтрацию мочи. Проницаемость канальцев повышается, и через них начинают просачиваться белки крови, что ведет к их потере во время мочеиспускания. В итоге, организм начинает страдать от сбоя в обменных процессах.
Причины возникновения нефроза почек:
Нарушения обмена белков на генетическом уровне.
Осложнения инфекционных болезней, которые имеют хронический характер, либо тяжелое течение.
Системные заболевания: ревматизм, амилоидоз, саркоидоз.
Болезни почек: нефроптоз или гломерулонефрит.
Опухоли.
Нефроз почек – заболевание, не имеющее широкого распространения. Чаще всего оно встречается среди детей и подростков, хотя может развиться в любом возрасте. Первые признаки нефроза чаще всего появляются в возрасте от 2 до 6 лет. Девочки страдают от болезни реже.
Согласно статистике, из 7 миллионов людей нефроз диагностируется у 50-60 детей. В год прирост составляет от 20 до 25 новых пациентов. Из 100 тысяч детей, не достигших шестнадцатилетнего возраста, нефроз диагностируется в среднем у 2 человек.
Содержание:
- Классификация заболевания
- Основные симптомы нефроза почек
- Лечение нефроза почек
- Прогноз лечения
Классификация заболевания
Нефроз почек принято классифицировать по этиологическому фактору, так как в зависимости от этого, будут различаться симптомы заболевания.
Липоидный нефроз или нефроз с минимальными изменениями Липоидный нефроз встречается крайне редко и характеризуется поражением канальцев почки, которое протекает по дистрофическому типу. Липоидный нефроз является следствием какого-либо заболевания организма. Так, спровоцировать дистрофические изменения в почках может туберкулез, малярия, дизентерия, сифилис, лимфогранулематоз, отравления тяжелыми металлами. Капилляры почечных клубочков утрачивают способность к нормальной фильтрации из-за резкого сбоя в липидном и белковом обмене. Белки плазмы просачиваются через капилляры и скапливаются на эпителии почечных канальцев. Это приводит к развитию в них дистрофических изменений. Большинство ученых считает, что причиной липидного нефроза являются аутоиммунные процессы, происходящие в организме. |
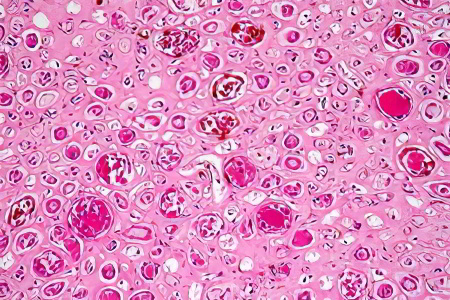
Некротический нефроз или некронефроз Этот вид нефроза развивается как инфекционно-токсическое поражение почек. При этом происходит нарушение их кровоснабжения, что ведет к отмиранию тканей, выстилающих почечные канальцы. Больной начинает испытывать симптомы острой почечной недостаточности, у него развивается анурия. Кровообращение в почке нарушается, обратное всасывание воды происходит не в полном объеме. В итоге в канальцах почек остаются токсические вещества, концентрация которых постоянно увеличивается. Это ведет к ухудшению состояния больного. Оно будет тем тяжелее, чем агрессивнее бактериальные или химические токсины, оказывающее воздействие на эпителий канальцев. Возможно развитие синдрома шоковой почки. |
Амилоидный нефроз или амилоидоз почек Амилоидоз почек развивается на фоне хронического сбоя в белковом обмене и характеризуется отложением в тканях амилоидных комплексов. Амилоидный нефроз является следствием амилоидоза. При первичном амилоидозе почечные канальцы страдают из-за генетических нарушений в процессе синтеза белка. При вторичном амилоидозе почки теряют возможность нормально функционировать из-за сбоя в белковом обмене, возникающем на фоне таких инфекций, как: остеомиелит, туберкулез, сифилис, актиномикоз. Инфекция приводит к тому, что синтез белков нарушается, и они начинают вырабатываться с определенными нарушениями. Иммунная система с помощью антител начинает атаковать эти видоизмененные белки. Белки соединяются с антителами и образуют амилоид. Он начинает откладываться в различных органах и тканях. При накоплении амилоида в почках, страдают сосуды клубочков, фильтрация мочи нарушается и развивается нефроз. |
Посттрансфузионный нефроз Этот вид нефроза возникает по причине того, что человеку перелили кровь, несовместимую с его группой. В итоге, внутри сосудов начинают разрушаться эритроциты, развивается острая почечная недостаточность, что может привести к шоку. Отдельно нужно отметить нефроз на фоне лихорадки, сопровождающей какое-либо инфекционное заболевание. При этом больной не ощущает симптомов нефроза, и определить его можно лишь по анализу мочи. В ней увеличивается количество белка. Как правило, такой нефроз не нуждается в проведении специфической терапии и проходит самостоятельно, когда организм человека справляется с инфекцией. |
Основные симптомы нефроза почек

Общие симптомы нефроза почек следующие:
Наличие дистрофических изменений в канальцах органов;
Повышение проницаемости сосудов и капилляров канальцев;
Сбой в обменных процессах на фоне усиленного вывода альбуминов из организма;
Падение уровня белка в крови на 3,5-5,5% с падением онкотического давления плазмы крови;
Так как онкотическое давление падает, сосуды не могут в полной мере препятствовать проникновению жидкости в ткани и у больного формируются отеки;
Объемы выделяемой мочи снижаются;
Моча становится темного цвета.
Именно потемнение мочи, и уменьшение ее объемов являются ранними признаками, по которым можно заподозрить нефроз почек.
Лечение нефроза почек

Лечение нефроза почек – задача сложная. Терапия должна выстраиваться исходя из формы болезни.
Принципы лечения некроза:
Ликвидация причины болезни.
Избавление от отеков.
Нормализация количества белка в плазме.
Чтобы терапия была успешной, необходимо избавиться от причины, которая привела к развитию нефроза. Для избавления от липидного нефроза необходимо определить, какая именно инфекция спровоцировала развитие заболевания. С учетом этого фактора подбирается антибактериальная терапия.
Для лечения некротического нефроза необходимо проведение дезинтоксикационной терапии, а также мероприятий, которые позволят не допустить развития шокового состояния у больного.
Для лечения амилоидного нефроза больному назначают специальную диету, обогащенную фруктами, овощами, витаминами и продуктами, содержащими калий. Во время острой фазы болезни пациенту осуществляют переливание крови, назначают мочегонные препараты и препараты альбумина.
Чтобы уменьшить отеки, которые сопровождают любую форму нефроза, пациентам рекомендуется придерживаться диеты с уменьшенным содержанием соли и воды. В сутки необходимо употреблять не более 1-2 г соли. Параллельно больному назначают мочегонные препараты. Это может быть Салирган, Новазурол, Новурит, Лазикс.
Для уменьшения отеков можно использовать почечный чай, который обладает выраженным мочегонным эффектом. Пациентам с липоидным нефрозом назначают кортикостероиды (Преднизолон) в сочетании с иммунодепрессантами (Имуран). Проведение такой терапии способствует нормализации работы почек, уменьшению отеков и достижению длительной ремиссии.
Так как все пациенты с нефрозом почек страдают от потери белка, необходимо восстановление его уровня. Во время обострения болезни пациентам назначают переливание крови, внутривенное введение альбумина и диуретики.
Кроме того, всем больным рекомендована диета с высоким содержанием белка. Упор делают на яйца и мясные блюда. Расчет суточной дозы белка: 2-3 г/кг массы тела.
Пациентам с гломерулонефритом, при котором запрещена белковая диета, повышают калорийность блюд, вводят в меню продукты, богатые на жиры и углеводы. Больной должен потреблять за сутки белка не меньше, чем теряет его с мочой.
Пациентам с любой формой нефроза показано проведение терапии, которая призвана уменьшить отеки и привести состояние организма в норму.
По достижении ремиссии больному назначают диету, которая базируется на следующих принципах:
Ограничение употребления соли и жидкости.
Увеличение содержания в меню белковых продуктов.
Поступление витаминов с пищей.
Если болезнь имеет хроническое течение, то диетической схемы питания придерживаются не на постоянной основе, а периодически.
Прогноз лечения
Прогноз на выздоровление при нефрозе во многом зависти от формы болезни. Чем раньше было начато лечение, тем выше шансы на его успешное завершение. Неблагоприятный прогноз сохраняется при амилоидном нефрозе.
Во время обострения любой формы нефроза человек является нетрудоспособным. При хроническом нефрозе необходимо прохождение санаторно-курортного лечения.
Самостоятельное лечение нефроза почек невозможно. Терапия должна проходить под врачебным контролем.
Очень важно правильно вычленить причину, которая спровоцировала развитие нефроза. Успех лечения во многом определяется тем, как своевременно была начата терапия и насколько точно пациент соблюдает врачебные рекомендации.

Автор статьи: Лебедев Андрей Сергеевич | Уролог
Образование:
Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Наши авторы
Источник
Нефротический синдром – это симптомокомплекс, развивающийся на фоне поражения почек, включающий массивную протеинурию, нарушения белково-липидного обмена и отеки. Патология сопровождается гипоальбуминемией, диспротеинемией, гиперлипидемией, отеками различной локализации (вплоть до анасарки и водянки серозных полостей), дистрофическими изменениями кожи и слизистых. В диагностике важную роль играет клинико-лабораторная картина: изменения в биохимических анализах крови и мочи, ренальная и экстраренальная симптоматика, данные биопсии почки. Лечение нефротического синдрома консервативное, включающее назначение диеты, инфузионной терапии, диуретиков, антибиотиков, кортикостероидов, цитостатиков.
Общие сведения
Нефротический синдром может развиваться на фоне широкого круга урологических, системных, инфекционных, хронических нагноительных, метаболических заболеваний. В современной урологии данный симптомокомплекс осложняет течение заболеваний почек примерно в 20% случаев. Патология чаще развивается у взрослых (30-40 лет), реже у детей и пожилых пациентов. Наблюдается классическая тетрада признаков: протеинурия (свыше 3,5 г/сут.), гипоальбуминемия и гипопротеинемия (менее 60-50 г/л), гиперлипидемия (холестерин более 6,5 ммоль/л), отеки. При отсутствии одного или двух проявлений говорят о неполном (редуцированном) нефротическом синдроме.
Нефротический синдром
Причины
По происхождению нефротический синдром может быть первичным (осложняющим самостоятельные заболевания почек) или вторичным (следствием заболеваний, протекающих с вторичным вовлечением почек). Первичная патология встречается при гломерулонефрите, пиелонефрите, первичном амилоидозе, нефропатии беременных, опухолях почек (гипернефроме).
Вторичный симптомокомплекс может быть обусловлен многочисленными состояниями: коллагенозами и ревматическими поражениями (СКВ, узелковым периартериитом, геморрагическим васкулитом, склеродермией, ревматизмом, ревматоидным артритом); нагноительными процессами (бронхоэктазами, абсцессами легких, септическим эндокардитом); болезнями лимфатической системы (лимфомой, лимфогранулематозом); инфекционными и паразитарными заболеваниями (туберкулезом, малярией, сифилисом).
В ряде случаев нефротический синдром развивается на фоне лекарственной болезни, тяжелых аллергозов, отравлений тяжелыми металлами (ртутью, свинцом), укусов пчел и змей. Иногда, преимущественно у детей, причину нефротического синдрома выявить не удается, что позволяет выделить идиопатический вариант заболевания.
Патогенез
Среди концепций патогенеза наиболее распространенной и обоснованной является иммунологическая теория, в пользу которой свидетельствует высокая частота возникновения синдрома при аллергических и аутоиммунных заболеваниях и хороший отклик на иммуносупрессивную терапию. При этом образующиеся в крови циркулирующие иммунные комплексы являются результатом взаимодействия антител с внутренними (ДНК, криоглобулинами, денатурированными нуклеопротеидами, белками) или внешними (вирусными, бактериальными, пищевыми, медикаментозными) антигенами.
Иногда антитела образуются непосредственно к базальной мембране почечных клубочков. Осаждение иммунных комплексов в ткани почек вызывает воспалительную реакцию, нарушение микроциркуляции в клубочковых капиллярах, развитие повышенной внутрисосудистой коагуляции. Изменение проницаемости клубочкового фильтра при нефротическом синдроме ведет к нарушению абсорбции белка и его попаданию в мочу (протеинурия).
Ввиду массивной потери белка в крови развивается гипопротеинемия, гипоальбуминемия и тесно связанная с нарушением белкового обмена гиперлипидемия (повышение холестерина, триглицеридов и фосфолипидов). Появление отеков обусловлено гипоальбуминемией, снижением осмотического давления, гиповолемией, уменьшением ренального кровотока, усиленной продукцией альдостерона и ренина, реабсорбцией натрия.
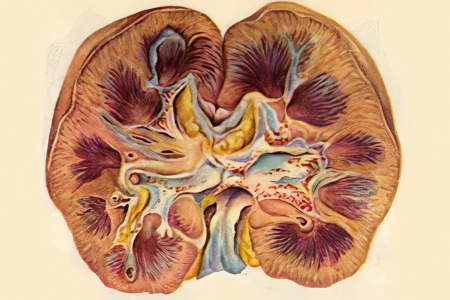
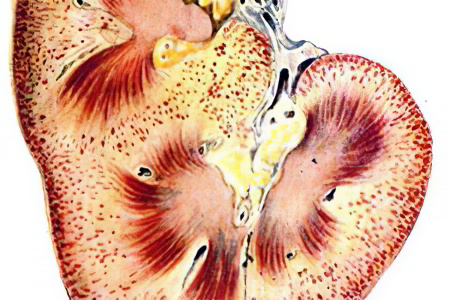
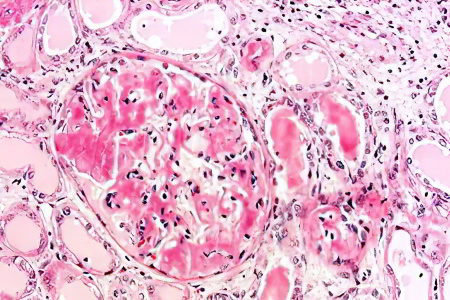
Макроскопически почки имеют увеличенные размеры, гладкую и ровную поверхность. Корковый слой на разрезе бледно-серый, а мозговой – красноватый. Микроскопическое изучение тканевой картины почки позволяет увидеть изменения, характеризующие не только нефротический синдром, но и ведущую патологию (амилоидоз, гломерулонефрит, коллагенозы, туберкулез). Собственно нефротический синдром в гистологическом плане характеризуется нарушениями структуры подоцитов (клеток капсулы клубочков) и базальных мембран капилляров.
Симптомы
Признаки нефротического синдрома однотипны, несмотря на различие вызывающих его причин. Ведущим проявлением служит протеинурия, достигающая 3,5-5 и более г/сутки, причем до 90% выводимого с мочой белка составляют альбумины. Массивная потеря белковых соединений вызывает снижение уровня общего сывороточного белка до 60-40 и менее г/л. Задержка жидкости может проявляться периферическими отеками, асцитом, генерализованным отеком подкожной клетчатки (анасаркой ), гидротораксом, гидроперикардом.
Прогрессирование нефротического синдрома сопровождается общей слабостью, сухостью во рту, жаждой, потерей аппетита, головной болью, тяжестью в пояснице, рвотой, вздутием живота, поносом. Характерным признаком служит олигурия с суточным диурезом менее 1 л. Возможны явления парестезии, миалгия, судороги. Развитие гидроторакса и гидроперикарда вызывает одышку при движении и в покое. Периферические отеки сковывают двигательную активность больного. Пациенты вялые, малоподвижные, бледные; отмечают повышенное шелушение и сухость кожи, ломкость волос и ногтей.
Нефротический синдром может развиваться постепенно или бурно; сопровождаться менее и более выраженной симптоматикой, что зависит от характера течения основного заболевания. По клиническому течению различаются 2 варианта патологии – чистый и смешанный. В первом случае синдром протекает без гематурии и гипертензии; во втором может принимать нефротически-гематурическую или нефротически-гипертоническую форму.
Осложнения
Осложнениями нефротического синдрома могут стать периферические флеботромбозы, вирусные, бактериальные и грибковые инфекции. В отдельных случаях наблюдается отек мозга или сетчатки, нефротический криз (гиповолемический шок).
Диагностика
Ведущими критериями распознавания нефротического синдрома служат клинико-лабораторные данные. Объективный осмотр выявляет бледные («перламутровые»), холодные и сухие на ощупь кожные покровы, обложенность языка, увеличение размеров живота, гепатомегалию, отеки. При гидроперикарде отмечается расширение границ сердца и приглушение тонов; при гидротораксе – укорочение перкуторного звука, ослабленное дыхание, застойные мелкопузырчатые хрипы. На ЭКГ регистрируется брадикардия, признаки дистрофии миокарда.
В общем анализе мочи определяется повышенная относительная плотность (1030-1040), лейкоцитурия, цилиндрурия, наличие в осадке кристаллов холестерина и капель нейтрального жира, редко – микрогематурия. В периферической крови – увеличение СОЭ (до 60-80 мм/ч), преходящая эозинофилия, увеличение числа тромбоцитов (до 500-600 тыс.), небольшое снижение уровня гемоглобина и эритроцитов. Нарушение свертываемости, выявляемые с помощью исследования коагулограммы, могут выражаться в небольшом повышении или развитии признаков ДВС-синдрома.
Исследование биохимического анализа крови подтверждает характерную гипоальбуминемию и гипопротеинемию (менее 60-50 г/л), гиперхолестеринемию (холестерин более 6,5 ммоль/л); в биохимическом анализе мочи определяется протеинурия свыше 3,5 г в сутки. Для выяснения степени выраженности изменений почечной ткани может потребоваться проведение УЗИ почек, УЗДГ почечных сосудов, нефросцинтиграфии.
С целью патогенетической обоснованности лечения нефротического синдрома крайне важно установление причины его развития, в связи с чем требуется углубленное обследование с выполнением иммунологических, ангиографических исследований, а также биопсии почки, десны или прямой кишки с морфологическим исследованием биоптатов.
Лечение нефротического синдрома
Терапия проводится стационарно под наблюдением врача-нефролога. Общими лечебными мероприятиями, не зависящими от этиологии нефротического синдрома, служат назначение бессолевой диеты с ограничением жидкости, постельного режима, симптоматической лекарственной терапии (диуретиков, препаратов калия, антигистаминных средств, витаминов, сердечных средств, антибиотиков, гепарина), инфузионное введение альбумина, реополиглюкина.
При неясном генезе, состоянии, обусловленном токсическим или аутоиммунным поражением почек, показана стероидная терапия преднизолоном или метилпреднизолоном (перорально или внутривенно в режиме пульс-терапии). Иммуносупрессивная терапия стероидами подавляет образование антител, ЦИК, улучшает почечный кровоток и клубочковую фильтрацию. Хорошего эффекта лечения гормонорезистентного варианта патологии позволяет добиться цитостатическая терапия циклофосфамидом и хлорамбуцилом, проводимая пульс-курсами. В период ремиссии показано лечение на специализированных климатических курортах.
Прогноз и профилактика
Течение и прогноз тесно связаны с характером развития основного заболевания. В целом устранение этиологических факторов, своевременное и правильное лечение позволяет восстановить функции почек и достичь полной стабильной ремиссии. При неустраненных причинах синдром может принимать персистирующее или рецидивирующее течение с исходом в хроническую почечную недостаточность.
Профилактика включает раннее и тщательное лечение почечной и внепочечной патологии, которая может осложниться развитием нефротического синдрома, осторожное и контролируемое применение лекарственных средств, обладающих нефротоксическим и аллергическим действием.
Источник