Новообразование яичника неизвестного код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
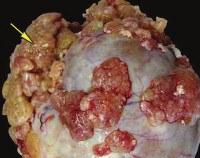
Название: D27 Доброкачественное новообразование яичника.
D27 Доброкачественное новообразование яичника
Описание
Доброкачественные опухоли яичников. Группа патологических дополнительных образований овариальной ткани, возникающих в результате нарушения процессов клеточной пролиферации и дифференцировки. Развитие доброкачественной опухоли яичника может сопровождаться болями в животе, нарушением менструальной и репродуктивной функций, дизурией, расстройством дефекации, увеличением размеров живота. Диагностика доброкачественных опухолей яичников основывается на данных влагалищного исследования, УЗИ, определении опухолевых маркеров, МРТ, лапароскопии и тд исследований. Лечение опухолей яичников оперативное в целях восстановления специфических женских функций и исключения малигнизации.
Дополнительные факты
Доброкачественные опухоли яичников являются острой проблемой гинекологии, поскольку довольно часто развиваются у женщин детородного возраста, вызывая снижение репродуктивного потенциала. Среди всех образований яичников доброкачественные опухоли составляют около 80%, однако многие из них склонны к малигнизации. Своевременное выявление и удаление овариальных опухолей крайне актуально в плане профилактики рака яичников.
D27 Доброкачественное новообразование яичника
Причины
Вопрос о причинности доброкачественных опухолей яичников остается дискуссионным. Различные теории рассматривают в качестве этиологических моментов гормональную, вирусную, генетическую природу овариальных опухолей. Считается, что развитию доброкачественных опухолей яичников предшествует состояние гиперэстрогении, вызывающее диффузную, а затем и очаговую гиперплазию и пролиферацию клеток. В развитии герминогенных образований и опухолей полового тяжа играют роль эмбриональные нарушения.
К группам риска по развитию доброкачественных опухолей яичников относятся женщины с высоким инфекционным индексом и преморбидным фоном; поздним менархе и нарушением становления менструальной функции; ранним климаксом; частыми воспаления яичников и придатков матки (оофоритами, аднекситами), первичным бесплодием, миомой матки, первичной аменореей, абортами. Доброкачественные опухоли яичников нередко бывают ассоциированы с наследственными эндокринопатиями – сахарным диабетом, заболеваниями щитовидной железы, носительством ВПЧ и вируса герпеса II типа.
Классификация
Согласно клинико-морфологической классификации доброкачественных опухолей яичников выделяют:
• эпителиальные опухоли (поверхностные эпителиальностромальные). Доброкачественные опухоли яичников эпителиального типа представлены серозными, муцинозными, эндометриоидными, светлоклеточными (мезонефроидными), смешанными эпителиальными опухолями и опухолями Бреннера. Наиболее часто среди них оперативная гинекология сталкивается с цистаденомой и аденомой.
• опухоли полового тяжа и стромальные. Основным видом стромальных опухолей является фиброма яичника.
• герминогенные опухоли. К числу герминогенных опухолей относятся тератомы, дермоидные кисты и тд.
По признаку гормональной активности дифференцируют гормонально неактивные и гормонпродуцирующие доброкачественные опухоли яичников. Последние из них могут быть феминизирующими и верилизирующими.
Симптомы
К ранним и относительно постоянным симптомам доброкачественных опухолей яичников относятся тянущие, преимущественно односторонней боли с локализацией внизу живота, не связанные с менструацией. Могут наблюдаться поллакиурия и метеоризм в результате давления опухоли на мочевой пузырь и кишечник. На этом фоне пациентки нередко отмечают увеличение размеров живота.
По мере своего роста доброкачественные опухоли яичников обычно образуют ножку, в состав которой входят связки артерии, лимфатические сосуды, нервы. В связи с этим нередко клиника манифестирует с симптомов острого живота, обусловленного перекрутом ножки опухоли, сдавлением сосудов, ишемией и некрозом. У четверти пациенток с доброкачественными опухолями яичников наблюдается нарушение менструального цикла, бесплодие. При фибромах яичников могут развиваться анемия, асцит и гидроторакс, которые регрессируют после удаления опухолей.
Диагностика
Доброкачественные опухоли яичников распознаются с учетом данных анамнеза и инструментальных обследований. При гинекологическом исследовании определяется наличие опухоли, ее локализация, величина, консистенция, подвижность, чувствительность, характер поверхности, взаимоотношения с органами малого таза. Проведение ректовагинального исследования позволяет исключить прорастание опухоли в смежные органы.
Трансабдоминальное УЗИ и трансвагинальная эхография в 96% случаев позволяют дифференцировать доброкачественные опухоли яичников от миомы матки, воспалительных процессов в придатках. В нетипичных случаях показано проведение компьютерной и/или магнитно-резонансной томографии.
При обнаружении любых опухолевых процессов в яичниках производится определение опухолевых маркеров (СА-19-9, СА-125 и тд ). При нарушениях менструального цикла или постменопаузальных кровотечениях прибегают к проведению раздельного диагностического выскабливания и гистероскопии. Для исключения метастатических опухолей в яичники по показаниям выполняются гастроскопия, цистоскопия, экскреторная урография, ирригоскопия, колоноскопия, ректороманоскопия.
Диагностическая лапароскопия при доброкачественных опухолях яичников обладает 100%-ной диагностической точностью и нередко перерастает в лечебную. Истинные доброкачественные опухоли яичников дифференцируют с ретенционными кистами яичников (последние обычно исчезают в течение 1-3-х менструальных циклов самостоятельно или после назначения КОК).
Лечение
Обнаружение доброкачественной опухоли яичника является однозначным показанием к ее удалению. Хирургическая тактика в отношении доброкачественных опухолей яичников определяется возрастом, репродуктивным статусом женщины и гистотипом образования. Обычно вмешательство заключается в удалении пораженного яичника (оофорэктомии) или аднексэктомии. У пациенток репродуктивного возраста допустимо выполнение клиновидной резекции яичника с экстренной гистологической диагностикой и ревизией другого яичника.
В перименопаузе, а также при двусторонней локализации доброкачественных опухолей яичников или подозрении на их малигнизацию удаление придатков производится вместе с удалением матки (пангистерэктомия). Доступом выбора при доброкачественных опухолях яичников в настоящее время является лапароскопический, позволяющий уменьшить операционную травму, риск развития спаечного процесса и тромбоэмболии, ускорить реабилитацию и улучшить репродуктивный прогноз.
Профилактика
Доказано, что длительный прием монофазных КОК обладает профилактическим действием в отношении доброкачественных опухолей яичников. Для исключения нежелательных гормональных изменений, важно, чтобы подбор контрацепции осуществлялся только специалистом-гинекологом. Кроме того, отмечено, что у пациенток с реализованной генеративной функцией, доброкачественные опухоли яичников развиваются реже. Поэтому женщинам настоятельно не рекомендуется прерывание беременности, в особенности первой.
Также известно, что женщины, перенесшие гистерэктомию или перевязку маточных труб, имеют меньшие риски развития опухолей яичников, хотя данный протективный механизм остается невыясненным. Определенное значение в профилактике доброкачественных опухолей яичников отводится достаточному употреблению растительной клетчатки, селена и витамина А. В качестве мер скрининга доброкачественных опухолей яичников выделяют регулярные гинекологические осмотры и УЗИ малого таза.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рак яичников развивается из эпителиальных тканей органа. Злокачественная опухоль яичника встречается часто, занимает третье место среди злокачественных заболеваний женской половой сферы. Наиболее часто рак яичников встречается у женщин старше 60 лет. Высокий уровень заболеваемости раком яичников у бесплодных, применяющих в течение жизни препараты для стимуляции овуляции, часто делающих аборты женщин. Метастазы рака яичников обнаруживают в различных органах и тканях – молочной железе, матке, щитовидной железе, ЖКТ, костях. Рак яичников относится к быстро растущим опухолям, нередко опухоль дает латентные метастазы, которые обнаруживаются через много лет после удаления рака.
В Юсуповской больнице на современном оборудовании можно пройти исследования на рак яичников, сдать анализы, пройти лечение. Онкологическое отделение больницы – это современная клиника онкологии, в которой проводится лечение по современным методикам лечения рака, применяются инновационные препараты. Отделение оснащено современным медицинским диагностическим оборудованием ведущих производителей мира. Пациентам предоставляются комфортные палаты стационара, услуги специалистов по реабилитации, психолога, уход за пациентом осуществляет обученный и опытный персонал клиники. При заполнении медицинских документов врачи больницы используют коды МКБ 10.

Код по МКБ 10
Опухоль яичников МКБ 10 находится под кодом С56 – злокачественные новообразования женских половых органов (С51-С58), включающих злокачественные новообразования кожи половых органов женщины:
- Злокачественные новообразования вульвы – С51.
- Злокачественные новообразования влагалища – С52.
- Злокачественное новообразование шейки матки – С53.
- Злокачественное новообразование тела матки – С54.
- Неуточненной локализации злокачественное новообразование матки – С55.
- Злокачественное новообразование яичников С56.
- Злокачественное новообразование неуточненных, других женских половых органов – С57.
- Злокачественное новообразование плаценты – С58. Включает хорионкарциному БДУ, хорионэпителиома БДУ.
Злокачественные новообразования яичника С56 – опухоли яичника, герминомы, синдромы разные. Коды МКБ 10 – это международная классификация болезней, которая содержит закодированные медицинские диагнозы. Коды МКБ 10 используют при заполнении медицинских документов – они кратко описывают информацию о заболеваниях пациента. Также существует классификация по стадиям рака яичников:
- Т0 – опухоль не обнаружена.
- Тх – оценочных данных для первичной опухоли недостаточно.
- Т1 – опухоль не вышла за пределы яичников.
- Т1а – поражен один яичник, нет разрастания опухоли на поверхности органа, капсула не поражена.
- Т1b – опухоль поразила оба яичника, не вышла за пределы яичников, нет разрастания опухоли по поверхности яичников, капсулы не повреждены.
- Т1с – на поверхности одного или двух яичников наблюдается разрастание опухоли, повреждена капсула, в асцитической жидкости присутствуют злокачественные клетки.
- Т2 – поражены один или оба яичника, в злокачественный процесс вовлечены стенки и органы малого таза.
- Т2а – злокачественная опухоль разрослась или метастазировала в маточные трубы.
- Т2b – злокачественная опухоль распространилась на другие ткани малого таза.
- Т2с – опухоль ограничена малым тазом, в асцитической жидкости обнаружены злокачественные клетки.
- Т3 – поражен один или оба яичника, обнаружены метастазы в регионарных лимфатических узлах или /и за пределами малого таза.
- Т3а – подтверждены внутрибрюшинные метастазы за пределами малого таза.
- Т3b –подтверждены внутрибрюшинные метастазы за пределами таза и размером не более 2 см.
- Т3с – подтверждены внутрибрюшинные метастазы за пределами таза и размером более 2 см.
- М1 – обнаружены отдаленные метастазы.
Причины развития
Рак яичников бывает первичный (эндометриоидный), вторичный, метастатический. Первичные очаги рака формируются в покровном эпителии органа, вторичные очаги развиваются из папиллярных кистом. Метастатический рак развивается из метастазов первичного очага опухоли, которые разносятся по организму током крови или лимфы. Истинные причины развития рака яичников не установлены, но существует ряд значимых и провоцирующих факторов:
- Частые выкидыши и аборты.
- Наследственная предрасположенность.
- Хронические воспалительные процессы в яичниках.
- Опухолевые процессы в яичниках.
- Поздние первые роды.
- Длительный и бесконтрольный прием гормональных препаратов.
- Излишний вес.
- Возрастные изменения.
- Ранняя менструация.
- Поздняя менопауза.
- Сахарный диабет, атеросклероз, артериальная гипертензия.
- Вредные привычки.
- Радиационное облучение.
- Инфекции, венерические заболевания.
Формы рака яичников:
- Муцинозный.
- Плоскоклеточный.
- Эндометриоидный.
- Светлоклеточный.
- Переходноклеточный.
- Серозный.
Рак яичников имеет благоприятный прогноз, если он обнаружен на первой стадии развития – 92% женщин проживут пять и более лет. Почти у 41% женщин рак яичников обнаруживают на третьей стадии развития, у 20% на четвертой стадии рака. Это ухудшает пятилетний прогноз выживаемости до 72% в первом случае и до 27% при четвертой стадии заболевания.
Симптомы и лечение
Проявления рака яичников становятся выраженными на поздних стадиях, на ранней стадии развития признаки рака схожи с симптомами нарушений пищеварения, заболеваний желудка, кишечника. Прогрессирующая форма рака проявляется следующими симптомами:
- Увеличивается живот, развивается метеоризм.
- Появляется боль в пояснице, области малого таза.
- Диспепсические явления.
- Отекают нижние конечности.
- Развивается анемия.
- Появляются признаки сердечно-сосудистой недостаточности.
- Женщина теряет вес, чувствует постоянную слабость.
Признаки рака яичников:
- Слабость, недомогание.
- Тошнота, нарушение пищеварения.
- Метеоризм.
- Ощущение переедания.
- Частые позывы к мочеиспусканию.
- Периодически возникает запор или понос.
- Болезненность в области низа живота, поясницы.
Во время осмотра врач может обнаружить новообразование в яичнике. Опухоль имеет плотную консистенцию, узловатую поверхность. Определить природу опухоли врач сможет после обследования и сдачи анализов пациенткой. Раку яичников свойственен быстрый рост опухоли и быстрое распространение метастазов. Лечение рака яичника выполняется с помощью хирургической операции, химиотерапии, радиотерапии, гормональной и таргетной терапии. Удаление яичников выполняется вместе с удалением лимфатических узлов, большого сальника, нередко вместе с придатками удаляется матка. Исключение составляет серозный рак яичников (стадия 1а) и желание пациентки сохранить матку, а также широкое распространение злокачественного процесса. Химиотерапия используется перед проведением операции или после неё. В первом случае используется как неоадъювантный метод, помогающий сдерживать рост и уменьшать размеры опухоли. Во втором случае химиотерапия убивает метастазы опухоли.
В Юсуповской больнице проводят консультации, осмотр пациенток, диагностику и лечение рака яичников. Ежегодный осмотр у гинеколога, а после 40 лет не менее двух раз в год помогают своевременно обнаружить развитие заболеваний яичника, матки и молочной железы. Прогноз выживаемости для женщины улучшается, если опухоль обнаружена до распространения в соседние органы и ткани. В больнице проводят различные виды лечения, в том числе хирургического, химиотерапию, таргетную терапию, лучевую терапию. В диагностическом центре можно пройти УЗИ, КТ, МРТ, сдать анализы. Записаться на консультацию к врачу можно по телефону.
Автор

Заведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology – 5th Edition, eMEDICAL BOOKS, 2013
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Атипические пролиферирующие опухоли яичников.
Названия
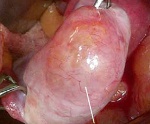
Название: Пограничные опухоли яичников.
Пограничные опухоли яичников
Синонимы диагноза
Атипические пролиферирующие опухоли яичников.
Описание
Пограничные опухоли яичников. Это новообразование женских половых желез с низким злокачественным потенциалом, которое занимает промежуточное положение между злокачественными и доброкачественными новообразованиями. У них нет патогномоничных симптомов, большую часть времени пациенты жалуются на боли в области таза, потерю аппетита, тошноту и отек. Диагноз включает гинекологическое исследование, УЗИ и определение уровня титров опухолевых маркеров, окончательный диагноз устанавливается после операции. Хирургическое лечение. В зависимости от возраста пациента и стадии процесса выполняются удаление пораженного новообразования или яичника, двусторонняя аннэктэктомия, гистеровариэктомия.

Пограничные опухоли яичников
Дополнительные факты
Пограничные опухоли яичников (атипичные пролиферативные опухоли) представляют собой эпителиальные опухоли, характеризующиеся выраженной пролиферацией, специфичной для рака, клеточной и ядерной атипии, но без признаков деструктивной инвазии стромы и солидного роста. Эти новообразования характеризуются рецидивом, эктопическим распространением, чаще всего поражают брюшину, редко (в 7-29% случаев) – лимфатические узлы, очень редко – отдаленные органы. «Метастазы» пограничных опухолей называются имплантатами. Имплантаты могут быть инвазивными (с признаками злокачественности) и неинвазивными. Среди пограничных раковых заболеваний наиболее распространенными являются серозный (50–55%) и слизистый (40–45%). Пограничные опухоли составляют 10–15% в структуре всех случаев рака яичников и чаще всего встречаются у женщин в возрасте 30–50 лет.
Причины
Этиология пограничных опухолей яичников неизвестна. Предполагается, что основными причинами развития заболевания являются увеличение числа овуляторных циклов в течение жизни, нарушение секреции гонадотропных гормонов гипофизом и гениталиями – яичниками и расстройства. Иммунная регуляция. Вопреки причинам, патологические факторы риска были достаточно изучены, в частности:
• Характеристика истории воспроизводства. Вероятность пограничной неоплазии яичников значительно увеличивает бесплодие – это состояние присутствует у 30-35% женщин на момент диагностики неоплазии. Другие факторы риска включают нереализованную репродуктивную функцию, сокращение лактации (менее шести месяцев), раннее менархе (до 11 лет), позднее начало (после 55 лет) постменопаузы, ранняя (до 19 лет) или поздняя (после 35 лет) первая беременность, аборт.
Патология половых органов. Риск атипичной пролиферирующей эндометриоидной опухоли значительно увеличивает эндометриоз яичников. Гинекологические операции по поводу миомы матки, внематочной беременности и гнойного воспаления придатков могут вызвать развитие новообразования из-за нарушения трофических яичников.
• Эндокринные расстройства. Патологии желез внутренней секреции, нарушения обмена веществ и нервной регуляции, а также прием лекарств приводят к возникновению опухолей яичников. Факторы риска: гиперандрогенизм любого генеза, аденома гипофиза, опухоли надпочечников, гипо- и гипертиреоз, тяжелое повреждение паренхимы печени, заместительная терапия эстрогенами при менопаузе, применение контрацептивов с высоким содержанием эстрогена. Считается, что вероятность опухоли коррелирует с количеством перенесенных аннекситов, хронических воспалений, вызываемых главным образом специфическими инфекционными агентами (передающимися половым путем). Важная роль отводится внутриклеточным микроорганизмам – патогенным типам микоплазм и уреаплазм.
Предрасполагающие состояния включают заболевания и состояния, которые ослабляют иммунный ответ (сахарный диабет, тяжелые инфекции, отравления), ожирение (в том числе возникшее в детском и подростковом возрасте), повышенное потребление жиров (особенно в молодом возрасте). Возникновение опухолей усиливает длительный психоэмоциональный стресс.
Патогенез
Патогенетические механизмы заболевания плохо изучены. Пограничные опухоли, как и другие опухоли, начинают развиваться из-за нарушения регуляции клеточного цикла. Эффект стимулирующих факторов (гонадотропины, эстрогены, провоспалительные цитокины) запускает процесс пролиферации эпителия. Аномально длительный период стимуляции и нарушения в процессе апоптоза приводят к развитию гиперплазии. Вероятность атипии быстро размножающихся клеток увеличивается, что приводит к появлению опухоли. Почему в некоторых случаях развиваются доброкачественные и пограничные опухоли, которые долгое время не подвержены раку, а в других опухоль до сих пор неизвестна.
Тип имплантатов остается сомнительным: некоторые клиницисты рассматривают их как пограничные метастазы неоплазии, в то время как другие рассматривают их как независимые и развивают очаги опухоли из мультифокальных зачатков. Большинство исследований указывают на их молекулярно-генетическое сходство с опухолью яичника, но в некоторых случаях существуют значительные различия. Интересным фактом является то, что перитонеальные имплантаты часто подвергаются полной регрессии с максимальным уменьшением опухоли яичника.
Классификация
Ввиду гистологического типа, выделяются следующие типы пограничных новообразований: серозный (атипично пролиферирующая серозная опухоль, неинвазивная, высокодифференцированная серозная карцинома), слизистый, эндометриоидный, одноклеточный, опухоль горелки, смешанный. Серозные опухоли чаще встречаются у женщин с детородным потенциалом, с частотой 35-45%, поражающих оба яичника, 30%, распространяющихся в брюшину, и инвазивные имплантаты, обнаруженные в четверти случаев. При слизистом поражении брюшины частота имплантации составляет 10%. Другие гистотипы характеризуются локализованным односторонним поражением.
Классификация атипичной гиперплазии по степени распространенности и стадиям опухолевого процесса аналогична стадии инвазивного рака. Текущая версия (редакция 2014 г. ) согласно фиг. 6 выглядит следующим образом:
Стадия I (T 1 N 0 M 0). Опухолевый процесс ограничен яичниками.
• Уровень IA (T1aN0M0). Основное внимание уделяется яичнику. При промывании брюшины нет повреждения капсулы, поверхностных наростов и злокачественных клеток.
• Этап IB (T1bN0M0). Оба яичника участвуют в этом процессе (критерии повреждения аналогичны стадии IA).
• Шаг IC (T1cN0M0). Он характеризуется повреждением одного или обоих яичников с повреждением их капсулы, наличием наростов на поверхности яичника или маточной трубы, раковых клеток при аблации брюшной полости.
Стадия II (T 2 N 0 M 0). Опухоль распространяется на органы малого таза.
• Стадия IIA (T2aN0M0). Метастазы в матку, маточные трубы (трубки).
• Стадия IIB (T2bN0M0). Это относится и к другим строениям таза.
Стадия III (T 3 N 0 M 0 или T 1-3 N 1 M 0). Опухоль поражает брюшину вне тазовой области и / или региональных лимфатических узлов (требуется морфологическое подтверждение).
• Стадия IIIA (T1-3N0-1M0). Характеризуется наличием микроскопических имплантатов в забрюшинных лимфатических узлах и вдоль брюшины.
• Стадия IIIB (T3bN0M0 или T3bN1M0). Макрометастазы в брюшной ткани ≤2 см в наибольшем размере при наличии или отсутствии метастазов в лимфатических узлах.
• Стадия IIIC (T3cN0M0 или T3cN1M0). Перитонеальные имплантаты 2 см с поражением (или без) лимфатических узлов, а также капсул печени, селезенки без вовлечения паренхимы.
Стадия IV (T 1-3 N 0-1 M 1). Метастазы в отдаленные органы.
• Стадия IVA (T1-3N0-1M1a). Плевральный выпот с опухолевыми клетками.
• Стадия IVB (T1-3N0-1M1b). Имплантаты поражают отдаленные органы и периферические лимфатические узлы.
Симптомы
Симптомы заболевания разнообразны и разнообразны. Чаще всего регистрируется болевой синдром – тупые тянущие боли в нижней части живота и пупка, иррадиирующие в бедра, голени и поясницу. Общие симптомы включают слабость, недомогание, потерю веса, усталость, потерю трудоспособности, нарушение сна и лихорадку. Со стороны желудочно-кишечного тракта наблюдаются тошнота, неприятные ощущения во рту, чувство переполнения желудка при употреблении даже небольшого количества пищи, отрыжка, рвота и запоры. Частые импульсы и трудности мочеиспускания регистрируются из мочевыводящих путей по мере роста опухоли. До 37% пограничных раков яичников протекают без субъективных ощущений.
Запор. Недомогание. Отрыжка. Отсутствие аппетита. Рвота. Тошнота.
Возможные осложнения
Основное грозное и наиболее распространенное осложнение пограничного новообразования (главным образом серозного) связано с десмоплазией – способностью имплантированных эпителиальных клеток воспроизводить соединительную ткань. Результатом этого процесса являются массивные очаги абдоминального фиброза, сдавливающего кишечник, что приводит к необратимым нарушениям его функции и кишечной непроходимости, часто становясь причиной смерти больного.
Еще одним опасным осложнением является злокачественная опухоль или имплантат. Возможны рецидивы со злокачественной трансформацией, характеризующиеся всеми свойствами аденокарциномы – агрессивным локальным ростом, высокой вероятностью метастазов в лимфатические узлы и отдаленные органы. Злокачественная трансформация встречается довольно редко, она является причиной смерти, связанной с опухолью и ее лечением, только в 0,7% случаев.
Диагностика
Диагностические тесты назначаются гинекологом или гинекологом. Гистологическая проверка диагноза проводится во время операции, во время хирургического вмешательства. Важная роль в диагностике принадлежит патоморфологу, поскольку установление гистологического различия между инвазивным раком и атипичной гиперплазией часто затруднено, требует высокой квалификации и профессионального опыта. Предоперационные диагностические мероприятия включают в себя: Выполнено брюшное и трансвагинальное обследование. УЗИ органов малого таза и брюшной полости выявляет скрытые (не пальпируемые) опухоли яичника, рассеивает брюшину, диафрагму, печень и селезенку, а также предполагает пограничный риск злокачественности.
• Иммунохимический анализ. Увеличение уровня опухолевых маркеров (CA 125, CA 19-9, HE-4, CEA) косвенно указывает на рост опухоли. Значительное увеличение титра CA 125, HE-4 характерно для серозных новообразований, увеличение CA19-9 – для слизистых.
Также могут быть назначены рентгенография грудной клетки, КТ и МРТ таза, брюшной полости, колоноскопия и пункционная биопсия области Дугласа (чтобы исключить рак). Дифференциальная диагностика проводится при первичном и метастатическом раке яичников, доброкачественных опухолях, ретенционных кистах яичников, опухолях матки (обычно с миомой, саркомой) и кишечника, а также при гнойном воспалении конечностей.
Лечение
Единственное лечение – хирургическое. Поскольку новообразование во многом сходно со злокачественным новообразованием, операция должна выполняться онкогинекологом – это может улучшить прогноз и снизить вероятность рецидива. Вмешательство осуществляется с помощью лапаротомии или лапароскопического доступа. Химиотерапия не назначается из-за неэффективности (возможно, из-за низкой пролиферативной активности таких опухолей), согласно некоторым клиническим исследованиям, ухудшается исход заболевания.
Размер операции зависит от стадии рака и возраста пациента; по возможности, лечение молодых женщин проводится для поддержания фертильности. Пациенты с детородным потенциалом могут подвергаться резекции яичников (яичников) на любой стадии, при условии, что они имеют здоровую ткань. При одностороннем полном поражении органов выполняется односторонняя аднексэктомия с двусторонним удалением как придатков матки, так и гистеровиэктомии. Для женщин, достигших постменопаузы, в опухолях I-IIIA стадии с одним поражением яичника выполняется односторонняя тубовиэктомия, с двусторонним поражением – двустороннее (иногда с удалением матки), с более распространенным процессом – иссечение матки с придатками.
В случае повреждения брюшины удаляются крупные визуализированные узлы. Базовая операция должна обязательно включать хирургическую стадию, чтобы уточнить частоту процесса и гистологические особенности имплантатов. Для этого всем пациентам проводят резекцию противоположного яичника и сетчатку, перитонеальную биопсию. По результатам гистологического исследования образцов рекомендуется динамическое исследование или повторная операция. При выявлении областей с пониженной гистологической дифференциацией – инвазивные очаги роста – используются протоколы лечения рака, включая химиотерапию и облучение.
Прогноз
Прогноз пограничных опухолей яичников благоприятный. У женщин с первой стадией заболевания пятилетняя выживаемость составляет 99%, десятилетняя выживаемость составляет 97%, у второй – 98% и 90% соответственно, у третьей – 96% и 88%, при этом четвертый – 77% и 69%. Рецидивы чаще всего возникают через два года после лечения, наблюдаются в 35-50% случаев, а после гистеровариэктомии встречаются в два-три раза реже, чем после органосохраняющих операций. Рецидивы без злокачественной трансформации не ухудшают прогноз. Наличие инвазивных имплантатов снижает десятилетнюю выживаемость на 25-30%.
Профилактика
Основные профилактические меры включают рациональную контрацепцию, репродуктивную функцию, своевременное лечение гормональных нарушений и воспалительных заболеваний половых органов. Вторичная профилактика основана на пожизненном наблюдении онкогинеколога с ультразвуковым и иммунохимическим контролем: в течение 5 лет после УЗИ брюшной полости и органов малого таза назначают каждые 3-6 месяцев, анализ маркеров опухоли, а затем эти тесты проводят один раз в в год.
Список литературы
1. Современные подходы к лечению больных с пограничными опухолями яичников/ Новикова Е. Г. , Шевчук А. С. // Онкогинекология – 2014 – №4.
2. Новая классификация опу?
