Облитерирующий атеросклероз сосудов нижних конечностей синдром лериша

25 февраля 2019312,7 тыс.
Синдром Лериша имеет официальный код по мкб-10 i74.0, где название имеет дополнение “Синдром бифуркации аорты”. Это достаточно неприятная хроническая патология, получившая “распространение” в основном среди мужской половины возраста от 40 до 60 лет. Хотя последние данные говорят о том, что патология “молодеет”.
При развитии синдрома (назван он в честь французского хирурга Рене Лериша, (умер в 1955 году), который его описал) поражаются артерии, через которые осуществляется кровоснабжение ног. Последствия очень опасны, а встречается патология у каждого пятого человека в возрасте 50 – 55 лет с диагнозом атеросклероз.
Что такое синдром Лериша
Патология, имеющая и другие названия (хроническая закупорка брюшной аорты, аорто-подвздошная окклюзия, атеросклеротический тромбоз брюшной аорты), представляет собой хронический процесс, который сопровождается постепенной закупоркой, вплоть до полной окклюзии, бифуркации брюшной аорты (ее место разделения на правую, левую подвздошные артерии) и подвздошных артерий.
Внимание. При отсутствии должного наблюдения, лечения сопровождается некрозом и развитием гангрены нижних конечностей.
Следует указать, что указанное явление не является самостоятельным заболеванием, а одним из проявлений болезней, вовлекающих в патологический процесс брюшной аорты. Подвергаются такому явлению не все гендерные группы.
Эпидемиология
Синдром Лериша в популяции наиболее характерен для мужчин от 30 до 60 лет. По сравнению с женщинами, у лиц мужского пола встречается в 10 раз чаще.
Так как одним из синонимов указанной патологии является атеросклеротический тромбоз брюшного отдела аорты, то понятно, что вследствие атеросклероза и развивается в подавляющем количестве случаев синдром Лериша. Мужской пол более подвержен атеросклерозу, поэтому такая патология более характерен для мужчин.
Этиология
Синдром Лериша является мультифакториальным процессом, причинами которого могут быть различные заболевания.
Прежде всего выделяют два вида патологического состояния:
- Врожденный – возникает еще на этапе закладки сосудов во время внутриутробного развития. При этом наблюдается несовершенность строения аортальной стенки, которая трансформируется в мышечно-фиброзную дисплазию, а также гипоплазию крупных кровеносных сосудов (недоразвитие). Также сюда относят врожденные сужения, заращения сосудов.
- Приобретенный.
В настоящее время основными причинами приобретенного состояния являются следующие заболевания, из которых лидирующие позиции занимают первые две патологии:
- Атеросклероз.
- Болезнь Такаясу – неспецифический воспалительный аортоартериит.
- Облитерирующий эндартериит.
- Тромбозы.
- Эмболии.
Несмотря на этиологические факторы, приводящие к синдрому Лериша, существует определенная группа риска, лица которой наиболее подвержены развитию указанной патологии.
Факторы риска
Каждый из таких факторов в определенный момент приводит к уменьшению просвета брюшной аорты, подвздошных артерий, что приводит к развитию указанной патологии.
- Мужской пол.
- Нарушение обмена жиров.
- Наследственность.
- Стресс.
- Несбалансированное питание.
- Курение.
- Алкоголизм.
- Сахарный диабет.
- Гипертоническая болезнь.
- Гиподинамия.
- Возраст.
Внимание! При воздействии любого из перечисленного фактора может произойти сужение аорты и подвздошных артерий, которое постепенно полностью перекроет ток крови в нижних конечностях.
Патогенез
Брюшная аорта питает кровью всю нижнюю часть тела человека. Соответственно, при локализации патологии в этом отделе страдать в первую очередь будут тазовые органы и ноги.
Сам механизм нарушения кровообращения зависит от степени обширности закупорки аорты и подвздошных артериальных сосудов. Такой процесс снижает приток крови к органам таза, нижним конечностям.
Длительное время объективных, субъективных признаков нет, так как в механизм защиты организма включается коллатеральное кровообращение (в обход основного – поврежденного), за счет чего основные гемодинамические процессы некоторое время остаются компенсированными.
Справочно. Для синдрома Лериша наиболее характерным очагом поражения является место разветвления (бифуркации) брюшной аорты на правую и левую подвздошные артерии. Именно поэтому, где кровоток немного замедляется по причине разветвления, быстро образуются бляшки и их конгломераты с уплотнением, утолщением, потерей эластичности сосудистой стенки.
Развивающееся снижение перфузии тканей приводит к ухудшению микроциркуляции, замедлению метаболических реакций, что вызывает ишемию, которая постепенно нарастает.
При развитии такого процесса для сосудов характерна следующая этапность поражения:
- Развитие стенозирующих явлений (сужение просвета сосуда изнутри). При этом в местах локализации бляшек происходит накопление фибрина, что еще более замедляет кровоток и способствует прилипанию тромбоцитов. Такой механизм – идеальные условия для формирования пристеночных тромбов.
- Развитие окклюзии.
- Появление артериальной недостаточности.
- Тканевая гипоксия.
- Нарушение трофических процессов.
- Ишемия.
- Поражение не только нижних конечностей, а также органов малого таза.
- Некроз.
- Гангрена.
Справочно. Чем ранее выявлен процесс, тем больше шансов на успешное лечение и предотвращение опасных осложнений. В таких случаях незаменимым является процесс классификации патологического состояния.
Классификация
Как и любое нездоровое состояние, синдром Лериша подлежит классификации, благодаря которой можно определить, какие меры необходимо предпринять.
В зависимости от уровня поражения различают такие уровни поражения:
- Окклюзия низкая – расположена дистальнее (дальше кнаружи) нижней брыжеечной артерии.
- Окклюзия средняя – проксимальнее (ближе кнутри) нижней брыжеечной артерии.
- Окклюзия высокая – дистальнее или сразу на уровне почечных артерий.
По типу поражения дистального кровообращения выделяют:
- Тип 1 – вовлечение в поражение аорты, общих подвздошных артериальных сосудов.
- Тип 2 – в этом случае характерно поражение основного артериального сосуда и наружных подвздошных артерий.
- Тип 3 – процесс поражения распространяется на аорту, наружные подвздошные и уже поверхностные бедренные артерии.
- Тип 4 – в дополнение к указанным выше поражениям вовлекаются сосуды голени.
Независимо от типа патологического процесса различают такие варианты:
- Вариант А – глубокая бедренная артерия проходима.
- Вариант Б – в наличии стеноз или окклюзионные проявления устья бедренных артериальных сосудов.
Так как процесс может быть односторонним, то проявления могут быть асимметричными, согласно степени выраженности ишемии:
- Степень 1 – начальные ишемические проявления.
- Степень 2а – развитие перемежающейся хромоты через 300 – 500 метров спокойной ходьбы.
- Степень 2б – перемежающаяся хромота возникает уже через 200 метров.
- Степень 3 – боль развивается практически сразу – через 20 – 45 метров ходьбы.
- Степень 4 – развитие язв, некроза.
Ввиду того, что более чем в 90% случаев причиной является атеросклероз, то по характеру атеросклеротического поражения синдром Лериша подразделяют на следующие типы:
- Полная односторонняя облитерация подвздошной артерии, закупорка бифуркации аорты – частичная.
- Облитерация аортальной бифуркации, сочетающаяся с закупоркой обеих бедренных артерий.
- Полная облитерация с одной стороны подвздошной артерии и бифуркации аорты с тотальной закупоркой одноименного сосуда на противоположной стороне.
- Полная облитерация бифуркации аорты с правой и левой бедренными артериями.
Для каждой из стадий характерна своя клиническая картина, демонстрирующая обширность зоны поражения.
Клинические проявления
Все возникающие симптомы строго зависят от степени нарушения артериальной гемодинамики.
В связи с этим, клинические проявления подразделяют на 4 стадии:
- Стадия функциональной компенсации – в этот период начинается возникновение судорог, онемение (пока еще периодическое), зябкость, покалывание в нижних конечностях. Ноги часто, быстро замерзают. Приблизительно через 500 – 1000 метров спокойной ходьбы возникает симптом перемежающейся хромоты, который сопровождается выраженной болью в голенях. Такое проявление принуждает человека останавливаться для снижения болезненности.
- Стадия субкомпенсации – в таких случаях перемежающаяся хромота появляется уже гораздо раньше – через 200 – 250 метров. Кожа голеней претерпевает изменения – становится сухой, гладкой, теряет свои эластичные свойства, начинает шелушиться. На больной ноге вследствие ишемии ухудшается рост волос. Ногти теряют свою прочность, становятся тонкими, ломкими, меняют свой цвет. Начинают развиваться атрофические изменения в мышцах стопы и подкожной клетчатке.
- Стадия декомпенсации – возможность преодолеть расстояние в 25 – 50 метров практические невозможно. Боли возникают в состоянии покоя. Кожные покровы меняют свой цвет в зависимости от положения ноги. Кожа становится тонкой, уязвимой. При малейшей травматизации возникают раны, язвы, трещины, которые длительно не заживают. Наблюдается атрофия мышечной ткани стопы, голени, которая стремительно прогрессирует.
- Стадия деструктивных изменений – характеризуется крайне сильной, постоянной болью в ноге, стопе, пальцах. Язвы, которые расположены в области стопы, пальцев, голеней почти не заживают, покрыты некротическими массами, вокруг следы воспаления в виде обширного воспаления. В такой период часто присоединяется вторичная инфекция, усугубляющая течения заболевания. Увеличивается отек пораженной конечности, ухудшается состояние ран, начинается развитие гангрены.
В целом, все клинические проявления можно охарактеризовать следующим образом:
- Прежде всего синдром Лериша отличается «четкостью» локализации – вся симптоматика зависит от степени, уровня ишемии расположенных ниже по отношению к очагу закупорки отделов.
- Характерным признаком является то, что боль не только локализована в стопе, голени, а также в бедрах и ягодичной области.
- Так как облитерирующие процессы в брюшной аорте развиваются медленно и благодаря хорошему коллатеральному кровообращению, гангрена развивается долго.
- Сохранность пульсации дольше сохраняется с правой стороны, чем с левой.
- Наиболее свойственный отличительный признак поражения ног при синдроме Лериша – это приобретение кожей цвета слоновой кости.
- Развитие импотенции у 50% пациентов вследствие ишемических процессов.
- При проведении аускультативного осмотра аортальной бифуркации, бедренных и подвздошных артерий определяется систолический шум, который совпадает с пульсом. Такой шум возникает при неполной закупорке сосудов. Благодаря аускультации с максимальной точностью можно определить место стеноза сосудов.
- В некоторых случаях при пальпаторном исследовании артерий возможно появление систолического дрожания.
- Выраженная синюшность кожи ног выше колен.
- Отсутствие пульсации брюшной аорты ниже пупка.
Ввиду того, что облитерация сосудов развивается медленно, и первые симптомы могут не вызвать подозрений, крайне важна тщательная диагностика заболевания.
Диагностика
В случае синдрома Лериша основными критериями для постановки диагноза являются:
- Внешний осмотр.
- Пальпация.
- Аускультация.
С целью получения полной картины заболевания применяются:
- Общий анализ крови.
- Коагулограмма.
- Определение липидограммы.
- При повышенном риске и наследственных факторов атеросклероза рекомендуется проводить анализ на определение гомоцистеина и аполипопротеина А.
- Определение глюкозы крови, мочевины, креатинина.
- Исследование показателей HGB А1с с целью исключения диабетического поражения сосудов.
- Ультразвуковая допплерография – определяет патология на ранних стадиях развития, оценивает скорость кровотока, выявляет структурные нарушения сосудистых стенок.
- Реовазография – с ее помощью регистрируется поступление крови в определенные области.
- Плетизмография – исследуется объем кровоснабжения организма в целом и его отделов за минуту.
- Осциллография – определяет степень эластичности стенок сосудов, цифры артериального давления от минимального до максимального.
- Рентгеноконтрастная ангиография (также может быть радионуклидная, субтракционная, дигитальная) – четко определяет локализацию очага.
- Сфигмография – определение двигательной активности аортальных стенок, которые регистрируются при каждом сердечном сокращении.
- Исследование мышечного кровотока.
- Пункционная аортография транслюмбальная – определяет протяженность и место очага поражения.
- Расчет индекса лодыжки. Для этого артериальное давление в стопе делится на артериальное давление лучевой артерии. Показатели 1,1 – 1,2 считается нормой, если же данные от 0,8 и ниже – явления хромоты, при падении показателя 0,3 и ниже – некроз.
Несмотря на строго определенные симптомы, возникающие при синдроме Лериша, все же требуется дифференциальная диагностика для определения правильного лечения.
Дифференциальная диагностика
При проведении диагностики синдрома Лериша с другими патологическими состояниями прежде всего исключаются:
- Облитерирующий эндартериит – при этом наблюдается поражение сосудов голеней в возрасте до 30 лет. Характерно наличие систолического шума над областью сосудов.
- Пояснично-крестцовый радикулит – присутствует выраженный болевые ощущения, но пульсация магистральных сосудов в состоянии нормы, сосудистые шумы отсутствуют.
Только после проведения диагностики и исключения других заболеваний можно начинать лечебные мероприятия.
Лечение
Главным принципом терапии при синдроме Лериша являются две цели:
- Уменьшение риска развития сердечно-сосудистых катастроф, так как до 40% страдающим указанным синдромом погибают от инфарктов и инсультов в течение 5 лет.
- Предотвращение ампутации нижних конечностей.
Все лечение построено в зависимости от степени поражения сосудов:
- Степень1 и 2а – рекомендуется консервативное лечение с применением ганглиоблокаторов (Мидокалм, Васкулат), холинолитиков (Андекалин, Депо-Падутин), спазмолитиков, внутривенных инфузий, стимулирующих микроциркуляцию, барокамеры, санаторно-курортного лечения, лечебной физкультуры.
- Степень 2б, 3 и 4 – такие степени развития являются показанием для проведения оперативного вмешательства. Как правило, применяется резекция сосуда с протезированием и шунтирование.
- Лечение основного заболевания.
Общими рекомендациями для каждого пациента являются:
- Полный отказ от курения.
- Контроль уровней глюкозы при наличии сахарного диабета.
- Контроль и поддержание артериального давления не более 140/90 мм рт.ст.
- Контроль холестерина и фракций липидов.
Только своевременное и правильное лечение позволят избежать осложнений, которые нередко приводят к печальному исходу.
Осложнения
Течение заболевания является длительным, постепенно приводящим к летальному исходу без должного лечения и наблюдения. Итогом
заболевания является развитие:
- Длительно незаживающих ран, язв, к которым присоединяется вторичная инфекция, которая может стать генерализованной и привести к сепсису, исходом которого может быть смерть.
- Гангрена, предусматривающая ампутацию конечности и длительный послеоперационный период, который зачастую, на фоне ослабленного организма, осложняется инфекцией, тромбозами, что также может привести к летальному исходу.
- Инсульт.
- Инфаркт миокарда.
- Импотенция в следствие ишемических процессов.
Важно. Синдром Лериша, несмотря на его длительное развитие, в итоге приводит к смерти пациентов. Поэтому, крайне важно вовремя распознать опасные симптомы и обратиться за медицинской помощью.
Источник
Облитерирующий атеросклероз нижних конечностей – дегенеративный процесс в артериях, питающих ноги и приводящий к симптомам хронической ишемии и гангрене. В зависимости от локализации артериальных поражений выделяется несколько симптомокомплексов.
Сужение артерий атеросклеротическими бляшками резко изменяет кровоток. В области сужений происходит турбуленция кровотока, что способствует образованию тромба. Тромбоз артерии закрывает боковые ветви и может привести к развитию острой ишемии и гангрены.
Инновационный сосудистый центр на протяжении нескольких лет является лидером в России по лечению больных с критической ишемией и гангреной на фоне атеросклероза нижних конечностей. Ежегодно выполняется более 400 успешных вмешательств при тяжелом атеросклерозе нижних конечностей.
Жалобы и течение атеросклероза нижних конечностей
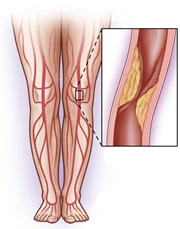
1. Ведущей жалобой при закупорке артерий является перемежающаяся хромота, проявляющаяся болями в икроножных мышцах, которые появляются при ходьбе и исчезают после кратковременного отдыха. Расстояние безболевой ходьбы постепенно или быстро уменьшается. При поражении крупных сосудов (брюшной аорты и подвздошных артерий) боли локализуются не только в голенях, но и в ягодичных мышцах, поясничной области и мышцах бедер. Перемежающаяся хромота усиливается при подъеме по лестнице или в гору. В запущенных случаях боль возникает в покое, заставляет пациента постоянно опускать ногу и лишает его сна.
2. Часто отмечается зябкость, повышенная чувствительность нижних конечностей к холоду, иногда чувство онемения в стопах. Отмечается резкое похолодание пораженной стопы и пальцев, по сравнению с противоположной ногой.
3. Одним из проявлений закупорки аорты является импотенция, обусловленная нарушением кровообращения в системе внутренних подвздошных артерий. Указанный симптом встречается у 50% больных.
Видимые симптомы
Кожные покровы ног в начальных стадиях заболевания становятся бледными. В более поздних стадиях кожа стоп и пальцев приобретает багрово синюшную окраску. Нарушение питания кожи ведет к выпадению волос, нарушению роста ногтей. При закупорке бедренно-подколенного сегмента оволосение обычно отсутствует на голени, при поражении аорто-подвздошной области зона облысения распространяется и на нижнюю треть бедра. В запущенных случаях появляются трофические язвы на стопах и пальцах, пальцы могут почернеть и начать разлагаться – присоединяется гангрена стопы. нижних сегментов пораженной ноги, сопровождающиеся отеком и багровой окраской стоп.
Течение сосудистого заболевания
Естественное течение этих заболеваний связано с прогрессирующим ухудшением. При атеросклерозе нарастание симптомов недостаточности кровообращения происходит медленно, но это справедливо лишь до тех пор, пока не произойдет острый тромбоз. При тромбозе клиническое течение может резко ухудшиться. Правильное лекарственное лечение значительно замедляет прогрессирование атеросклероза.
Течение эндартериита и диабетического поражения сосудов значительно драматичнее. При быстро развивающемся процессе спасти ногу, а часто и жизнь может только немедленное вмешательство в ход болезни высококвалифицированного сосудистого хирурга.
Классификация хронической артериальной недостаточности по Фонтену – Покровскому
1 стадия – пациент может пройти более 1000 метров до возникновения болей в мышцах ног
2 а стадия – боли, заставляющие остановиться появляются при прохождении более 200 метров.
2 б стадия – расстояние безболевой ходьбы менее 200 метров.
3 стадия – боли в ноге в покое, в горизонтальном положении.
4 стадия – некрозы и гангрена конечности.
Методы диагностики
Синдром Лериша – атеросклероз аорты и подвздошных артерий.
 Атеросклеротические бляшки суживают или перекрывают просвет крупных сосудов, а кровообращение в редуцированном виде осуществляется через мелкие боковые сосуды (коллатерали).
Атеросклеротические бляшки суживают или перекрывают просвет крупных сосудов, а кровообращение в редуцированном виде осуществляется через мелкие боковые сосуды (коллатерали).
Клинически синдром Лериша проявляется следующими симптомами:
- Высокая перемежающаяся хромота. Боли в бедрах, ягодицах и икроножных мышцах при ходьбе, вынуждающие останавливается через определенное расстояние, а в поздних стадиях постоянные боли в покое. Это связано с недостаточностью кровотока в области таза и бедер.
- Импотенция. Нарушение эрекции связано с прекращением кровотока по внутренним подвздошным артериям, которые отвечают за кровенаполнение пещеристых тел.
- Бледность кожных покровов стоп, ломкость ногтей и облысение голеней у мужчин. Причиной является резкое нарушение питания кожи
- Появление трофических язв на кончиках пальцев и стопе и развитие гангрены являются признаками полной декомпенсации кровотока в позних стадиях развития атеросклероза.
Синдром Лериша – опасное состояние. Показания к ампутации одной ноги возникают в 5% случаев в год. Через 10 лет после установления диагноза у 40% больных ампутированы обе конечности.
Лечение облитерирующего атеросклероза подвздошных артерий (синдрома Лериша) только хирургическое. У большинства пациентов в нашей клинике удается выполнить эндоваскулярную или гибридную операцию – ангиопластику и стентирование подвздошных артерий. Проходимость стентов составляет 88% в течение 5 лет и 76% в течение 10 лет. При использовании специальных эндопротезов результаты улучшаются до 96% в течении 5 лет. В сложных случаях, при полной закупорке подвздошных артерий приходится выполнять аорто-бедренное шунтирование, а у ослабленных пациентов перекрестное бедренное или подмышечно-бедренное шунтирование. Хирургическое лечение при атеросклерозе подвздошных артерий позволяет избежать ампутации в 95% случаев.
Облитерирующий атеросклероз бедренной и подколенной артерий
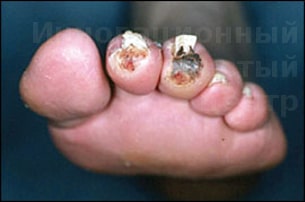 Атеросклероз поверхностной бедренной артерии приводит к появлению болей при ходьбе в икроножных мышцах. В зависимости от уровня недостаточности кровообращения болезнь делится на 4 стадии:
Атеросклероз поверхностной бедренной артерии приводит к появлению болей при ходьбе в икроножных мышцах. В зависимости от уровня недостаточности кровообращения болезнь делится на 4 стадии:
1. Безболевое расстояние ходьбы более 1000 метров. Требуется только лекарственное лечение атеросклероза и лечебная ходьба
2. Боль при ходьбе возникает при меньшем расстоянии (а) от 200 до 1000 метров, (б) менее 200 метров. В стадии 2а хирургическое лечение не показано, но в стадии 2б можно предложить восстановление кровотока, если человеку по роду занятий необходимо ходить больше.
3. В этой стадии появляются боли в ноге в покое и при ходьбе менее 50 метров. Нарушается сон. Эта стадия называется критической ишемией и требует вмешательства сосудистого хирурга, так как неминуемо приводит к ампутации ноги
4. К жалобам, характерным для 3 стадии прибавляются некрозы, трофические язвы или гангрена пальцев и стопы. Необходимо срочное вмешательство для спасения ноги от ампутации
Современная сосудистая хирургия в Инновационном сосудистом центре предполагает для лечения этого синдрома эндоваскулярных и открытых операций в зависимости от ситуации. Сосудистые вмешательства позволяют сохранить ногу в 90% случаев критической ишемии и гангрены на фоне облитерирующего атеросклероза бедренных и подколенных артерий.
Атеросклероз артерий голени и стопы
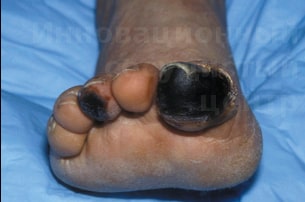 Атеросклероз артерий голени и стопы может быть изолированным, но чаще сочетается с облитерирующим атеросклерозом подвздошного и бедренно-подколенного сегмента, значительно осложняя течение заболевания и возможности восстановления кровотока. При данном виде атеросклеротического поражения гангрена развивается чаще и быстрее. Развитие критической ишемии на фоне поражений артерий голени и стопы требует безотлагательного хирургического вмешательства. Наиболее эффективным оказывается применение микрохирургического шунтирования аутовеной, которое позволяет в 85% случаев спасти ногу от ампутации. Эндоваскулярные методы менее эффективны, но их можно повторять.
Атеросклероз артерий голени и стопы может быть изолированным, но чаще сочетается с облитерирующим атеросклерозом подвздошного и бедренно-подколенного сегмента, значительно осложняя течение заболевания и возможности восстановления кровотока. При данном виде атеросклеротического поражения гангрена развивается чаще и быстрее. Развитие критической ишемии на фоне поражений артерий голени и стопы требует безотлагательного хирургического вмешательства. Наиболее эффективным оказывается применение микрохирургического шунтирования аутовеной, которое позволяет в 85% случаев спасти ногу от ампутации. Эндоваскулярные методы менее эффективны, но их можно повторять.
Ампутации должны проводиться лишь после исчерпания всех методов спасения конечности.
Лечебная ходьба при атеросклерозе
Главная жалоба больных с атеросклерозом нижних конечностей – невозможность ходить без боли и остановок. Атеросклеротическое поражение сосудов приводит к значительному нарушению кровообращения и появлению “перемежающейся хромоты” с болями в икрах. Поэтому основной задачей ангиолога при облитерирующем атеросклерозе является увеличение способности к ходьбе и устранение риска развития гангрены. Лекарственные препараты играют в этой задаче лишь вспомогательную роль. Для решения этой задачи мы и создали наш реабилитационный центр.
Лечебная ходьба – основа лечения атеросклероза нижних конечностей без явлений критической ишемии. Когда к нам приходит пациент и утверждает, что он может пройти лишь 100 метров – мы говорим ему, что это не так и он может пройти в пять раз больше. Боль и усталость в икрах при ходьбе вынуждает пациента остановиться и постоять несколько минут.
Почему помогает лечебная ходьба
 Рассмотрим процессы вынуждающие пациента останавливаться. Ходьба приводит к повышенной работе мышц голени и бедра, что повышает потребность их в кислороде и питательных веществах. В результате мышечной работы образуются кислые продукты обмена, так как недостаток кислорода не позволяет полностью переработать питательные вещества. Кислые продукты накапливаются в тканях и воздействуют на болевые рецепторы, а так же блокируют тканевую межклеточную жидкость не давая поступать новым питательным веществам для мышц. После того, как человек остановился, работа мышц прекращается и через некоторое время кислые продукты выводятся и боль проходит, можно идти дальше. Перемежающаяся хромота – основной признак поражения сосудов ног атеросклерозом. Мышечная нагрузка является самым лучшим стимулом для усиления кровотока, мы наблюдаем мощное развитие сосудов у спортсменов-силовиков, культуристов. Значит и при сосудистых поражениях можно предположить, что активная нагрузка (длительная ходьба) должна усиливать кровообращение и развитие окольных сосудов. Это предположение оказалось абсолютно верным. Но пародокс быстрой остановки при ходьбе не дает пациенту возможности тренировать сосуды. Где же выход из этой ситуации? Выход найден простой и очень эффективный. Это лечебная ходьба. Принцип ее такой – пациент начинает идти с обычной скоростью 4-5 км/час. Почувствовав первые признаки усталости скорость снижается до 2 км/ч. Через 2-3 минуты болевые ощущения отступают и пациент может идти с обычной скоростью 4-5 км/ч. Таким образом, он может пройти в 5-10 раз больше начального состояния. Если совершать ежедневные прогулки по 3 -5 км по принципу лечебной ходьбы, то пациент через 3 месяца настолько усилит кровоток в ногах, что сможет пройти обычным шагом без остановки 1-2 км. Такое лечение уступает по своей эффективности только хирургической восстановительной операции и превосходит любую лекарственную терапию.
Рассмотрим процессы вынуждающие пациента останавливаться. Ходьба приводит к повышенной работе мышц голени и бедра, что повышает потребность их в кислороде и питательных веществах. В результате мышечной работы образуются кислые продукты обмена, так как недостаток кислорода не позволяет полностью переработать питательные вещества. Кислые продукты накапливаются в тканях и воздействуют на болевые рецепторы, а так же блокируют тканевую межклеточную жидкость не давая поступать новым питательным веществам для мышц. После того, как человек остановился, работа мышц прекращается и через некоторое время кислые продукты выводятся и боль проходит, можно идти дальше. Перемежающаяся хромота – основной признак поражения сосудов ног атеросклерозом. Мышечная нагрузка является самым лучшим стимулом для усиления кровотока, мы наблюдаем мощное развитие сосудов у спортсменов-силовиков, культуристов. Значит и при сосудистых поражениях можно предположить, что активная нагрузка (длительная ходьба) должна усиливать кровообращение и развитие окольных сосудов. Это предположение оказалось абсолютно верным. Но пародокс быстрой остановки при ходьбе не дает пациенту возможности тренировать сосуды. Где же выход из этой ситуации? Выход найден простой и очень эффективный. Это лечебная ходьба. Принцип ее такой – пациент начинает идти с обычной скоростью 4-5 км/час. Почувствовав первые признаки усталости скорость снижается до 2 км/ч. Через 2-3 минуты болевые ощущения отступают и пациент может идти с обычной скоростью 4-5 км/ч. Таким образом, он может пройти в 5-10 раз больше начального состояния. Если совершать ежедневные прогулки по 3 -5 км по принципу лечебной ходьбы, то пациент через 3 месяца настолько усилит кровоток в ногах, что сможет пройти обычным шагом без остановки 1-2 км. Такое лечение уступает по своей эффективности только хирургической восстановительной операции и превосходит любую лекарственную терапию.
Мы учим ходить без боли

Источник
