Образование спинного мозга код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
Названия
D43,4 Новообразование спинного мозга.
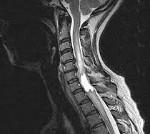
D43.4 Новообразование спинного мозга
Синонимы диагноза
Спинного мозга, опухоли спинного мозга.
Описание
Опухоли спинного мозга. Новообразования первичного и метастатического характера, локализующиеся в околоспинномозговом пространстве, оболочках или веществе спинного мозга. Клиническая картина спинальных опухолей вариабельна и может включать корешковый синдром, сегментарные и проводниковые сенсорные расстройства, одно- или двусторонние парезы ниже уровня поражения, тазовые нарушения. В диагностике возможно применение рентгенографии позвоночника, контрастной миелографии, ликвородинамических проб и исследования ликвора, но ведущим методом является МРТ позвоночника. Лечение осуществляется только хирургическим путем, химиотерапия и лучевое воздействие имеют вспомогательное значение. Операция может заключаться в радикальном или частичном удалении спинального новообразования, опорожнении его кисты, проведении декомпрессии спинного мозга.
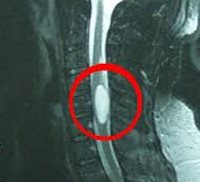
D43.4 Новообразование спинного мозга
Дополнительные факты
Наиболее часто опухоль спинного мозга диагностируется у людей в возрасте от 30 до 50 лет, у детей встречается в редких случаях. В структуре опухолей ЦНС у взрослых на долю новообразований спинного мозга приходится около 12%, у детей — около 5%. В отличие от опухолей головного мозга, спинномозговые опухоли имеют преимущественно внемозговое расположение. Только 15% из них берут свое начало непосредственно в веществе спинного мозга, остальные 85% возникают в различных структурах позвоночного канала (жировой клетчатке, оболочках спинного мозга, сосудах, спинномозговых корешках). Вертеброгенные, т. Е. Растущие из позвонков, новообразования относятся к опухолям костей.
Современная клиническая нейрохирургия и неврология используют в своей практике несколько основных классификаций спинномозговых новообразований. По отношению к спинному мозгу опухоли подразделяют на экстрамедуллярные (80%) и интрамедуллярные (20%). Опухоль спинного мозга экстрамедуллярного типа развивается из тканей, окружающих спинной мозг. Она может иметь субдуральную и эпидуральную локализацию. В первом случае новообразование изначально находится под твердой мозговой оболочкой, во втором — над ней. Субдуральные опухоли в большинстве случаев имеют доброкачественный характер. 75% из них составляют невриномы и менингиомы. Невриномы возникают в результате метаплазии шванновских клеток задних корешков спинного мозга и клинически дебютируют корешковым болевым синдромом. Менингиомы берут свое начало в твердой мозговой оболочке и крепко срастаются с ней. Экстрадуральные опухоли имеют весьма вариативную морфологию. В качестве таких новообразований могут выступать нейрофибромы, невриномы, лимфомы, холестеатомы, липомы, нейробластомы, остеосаркомы, хондросаркомы, миеломы.
Интрамедуллярная опухоль спинного мозга растет из его вещества и поэтому манифестирует сегментарными расстройствами. Большинство таких опухолей представлено глиомами. Следует отметить что спинномозговые глиомы имеют более доброкачественное течение, чем глиомы головного мозга. Среди них чаще встречается эпендимома, на долю которой приходится 20% всех спинальных новообразований. Обычно она располагается в области шейного или поясничного утолщений, реже — в области конского хвоста. Менее распространены склонная к кистозной трансформации астроцитома и злокачественная глиобластома, отличающаяся интенсивным инфильтративным ростом.
Исходя из локализации опухоль спинного мозга может быть краниоспинальной, шейной, грудной, пояснично-крестцовой и опухолью конского хвоста. Примерно 65% спинномозговых образований имеют отношение к грудному отделу.
По своему происхождению опухоль спинного мозга может быть первичной или метастатической. Спинальные метастазы могут давать: рак пищевода, злокачественные опухоли желудка, рак молочной железы, рак легких, рак простаты, почечно-клеточный рак, зернисто-клеточная карцинома почки, рак щитовидной железы.
Симптомы
В клинике спинномозговых новообразований различают 3 синдрома: корешковый, броунсекаровский (поперечник спинного мозга поражен наполовину) и полное поперечное поражение. С течение времени любая опухоль спинного мозга, независимо от ее местонахождения, приводит к поражению его поперечника. Однако развитие симптоматики по мере роста интра- и экстрамедуллярной опухоли заметно отличается. Рост экстрамедуллярных образований сопровождается постепенной сменой стадий корешкового синдрома, броунсекаровского синдрома и тотального поражения поперечника. При этом поражение спинного мозга на начальных этапах обусловлено развитием компрессионной миелопатии, а уже потом — прорастанием опухоли. Интрамедуллярные опухоли начинаются с появления на уровне образования диссоциированных сенсорных нарушений по сегментарному типу. Затем постепенно происходит полное поражение спинального поперечника. Корешковый симптомокомплекс возникает на поздних стадиях, когда опухоль распространяется за пределы спинного мозга.
Корешковый синдром характеризуется интенсивной болью корешкового типа, усиливающейся при кашле, чихании, наклоне головы, физической работе, натуживании. Обычно нарастание боли в горизонтальном положении и ее ослабление при сидении. Поэтому пациентам зачастую приходится спать полусидя. Со временем к болевому синдрому присоединяется сегментарное выпадение всех видов сенсорного восприятия и расстройство рефлексов в зоне иннервации корешка. При перкуссии остистых отростков на уровне спинномозговой опухоли возникает боль, иррадиирующая в нижние части тела. Дебют заболевания с корешкового синдрома наиболее типичен для экстрамедуллярной опухоли спинного мозга, особенно для невриномы. Подобная манифестация заболевания нередко приводит к ошибкам в первичной диагностике, поскольку корешковый синдром опухолевого генеза клинически не всегда удается дифференцировать от радикулита, обусловленного воспалительными изменениями корешка при инфекционных болезнях и патологии позвоночного столба (остеохондрозе, межпозвоночной грыже, спиндилоартрозе, сколиозе ).
Синдром Броун-Секара представляет собой сочетание гомолатерального центрального пареза ниже места поражения спинного мозга и диссоциированных сенсорных расстройств по проводниковому типу. Последние включают выпадение глубоких видов — вибрационной, мышечно-суставной — чувствительности на стороне опухоли и снижение болевого и температурного восприятия на противоположной стороне. При этом, кроме проводниковых сенсорных нарушений на стороне поражения, отмечаются сегментарные расстройства поверхностного восприятия.
Краниоспинальные опухоли экстрамедуллярного расположения манифестируют корешковыми болями затылочной области. Симптомы поражения вещества мозга весьма вариабельны. Неврологический дефицит в двигательной сфере бывает представлен центральным тетра- или трипарезом, верхним или нижним парапарезом, перекрестным гемипарезом, в чувствительной сфере — варьирует от полной сенсорной сохранности до тотальной анестезии. Могут наблюдаться симптомы, связанные с нарушением церебральной ликвороциркуляции и гидроцефалией. В отдельных случаях отмечается тройничная невралгия, невралгия лицевого, языкоглоточного и блуждающего нервов. Краниоспинальные опухоли могут прорастать в полость черепа и церебральные структуры.
Новообразования шейного отдела, расположенные на уровне C1-C4, приводят к проводниковым расстройствам чувствительности ниже этого уровня и спастическому тетрапарезу. Особенностью поражение уровня C4 является наличие симптомов, обусловленных парезом диафрагмы (одышки, икоты, затрудненного чиханья и кашля). Образования области шейного утолщения характеризуются центральным нижним и атрофическим верхним парапарезом. Опухоль спинного мозга в сегментах C6-C7 проявляется миозом, птозом и энофтальмом (триада Горнера).
Опухоли грудного отдела дают клинику опоясывающих корешковых болей. На начальной стадии вследствие нейрорефлекторного распространения боли пациентам зачастую диагностируют острый холецистит, аппендицит, панкреатит, плеврит. Затем присоединяются проводниковые сенсорные и двигательные нарушения, выпадают брюшные рефлексы. Верхние конечности остаются интактными.
Новообразования пояснично-крестцового отдела, расположенные в сегментах L1-L4, проявляются корешковым синдромом, атрофией передней группы мышц бедра, выпадением сухожильных коленных рефлексов. Опухоли эпиконуса (сегменты L4-S2) — периферическими парезами и гипестезией в области ягодиц, задней бедренной поверхности, голени и стопы; недержанием мочи и кала. Опухоли конуса (сегменты S3-S5) не приводят к парезам. Их клиника состоит из тазовых нарушений, сенсорных расстройств аногенитальной зоны и выпадения анального рефлекса.
Опухоли конского хвоста отличаются медленным ростом и, благодаря смещаемости корешков, могут достигать крупных размеров, имея субклиническое течение. Дебютируют резким болевым синдромом в ягодице и ноге, имитирующим невропатию седалищного нерва. Типичны асимметричные сенсорные нарушения, дистальные вялые парезы ног, выпадение ахилловых рефлексов, задержка мочеиспускания.
Диагностика
Выявленные в ходе неврологического осмотра нарушения позволяют неврологу лишь заподозрить органическое поражение спинальных структур. Дальнейшая диагностика проводится при помощи дополнительных методов обследования. Рентгенография позвоночника информативна только в развернутой стадии заболевания, когда опухолевый процесс приводит к смещению или разрушению костных структур позвоночного столба.
Определенную диагностическую роль имеет забор и исследование цереброспинальной жидкости. Проведение в ходе люмбальной пункции ряда ликвородинамических проб позволяет выявить блок субарахноидального пространства. При заполнении опухолью спинального канала в области пункции, во время исследования ликвор не вытекает (т. Н. «сухая пункция»), а возникает корешковая боль, обусловленная попаданием иглы в ткань опухоли. Анализ ликвора свидетельствует о белково-клеточной диссоциации, причем гиперальбуминоз зачастую настолько выражен, что приводит к сворачиванию ликвора в пробирке. Обнаружение опухолевых клеток в цереброспинальной жидкости является достаточно редкой находкой.
В последние годы большинство специалистов отказались от применяемых ранее изотопной миелографии и пневмомиелографии в виду их малой информативности и существенной опасности. Обозначить уровень спинального поражения, а также предположить экстра- или интрамедуллярный тип опухоли позволяет контрастная миелография. Однако ее результаты далеко неоднозначны, а проведение связано с определенными рисками. Поэтому миелография используется сейчас только при невозможности применения современных нейровизуализирующих исследований.
Наиболее безопасным и эффективным способом, позволяющим диагностировать опухоль спинного мозга, выступает МРТ позвоночника. Метод дает возможность послойно визуализировать расположенные в позвоночном столбе мягкотканные образования, проанализировать объем и распространенность опухоли, ее локализацию по отношению к веществу, оболочкам и корешкам спинного мозга, сделать предварительную оценку гистоструктуры новообразования.
Полная верификация диагноза с установлением гистологического типа опухоли возможна только после морфологического исследования образцов ее тканей. Забор материала для гистологии обычно производится во время операции. В ходе диагностического поиска необходимо дифференцировать опухоль спинного мозга от дискогенной миелопатии, сирингомиелии, миелита, артериовенозной аневризмы, фуникулярного миелоза, бокового амиотрофического склероза, гематомиелии, нарушений спинномозгового кровообращения, туберкуломы, цистицеркоза, эхинококкоза, гуммы третичного сифилиса.
Лечение
Основным эффективным методом лечения выступает хирургический. Радикальное удаление возможно при доброкачественных экстрамедуллярных спинальных опухолях. Удаление невриномы корешка и удаление менингиомы осуществляются после предварительной ламинэктомии. Изучение спинного мозга на микроскопическом уровне свидетельствует о том, что его поражение за счет сдавления экстрамедуллярным образованием полностью обратимо на стадии синдрома Броун-Секара. Частичное восстановление спинальных функций может произойти и при удалении опухоли в стадии полного поперечного поражения.
Удаление интрамедуллярных опухолей весьма затруднительно и зачастую влечет за собой травмирование спинномозгового вещества. Поэтому, как правило, оно проводится при выраженных спинальных нарушениях. При относительной сохранности спинномозговых функций осуществляется декомпрессия спинного мозга, опорожнение опухолевой кисты. Есть надежда, что внедряющийся в практическую медицину микронейрохирургический метод со временем откроет новые возможности для хирургического лечения интрамедуллярных опухолей. На сегодняшний день из интрамедуллярных опухолей радикальное удаление целесообразно лишь при эпендимоме конского хвоста, однако в ходе удаления эпедимомы существует риск повреждения конуса. Лучевая терапия применительно к интрамедуллярным опухолям сегодня считается малоэффективной, она практически не действует на низкодифференцированные астроцитомы и эпендимомы.
Из-за своего инфильтративного роста злокачественные опухоли спинного мозга не доступны хирургическому удалению. В отношении их возможна лучевая и химиотерапия. Неоперабельная опухоль спинного мозга, протекающая с интенсивным болевым синдромом, является показанием к проведению противоболевой нейрохирургической операции, заключающейся в перерезке спинномозгового корешка или спинально-таламического пути.
Источник
Опухоли спинного мозга могут быть доброкачественными или злокачественными. Хотя доброкачественные опухоли часто не являются опасными для жизни пациента, их рост в большинстве областей позвоночника способен вызвать множество самых серьезных проблем. В зависимости от типа течения и места расположения опухоли, первоначальные симптомы патологии могут сильно варьироваться. Они могут включать в себя хронические упорные боли и изменения чувствительности, например, онемение, а также — моторные расстройства, например, мышечная слабость и спастичность. Части тела, которые могут быть затронуты этими симптомами, поражаются в зависимости от локализации опухоли вдоль позвоночного канала.
- Разновидности опухолей спинного мозга и места их расположения
- Интрамедуллярные опухоли
- Внутрирегиональные дуральные опухоли
- Метастазы
- Основные направления в лечении опухолей спинного мозга
Разновидности опухолей спинного мозга и места их расположения
Опухоли позвоночника традиционно делятся на три категории в зависимости от их отношения к спинному мозгу, его окружающей мембраны (твердой мозговой оболочки) и костей (позвонков) позвоночного столба:
Этими категориями являются:
- Интрамедуллярные опухоли.
- Медуллярные, расположенные внутри дурального пространства.
- Другие опухоли дурального пространства.
Доброкачественные опухоли, как правило, медленно растут, часто хорошо отграничены от окружающих нормальных тканей, что позволяет их легче удалить полностью. Кроме того, они не распространяются (не метастазируют) в другие части тела, как близлежащие — в области позвоночника или спинного мозга, так и более отдаленные части тела — легкие, печень и другие.
Злокачественные опухоли спинного мозга, которые, как правило, означают, раковые, быстро растут, и, как правило, имеют плотные, крепкие произрастания в соседние нормальные ткани, что делает их трудноотделимыми полностью. В этом случае, во время хирургической операции, некоторые из этих нормальных окружающих тканей могут быть также отсечены. Редко удаление раковых опухолей проводится, не причиняя вреда, когда дело касается спинного или головного мозга. Кроме того, злокачественное течение характеризуется распространением (часто через кровоток или лимфу) в другие части тела.
Любая опухоль, которая была полностью удалена хирургическим путем, не может повториться в одном и том же месте. Однако, если фрагменты даже те, которые слишком малы, чтобы их увидеть, например, пара клеток, остаются после операции, что более вероятно при злокачественных опухолях, то дальнейший рост, скорее всего возможен.
Интрамедуллярные опухоли
Этот тип опухолей возникает в тканях самого спинного мозга и характеризуются редкостью случаев. Наиболее часто из этого типа распространены астроцитома и эпендимома.
Астроцитомы спинного мозга чаще встречаются у детей, а также молодых взрослых. У более старших пациентов они могут иногда быть злокачественными, но большинство все же являются доброкачественными и медленно растут. Они, как правило, частично кистозные (заполненные жидкостью). Другая часть состоит из твердого вещества — клеток, обладающих сравнительно высокой плотностью по отношению к нормальным тканям. Некоторые астроцитомы, как правило, могут быть удалены хирургическим путем с предварительным удалением жидкости из кист. Лучевая терапия, которая может быть эффективным вариантом в предотвращении дальнейшего роста, как правило, применяется для тех опухолей, которые были полностью удалены или показывали признаки продолжающегося роста.
Эпендимомы спинного мозга чаще встречаются у пожилых пациентов, чем у подростков и детей. Это, как правило, доброкачественные опухоли с четкой границей между патологической и окружающей тканью спинного мозга, что облегчает их хирургическое удаление. Поскольку они имеют тенденцию повторяться, послеоперационная лучевая терапия, как правило, рекомендуется, и этот подход эффективен в предотвращении дальнейшего роста опухоли.
Серьезной разновидностью эпендимом является миксо-папиллярная эпендимома. Она характеризуется более стремительным ростом, чем «классическая» опухоль этого вида, описанная выше. Новообразование, как правило, возникает и распространяется по нижней части спинного мозга. Это мягкая, легко фрагментированная опухоль, поэтому ее трудно полностью удалить. К счастью, она чрезвычайно чувствительна к радиотерапии, которая обычно обладает лечебным эффектом.
Другие, еще более редкие интрамедуллярные опухоли, называются нейроцитома и ганглиоглиома. Обе они доброкачественные и могут характеризоваться небольшим прогрессом роста в течение многих лет.
Классификация
В зависимости от расположения экстрамедуллярные опухоли разделяют на шейные, грудные, пояснично-крестцовые и опухоли конского хвоста. По отношению к твердой оболочке спинного мозга в клинической неврологии различают субдуральные (интрадуральные) и эпидуральные новообразования. У взрослых первые составляют до 65% спинномозговых опухолей, а вторые — 15%. По своему характеру экстрамедуллярные опухоли могут быть добро- и злокачественными. По этиологии выделяют первичные и вторичные (метастатическими) новообразования. Вторичные образования — это метастазы злокачественных опухолей другой локализации, чаще рака простаты, рака молочной железы, рака матки и гипернефромы. Они всегда злокачественные. Клиническое значение имеет классификация экстрамедуллярных опухолей по виду. Так, среди субдуральных образований более часто встречаются менингиомы, невриномы и нейрофибромы. В совокупности они занимают около 80% опухолей экстрамедуллярной локализации. Эпидуральные новообразования могут быть представлены гемангиомой, липомой, хондромой, остеомой, хондробластомой. Предположительно определить вид опухоли можно при помощи методов нейровизуализации, однако точно его установить позволяет лишь гистологическое исследование.
Внутрирегиональные дуральные опухоли
Такие типы новообразований возникают в пространстве между спинным мозгом и твердой мозговой оболочкой. Здесь различают два типа, наиболее часто встречаемые в этой области — менингиома и нейрофиброма.
Менингиома — медленно растущая доброкачественная опухоль, которая появляется из твердой мозговой оболочки, окружающей спинной мозг на всем его протяжении. По мере увеличения новообразования в размерах, оно начинает оказывать давление на жизненно важные ткани спинного мозга, чем и опасна.
Менингиомы очень редки в детском возрасте и, в основном, возникают у взрослых среднего возраста и старше. В позвоночнике они чаще развиваются у пожилых женщин и вызывают медленно прогрессирующее затруднение при ходьбе и нарушения контроля над деятельностью мочевого пузыря. При диагностике они хорошо проявляются при сканировании МРТ в области спины. Большинство из таких опухолей может быть удалено хирургическим путем, а полное удаление должно означать полное излечение.
Такие методы борьбы с доброкачественными опухолями, как прогревание или химиотерапия достаточно редки.
Нейрофибромы — преимущественно доброкачественные опухоли, которые возникают из тканей внешних покрытий нервных корешков, на месте выхода из спинного мозга. Они растут медленно, поэтому не производят (как менингиомы) прогрессирующие моторные затруднения при ходьбе или снижение чувствительности кожи ниже их уровня расположения, также отсутствует вмешательство в работу мочевого пузыря. Раздражение нерва, с которым опухоль растет близко, может порождать полосу боли, которая ощущается по коже и отдает в ногу или поясницу.
Нейрофибромы иногда могут быть частью более генерализованного состояния, которое называется нейрофиброматоз, что иногда очень часто развивается в семьях, имея наследственный характер.
Дополнительные дуральные опухоли являются наиболее распространенными опухолями спинного мозга и, как правило, возникают в костной ткани позвонков. Они редко порождаются из окружающих тканей, чаще их родоначальником являются метастазирующие из других патологических очагов раковые клетки.
Диагностика
Раннее выявление экстрамедуллярных опухолей затруднено из-за их «маскировки» симптоматикой обычного радикулита или соматических заболеваний. Заподозрить опухолевый процесс позволяет отсутствие улучшения от проводимого лечения. Для того, чтобы своевременно диагностировать экстрамедуллярные опухоли, необходимо проводить МРТ позвоночника всем пациентам с корешковым синдромом. Однако это не всегда возможно из-за существенной стоимости МРТ. Рентгенография позвоночника может обнаруживать признаки остеохондроза. Однако следует учитывать, что практически у всех людей среднего и пожилого возраста возможны такие изменения и их наличие не исключает опухолевое поражение. Саму опухоль рентгенография не позволяет обнаружить. В далеко зашедших стадиях она может выявлять смещение или разрушение костных тканей в области опухоли. Электронейромиография является дополнительным методом исследования и дает возможность определить локализацию поражения, но не ее характер. Исследование цереброспинальной жидкости позволяет исключить инфекционную миелопатию. Значительное увеличение белка в ликворе свидетельствует в пользу опухоли. Однако наиболее достоверным методом, визуализирующим экстрамедуллярные опухоли является магнитно-резонансная томография. Она дает возможность определить точное расположение, распространенность, форму опухоли, предположить ее вид, оценить степень спинальной компрессии. При наличии противопоказаний к МРТ альтернативным методом выступает КТ-миелография. При опухолях сосудистого генеза дополнительно назначается спинальная ангиография. Точно судить о доброкачественности опухоли и ее виде позволяет гистологическое исследование её тканей, забор которых, как правило, производится интраоперационно.
Метастазы
Наиболее распространенными первичными (порождающими) областями для спинного метастатического заболевания являются раковые новообразования в легких, молочной железе, простате и почках. Пострадавшие кости позвонков ослабляются, и на их поверхности могут образовываться трещины или даже откалываться отдельные части, вызывая при этом сильную боль в спине. При поражении костей позвоночника, патологический процесс роста обязательно передается через некоторое время на ткани спинного мозга, а сама ткань опухоли оказывает сильный компрессионный эффект на спинной мозг, что находит отражение в слабости ног, а также сфинктеров прямой кишки и мочевого пузыря.
Меры профилактики
Профилактические мероприятия важны, так как они способствуют предупреждению развития отёчности СМ. Что нужно делать:
- избегать травм позвоночника, а в случае травмирования незамедлительно обращаться за квалифицированной помощью;
- вести активный и здоровый образ жизни;
- при любых воспалительных процессах посещать доктора;
- если обнаружено инфицирование организма, не занимайтесь самолечением, так как избавиться от патогенных микроорганизмов можно только при помощи специфической терапии (для каждой бактерии существует определенное лекарство);
- лечите остеохондроз, сколиоз и другие патологии позвоночника;
- контролируйте уровень артериального давления, не допускайте гипертонического криза;
- раз в год посещайте терапевта для прохождения профилактического обследования.
Отёк спинного мозга относится к серьезному осложнению ряда заболеваний и патологических состояний. Иногда благодаря проявляющейся симптоматике удается обнаружить истинную причину отёчности, благодаря чему получается избежать смерти. Главное – вовремя обратиться в клинику для обследования.
Источник
Основные направления в лечении опухолей спинного мозга
Лечение новообразований в области спинного мозга преследует две цели — контроль над основной первичной причиной развития злокачественной болезни и местное лечение (спинальное). Последнее может потребовать срочной хирургической декомпрессии с наличием или без ортопедического входа, что часто необходимо для усиления ослабленного позвоночника. После хирургического вмешательства необходима последующая местная, часто паллиативная лучевая терапии. Перспективы восстановления полезной функции ног зависят от диагноза разновидности опухоли, ее величины и локализации произрастания. Прогноз в целом обусловлен успехом в достижении эффекта обоих целей, которые ставит перед собой лечение. Практика показывает, что прогноз более благоприятен, если получается успешно контролировать основную первичную злокачественную болезнь.
Первичные опухоли костей, которые могут повлиять на позвоночник, включают высоко злокачественные опухоли, такие, как остеогенная саркома и опухоль Юинга. Их лечение обычно включает в себя сочетание хирургии, лучевой терапии и химиотерапии.
Оцените
—
Тактика лечения
Начинать лечение менингиомы рекомендуется сразу же, как только были выполнены диагностические процедуры. Как правило, первоначально специалисты при малых размерах опухолей занимают выжидательную позицию – осмотр больного и проведение МРТ или КТ каждые 6–8 месяцев. Если же очаг быстро увеличивается в размерах и доставляет человеку множество неприятных ощущений, то принимается решение об его удалении.
Медикаментозное лечение
При появлении признаков роста новообразования в грудных позвонках или же менингиомы в шейном отделе позвоночника – парестезий, болезненности – вначале специалисты рекомендуют курс медикаментозной терапии. Препараты подбирают из разных подгрупп аптечных средств в индивидуальном порядке – в прямой зависимости от того, как симптомы беспокоят человека больше всего.
Как правило, симптоматические меры подразумевают борьбу с болевым или воспалительным синдромом – для этого назначаются представители подгрупп нестероидных средств либо миорелаксанты. Они облегчают самочувствие больного. А вот физиотерапевтические процедуры буду противопоказаны, даже магнитотерапия.
Если же консервативные методы устранения болезни не справляются со своей задачей, то специалисты будут подбирать иные меры воздействия на патологический очаг.
Хирургическое лечение
Успешно устранимы оперативным способом доброкачественные новообразования с четко очерченными границами. Радикальная резекция позволяет предупредить перерождение очага в рак или же рецидив болезни в дальнейшем.
Для удаления менингиомы спинного мозга используют несколько разработанных методик – частичную, если опухоль локализована в труднодоступных местах, или же тотальную – при мелких, поверхностных очагах.
( 1 оценка, среднее 4 из 5 )
Источник
