Оценка болевого синдрома качество жизни
Врачу необходимо установить причину, интенсивность и характер боли, а также степень ее влияния на качество повседневной жизни больного, настроение, способность мыслить и сон. Оценка причин острой боли (например, боли в пояснице, боли в грудной клетке) отличается от таковой при хронических болях.
При сборе анамнеза следует выяснить:
Качество (например, жгучая, схваткообразная, ноющая, глубокая, поверхностная, сверлящая, стреляющая)
Степень тяжести
Расположение
Радиационная диаграмма
Продолжительность лечения
Изменение боли со временем (включая характер и выраженность колебаний интенсивности боли и частоту ремиссий)
Факторы, усиливающие и ослабляющие боль
Необходимо оценить влияние боли на образ жизни пациента, включая элементы повседневной активности (например, одевание, прием ванны), работу, любимые занятия и личную жизнь (в том числе сексуальные отношения).
Характер восприятия боли пациентом может отражать больше, чем только внутреннее течение физиологических процессов при заболевании. Необходимо уточнить, что пациент понимает под словом «боль», отделяя при этом психологические аспекты, депрессию и тревогу. Общество более приемлет жалобы на боль, нежели на тревогу и депрессию, и четкое разграничение этих состояний крайне важно для подбора адекватной терапии. Необходимо четко различать боль и страдание, особенно у онкологических больных, чьи страдания могут больше определяться скорее утратой каких-либо функций и страхом перед надвигающейся смертью, нежели собственно болью.
Следует уточнить, какова роль вторичных выгод (появление свободного времени в связи с болезнью, оплата больничного листа) в появлении боли или стремлении к нетрудоспособности. Необходимо выяснить, идет ли в настоящее время судебный процесс или планируется ли выплата в связи с полученной травмой.
Часто прояснить ситуацию помогает информация о личном отношении пациента к хронической боли и отношении к ней в семье. Способствует ли семья поддержанию восприятия хронической боли (например, постоянно интересуясь состоянием здоровья пациента).
Необходимо расспросить пациента, а иногда членов его семьи и ухаживающих лиц, о безрецептурных и рецептурных препаратах, которые он применял, их эффективности и нежелательных реакциях, а также о других применявшихся методах лечения.
Интенсивность боли необходимо оценивать до и после потенциально болезненных процедур. У пациентов, не испытывающих коммуникативных проблем, первичным является оценка жалоб, только потом следует проанализировать внешние проявления боли или переживания (например, плач, гримаса, дрожь). У пациентов, испытывающих трудности при общении, и у маленьких детей в первую очередь необходимо оценивать невербальные показатели (поведенческие и иногда физиологические).
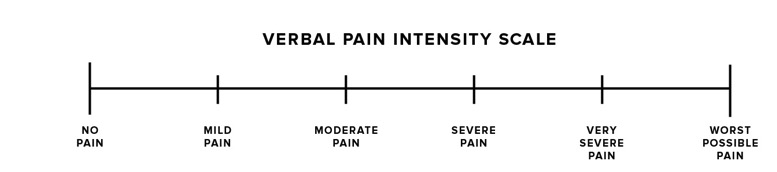
Вербальные категории шкалы (например, легкая, средняя, тяжелая)
Числовые шкалы
Визуально-аналоговая шкала (ВАШ)
По числовой шкале пациент определяет интенсивность боли в баллах от 0 до 10 (0 – нет боли; 10 – невыносимая боль). Пациентам во время составления ВАШ на шкале ставят разделительную метку, обозначающую степень боли, необозначенный отрезок шкалы с левой стороны длиною 10 см отмечают как «отсутствие боли», а отрезок с правой стороны как «невыносимая боль». Степень боли измеряется расстоянием в мм от левого края шкалы. Дети и пациенты с пониженной грамотностью или известными нарушениями развития могут выбирать картинки с изображением лиц, от улыбающихся до искаженных болью, или с изображением фруктов разных размеров, передавая свое восприятие степени тяжести болевого ощущения. При оценке боли исследователь должен уточнить, за какой промежуток времени она оценивается (например, в среднем за последнюю неделю).
Некоторые шкалы для количественной оценки боли
При использовании функциональной шкалы оценки боли исследовать должен четко объяснить пациенту, что необходимо указывать только те функциональные ограничения, которые связаны непосредственно с оцениваемой болью; лечение имеет своей целью уменьшить интенсивность боли, насколько это возможно, по крайней мере, до переносимого уровня (0-2). По материалам the American Geriatrics Society (AGS) Panel on Chronic Pain in Older Persons: The management of chronic pain in older persons. Журнал Американского гериатрического общества (Journal of the American Geriatrics Society) 46:635–651, 1998; разрешено к использованию; из текста Глос Ф.М III, Щив А.А., Стобер С.В., (Gloth FM III, Scheve AA, Stober CV) и др.: Функциональная шкала оценки боли: Надежность, обоснованность и болевая чувствительность у лиц пожилого возраста (The functional pain scale (FPS): Reliability, validity, and responsiveness in a senior population). Journal of the American Medical Directors Association 2 (3):110–114, 2001; а также из Gloth FM III: Assessment. В Handbook of Pain Relief in Older Adults: An Evidence-Based Approach, под редацией FM Gloth III. Totowa (NJ), Humana Press, 2003, p. 17; использовано с разрешения; copyright © FM Gloth, III, 2000. |
Обследование пациентов с нарушением когнитивных функций, речи или языковыми нарушениями (например, при деменции или афазии) может представлять определенные трудности. О наличии боли можно предполагать по гримасе лица, нахмуренному взгляду или частому морганию. Иногда ухаживающие лица могут описывать поведение пациентов, характеризующее страдание от боли (например, внезапное социальное отчуждение, раздражительность, гримасничанье). Наличие боли следует подозревать у пациентов с коммуникативными трудностями при необъяснимом изменении их поведения. В таких случаях для оценки боли можно использовать соответствующую шкалу. Например, для этих целей была валидирована функциональная шкала боли, которая может применяться у пациентов с уходом на дому и счетом по шкале MMSE 17 баллов и более.
В настоящее время не существуют валидированных методик для оценки боли при проведении искусственной вентиляции легких.
При применении седативных препаратов необходимо подобрать соответствующую дозу, при которой будут отсутствовать признаки сознания. В этих случаях применения специфических обезболивающих препаратов не требуется. Если же пациент находится на терапии седативными препаратами, но в то же время имеются признаки ясного сознания (например, моргание, движения глазами в ответ на команды), купирование боли необходимо проводить в соответствии с возможной степенью ее выраженности и возможной причиной (например, ожог, травма). В случае необходимости проведения потенциально болезненной манипуляции (например, транспортировка или переворачивание прикованного к постели пациента) следует предварительно ввести предпочтительный обезболивающий препарат.
Источник
ПРО ПАЛЛИАТИВ использует cookie для статистики и аналитики, чтобы сделать сайт максимально удобным. Оставаясь на сайте, вы подтверждаете свое согласие на использование файлов cookie.
Представляем фрагмент брошюры для врачей «Обезболивание в паллиативной помощи. Практическое руководство для врача», подготовленной благотворительным фондом «Вера». Полная версия брошюры доступна для скачивания по ссылке.
Только сам пациент может оценить уровень боли, которую испытывает. При каждом осмотре пациента спрашивайте его о наличии боли и прислушивайтесь к его жалобам.
Оцените интенсивность болевого синдрома до назначения анальгетиков: для вербальных пациентов используйте комплексную шкалу оценки боли:
Шкалы боли для детейОбзор различных инструментов для определения интенсивности боли у детей
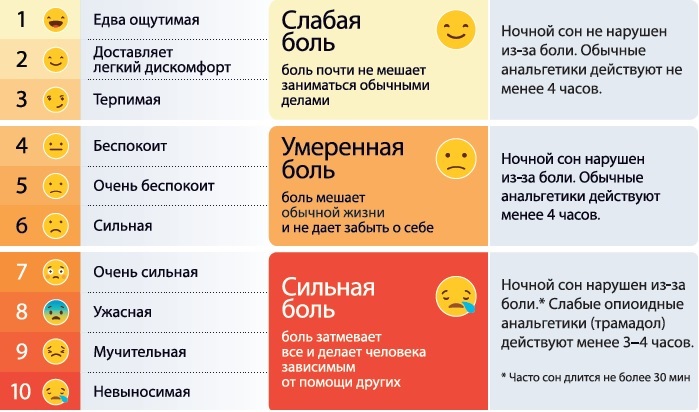
Комплексная шкала оценки боли
Для оценки болевого синдрома у невербальных пациентов и пациентов с когнитивными нарушениями используйте шкалу PAINAD (Pain Assessment in Advanced Dementia — Шкала оценки боли при тяжелой деменции):
«Не мешайте человеку жить прошлым»12 правил, которые помогут в уходе за людьми с деменцией
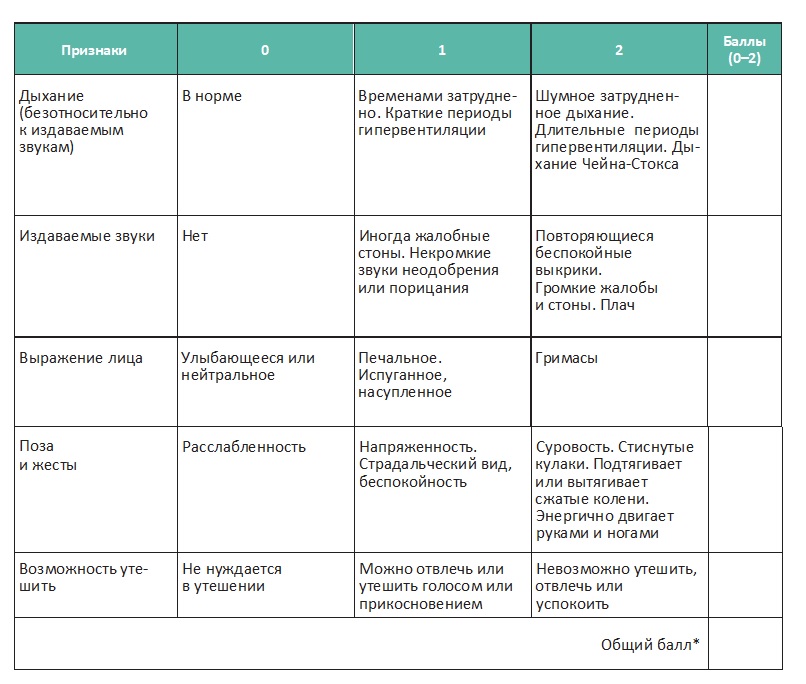
* Общее количество баллов составляет от 0 до 10 (шкалы от 0 до 2 для пяти пунктов); наивысший балл указывает на более сильную боль (0 — боли нет, 10 — сильная боль).
Полученные баллы не определяют абсолютную интенсивность боли. Правильнее сравнивать полученный общий балл с предыдущим значением. Увеличение балла говорит об увеличении боли, в то время как более низкое его значение позволяет предположить, что боль уменьшилась.
Спросите пациента
Навыки общения с пациентами10 советов для врачей при проведении консультаций
- Когда начались боли и сколько они продолжаются (недели, месяцы)?
- Где болит?
- Появляется боль днем или ночью; она постоянная, периодическая или «прорывная»?
- Какая это боль: острая, тупая, жгучая, пронзающая, давящая, распирающая, пульсирующая и др.?
- Есть ли симптомы нейропатической боли: прострелы, чувство жжения, зоны онемения кожи, гиперестезия, аллодиния, дизестезия и др.?
- Как он спит? Если сон нарушен, то как часто пациент просыпается и почему: дискомфорт, боль, привычка мало спать, одышка, неудобное положение? Если есть сложности с засыпанием, в чем причина: дискомфорт, боль, одышка?
- Если сон не нарушен, испытывает ли пациент дискомфорт, боли и т.д., когда просыпается утром?
- Что усиливает боль (например, прием пищи, дефекация и т.п.) и что ее облегчает (например, особое положение в постели)?
- Сопровождается ли боль другими симптомами: тошнота, рвота, диарея, запоры, одышка, потеря аппетита, кашель, слабость и др.?
- Принимает ли пациент анальгетики? Если да, то какие и на протяжении какого времени; как долго действует одна доза анальгетика?
- Есть ли побочные эффекты от анальгетика и как они выражены?
- Какие есть сопутствующие заболевания и какие препараты пациент принимает для их лечения?
Читайте дальше: «Лечение болевого синдрома. Общие принципы».
Горячая линия помощи неизлечимо больным людям
Если вам или вашим близким срочно необходимо обезболивание, помощь хосписа, консультация по уходу или поддержка психолога.
8-800-700-84-36
Круглосуточно, бесплатно
Портал «Про паллиатив» — крупнейший информационный проект в стране, посвященный помощи неизлечимо больным людям и их родным Мы помогаем родственникам тяжелобольных людей разобраться в том, как ухаживать за ними дома, как добиться поддержки от государства и как пережить расставание, а медикам — пополнять свои знания о паллиативной помощи.
Почему это важно
Источник
Автор Трусова Валентина Ивановна На чтение 6 мин. Опубликовано 30.10.2020 10:58
Обновлено 29.10.2020 16:06
Шкала боли — это инструмент, помогающий описать уровень болевого синдрома. Медицинские работники также могут использовать диаграммы шкалы боли для оценки пациентов.
Что такое шкала боли?
Шкала боли — это диаграмма, представляющая различные уровни боли, от легкой до тяжелой. Используют шкалу боли, чтобы определить, какую боль человек чувствует. Существует много видов шкалы болевого синдрома, но врачи и исследователи зачастую используют один из четырех основных типов:
- Числовая шкала: измеряет боль по шкале от 1 до 10.
- Визуальная аналоговая шкала: классифицирует боль по горизонтальной линии, начиная от легкой до тяжелой.
- Шкала боли с различными выражениями лицам — Faces pain scale – revised (FPS–R): использует горизонтальную линию, иллюстрирующую выражение лица, чтобы представить различные уровни боли.
- Вербальная рейтинговая шкала: человек описывает свой уровень боли словами.
Эти шкалы боли одномерны, что означает, что люди могут использовать либо слова, либо образы для описания своей боли. Многомерные шкалы боли более глубоки и требуют больше времени для использования.
Важно отметить, что шкалы боли не обеспечивают объективного измерения боли. Боль субъективна, поэтому то, что один человек может классифицировать как легкий дискомфорт, может быть серьезным для другого человека.
Как врачи используют шкалы боли?
Врачи могут использовать любой тип шкалы боли, чтобы оценить, как боль влияет на человека. При принятии решения о том, какую шкалу использовать, врачи оценивают:
- Возраст пациента или уровень грамотности: детям и людям с низким уровнем грамотности легче оценить свою боль с помощью визуальных шкал. Медицинские работники могут предпочесть использовать числовую или вербальную рейтинговую шкалу при оценке уровня боли у взрослых.
- Когнитивные способности: людям с когнитивными нарушениями проще использовать шкалу лиц. Выражение лица может быть легче для людей, если они находятся в шоке после травмы, принимают сильные обезболивающие препараты или имеют трудности с речью.
- Область или специализация врача: некоторые шкалы боли могут быть более полезными, чем другие, в зависимости от специализации врача. Например, врач, работающий в отделении неотложной помощи, может предпочесть одномерные шкалы, поскольку они обеспечивают более быстрые результаты. Однако онколог может выбрать многомерную шкалу, чтобы полностью понять, как рак влияет на жизнь человека.
То, как люди реагируют на шкалу боли или опросник, может повлиять на их лечение.
Шкала боли с различными выражениями лицам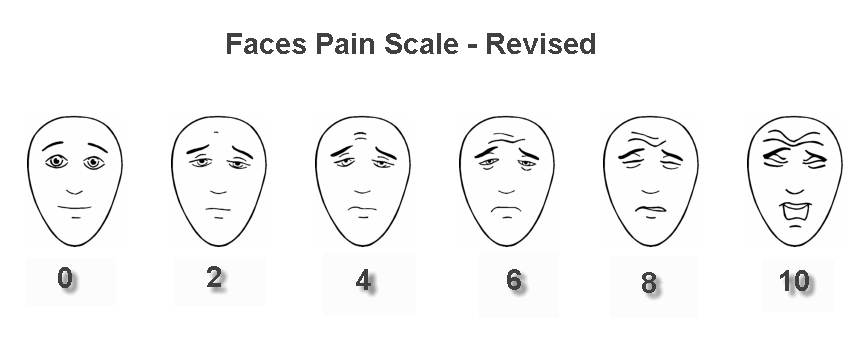
Шкала боли с различными выражениями лицам, такие как FPS–R и шкала Вонга-Бейкера, являются одними из самых популярных вариантов описания или оценки боли.
FPS–R оценивает боль по шкале от 1 до 10, где 0 означает “нет боли” и 10 — “очень сильная боль”. Каждый уровень сопровождает выражение лица от довольного до огорченного.
Шкала Вонга-Бейкера очень похожа на FPS–R с некоторыми различиями в выражении лица. Здесь 0 означает “нет боли”, а 10 — “болит очень сильно”. Это последнее лицо иллюстрируется плачем.
Шкалы боли с выражением лица легко понимают люди. Врачи часто используют их для оценки детей, в то время как они также могут быть полезны, если есть языковой барьер. Однако у них есть некоторые ограничения.
Выражение лица этих шкал боли отражает то, сколько боли человек испытывает внутренне, а не то, как его лицо выглядит внешне. Это может сбить с толку детей, которые могут интерпретировать эти выражения как эмоции, такие как радость или печаль.
Одномерные шкалы
Числовая рейтинговая шкала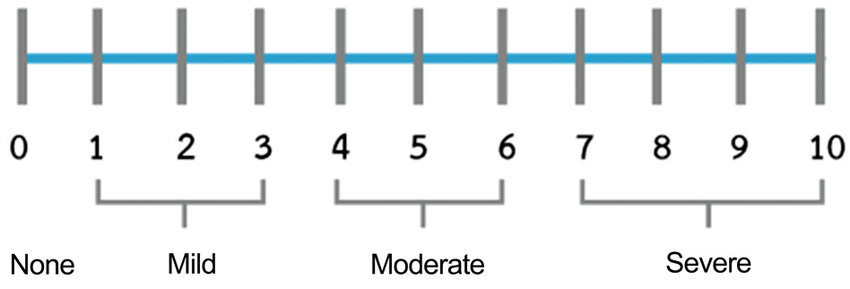
Числовая шкала оценки обычно включает горизонтальную линию, отмеченную цифрами 0-10. Люди указывают или говорят число, которое лучше всего отражает уровень боли, которую они чувствуют. Взрослые люди без когнитивных нарушений считают числовую рейтинговую шкалу простой в использовании. Это также позволяет людям быть более конкретными.
Визуальная аналоговая шкала
Визуальные аналоговые шкалы могут отличаться по внешнему виду. Некоторые из них представляют собой простые линии с надписью “Нет боли” на одном конце и “Сильная боль” на другом. Люди отмечают точку между этими крайностями, чтобы продемонстрировать, какую боль они испытывают.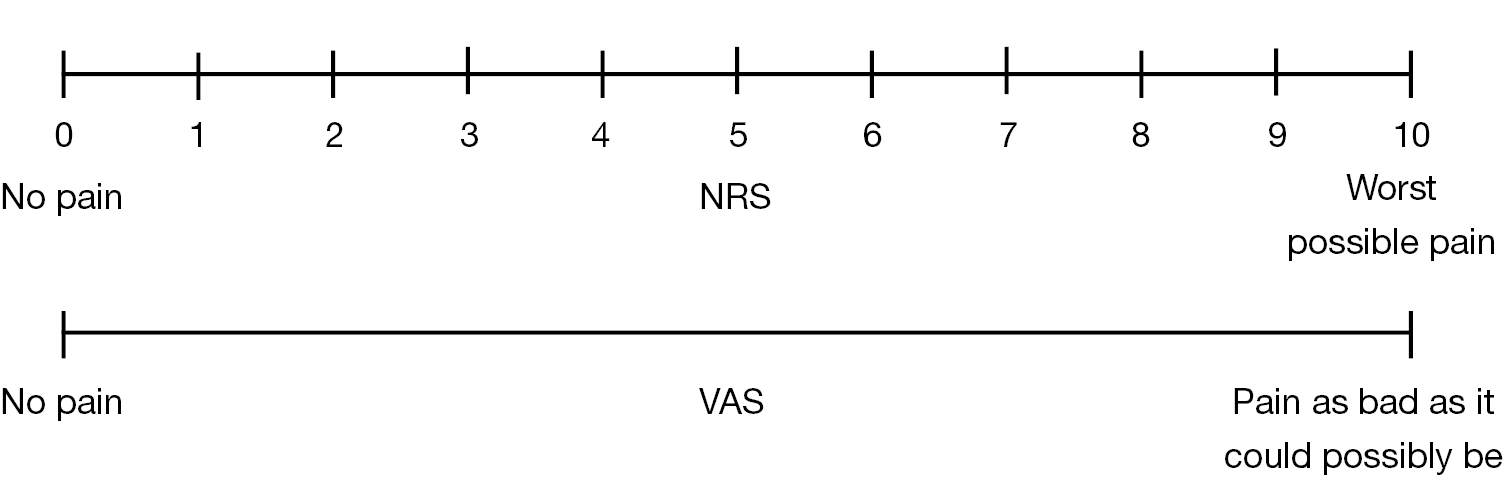
Одно из преимуществ визуальных аналоговых шкал заключается в том, что люди могут выразить свой точный уровень боли. Это может быть полезно для людей, которые имеют тяжелые заболевания, сопровождающиеся болевым синдромом, который меняется с течением времени.
Визуальные аналоговые шкалы являются более точными инструментами для врачей. Исследования 2017 года показывают, что они надежны и точны.
Однако людям трудно оценить свою боль по этим шкалам без ярлыков или дескрипторов, особенно если у них есть когнитивные нарушения.
Вербальная рейтинговая шкала
С помощью вербальных рейтинговых шкал люди описывают свою боль вербально по шкале от “легкой” до “тяжелой”. Многочисленные исследования показывают, что люди считают эти шкалы простыми для понимания и использования, и они предоставляют достоверную информацию.
Однако вербальные рейтинговые шкалы менее чувствительны по сравнению с визуальными аналоговыми шкалами. Они также могут привести к недопониманию и могут представлять языковой барьер для людей, которые не говорят на языке своего врача. В этих случаях некоторые могут найти числовые шкалы более простыми в использовании и интерпретации.
Многомерные шкалы
Краткий опросник боли — Brief Pain Inventory (BPI)
Краткий опросник боли — это опросник, который люди заполняют, чтобы медицинские работники могли оценить болевой синдром и то, как боль влияет. Шкала BPI измеряет интенсивность боли, локализацию боли, насколько боль мешает повседневной жизни и сколько боли человек испытывает в течение определенного периода времени. Опросник доступен на многих языках и содержит картинки, чтобы описать, где локализуется боль.
Шкала BPI также показывает, как долго длится боль, а также обезболивающие препараты. Однако для ее проведения требуется больше времени, чем для простой шкалы боли.
Опросник боли Макгилла
Опросник боли Макгилла (ОБМ) — это еще один опросник, который люди заполняют сами, чтобы измерить свою боль. Эта шкала боли доступна на 17 различных языках. В дополнение к тяжести боли, ОБМ измеряет, как боль ощущается физически, позволяя людям описывать такие ощущения, как жжение или пульсация. Опросник также рассматривает, как это влияет эмоционально — может быть полезно для оценки боли при длительных состояниях.
Однако разнообразие способов описания боли с помощью ОБМ может быть недостатком, так как требует понимания его лексики. Опросник не подходит для детей или взрослых, которые не понимают языка. Кроме того, ОБМ занимает больше времени для его проведения, что делает его менее удобным.
Заключение
Шкалы боли — это инструменты для описания боли, которую испытывает человек. Медицинские работники используют их для оценки и принятия решения о курсе лечения.
Существует много типов шкалы боли. Некоторые из них просты и быстры в использовании, но менее точны. Другие более детализированы, но могут быть более трудными для понимания. Детям проще всего использовать шкалу боли, которая включает в себя выражение лица.
Научная статья по теме: Бессонница обостряет болевой синдром.
Источник
1. Бова А. А. Современные подходы к проблеме боли в нижней части спины // Мед. новости. 2008. № 1. С. 36-40.
2. Данилов А. Б., Давыдов О. С. Нейропатическая боль. М.: Боргес, 2007.
3. Дривотинов Б. В., Логинов В. Г. Неврологические проявления остеохондроза позвоночника. Минск: БГМУ, 2011. С. 62-64.
4. Дривотинов Б. В. Вертебровисцеральный и висцеровертебральный болевой синдром при остеохондрозе позвоночника // Мед. журн. 2011. № 2. С. 139-143.
5. Крыжановский В. Л. Боль в спине: диагностика, лечение и реабилитация: Пособие для врачей. Минск: ДД, 2004.
6. Кузнецов В. Ф. Вертеброневрология: клиника, диагностика: Справ. Минск: Беларусь, 2000.
7. Курушина О. В. Особенности психоэмоционального статуса пациентов с неврологическими проявлениями остеохондроза позвоночника: Дис. докт. мед. наук. Волгоград, 2001.
8. Никифоров А. С., Мендель О. И. Остеохондроз и спондилоартроз позвоночника как проявления единого дегенеративного процесса. Современные подходы к лечению // Рос. мед. журн. 2006. № 23. С. 1708-1713.
9. Новосельцев С. В., Мохов Д. Е. История и философия остеопатии: Учеб. пособие. СПб.: Изд-во СПбГУ, 2010.
10. Остеопатическая диагностика соматических дисфункций: Клин. рекомендации / Под ред. Д. Е. Мохова и др. СПб.: Невский ракурс, 2015.
11. Попелянский Я. Ю. Ортопедическая неврология. Вертеброневрология. М.: МЕДпресс-информ, 2003.
12. Прощаев К. И., Ильницкий А. Н., Князькин И. В., Кветной И. М. Боль. Молекулярная нейроиммуноэндокринология и клиническая патофизиология. СПб.: ДЕАН, 2006.
13. Путилина М. В. Особенности диагностики и лечения дорсопатии в неврологической практике// Consilium medicum. 2006. Т 8. С. 44-48.
14. Ситель А. Б. Мануальная медицина. М.: Медицина, 1993.
15. Фергюсон Л. У., Гервин Р. Лечение миофасциальной боли: Клин. рук. М.: МЕДпресс-информ, 2008.
16. Чернышева Т. В., Багирова Г. Г. Качество жизни больных с хронической болью в нижней части спины и фармакоэкологические аспекты лечения // Науч.-практич. ревматол. 2005. № 2. C. 37-42.
17. Шухов В. С. Боль: механизмы формирования, исследование в клинике // Мед. и здравоохр. (Серия Невропатология и психиатрия). 1990. № 1.
18. Юмашев Г. С., Иванов А. С. Остеохондроз и висцеральные расстройства. Проблемы неврологии позвоночника. М., 1968.
19. Abstracts of the Second International Congress on Neuropathic Pain (NeuPSIG). June 7-10, 2007. Berlin, Germany // Europ. J. Pain. 2007. Vol. 11. Suppl. 1. S1-S209.
20. Still A. T. Osteopathy. Research and practice. Eastland Press, 1992.
21. Treatment of neuropathic pain // Europ. J. Neurol. 2006. Vol. 13. P. 1153-1169.
Источник
