Опухоль мосто мозжечкового угла код мкб
Рубрика МКБ-10: D33.3
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
Определение и общие сведения[править]
Глиома зрительного нерва
Глиома зрительного нерва – доброкачественная опухоль, развивающаяся вдоль зрительного нерва (хиазма, тракт и ответвления), характеризующаяся ухудшением или потерей зрения, может сопровождаться диэнцефалическими симптомами, такими как снижение роста и изменение структуры сна. Глиома зрительного нерва часто ассоциирована с нейрофиброматозом 1 типа.
Опухоли глазодвигательных нервов (глазодвигательного, блокового и отводящего)
Являются казуистикой. Гистологически – шванномы. Первым симптомом является чувство двоения предметов (при невриноме 4-го нерва – только при взгляде вниз, например, при спускании по лестнице). Принципы диагностики и лечения – те же, что и при других внутричерепных невриномах.
Опухоли тройничного нерва
Составляют около 0,1% внутричерепных опухолей. В подавляющем большинстве случаев – шванномы (невриномы). Обычно развиваются из гассерова узла и располагаются либо в средней черепной ямке, либо в виде «песочных часов» распространяются из средней черепной ямки в заднюю, реже возникают из корешков или ветвей тройничного нерва.
Первым проявлением опухоли обычно бывает болевая и тактильная гипестезия на соответствующей половине лица и слабость жевательной мышцы, в последующем может развиваться гипотрофия жевательной мышцы, парез лицевого нерва. Тригеминальный болевой синдром нехарактерен. При распространении опухоли в кавернозный синус появляются глазодвигательные нарушения, при росте в заднюю черепную ямку развивается внутричерепная гипертензия, атаксия.
Лечение в большинстве случаев хирургическое. Доступ к опухоли определяется ее преимущественной локализацией. Вероятность рецидива после полного удаления опухоли – 1-2%, после субтотального – около 20%. Диспансеризация – МРТ 1 раз в 6 мес до 2 лет после операции, затем – 1 раз в год до 5 лет, затем – 1 раз в 2 года.
Возможно радиохирургическое лечение – как небольших неврином, так и остатков опухоли, в частности, расположенных в полости кавернозного синуса.
Менингиома тройничного нерва (менингиома меккелевой полости)
Встречается очень редко. Развивается из ТМО, в толще которой находится узел тройничного нерва. Проявляется теми же признаками, что и невринома, может наблюдаться болевой синдром. Лечение – удаление опухоли, по возможности, с сохранением нерва, либо радиохирургия.
Опухоли лицевого нерва
Опухоли лицевого нерва – преимущественно шванномы. Очень редки.
Этиология и патогенез
Обычно развиваются из чувствительных волокон нерва в области коленчатого узла (в пирамиде височной кости).
Клинические проявления
Первым и основным проявлением заболевания является обычно медленно нарастающий парез лицевого нерва.
Диагностика
В плане дифференциальной диагностики особенно информативна КТ, позволяющая в ряде случаев выявить расширение фаллопиева канала.
Лечение
Большинство больных оперируются оториноларингологами. К нейрохирургам обычно поступают пациенты, у которых опухоль формирует интракраниальный узел.
Несмотря на применение микрохирургической техники, при удалении опухоли не всегда удается сохранить функционирующие волокна лицевого нерва. При нарушении анатомической целостности лицевого нерва оптимальным является наложение шва нерва с использованием вставки из подкожного нерва голени.
Альтернативой хирургическому вмешательству при небольших опухолях и противопоказаниях к операции может быть радиохирургия или трехмерная конформная лучевая терапия.
Прогноз
Прогноз благоприятный, после полного удаления опухоли вероятность ее рецидива не превышает 2%.
Невринома преддверно-улиткового (слухового) нерва
Представлены преимущественно шванномами, редко встречаются нейрофибромы. Злокачественные формы практически отсутствуют (единичные сообщения в мировой литературе). Заболеваемость – 1,5 на 100 000 населения в год. Встречаются чаще (в соотношении 3:2) у женщин, пик заболеваемости приходится на 4-5-ю декады жизни. Примерно в 5% наблюдений бывают двусторонними (что патогномонично для нейрофиброматоза-2), в этих случаях половых различий заболеваемости нет, пик – 3-я декада жизни.
Шваннома, как правило, плотная, имеет арахноидальную капсулу (развивающуюся из оболочки нерва), отграничена от мозга. Ассоциированные с нейрофиброматозом-2 шванномы, в отличие от спонтанных, часто инфильтрируют вестибулокохлеарный нерв, что затрудняет сохранение слуха у таких больных. Нейрофибромы обычно имеют мягкую консистенцию, инфильтрируют вестибулокохлеарный и другие прилежащие к опухоли нервы.
Опухоль может содержать кисты (как в строме, так и на периферии). Кровоснабжается из лабиринтной артерии, которая по мере роста опухоли гипертрофируется. Вначале прилежащая к опухоли часть вестибулокохлеарного нерва смещается опухолью, но с увеличением размера последней включается в ее структуру. Аналогично (на более поздних стадиях заболевания) происходит воздействие на близлежащие черепные нервы. Двигательная функция лицевого нерва обычно не нарушается, несмотря на сдавление его опухолью. При распространении опухоли в область вырезки намета мозжечка и при сдавлении 4-го желудочка развивается внутричерепная гипертензия, что может вести к нарушениям психики и снижению остроты зрения вплоть до слепоты.
На T1-взвешенных МР-изображениях опухоль имеет пониженную или не отличающуюся от мозжечка плотность, при введении контрастного вещества контрастность опухоли значительно возрастает. На Т2-взвешенных изображениях опухоль, как правило, гиперинтенсивна.
Основным и наиболее эффективным способом лечения опухолей преддверно-улиткового нерва является хирургическое вмешательство. Чаще всего операцию выполняют из субокципитального ретросигмовидного доступа. При опухолях менее 2 см в максимальном измерении сохранение функции лицевого нерва достигается почти в 100% случаев и сохранение слуха – в 50-60%, при нулевой летальности и вероятности рецидива полностью удаленной опухоли не более 1%. При опухолях большего размера летальность составляет 1-3%, вероятность рецидива – около 5%. Сохранить функцию лицевого нерва при радикальном удалении опухоли свыше 4 см в максимальном изменении очень сложно, слух – практически невозможно.
Альтернативой прямому вмешательству при небольших опухолях и противопоказаниях к операции является лучевое лечение – радиохирургия или лучевая терапия.
Опухоли языкоглоточного, блуждающего и добавочного нервов
Встречаются редко. Преимущественно шванномы. Локализуются практически всегда в области яремного отверстия и проявляются независимо от того, из какого нерва исходит опухоль, нарушением вкуса на задней трети языка, парезом или параличом нёбной занавески и язычка, парезом трапециевидной и грудино-ключично-сосцевидной мышц. На более поздней стадии заболевания, при распространении опухоли в мостомозжечковый угол, могут присоединяться нарушения слуха, парез лицевого нерва, признаки поражения полушария мозжечка и внутричерепной гипертензии. При распространении опухоли экстракраниально на шее может пальпироваться патологическое безболезненное образование, достигающее иногда больших размеров.
Основным методом лечения является удаление новообразования. Выделить из ткани опухоли в яремном отверстии и сохранить функционирующие нервные волокна удается не всегда. Альтернативой операции является радиохирургия, обеспечивающая лучшие функциональные результаты. При опухолях большого размера производится максимально возможное уменьшение ее размеров и затем стереотаксическое облучение остатков опухоли в яремном отверстии.
Опухоли подъязычного нерва
Являются казуистикой. Описаны только шванномы. Располагаются обычно интракраниально, иногда через расширенный канал подъязычного нерва в виде «песочных часов» распространяются и экстракраниально.
Первым и самым характерным симптомом является нарастающая атрофия половины языка. Лечение хирургическое, альтернативой является радиохирургия.
Этиология и патогенез[править]
Клинические проявления[править]
Доброкачественное новообразование черепных нервов: Диагностика[править]
Дифференциальный диагноз[править]
Доброкачественное новообразование черепных нервов: Лечение[править]
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
https://www.orpha.net
Клинические рекомендации. Неврология и нейрохирургия [Электронный ресурс] / под ред. Е. И. Гусева, А. Н. Коновалова – 2-е изд., перераб. и доп. – М. : ГЭОТАР-Медиа, 2015. – https://www.rosmedlib.ru/book/ISBN9785970433324.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
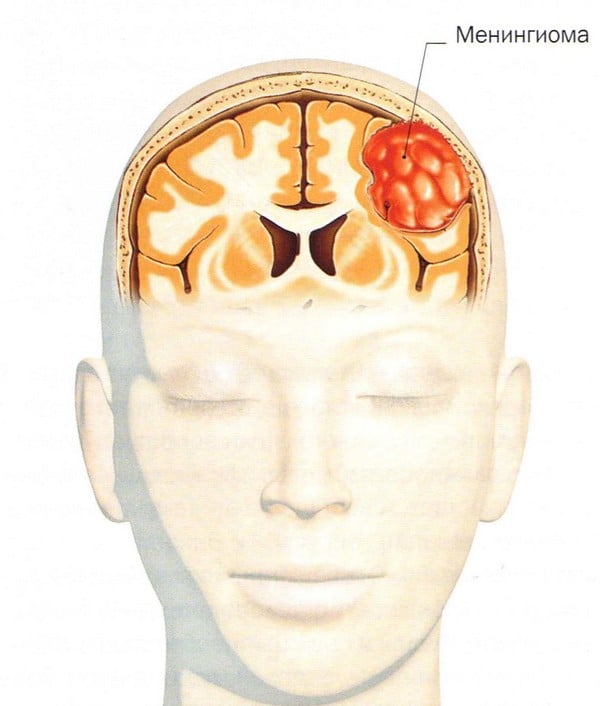
Менингиома головного мозга (код по МКБ 10 – D32.0) представляет собой новообразование, которое происходит из арахноидальной (паутинной) оболочки мозга. Менингиома головного мозга морфологически имеет четкие очертания и выглядит как подковообразный или шаровидный узел, чаще всего сращенный с твердой оболочкой мозга.
В Юсуповской больнице для лечения менингиомы квалифицированные специалисты применяют самые передовые технологии и проверенные временем эффективные методы: лучевую терапию, стереотаксическую радиохирургию, качественное удаление менингиомы головного мозга. Восстановление после операции проводится в отделении реабилитации Юсуповской больницы под тщательным наблюдением компетентных врачей-реабилитологов и внимательного медицинского персонала.
Менингиома: что это такое?
Как правило, менингиома имеет доброкачественный характер, однако, как и любая другая опухоль, локализованная внутри черепной коробки, доброкачественная менингиома головного мозга считается относительно злокачественной, сопровождающейся симптомами, связанными со сдавлением мозгового вещества. Злокачественная опухоль головного мозга (менингиома) – менее распространенное заболевание, для которого характерен агрессивный рост и высокая частота рецидивов после хирургического лечения.
Наиболее часто менингиома мозга локализуется в области большого затылочного отверстия, больших полушарий, пирамиды височной кости, крыльев клиновидной кости, тенториальной вырезки, парасагиттального синуса и мостомозжечкового угла.
В большинстве случаев менингиома находится в капсуле. Опухоль не характеризуется образованием кист, может быть маленькой, всего несколько миллиметров или достигать больших размеров – свыше 15 сантиметров в диаметре. Если менингиома растет в сторону мозга, то образуется узел, который со временем начинает сдавливать мозговое вещество. Если опухоль растет в сторону костей черепа, то со временем она прорастает между клетками кости и вызывает утолщение и деформацию кости. Опухоль может расти одновременно в сторону кости и мозга, тогда образуются узлы и деформация костей черепа.
Причины развития
Прямые причины развития менингиом на сегодняшний день достоверно не изучены. Однако существует ряд факторов, которые могут провоцировать их возникновение:
- чаще всего менингиома головного мозга диагностируется у пациентов зрелого возраста, после 40 лет;
- известно, что женщины подвержены развитию менингиомы мозга больше, чем мужчины. Это обусловлено тем, что на рост опухоли оказывают большое влияние женские половые гормоны;
- возникновение различных новообразований в головном мозге нередко связано с высокими дозами ионизирующего излучения;
- влияние таких негативных факторов, как химические и токсические вещества, травма, воздействие мобильного телефона и других;
- немалая роль в развитии менингиомы принадлежит генетическим заболеваниям, одним из которых является нейрофиброматоз второго типа, вызывающий множественные злокачественные менингиомы.
Симптомы и признаки
Менингиома головного мозга (МКБ 10 – D32.0) отличается относительно медленным ростом, поэтому достаточно долго может развиваться бессимптомно.
Одним из первых симптомов является головная боль – тупая, распирающая или ноющая. Она отличается разлитым характером и локализацией в области затылка, лба или висков.
Возникновение других симптомов связано с локализацией опухоли (сдавлением тех или иных структур головного мозга). Подобная симптоматика называется очаговой.
Менингиома головного мозга может подозреваться в случае наличия следующих симптомов:
- парезов конечностей (выраженной слабости, снижения чувствительности, появления патологических рефлексов);
- выпадения полей зрения и иных зрительных расстройств (снижение остроты зрения, двоение в глазах). Характерным признаком является птоз – опущение верхнего века;
- ухудшения слуховой функции;
- снижения или полной потери обоняния, обонятельных галлюцинаций;
- эпилептиформных припадков;
- психоэмоциональных нарушений, поведенческих расстройств – такими симптомами чаще всего проявляется менингиома лобной доли головного мозга;
- нарушений мышления;
- нарушения координации и походки;
- повышения внутриглазного давления;
- тошноты и рвоты, не приносящей облегчения.
При нарушении оттока ликвора отмечается возникновение гидроцефалии, отека головного мозга, вследствие чего у пациентов появляются упорная головная боль, головокружения, психические расстройства.

Диагностика
Наиболее информативными и точными методами диагностики менингиомы являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Как правило, данные исследования проводят с контрастированием. КТ и МРТ позволяют определить размер опухоли, её локализацию, степень поражения окружающих тканей и возможные осложнения.
Для определения химического профиля и характера новообразования применяют магнитно-резонансную спектроскопию (МРС). Установить очаги рецидива менингиомы позволяет позитронно-эмиссионная томография (ПЭТ).
Вспомогательным методом, позволяющим определить характер кровоснабжения опухоли, является ангиография. Данное исследование нередко используется в процессе предоперационной подготовки.
Виды
Различают 11 видов доброкачественных менингиом:
- менинготелиальные менингиомы – 60%;
- переходные менингиомы – 25%;
- фиброзные менингиомы – 12%;
- редкие виды менингиом – 3%.
Опухоль мозга может располагаться на разных участках головного мозга:
- конвекситальная опухоль – 40%;
- парасаггитальная – 30%;
- базальное расположение опухоли – 30%.
Менингиома головного мозга лобной доли
Менингиома лобной области образуется очень часто, в большинстве случаев длительное время не беспокоит больного. Если менингиома расположена в правой лобной доли, то симптомы будут проявляться на противоположной стороне тела.
Причины развития менингиомы лобной области различные: черепно-мозговая травма, воспалительное заболевание оболочек мозга, генетическая предрасположенность, пища с высоким содержанием нитратов, нейрофиброматоз и другие причины. Доказанной причиной развития опухоли считается радиоактивное облучение, все остальные причины относятся к факторам риска.
Менингиома лобной области может вызывать ухудшение зрения, головную боль, парез мимических лицевых нервов, мускулатуры рук, вялость и другие симптомы.
Анапластическая менингиома
Анапластическая менингиома – это опухоль головного мозга 3 степени злокачественности, в течение трех лет после лечения у всех больных происходит рецидив опухоли.
Менингиома парасаггитальная
Менингиома парасаггитальная располагается в затылочной, теменной или лобной части вдоль продольной средней линии. Нередко эта опухоль сопровождается патологическим увеличением содержания костного вещества в костной ткани. Менингиомы парасаггитальные, растущие в лобной части головы, вызывают:
- повышение внутричерепного давления;
- развитие застойных дисков зрительного нерва на глазном дне;
- сильную тошноту и рвоту, головную боль;
- эпилептические припадки.
Парасаггитальная менингиома теменной области головы характеризуется нарушением чувствительности и эпилептическими припадками. Менингиома затылочной области характеризуется повышением внутричерепного давления, беспокоят галлюцинации.
Атипичная менингиома
Атипичная менингиома головного мозга – это опухоль 2 степени злокачественности, рецидив опухоли возникает у 30% больных в течение 10 лет после лечения.
Менингиома фалькс
Опухоль, растущая из большого серповидного отростка мозга, называется менингиома фалькс. Со временем опухоль прорастает в сагиттальный венозный синус, возникает нарушение венозного кровообращения, внутричерепная гипертензия. Рост опухоли вызывает следующие негативные симптомы: эпилептические припадки, нарушение чувствительности и двигательной активности ног, тазовые нарушения.
Лечение
Менингиома очень часто вызывает развитие отека окружающих тканей, что влияет на появление различных негативных симптомов. Для снятия отека назначают стероидные препараты. Лечение менингиомы зависит от типа и размера опухоли, ее локализации, состояния здоровья и возраста пациента.
Согласно данным медицинской статистики, в 90% случаев менингиомы головного мозга представляют собой доброкачественные опухоли, для которых характерно медленное развитие и отсутствие сопутствующего поражения жизненно важных органов.
Злокачественные образования отличаются быстрым ростом, наличием метастазов в любых других органах человеческого организма.
Удаление опухоли
Удаление менингиомы проводится не всегда. Чаще всего за доброкачественной опухолью устанавливается наблюдение. Хирургическое вмешательство требуется, если менингиома злокачественная и увеличивается в размерах.
Основным методом лечения растущей доброкачественной и злокачественной опухоли является операция по удалению менингиомы головного мозга. Очень важно выполнить грамотное удаление новообразования. Последствия некорректного хирургического вмешательства, при котором были поражены окружающие ткани мозга или венозные синусы могут быть весьма плачевными. Такая операция может стать причиной значительного снижения качества жизни больного, поэтому нередко нейрохирурги оставляют часть раковых тканей, постоянно контролируя их рост.
Злокачественные менингиомы имеют склонность рецидивировать, что требует проведения повторного хирургического вмешательства.
Последствия операции
В зависимости от расположения опухоли и ее размера, после операции могут развиться осложнения: ухудшение или потеря зрения, частичная или полная потеря памяти, парез конечностей, нарушение концентрации внимания, изменение характера, личности, отек мозга, кровотечение.
Лучевая терапия
Лечение менингиомы мозга без операции предполагает применение методов лучевой терапии, которые используются при отсутствии возможности эффективного удаления опухоли хирургическим путем. Патологические клетки разрушаются под воздействием высоких доз рентгеновского облучения. Применение стандартной лучевой терапии нецелесообразно для лечения пациентов с диагнозом «большая менингиома головного мозга». Однако лечение без операции в таких случаях малоэффективно.
При локализации опухоли в труднодоступном для нейрохирурга месте, либо при близком расположении к ней зон, повреждение которых может привести к нарушению жизненно важных функций, специалисты Юсуповской больницы отдают предпочтение стереотаксическим методам. Данный вид терапии может применяться для лечения опухолей большого размера. В основе стереотаксической радиохирургии лежит прицельное облучение опухолевого образования лучами, расположенными под разными углами.
Часто стереотаксический метод комбинируют с хирургическим лечением – при наличии противопоказаний для удаления опухолей обычным способом.
Для лечения доброкачественных менингиом головного мозга не применяется химиотерапия.
Рецидивы
При обнаружении у больного доброкачественной, четко ограниченной менингиомы, не проросшей в окружающие ткани, хирургическое вмешательство чаще всего обеспечивает полное выздоровление.
Однако необходимо помнить, что после удаления даже доброкачественных менингиом могут возникнуть рецидивы. Рецидивы атипичных менингиом регистрируются почти в 40% случаев, злокачественных – в 80%.
Развитие рецидивов в течение пяти лет после операции зависит и от локализации опухоли.
Реже всего возникают рецидивы при менингиоме, локализованной в своде черепа, чаще – в области турецкого седла и тела клиновидной кости. Наиболее часто рецидивируют опухоли, поражающие клиновидную кость и пещеристый синус.
Реабилитация
Реабилитационный период после операции длится, как правило, 7-8 недель. В первую, щадящую неделю пациенту необходимо строгое соблюдение постельного режима, режима сна и отдыха, исключение стрессов, лечебная гимнастика, правильное питание, отказ от физических нагрузок.
Стационарный медицинский контроль необходим пациентам, которым была удалена атипичная или злокачественная менингиома головного мозга. Операция стереотаксическим методом проводится для увеличения продолжительности ремиссии в случае выявления рецидива на ранних стадиях развития.
Полное выздоровление может быть гарантировано только в случаях, когда абсолютно удалена менингиома головного мозга. Прогноз жизни без операции менее благоприятен.
Для того, чтобы сократить реабилитационный период после операции, специалисты Юсуповской больницы проводят мероприятия, способствующие более быстрому восстановлению пациентов: медикаментозную терапию (больному назначается прием препаратов, снижающих внутричерепное давление, снимающих отек и воспаление, купирующих неврологические проявления), физиотерапию и др.
Пройти диагностику и лечение злокачественных и доброкачественных опухолей можно в Юсуповской больнице, которая оснащена инновационным оборудованием. Высококвалифицированные специалисты работают только в поле доказательной медицины с применением стандартов, протоколов и лечебных подходов ведущих стран мира. Записаться на консультацию можно по телефону и через форму записи на сайте.
Источник