Ортодромная наджелудочковая тахикардия при синдроме wpw
АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Наджелудочковая тахикардия, как уже было сказано, является наиболее часто встречающимся нарушением ритма сердца (70%) при синдроме WPW. Различают два механизма возникновения АВ-узловой тахикардии: ортодромный и антидромный.
I. Ортодромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Эта форма АВ-узловой тахикардии встречается чаще (90%). Возбуждение сначала распространяется антеградно по АВ-узлу и затем ретроградно по дополнительному пути проведения (пучку Кента).
Направление и последовательность распространения возбуждения таковы: предсердия —> АВ-узел —> желудочки —> пучок Кента —> предсердия. В результате возникает круговое возбуждение.
Дельта-волна отсутствует. Узкие комплексы QRS быстро следуют друг за другом; зубец Р вследствие задержки возбуждения предсердий «попадает» на комплекс QRS и потому неразличим или появляется сразу после комплекса QRS, попадая на сегмент ST, что обусловливает феномен RP<PR.
Круговое возбуждение при синдроме Вольфа-Паркинсона-Уайта (WPW) является типичным примером механизма повторного входа волны возбуждения (re-entry).
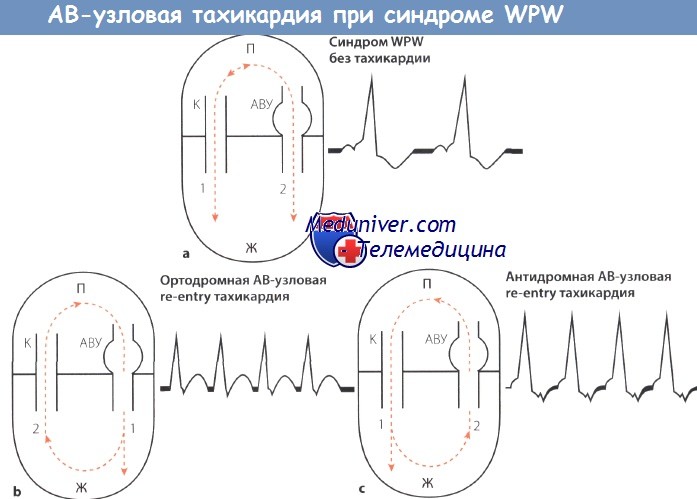
Схема АВ-узловой тахикардии при синдроме WPW.
АВУ – АВ-узел; П – предсердие, Ж -желудочек;
К – пучок Кента (дополнительный пучок проведения);
1,2- последовательность возбуждения; стрелки “вверх-вниз”- направление возбуждения.
II. Антидромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
При другом механизме, который лежит в основе более редкой формы АВ-узловой тахикардии возбуждение распространяется в обратном направлении, т.е. сначала антеградно по дополнительному проводящему пучку (пучку Кента), затем ретроградно через АВ-узел, но только тогда, когда эффективный рефрактерный период пучка Кента оказывается короче, чем АВ-узла.
В этом случае направление и последовательность распространения возбуждения таковы: предсердия —> пучок Кента —> желудочки —> АВ-узел —> предсердия.
В целом появляются уширенные комплексы QRS, напоминающие блокаду ножки ПГ, но с дельта-волной, так что синдром WPW можно диагностировать, несмотря на тахикардию.
Как и при желудочковой тахикардии, зубец Р на ЭКГ в этих случаях трудно идентифицировать. Однако при тщательном анализе кривой его часто можно обнаружить на сегменте ST сразу после зубца S.
Из-за формального сходства эту форму синдрома Вольфа-Паркинсона-Уайта (WPW) ранее называли псевдожелудочковой тахикардией, хотя истинная желудочковая тахикардия при синдроме WPW наблюдается крайне редко.
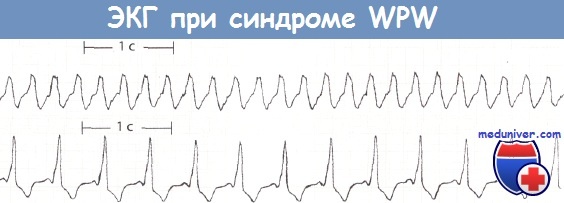
Синдром Вольфа-Паркинсона-Уайта (WPW).
Вверху: пароксизмальная наджелудочковая тахикардия. Антидромная АВ-узловая тахикардия. Частота желудочковых сокращений 155 ударов в минуту. Комплекс QRS уширен и составляет 0,12 с.
Внизу: синусовый ритм при синдроме WPW. Скорость движения бумажной ленты 25 мм/с.
III. Мерцание предсердий при синдроме Вольфа-Паркинсона-Уайта (WPW)
Мерцание предсердий занимает особое место среди нарушений ритма при синдроме WPW и составляет по частоте примерно 20%. При быстрой форме мерцания предсердий (тахиаритмия) существует опасность быстрого распространения возбуждения по дополнительному пути проведения из предсердий в желудочки. Это может привести к уширению комплексов QRS, изменению их конфигурации, напоминающей таковую при блокаде ножек ПГ, и стать причиной развития фибрилляции желудочков и смерти.
При тахиаритмической форме мерцания предсердий назначать препараты наперстянки и верапамил нельзя, так как эти препараты, с одной стороны, замедляют проведение возбуждения, с другой – еще больше укорачивают рефрактерный период пучка Кента, что приводит к облегчению проведения частых импульсов от предсердий к желудочкам.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)

– Также рекомендуем “Признаки гипокалиемии на ЭКГ”
Оглавление темы “Расшифровка ЭКГ (электрокардиограммы)”:
- Расшифровка холтеровского мониторинга электрокардиограммы (ЭКГ)
- Признаки перикардита на ЭКГ
- Признаки миокардита на ЭКГ
- Признаки хронического легочного сердца на ЭКГ
- Признаки ТЭЛА (тромбоэмболии легочной артерии, острого легочного сердца) на ЭКГ
- Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ
- Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В
- АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
- Признаки гипокалиемии на ЭКГ
- Синдром удлиненного интервала QT на ЭКГ
Источник
Существуют различные формы нарушения ритма и ортодромная тахикардия одна из них. При этой патологии важно правильно и быстро восстановить синусовый ритм, чтобы не нужно было задаваться вопросом, опасно ли это расстройство сердечной деятельности.
Ортодромная тахикардия (ОТ) клинически мало чем отличается от других форм тахикардии. Главные ее особенности связаны с наличием дополнительных путей, через которые проходит волна возбуждения.
Встречаемость ортодромной тахикардии практически такая же, как атриовентрикулярной узловой реципрокной тахикардии.
Заболевание в основном диагностируется электрокардиографией при необходимости с использованием других инструментальных методов исследования. Клинически патология менее благоприятна, чем реципрокная тахикардия, поскольку при ортодромной определяется более высокая частота сердечных сокращений. В некоторых случаях наблюдается связь с синдромом Вольфа-Паркинсона-Уайта (WPW синдром).
Видео Wolff-Parkinson-White syndrome (WPW) – causes, symptoms & pathology
Описание ортодромной тахикардии
Патология развивается на фоне скрытых дополнительных каналов проведения импульсов. Механизм возникновения подобен ре-ентри, поскольку образуется контур, по которому импульс проходит антероградно к желудочкам через атриовентрикулярный узел, а ретроградно – к предсердиям, при этом как раз принимают участие дополнительные пути проведения. Подобное антероградное проведение не наблюдается при других видах аритмии (мерцательной, реципрокной или наджелудочковой тахикардии).
Для ортодромной тахикардии характерен запуск не только предсердными экстрасистолами, но и желудочковыми.
Симптомы ортодромной тахикардии
Для заболевания характерны такие же проявления, как и для реципрокной тахикардии. Больные жалуются на астеновегетативные расстройства в виде головокружения слабости, ощущение пульсации в голове и на шее.
Характерные для ортодромной тахикардии признаки:
- приступы начинаются и заканчиваются внезапно;
- частота сердечных сокращений составляет 160-200 в минуту;
- ритм правильный, регулярный.
Ортодромная тахикардия часто связана с синдромом Вольфа-Паркинсона-Уайта, при котором отмечаются следующие ощущения:
- нехватки воздуха;
- замирания сердца;
- сердцебиения, чаще ритмичное, чем неритмичное.
В сложных случаях, зачастую при наличии органической патологии сердца, возникают пресинкопальные состояния и синкопы.
Причины появления ортодромной тахикардии
Спровоцировать развитие ортодромной тахикардии могут факторы внешнего воздействия: курение, избыточное потребления алкоголя, частые нервные и физические перенапряжения.
Основная причина появления ОТ лежит во врожденной патологии – наличии дополнительного канала проведения импульсов, который составляет основу образования тахикардии по типу ре-ентри. Зачастую дополнительный канал представлен пучком Кента, который соединяет предсердия с желудочками помимо атриовентрикулярного соединения.
Дополнительный путь сообщения как правило не влияет на сократимость желудочков, поэтому заболевание без органической патологии сердца не вызывает гемодинамических нарушений.
Виды / фото ортодромной тахикардии
Патология может проявляться в двух видах:
- Явная ортодромная тахикардия – во время электрокардиографии на фоне синусового ритма определяются δ-волны, которые подобны таковым при синдроме WPW.
- Скрытая ортодромная тахикардия – на электрокардиографии не проявляется, ритм остается правильный, то есть синусовым, при этом импульсы проходят только ретроградно.
В ходе своего развития ортодромная тахикардия всегда вовлекает в процесс проведения внеочередного импульса один из желудочков. В связи с этим часто развивается блокада ножки Гиса на стороне поражения, приводящая к замедлению частоты сердечных сокращений.
Блокада левой ножки Гиса более характерна для ортодромной тахикардии, чем для атриовентрикулярной узловой реципрокной тахикардии.
Диагностика ортодромной тахикардии
Определение дополнительного пути довольно сложная задача. Для ее выполнения зачастую используют картирование электрической активности предсердий. Как правило, большая часть скрытых каналов находится с левой стороны, поэтому в период приступа волна возбуждения сначала проходит по левому предсердию. Подобные изменения фиксируются специальным зондом-электродом.
На стандартной электрокардиограмме определяются следующие изменения:
- Наблюдается наложение зубцов Р на сегмент ST или зубец Т, что связано с
- нарушенной очередностью возбуждения предсердий и желудочков.
- Увеличивается протяженность интервала RP, которая при ОР составляет 100 мс и более.
- Желудочковые комплексы QRS чаще узкие, чем широкие.
Видео Синдром WPW (Вольфа-Паркинсона-Уайта) | ЭКГ
Лечение и профилактика ортодромной тахикардии
Аналогично таковому при реципрокной тахикардии. Начинается с восстановления нормального синусового ритма, для чего используется либо электроимпульсная терапия, либо медикаменты в сочетании с вагусными пробами.
После купирования приступа решается вопрос с дальнейшей профилактикой пароксизмов. Сегодня все чаще используют радиочастотную абляцию, с помощью которой пересекаются дополнительные каналы проведения импульсов.
Перед РЧА проводится электрофизиологическое исследование в полном объеме, что позволяет исключить другие формы пароксизмальной аритмии и установить точное местонахождение дополнительных каналов. В некоторых случаях их количество не ограничивается двумя-тремя путями. Катетерное разрушение дополнительных каналов оказывается эффективным в 90% случаев, при этом наблюдается минимальная вероятность осложнений.
3.75 avg. rating (77% score) – 4 votes – оценок
Источник
- 1 Наджелудочковые тахикардии при синдромах преждевременного возбуждения желудочков (синдромы преждевременного возбуждения, синдромы предвозбуждения)
- 1.1 Определение и классификация
- 1.2 Эпидемиология, этиология
- 1.3 Патогенез
- 1.4 Диагностика, дифференциальная диагностика
Наджелудочковые тахикардии при синдромах преждевременного возбуждения желудочков (синдромы преждевременного возбуждения, синдромы предвозбуждения)
Определение и классификация
Синдромы предвозбуждения включают в себя группу нарушений сердечного ритма, возникающих в результате наличия аномального, как правило, атриовентрикулярного дополнительного проводящего пути (ДПП) с возможностью антероградного и/или ретроградного распространения электрических импульсов в обход и, как правило, в опережение нормальной проводящей системы сердца, что и создаёт феномен преждевременного возбуждения (предвозбуждения) желудочков и/или предсердий (рис. 1)
Традиционно принято выделять два морфофункциональных субстрата, лежащих в основе синдромов предвозбуждения: т.н. «быстрые» ДПП, которые представлены исключительно пучками Кента и т.н. «медленные» ДПП, среди которых выделяют медленно проводящие пучки Кента, а также волокна Махайма.

Рис. 1. Схема формирования электрокардиографических признаков предвозбуждения желудочков при синдроме Вольфа-Паркинсона-Уайта.Обозначения: Пунктирной линией обозначена форма комплекса QRST в норме.
Наличие предвозбуждения желудочков лежит в основе формирования симптомокомплекса, названного по имени авторов синдромом Вольфа-Паркинсона-Уайта (ВПУ). Данный синдром включает три электрокардиографических признака (см. рис. 1):
- укорочение интервала PQ/PR менее 120 мс
- расширение желудочкового комплекса более 120 мс
- регистрация на начальном отклонении зубца R так называемой дельта-волны
а также один клинический признак – приступы сердцебиений, которым соответствуют по ЭКГ нижеперечисленные виды наджелудочковых тахикардий:
- пароксизмальная ортодромная реципрокная тахикардия (ПОРТ),
- пароксизмальная антидромная реципрокная тахикардия (ПАРТ),
- пароксизмальная фибрилляция/трепетание предсердий с проведением на желудочки по ДПП.
При отсутствии этих тахиаритмий у больных с признаками предвозбуждения желудочков говорят об электрокардиографическом феномене ВПУ.
Наиболее частым видом ДПП является пучок Кента, проводящий импульсы в обоих направлениях: из предсердий в желудочки (антероградно) и из желудочков в предсердия (ретроградно). Однако у 20-25% пациентов с ДПП при проведении внутрисердечного ЭФИ может быть выявлено однонаправленное, исключительно ретроградное проведение электрических импульсов по пучку Кента. Такое состояние обозначается как скрытый ДПП. Несмотря на отсутствие признаков предвозбуждения желудочков по данным ЭКГ, скрытый пучок Кента, как правило, проявляется возникновением приступов ортодромной реципрокной тахикардии.
При т.н. «латентном» ДПП признаки предвозбуждения желудочков также не регистрируются на ЭКГ в обычных условиях, однако они всегда проявляются в случае естественного или ятрогенного замедления проведения импульсов по АВ-узлу (см. ниже).В отличие от пучков Кента, скорость проведения по которым постоянна, волокна Махайма являются ДПП с т.н. «декрементальными» характеристиками (проведение по волокнам может замедляться при определённых условиях). Другими характерными свойствами волокон Махайма являются:
- локализация волокон в переднебоковой стенке правого желудочка,
- латентный характер предвозбуждения желудочков,
- однонаправленный, предсердно-желудочковый характер предвозбуждения.
Однонаправленный характер предвозбуждения желудочков у больных с волокнами Махайма исключает возникновение ПОРТ у этих пациентов, а наиболее частым вариантом тахикардии является ПАРТ. Существенно реже регистрируется пароксизмальная фибрилляция/трепетание предсердий с проведением по волокнам Махайма.
Эпидемиология, этиология
Синдромы предвозбуждения являются второй после АВУРТ наиболее частой причиной наджелудочковых тахикардий (около 25% всех НЖТ). Наличие аномального дополнительного проводящего пути (ДПП), как причины предвозбуждения желудочков, регистрируется у 1-3 промилей населения и выявляется преимущественно в молодом возрасте. Существует наследственная предрасположенность к синдромам предвозбуждения (ДПП выявляются у 3,4% близких родственников этих пациентов). Функционирование ДПП является результатом нарушения внутриутробного развития фиброзных колец митрального и/или трикуспидального клапана, в результате которого сохраняется одно или несколько мышечных соединений между предсердным и желудочковым миокардом. Наличие синдромов предвозбуждения ассоциировано с более частым выявлением врождённых пороков сердца, гипертрофической кардиомиопатии и скелетной миопатии. Однако у большинства пациентов с ДПП структурной патологии сердца и мышечной системы не выявляется.
Патогенез
По своей структуре пучки Кента представляют собой атриовентрикулярные мышечные волокна, проникающие из предсердий в желудочки через дефекты в фиброзном атриовентрикулярном кольце, наличие которых является результатом незавершённого внутриутробного развития. Топографически ДПП могут располагаться практически в любом месте вокруг левого или правого атриовентрикулярных отверстий, однако чаще всего встречаются пучки Кента левой боковой локализации.
К волокнам Махайма относят несколько различных типов ДПП. В клинической практике наиболее часто встречаются атриофасцикулярные (соединяющие предсердия с дистальными отделами ножки пучка Гиса) или атриовентрикулярные ДПП. Более редкими анатомическими субстратами волокон Махайма являются нодофасцикулярные (соединяющие АВ-узел с правой ножкой пучка Гиса) и нодовентрикулярные (соединяющие АВ-узел с миокардом желудочков) тракты. Волокна Махайма имеют существенные анатомо-функциональные отличия от пучков Кента. Они характеризуются большей протяжённостью, состоят клеток близких по своим свойствам клеткам АВ-соединения, а также могут пересекать кольцо атриовентрикулярного клапана не перпендикулярно, а под острым углом.
Наличие в сердце помимо нормальной предсердно-желудочковой проводящей системы (АВ-соединения) аномального ДПП является электрофизиологической основой для циркуляции электрических импульсов по механизму повторного входа (re-entry) с участием данных структур.
Диагностика, дифференциальная диагностика
Характерная электрокардиографическая картина при синдроме/феномене ВПУ формируется на основе сливного механизма деполяризации желудочков. Так как скорость проведения по пучку Кента, как правило, значительно превосходит таковую у АВ-узла, волна возбуждения, распространяясь по ДПП, приводит к раннему (преждевременному) возбуждению части миокарда желудочков (рис. 1-А). Это проявляется на ЭКГ дельта-волной и укорочением интервала PQ/PR (рис. 1-Б). Параллельно с этим импульс, проведенный с задержкой в АВ-узле, охватывает возбуждением остальную часть миокарда желудочков, завершая процесс их деполяризации. Аномальная деполяризация миокарда желудочков, как правило, приводит к нарушению процессов их реполяризации, что может проявляться на ЭКГ (рис. 1-Б) депрессией сегмента ST и инверсией зубца T.
В отличие от пучка Кента, скорость проведения по АВ-узлу может существенно изменяться в зависимости от частоты возбуждения предсердий и колебаний тонуса вегетативной нервной системы. Эта особенность широко используется для выявления так называемых «латентных» пучков Кента и волокон Махайма, при которых предвозбуждение желудочков не выявляется на ЭКГ в обычных условиях вследствие относительно медленного проведения импульсов по ДПП или относительно быстрого по АВ-узлу. Для демаскирования предвозбуждения в этих случаях требуется провокация дополнительной задержки проведения в АВ-узле, например, при выполнении “вагусных проб” или при частой электростимуляции предсердий, что закономерно приводит у больных с синдромом ВПУ к постепенному увеличению степени предвозбуждения желудочков: укорочению интервала PR, усилению выраженности дельта-волны и расширению комплексов QRS (рис. 2).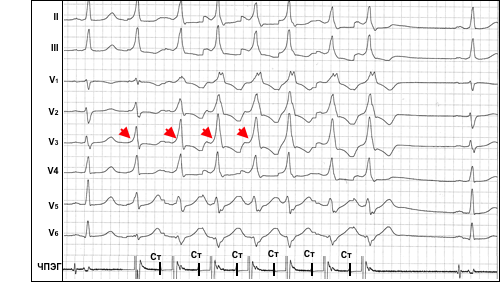 Рис. 2. Латентный синдром ВПУ. Эффект «концертино» при частой стимуляции предсердий. Обозначения: ЧПЭГ – чреспищеводная электрограмма, Ст – артефакты стимулов. Стрелками отмечено нарастание признаков предвозбуждения желудочков (укорочение интервала стимул-дельта, увеличение амплитуды дельта-волны, расширение QRS).
Рис. 2. Латентный синдром ВПУ. Эффект «концертино» при частой стимуляции предсердий. Обозначения: ЧПЭГ – чреспищеводная электрограмма, Ст – артефакты стимулов. Стрелками отмечено нарастание признаков предвозбуждения желудочков (укорочение интервала стимул-дельта, увеличение амплитуды дельта-волны, расширение QRS).
Этот феномен получил название эффекта “концертино” и имеет важное диагностическое значение.Приблизительно в 10-12% случаев у больных могут иметь место несколько ДПП, причём предвозбуждение с участием одних пучков Кента может демонстрировать явный, двунаправленный характер, в то время как с участием других ДПП – носить скрытые и/или латентные свойства. На наличие нескольких ДПП указывает изменение характера предвозбуждения желудочков (изменение полярности дельта-волн и конфигурации комплексов QRS по ЭКГ), регистрируемое во время приступов фибрилляции/трепетания предсердий или при проведении программной стимуляции предсердий во время ЭФИ.Анатомическое расположение пучка Кента предопределяет характер электрокардиографических проявлений феномена и синдрома ВПУ. Существуют специальные алгоритмы, с помощью которых, на основании анализа полярности дельта-волны и/или комплекса QRS в 12 отведениях ЭКГ можно установить ориентировочную локализацию пучка Кента. Для точного определения локализации пучка Кента необходимо проведение внутрисердечного ЭФИ.
Наиболее часто встречающейся формой наджелудочковой тахикардии при синдроме ВПУ является пароксизмальная ортодромная реципрокная тахикардия (ПОРТ). В ее основе лежит циркуляция импульсов между предсердиями и желудочками, антероградно по АВ-узлу и ретроградно по пучку Кента (рис. 3-А). Для возникновения тахикардии необходимо, чтобы преждевременный предсердный импульс (предсердная экстрасистола, а в условиях ЭФИ – предсердный экстрастимул) имели ту критическую величину интервала сцепления, при которой пучок Кента находится в состоянии рефрактерности, а АВ-узел – нет. При возникновении блока проведения по ДПП, атриовентрикулярное проведение осуществляется только по АВ-узлу и системе Гиса-Пуркинье. На ЭКГ этот момент проявляется исчезновением признаков предвозбуждения желудочков и нормализацией комплекса QRS(исчезновение дельта-волны и расширения). Рис. 3. Схема механизмов реципрокных тахикардий при синдроме Вольфа-Паркинсона-Уайта. А. – Пароксизмальная ортодромная реципрокная тахикардия; Б. – Пароксизмальная антидромная реципрокная тахикардия.
Рис. 3. Схема механизмов реципрокных тахикардий при синдроме Вольфа-Паркинсона-Уайта. А. – Пароксизмальная ортодромная реципрокная тахикардия; Б. – Пароксизмальная антидромная реципрокная тахикардия.
Ключевым моментом в развитии ПОРТ является критическая задержка проведения в АВ-узле, достаточная для достижения импульсом желудочкового окончания пучка Кента к тому моменту, когда ДПП уже вышел из состояния рефрактерности. Волна возбуждения возвращается в предсердия по пучку Кента, замыкая тем самым цепь re-entry. ПОРТ представляет собой устойчивую циркуляцию импульса по описанному пути. Так как перед возвращением в предсердия волна возбуждения при ПОРТ вынуждена пройти относительно протяжённый путь по системе Гиса-Пуркинье и миокарду желудочков, зубцы P (на рис. 4 обозначены стрелками) регистрируются всегда после комплексов QRS. При этом они инвертированы в отведениях II, III, aVF. Интервал RP<PR. Величина интервала RP (интервала VA на чреспищеводной электрограмме, см. рис. 4), отражающая время проведения импульсов из желудочков в предсердия, превышает 70 мс. Этот признак принципиально отличает ПОРТ от типичной АВ-узловой реципрокной тахикардии, описанной выше.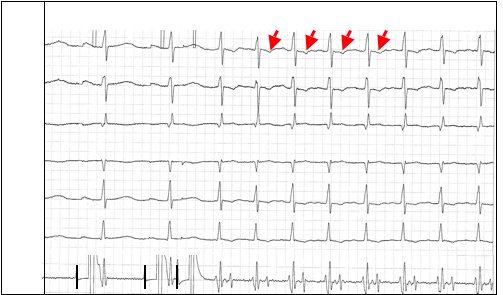 Рис. 4. Индукция пароксизмальной ортодромной тахикардии у больного со скрытым пучком Кента при проведении ЧПЭС. Обозначения: ЧПЭГ – чреспищеводная электрограмма, A – осцилляции предсердий, V – осцилляции желудочков. Интервал VA=140 мс – время ретроградного проведения (от желудочков к предсердиям) по пучку Кента, Ст1 и Ст2 – частая и программная стимуляция предсердий.
Рис. 4. Индукция пароксизмальной ортодромной тахикардии у больного со скрытым пучком Кента при проведении ЧПЭС. Обозначения: ЧПЭГ – чреспищеводная электрограмма, A – осцилляции предсердий, V – осцилляции желудочков. Интервал VA=140 мс – время ретроградного проведения (от желудочков к предсердиям) по пучку Кента, Ст1 и Ст2 – частая и программная стимуляция предсердий.
Относительно редким вариантом наджелудочковых тахикардий у больных с манифестирующим предвозбуждением желудочков по п.Кента, (но в то же время наиболее частым вариантом у пациентов с волокнами Махайма) является пароксизмальная антидромная реципрокная тахикардия (ПАРТ). В основе развития ПАРТ также как и при ПОРТ лежит механизм повторного входа волны возбуждения с участием АВ-соединения и ДПП, но движение импульса по цепи re-entry имеет противоположную направленность. При ПАРТ импульс проводится из предсердий в желудочки по ДПП, а обратно – по АВ-узлу (рис. 3-Б). Вследствие этого возникновение ПАРТ невозможно при скрытых ДПП, когда проведение от предсердий к желудочкам отсутствует. Спонтанное развитие ПАРТ инициируется, как предсердными, так и желудочковыми экстрасистолами, а в условиях внутрисердечного ЭФИ – предсердными и желудочковыми экстрастимулами по механизму, аналогичному описанному для ПОРТ.
Электрокардиографически ПАРТ проявляется тахикардией с «широкими» комплексами QRS, конфигурация которых имеет картину резко выраженного предвозбуждения желудочков в результате их аномальной активации через ДПП (рис. 5). Важно отметить, что морфология комплексов QRS по 12 отведениям ЭКГ во время ПАРТ практически идентична той, которая регистрируется у того же самого больного при проведении тестов, направленных на замедление проведения по АВ-узлу, например, при частой стимуляции предсердий с развитием эффекта “концертино”. В связи с тем, что деполяризация предсердий во время ПАРТ осуществляется ретроградно через АВ-соединение, зубцы Р на ЭКГ во время пароксизма регистрируются после желудочковых комплексов, а интервал RP существенно больше интервала PR, при этом зубцы Р инвертированы в отведениях II, III, aVF. 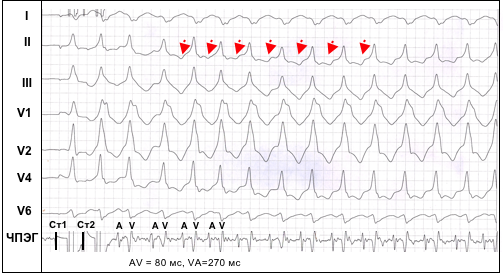
Рис. 5. Синдром ВПУ. Индукция пароксизмальной антидромной тахикардии одиночным экстрастимулом (Ст2) при проведении ЧПЭС.Обозначения: ЧПЭГ – чреспищеводная электрограмма, A – осцилляции предсердий, V – осцилляции желудочков. Антероградное проведение по п. Кента (AV=80 мс), ретроградное по АВ-соединению (VA= 270 мс). Ретроградные Р зубцы во II отведении показаны стрелками.
Электрокардиографическая картина при наличии волокон Махайма аналогична описанной для латентных пучков Кента. Диагноз предвозбужения желудочков по волокнам Махайма ставится исключительно при внутрисердечном ЭФИ. В связи с односторонним предсердно-желудочковым проведением импульсов по этим ДПП, наиболее частым вариантом тахикардии, возникающим у больных с волокнами Махайма, является ПАРТ. Реже у пациентов регистрируется пароксизмальная фибрилляция/трепетание предсердий с проведением по волокнам Махайма. Однонаправленный характер предвозбуждения желудочков исключает возникновение ПОРТ у данных больных. Так как волокна Махайма имеют преимущественно правостороннюю передне-боковую локализацию приступам ПАРТ у этой категории больных обычно свойственно расширение комплекса QRS по типу блокады левой ножки пучка Гиса с отклонением электрической оси сердца влево.
ПОРТ и ПАРТ у больных с синдромами предвозбуждения проявляются пароксизмами с частотой ритма 150-200 в минуту, которая иногда может достигать 250 в минуту. В этих случаях пароксизмы обычно сопровождаются снижением артериального давления, коллапсами, обмороками, появлением симптомов острой левожелудочковой недостаточности. Непароксизмальное течение данных тахикардий ограничивается единичными наблюдениями.
Источник
