Основное звено патогенеза нефротического синдрома
1. Определение Нефротический синдром– клинико-лабораторный симптомокомплекс, включающий массивную протеинурию (5 г в сутки и более), нарушения белкового, липидного и водно-солевого обменов, а также отеки, вплоть до анасарки с водянкой серозных полостей.
2. Этиология Нефротический синдром подразделяют на первичный и вторичный. Первичный нефротический синдром развивается при заболеваниях собственно почек – при всех морфологических вариантах гломерулонефрита, пиелонефритах, нефропатии беременных, опухолях почек. Вторичный нефротический синдром развивается при поражениях почек другой природы. Основные причины вторичного нефротического синдрома: коллагенозы (системная красная волчанка, узелковый периартериит, системная склеродермия), геморрагический васкулит, ревматизм, ревматоидный артрит, септический эндокардит, диабетический гломерулосклероз, болезни крови (лимфомы), хронические нагноительные заболевания (абсцессы легких, бронхоэктазы), инфекции (туберкулез, сифилис), в том числе паразитарные (малярия) и вирусные инфекции, опухоли, гемобластозы, лимфогранулематоз.
3. Патогенез В основе развития заболевания лежат иммунные нарушения, аналогичные происходящим при гломерулонефрите.
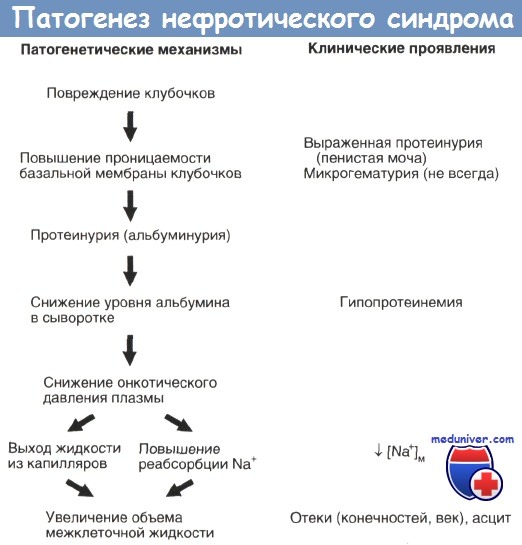
Общим для большинства форм нефротического синдрома является повышение клубочковой проницаемости для белков, обусловленных основным патологическим процессом и приводящее к альбуминурии. Кроме того, при некоторых заболеваниях происходит повышенная потеря с мочой более крупных белков. Когда скорость потерь альбумина превышает интенсивность его синтеза, развивается гипоальбуминемия. Это снижает онкотическое давление и способствует перемещению жидкости в ткани. Образовавшаяся в итоге гиповолемия стимулирует повышенную секрецию ренина, альдостерона и антидиуретического гормона. Эти изменения способствуют задержке натрия и воды, следствием чего являются олигурия и низкая концентрация натрия в моче. Поэтому натрий и вода поступают в ткани, содействуя этим увеличению отеков.
Гипоальбуминемия способствует увеличению образования липопротеинов. Общий уровень в плазме липидов, холестерина и фосфолипидов повышен постоянно, при этом их уровень пропорционален гипоальбуминемии.
4. Клиника Клинические симптомы, течение. Больных беспокоят общая слабость, тошнота, рвота, отеки, малое количество выделяемой за сутки мочи, жажда, сухость во рту. При прогрессировании болезни отеки значительно выражены в области лица, стоп, голеней, в дальнейшем – в области туловища, живота, анасарка асцит, гидроперикард, гидроторакс; кожа сухая, ногти и волосы ломкие, тусклые. Затем наступает увеличение печени, увеличение левой границы сердца, негромкий систолический шум на верхушке сердца, артериальное давление повышено или нормально. По характеру течения выделяют три варианта нефротического синдрома. Эпизодический, возникающий, как правило, в начале основного заболевания, характеризуется нестойкостью клинических проявлений; персистирующий существует 5-8 и более лет, несмотря на активную терапию, функция почек может долго оставаться сохраненной, однако в дальнейшем (через 8-10 лет) формируется хроническая почечная недостаточность; прогрессирующий характеризуется выраженностью симптомов и переходом в течение 1-3 лет в хроническую почечную недостаточность.
5. Лечение Лечение больных нефротическим синдромом заключается в диетотерапии – ограничение потребления натрия, потребления животного белка до 100 г в сутки. Режим стационарный, без соблюдения строго постельного режима, лечебная физкультура для предупреждения тромбоза вен конечностей. Обязательная санация очагов латентной инфекции. Из лекарственных средств применяют:
– кортикостероиды: преднизолон по 0,8-1 мг на 1 кг в течение 4-6 недель; в случае отсутствия полного эффекта – постепенное снижение до 15 мг в сутки и продолжение лечения на 1-2 месяца;
– цитостатики: азатиоприн – 2-4 мг/кг или лейкеран – 0,3-0,4 мг/кг до 6-8 месяцев;
– антикоагулянты: гепарин – 20 000-50 000 ЕД в сутки;
– противовоспалительные препараты: индометацин – 150-200 мг/сутки, бруфен – 800-1200 мг в сутки;
– мочегонные: салуретики – одни или в сочетании с внутривенными инфузиями альбумина, фуросемид, верошпирон.
Прогноз. При своевременном и адекватном лечении основного заболевания может быть благоприятным.
Источник
Нефротический синдром – причины, патогенезПатофизиологические механизмы нефротического синдрома представлены на рисунке. Нефротический синдром встречается при многих заболеваниях почек. Для него характерны протеинурия > 50 мг/кг/сут (> 40 мг/м2/ч или соотношение белка и креатинина в моче > 2), гипоальбуминемия (сывороточная концентрация альбумина менее 3 г%), отеки и гиперлипопротеидемия. Причины последней до конца не ясны; по-видимому, она вызвана низким онкотическим давлением плазмы или нарушением катаболизма липопротеидов в печени. Нефротический синдром может быть проявлением любой гломерулопатии, но у детей он чаще возникает изолированно — без нефритического синдрома или явных признаков воспаления в клубочках при биопсии. В мочевом осадке могут обнаруживаться включения липидов и зернистые цилиндры, но эритроцитарных цилиндров нет. При сочетании нефротического и нефритического синдромов наиболее вероятны системное заболевание (СКВ, васкулит) или мезангиокапиллярный гломерулонефрит. Различают первичный и вторичный нефротический синдром. Вторичный нефротический синдром возникает под действием какого-либо провоцирующего фактора, но установить этот фактор удается лишь в 10—15% случаев. Таких факторов множество, и время от времени появляются сообщения о новых. Для удобства их разделяют на 5 групп. В каждой группе приведены типичные примеры. Морфологическая картина при вторичном нефротическом синдроме зачастую не зависит от провоцирующего фактора и не отличается от таковой при первичном нефротическом синдроме, однако знание причины существенно при выборе лечения и оценке долгосрочного прогноза. Первичным или идиопатическим называют нефротический синдром, возникающий в отсутствие каких-либо провоцирующих факторов. У детей нефротический синдром оказывается первичным в 85-90% случаев. Первичный нефротический синдром развивается при болезни минимальных изменений, пролиферативном гломерулонефрите, фокально-сегментарном гломерулосклерозе и мембранозной нефропатии. Кроме того, существует врожденный первичный нефротический синдром. Мезангиопролиферативный гломерулонефритМорфологически поражение почек при нефротическом синдроме может напоминать таковое при гломерулонефрите, клиническая картина, лечение которого описано выше. У ряда детей с нефротическим синдромом при биопсии обнаруживалось небольшое разрастание мезангиального матрикса с отложениями в мезангии, но без признаков гломерулосклероза (мезангиопролиферативный гломерулонефрит). Теоретически подобная морфологическая картина исключает диагноз болезни минимальных изменений, но в то же время большей части таких больных (75—80%) помогают глюкокортикоиды или, при их неэффективности, алкилирующие средства. Несмотря на частые рецидивы, в отсутствие гломерулосклероза долгосрочный прогноз весьма благоприятен. По течению и исходу мезангиопролиферативный гломерулонефрит во многом сходен с болезнью минимальных изменений.
– Также рекомендуем “Болезнь минимальных изменений (липоидный нефроз) – эпидемиология, патогенез” Оглавление темы “Гломерулонефриты у детей”:
|
Источник
Осложнения нефротического синдрома
Стойкий нефротический синдром служит причиной многочисленных осложнений и даже гибели больных. Ранний летальный исход обусловлен в первую очередь инфекционными осложнениями, за ними следуют тромбоэмболические осложнения.
По-видимому, к патологическим последствиям может приводить и длительная гиперлипопротеидемия, но в точности эти последствия, в особенности у детей, пока не определены. С длительным рецидивирующим течением нефротического синдрома у детей связан ряд характерных осложнений.
К ним относятся, в частности, психотравмирующее воздействие, которое болезнь оказывает на ребенка и его родственников, а также побочные эффекты глюкокортикоидов и цитостатиков.
Инфекционные осложнения нефротического синдрома
Даже при всех достижениях современной медицины инфекционные осложнения по-прежнему часты и могут представлять опасность для жизни больного. Среди них флегмоны, синуситы, пневмония; 2—6% случаев приходится на первичный перитонит. Поэтому резкий подъем температуры у ребенка на фоне рецидива нефротического синдрома — повод для срочного обращения к врачу.
Если же лихорадка сопровождается болью в животе, необходимо в первую очередь исключить перитонит. В 50% случаев его возбудителем служит Streptococcus pneumoniae, иногда — другие инкапсулированные или грамотрицательные бактерии (особенно Escherichia coli). При подозрении на перитонит в ожидании результатов посева назначают антибиотики широкого спектра действия, активные в отношении и грамположительных, и грамотрицательных бактерий.
К сожалению, в 15—50% случаев посев перитонеальной жидкости оказывается отрицательным. Эффективность пенициллинов для профилактики пневмококкового перитонита не доказана. Во время ремиссии, спустя несколько месяцев после отмены глюкокортикоидов, ребенку нужно провести вакцинацию против пневмококковой инфекции, даже при том, что через год после вакцинации у половины больных титр антител оказывается недостаточна высоким.
К инфекционным осложнениям у больных с нефротическим синдромом предрасполагает целый ряд факторов. Среди них нарушение клеточного и гуморального иммунитета: снижение уровня IgG в сыворотке (причем этот факт нельзя объяснить одними лишь потерями IgG с мочой); замедленный синтез и ускоренное разрушение иммуноглобулинов.
Предрасположенность к инфекциям, вызванным инкапсулированными бактериями, возможно, обусловлена снижением сывороточных концентраций факторов В и I, участвующих в активации комплемента по альтернативному пути и необходимых для опсонизации микроорганизмов. Местные факторы — отеки, нарушение барьерной функции кожи, накопление перитонеальной жидкости, которая представляет собой прекрасную среду для роста микроорганизмов, — также способствуют инфекциям. Действие всех этих факторов усиливается на фоне иммуносупрессивной терапии.
Тромбоэмболические осложнения нефротического синдрома
Тромбозы — одно из самых тяжелых осложнений нефротического синдрома. Свертываемость крови повышена почти у всех больных с нефротическим синдромом, у 20% из них возникают тромбозы, которые зачастую протекают бессимптомно. Риск тромбоза зависит от причины нефротического синдрома: так, у взрослых с мембранозной нефропатией тромбозы относительно часты, тогда как у детей с болезнью минимальных изменений встречаются редко.
Какие именно нарушения свертывания крови повышают риск тромбоза, пока не ясно, а потому невозможно выявить группу риска, с тем чтобы проводить таким больным профилактику антикоагулянтными средствами. Изменения затрагивают почти все этапы свертывания крови, но, пожалуй, наиболее значимы повышение уровней факторов свертывания в сыворотке (вособенности факторов V и VIII и фибриногена), потеря с мочой противосвертывающих факторов (антитромбина III, протеина S), активация тромбоцитов и тромбоцитемия.
Определенный вклад вносят повышенная вязкость крови и гиперлипопротеидемия. Риск тромбоза значительно возрастает при гиповолемии и длительной неподвижности. Очень рискованно использование постоянных венозных катетеров, по возможности от них следует отказаться.
Клинические проявления разнообразны и зависят от места тромбоза. У детей случаются тромбозы как вен, так и артерий. Чаще всего возникают тромбозы почечной вены, сагиттального синуса, а также легочной и бедренной артерий. В большинстве случаев такие тромбозы никак не проявляются. При выраженной тромбоцитемии для профилактики тромбозов рекомендуют аспирин. Как долго продолжать прием аспирина после достижения ремиссии нефротического синдрома, не установлено.
У больных с нефротическим синдромом может снижаться уровень фактора XII. При этом удлиняется АЧТВ, однако повышенная кровоточивость не возникает. Поэтому такие процедуры, как биопсию почек, можно проводить без риска кровотечения.
Сердечно-сосудистые осложнения нефротического синдрома
Большое значение имеет вопрос о том, повышен ли у детей с рецидивирующим нефротическим синдромом риск раннего атеросклероза. Данных на эту тему пока недостаточно, однако атеросклеротические бляшки находили при аутопсии даже у 5-летних детей, страдавших нефротическим синдромом. У взрослых больных с нефротическим синдромом риск инфаркта миокарда в 5,5 раза выше, чем у больных без нефротического синдрома (учитывая все остальные факторы риска).
Риск инсульта и других сердечно-сосудистых осложнений могут повышать такие факторы, как артериальная гипертония и прием глюкокортикоидов, однако особое значение может иметь характерная для нефротического синдрома гиперлипопротеидемия с преобладанием атерогенных липопротеидов, повышением уровней холестерина и липопротеида(а). Пока неясно, следует ли бороться с гиперлипопротеидемией у детей с нефротическим синдромом. Возможно, в ближайшем будущем этот вопрос помогут решить данные специальных исследований.
– Также рекомендуем “Гемолитико-уремический синдром – эпидемиология, патогенез”
Оглавление темы “Гломерулопатии”:
- Фокально-сегментарный гломерулосклероз – эпидемиология, патогенез
- Клиника и диагностика фокально-сегментарного гломерулосклероза
- Лечение и прогноз фокально-сегментарного гломерулосклероза
- Мембранозная нефропатия – эпидемиология, патогенез
- Клиника и диагностика мембранозной нефропатии
- Лечение и прогноз мембранозной нефропатии
- Осложнения нефротического синдрома
- Гемолитико-уремический синдром – эпидемиология, патогенез
- Клиника и диагностика гемолитико-уремического синдрома
- Лечение и прогноз гемолитико-уремического синдрома
Источник
