Остеомиелит бедра код мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический остеомиелит.
Хронический остеомиелит
Описание
Хронический остеомиелит – гнойное или пролиферативное воспаление костной ткани, характеризующееся образованием секвестров или отсутствием тенденции к выздоровлению и нарастанием резорбтивных и продуктивных изменений в кости и периосте спустя 2-3 мес от начала острого процесса.
Симптомы
Клиническое течение хронического остеомиелита складывается из двух фаз: рецидива и ремирсии. При активной патогенной флоре на фоне бслабления организма, охлаждения, травмы и других факторов происходит обострение хронического остеомиелита — фаза рецидива заболевания. Под воздействием антимикробного лечения или самопроизвольно острота воспалительных изменений проходит и наступает фаза ремиссии заболевания. Такая смена фаз может повторяться многократно.
Хронический остеомиелит характеризуется триадой основных признаков: рецидивирующим течением, наличием секвестра (или остеомиелитической полости), гнойным свищом.
Рецидив хронического остеомиелита проявляется ухудшением общего состояния. У больного отмечаются недомогание, слабость, головная боль, повышение температуры тела, потливость, может быть озноб. У него появляется боль в конечности, открывается гнойный свищ. В ряде спучаев над хроническим остеомиелитическим очагом кожа становится гиперемированной и инфильтрация мягкий тканей, в последующем — симптом флюктуации, открывается ранее закрывшийся гнойный свищ либо происходит самопроизвольное вскрытие флегмоны в новом месте. После опорожнения гнойника уменьшается интоксикация, температура становится субфебрильной, местное воспаление постепенно ликвидируется, гнойный свищ продолжает функционировать или тоже постепенно закрывается. Наступает фаза ремиссии остеомиелита, которая вновь может смениться фазой рецидива.
Клиническое течение различных видов хронического остеомиелита в принципе идентично — происходит смена фаз заболевания. Но при посттравматическом (в том числе огнестрельном остеомиелите) воспаление кости обычно ограничено областью перелома, откуда исходят гнойные свищи. Для хронического гематогенного остеомиелита характерно наличие остеомиелитического поражения кости на значительном протяжении метаэпифиза и диафиза с различной локализацией гнойных свищей, нередко нескольких. Соответственно большому распространению воспаления при хроническом гематогенном остеомиелите более выражены проявления хронической гнойной интоксикации, изменения в крови (лейкоцитоз, СОЭ, диспротеинемия), нарушение функции почек и.
При сборе анамнеза легко установить, что больной в прошлом перенес острый гематогенный остеомиелит или перелом костей, осложнившийся нагноительным процессом. Необходимо уточнить число рецидивов заболевания, продолжительность ремиссии, отхождение из свищей мелких костных секвестров. Выясняют число операций в прошлом, их характер, вид пластики костной полости, ближайший послеоперационный результат.
При выяснении жалоб следует уточнить иррадиацию болей в суставы, наличие болей по ходу сосудисто-нервных пучков, что может указывать на образование новых гнойных затеков.
Общие симптомы при рецидиве остеомиелита идентичны любому гнойному хирургическому заболеванию, поэтому определяют температуру тела, делают необходимые анализы крови и мочи.
При определении местных изменений следует обратить внимание на распространенность гиперемии кожных покровов, инфильтрацию мягких тканей, наличие симптома флюктуации. Важно уточнить степень функционирования свища, исследовать его пуговчатым зондом, что позволяет у некоторых больных установить локализацию остеомиелитического очага.
При наличии язв в местах длительного существования гнойного свища необходимо тщательно осмотреть их поверхность и края и при малейшем подозрении на малигнизацию произвести биопсию. Для уточнения распространенности воспалительного процесса на соседние суставы определяют объем движений, наличие болезненности и выпота в них.
Ассоциированные симптомы: Боль в позвоночнике. Боль в пояснице. Высокая температура тела. Разбитость. Увеличение СОЭ. Хромота.
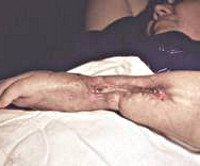
Хронический остеомиелит
Причины
Переход остеомиелита в хроническую форму обусловлен рядом причин, из которых главными являются поздно начатое лечение, недостаточно правильное проведение операции, ошибки антибиотикотерапии. Переходу острого процесса в хроническую стадию способствует недостаточное дренирование гнойного очага в кости. Чаще всего это происходит в тех случаях, когда не рассекается надкостница над всей пораженной частью кости и нанесенные фрезевые отверстия не соответствуют распространенности остеомиелитического процесса. Главными ошибками антибиотикотерапии является использование антибиотиков без учета изменяющейся чувствительности патогенной флоры и необоснованно раннее прерывание курса антибиотикотерапии.
Лечение
Хирургическое лечение при хроническом остеомиелите показано при наличии секвестров, гнойных свищей, остеомиелитических полостей в костях, остеомиелитических язв, малигнизации, при ложном суставе, при частых рецидивах заболевания с выраженным болевым синдромом, интоксикацией и нарушением функции опорно-двигательного аппарата, а также при обнаружении выраженных функциональных и морфологических изменений паренхиматозных органов, вызванных хронической гнойной инфекцией.
Противопоказаниями для радикальной операции при хроническом остеомиелите — некрэктомии — являются выраженная почечная недостаточность на почве амилоидоза, декомпенсация сердечно-сосудистой, дыхательной систем. Главнейшим звеном комплексного лечения хронического остеомиелита является радикальная операция — некрэктомия, которую часто еще называют секвестрэктомией. Цель операции — ликвидация хронического гнойного очага в кости и окружающих мягких тканях. При радикальной некрэктомии производят удаление секвестров, вскрытие и ликвидацию всех остеомиелитических полостей с их внутренними стенками грануляций ииссечение всех гнойных свищей.
Следующим важным этапом радикальной операции является санация и пластика костной полости. В настоящее время для пластики костных полостей применяют пластику мышечным лоскутом, на кровосдабжаемой ножке, костную пластику (с использованием аутогенной и консервированной костной ткани), хондропластику (с использованием консервированного хряща), реже осуществляют кожную пластику.
Используются различные биополимерные материалы: коллагеновая губка, импрегнированная антибиотиками, клеевые композиции с различными ингредиентами и биополимерные пломбы, содержащие антисептики. Все эти материалы имеют также в своем составе препараты, активирующие регенерацию костной ткани.
Санация костных полостей после некрэктомии проводится методами активного длительного промывного дренирования и методом вакуумирования. Нередко эти методы используют одновременно: через приводящий дренаж промывают костную полость, отводящий дренаж присоединяют к отсосу. Для промывной санации, которая проводится в течение 7—15 сут, используются различные антисептические растворы: антибиотики, диоксидин, фурацилин, фурагин калия, риванол и Эффективность санации костной полости контролируется микробиологическими исследованиями.
После выполнения некрэктомии лечение направлено главным образом на подавление остаточной микрофлоры в области хирургического вмешательства, что обеспечивает хороший ближайший послеоперационный результат.
Эта цель достигается следующими лечебными мероприятиями: 1) антибиотикотерапией, 2) иммунотерапией, 3) местным проведением физиотерапевтических процедур: ультразвуковой терапии, электрофореза лекарственных веществ.
В послеоперационном периоде проводится инфузион-ная терапия: переливания крови, белковых кровезаменителей, электролитных растворов; коррекция обменных процессов; иммобилизация конечности, а затем лечебная физкультура для улучшения функции опорно-двигательного аппарата.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
 Остеомиелит позвоночника составляет примерно 1.5-2 процента из всех его разновидностей.
Остеомиелит позвоночника составляет примерно 1.5-2 процента из всех его разновидностей.
Однако он характеризуется довольно проблематичной диагностикой и острыми симптомами.
На то, чтобы выявить болезнь и дать точное заключение, у лечащего врача уходит минимум 3 месяца.
Это особое инфицирование костной ткани, в 90% случаях вызываемое золотистым стафилококком.
Недуг носит системный характер и поражает разнообразные части скелета.
В статье пойдет речь о поражении позвоночника.
Что это такое?
Остеомиелит позвоночника – это тяжелое заболевание костной ткани, вызванное поражающей инфекцией.
Данное отклонение сопровождается сильным болевым синдромом. Человека может кидать то в жар, то в холод. При этом артериальное давление понижается, пульс учащается. Также может наблюдаться долговременное повышение температуры всего на несколько делений медицинского термометра, вызывающее слабость и общее недомогание.
Остеомиелит позвоночника по степени протекания можно разделить на:
- острый (первичная диагностика и осложнения, например, абсцесс);
- хронический (это период ремиссии, но не полное выздоровление).

Бактерии попадают и размножаются в костной среде различными способами. В зависимости от этого выделяют:
- эндогенный остеомиелит (возбудители занесены через кровь больного);
- экзогенный остеомиелит (результат серьезных травм, ранений и запущенных процессов, например, нагноение поврежденной поверхности).
Недуг встречается у различных возрастных категорий. Однако наибольшему риску подвержены люди пожилого возраста (особенно мужской пол), т.к. со временем иммунитет становится слабее и не может в полной мере бороться с различными инфекционными процессами.
По международной классификации МКБ-10 остеомиелит имеет код М46.2
Факторы риска и причины
Остеомиелит может появиться у абсолютно любого, с виду здорового человека. Однако существуют некоторые ситуации, способствующие развитию болезни.
К заболеванию позвоночника данного типа может привести ранее перенесенное инфекционное воспаление локтя, колена и других суставов. Кровоток быстро переносит очаг поражения с места на место.
Особо внимательно относиться к своему здоровью следует после открытых переломов, огнестрельных ранений и т.д.
Сопутствующие заболевания средней (кариес, ангина, фурункулез) и последней (сифилис, тубркулез и т.д.) степени тяжести также могут спровоцировать прогрессирование золотистого стафилококка в организме.
Здоровый позвоночник имеет крепкую защитную систему по отношению к микроорганизмам. Но ее могут ослаблять и подвергать появлению остеомиелита следующие причины:
- перенесенные операции (особенно после травм);
- ослабленный иммунитет;
- запущенный кариес (глубокие поражения, достигшие надкостницы);
- нестерильная вакцинация или самостоятельное введение наркотических средств;
- сбой в системе кровообращения;
- воспаления кожных покровов, осложненное гнойными выделениями;
- повышенный сахар в крови.
Видео: “Что такое остеомиелит и его клиническая картина”
Последствия
Патогенное тело проникает в костную среду. В связи с этим клетки иммунитета запускают фагоцитоз, способствующий развитию воспаления, отека и гнойных образований. При отсутствии квалифицированной помощи, кость начинает распадаться на секвестры.
Внутри свободного пространства находятся отмершие клетки, которые свободно перемещаются по свищевым ходам. Запущенные формы недуга характеризуются образованием свищей и абсцессов, действие которых направлено уже на надкостницу.

Болезнь может перейти на новый уровень, помимо внутреннего дискомфорта ее можно обнаружить и по внешним симптомам: область спины становится бугристой, краснеет и отекает.
При этом происходит деформирование позвоночного столба, сопровождающееся сильными болями и повышением температуры тела. Обширное распространение инфекции и нелечение симптомов может привести пациента к инвалидному креслу или даже летальному исходу.
Симптомы и методы диагностики
К основным симптомам остеомиелита относятся:
- острый болевой синдром (особенно ночью);
- постоянно немного повышенная температура тела либо ее резкий скачок (до 39 градусов);
- понижение давления;
- спазм мышц;
- покраснение и небольшие уплотнения кожи в области спины;
- отдышка;
- сильная головная боль;
- тошнота и рвота.
Все перечисленные симптомы являются сопровождающими многих других заболеваний. Поэтому диагностика остеомиелита – довольно сложный и долгий процесс.
Современные методы предполагают использование новейших аппаратов и методик выявления болезни:
- Рентген (нарушения костного каркаса и свищи).
- Компьютерный томограф (состояние мягких тканей и наличие скопления жидкости).
- УЗИ всех частей спинного отдела (выявление абсцессовых процессов).
- Исследование с помощью радионуклеотидов (развернутый рисунок пораженной области).
- Фистулография (точное изображение очагов воспаления).
Основной задачей обследования является выявление возбудителя остеомиелита. Для более точного результата используют сразу несколько методов и проводят процедуры повторно, соблюдая временной интервал.
Лечение
 Первый этап в лечении болезни основан на устранении возбудителя остеомиелита. Для этого лечащий врач подбирает пациенту антибактериальную терапию («Цефпиром», «Цефтриаксон», «Меропинем» и др.).
Первый этап в лечении болезни основан на устранении возбудителя остеомиелита. Для этого лечащий врач подбирает пациенту антибактериальную терапию («Цефпиром», «Цефтриаксон», «Меропинем» и др.).
Параллельно больному рекомендуется применять нестероидные препараты, обладающие противовоспалительным и обезболивающим действием («Мовалис», «Найз», «Диклофенак» и т.д.).
При запущенных формах и поражениях хрящевой ткани лекарства дополняют хондропротекторами («Артра», «Хондро Сила», «Хондроитин Сульфат»).
Большой очаг поражения, множественные свищи и неврологические расстройства на фоне заболевания требуют более радикального подхода. Хирургический метод основан на санации гнойных полостей и дальнейшем дренаже пораженных поверхностей. В случае необходимости устанавливают точные импланты утраченных сегментов.
Важно! Операция назначается пациенту в том случае, когда не наступает улучшение от медикаментозной терапии в течение 6-7 месяцев.
Для лечения остеомиелита позвоночника лечебная физкультура и массаж не несут пользы, наоборот, в некоторых случаях опасны. Однако у этого недуга большой реабилитационный период, который требует и физиопроцедур, и некоторой физической активности.
Следует особо осторожно отнестись к выполнению ЛФК.
Во-первых, на посещение занятий необходимо в обязательном порядке получить одобрение лечащего врача. Во-вторых, все упражнения должны быть плавными и не приносить даже малейшего дискомфорта.
Отлично помогает висение на турнике, легкая растяжка из положения лежа, некоторые позы из йоги. Только тренер может составить индивидуальный комплекс, учитывая степень тяжести остеомиелита и возможные риски. После тренировки обычно проводят массаж, направленный на улучшение кровоснабжения и укрепление иммунитета.
К физиопроцедурам, положительно влияющим на период восстановления, относятся: лазеротерапия, магнитотерапия, лечебные ванны.
В качестве дополнительных методов лечения можно применять народную медицину. Это довольно продуктивный способ восстановления в домашних условиях. Все используемые средства, как правило, выступают в роли антисептика.
- Свежие листья подорожника измельчить в кашицу. Выжать примерно одну столовую ложку сока. Принимать до еды. Курс лечения – 1 месяц. Сок подорожника не подходит для хранения или консервации. Выжимать сок необходимо непосредственно перед применением.
- Обеззараживающими свойствами обладает корень окопника. Растение измельчить ножом, отварить в молоке в течение 10 минут, немного остудить. Потом отвар прокалить в духовом шкафу при температуре 90 градусов. Принимать по 1 чайной ложке 3 раза в день.
- Используют окопник и для наружного применения. Для этого 3 столовые ложки корня смешивают со 100 г смолы живицы и 200 г свиного или птичьего жира (желательно вытопить в домашних условиях). Полученное снадобье наносят на пораженный участок, обматывают бинтом и теплой тканью. Можно использовать около 3 раз в день.
- Отличным средством является спиртовая настойка из этого растения. Сушеный корень измельчают в порошок (для этих целей подойдет кофемолка). Далее заливают 0.5 литра водки. Настаивают 3 недели в темном и прохладном месте. Принимают по 10 капель 3 раза в день (желательно до еды).
Видео: “Новая методика лечения остеомиелита”
Профилактика
 В качестве профилактических мер, ведущие доктора рекомендуют вести здоровый образ жизни: отказаться от курения и алкоголя, стараться больше гулять на свежем воздухе, правильно и сбалансировано питаться.
В качестве профилактических мер, ведущие доктора рекомендуют вести здоровый образ жизни: отказаться от курения и алкоголя, стараться больше гулять на свежем воздухе, правильно и сбалансировано питаться.
Не запрещены в период ремиссии физические нагрузки малого уровня сложности (бег на небольшие расстояния, скандинавская ходьба, йога, ЛФК, плавание).
Особым эффектом обладает бассейн. Он одновременно укрепляет нужные группы мышц, закаляет, повышает иммунитет и дарит прекрасное настроение.
Самым главным правилом в перечне профилактических мероприятий является своевременное обращение к специалисту, в случае внезапно возникшей боли или дискомфорта в области спины.
Прогноз выздоровления
На начальной стадии диагностирования остеомиелита позвоночника, при условии наблюдения у опытного врача и выполнения его рекомендаций, возможно полное избавление от недуга.
Однако трудности в установлении диагноза и несвоевременное обращение в 60% случаев переводят болезнь в хроническую стадию. В таком случае следует провести полноценный курс лечения: медикаментозная терапия, массаж, физиопроцедуры, при необходимости – хирургическое вмешательство.
Постоянный контроль состояния здоровья и правильный образ жизни никогда не приведут к тому, что болезнь посетит пациента вновь и заставит проходить долгий реабилитационный путь заново.
Заключение
Остеомиелит позвоночника является довольно опасным и непредсказуемым заболеванием. Его симптомы не имеют однозначной природы, а методы диагностики требуют времени. В настоящее время остеомиелит позвоночника лечат комбинированно, используя сразу несколько методов: медикаменты, операция, ЛФК, процедуры лазера и магнитотерапии. Правильный и ответственный подход в сочетании с умеренными физическими нагрузками заставят на долгое время забыть о недуге и вернуться к привычному ритму жизни.
Комментарии для сайта Cackle
Источник
