Острый коронарный синдром при инсульте
Отличаются ли проявления острого коронарного синдрома (ОКС) у стариков от симптомов этого состояния у лиц более молодого возраста?
Молодые пациенты намного чаще, чем старики. обращаются за медицинской помощью по поводу типичной боли в грудной клетке (загрудинная давящая боль, иррадиирующая в левую руку и/или челюсть). В противоположность этому, проявлениями ОКС у стариков нередко могут служить одышка, потливость, тошнота/рвота или синкопальное состояние. У значительной части больных старческого возраста ИМ бывает «немым», и в таких случаях они вообще не обращаются за медицинской помощью.

В связи с этим ведение больного старческого возраста. страдающего ОКС, представляет большие сложности. При атипичном течении болезни диагноз ОКС выставляется в более поздние сроки, что закономерно способствует задержке начала лечения с доказанной эффективностью. Кроме того, у лиц старческого возраста значительно чаще ИМ развивается на фоне других текущих заболеваний (например, на фоне желудочно-кишечного кровотечения, пневмонии или сепсиса).
Патофизиологические аспекты развития ИМ в таких случаях фундаментально отличаются от механизмов развития ОКС в «типичных случаях», в частности тем, что в таких ситуациях вследствие повышения потребности миокарда в кислороде прежде всего развивается субэндокардиальная ишемия миокарда.
Имеются ли опубликованные руководства по ведению больных старческого возраста, страдающих ОКС без подъема сегмента ST на ЭКГ?
Согласно имеющимся рекомендациям АСС/АНА относительно лечения стариков, страдающих ОКС без подъема ST, всем больным рекомендуется назначать антитромбоцитарные средства (АСК, клопидогрель) и антикоагулянты (эноксапарин, гепарин). У лиц, которым планируется выполнение катетеризации левых камер сердца или ЧKB, также назначаются ингибиторы IIb/IIIa рецепторов тромбоцитов.
Было показано, что у пациентов старческого возраста с ИМ без подъема сегмента ST выполнение ранней реваскуляризации (в течение 48 ч) позволяет улучшить исход заболевания по сравнению с теми больными, которым данное вмешательство выполнялось позже или применялось только при рецидивировании ишемии миокарда. На практике, однако, несмотря на очевидные доказательства преимуществ ранней инвазивной стратегии, пациенты этой возрастной группы, к сожалению, получают такое обоснованное лечение реже, чем оно бывает необходимо. В будущем внимание специалистов в отношении ведения больных старческого возраста с ОКС следует сфокусировать на обеспечении доступности выполнения ранней реваскуляризации и своевременного начала научно обоснованной терапии, хотя подход к лечению каждого из таких больных должен основываться на индивидуальной оценке риска и пользы планируемого вмешательства.
Как можно минимизировать вероятность нежелательных исходов острого коронарного синдрома (ОКС) у лиц старческого возраста?
Лечение больных старческого возраста с использованием современных научно обоснованных режимов антитромбоцитарной и антитромботической терапии в комбинации с ранней инвазивной реваскуляризацией коронарного русла способствует улучшению клинических конечных точек и оказывает более заметное положительное влияние на исход заболевания, чем у молодых больных, имеющих меньший риск.
Тем не менее такое лечение у больного старческого возраста ассоциировано с более высоким риском развития побочных эффектов (например, кровотечений), минимизация которых, вероятнее всего, также будет способствовать улучшению исхода заболевания. Снизить риск геморрагических осложнений позволяет точное дозирование антитромботических средств с учетом массы тела больного и клиренса креатинина. Почечная недостаточность у лиц старческого возраста встречается достаточно часто; поэтому у каждого больного перед началом антитромботического лечения следует выяснить массу тела и рассчитать клиренс креатинина по формуле Кокрофта-Голта.
Беспощадный атеротромбоз: острый коронарный синдром и ишемический инсульт — звенья одной цепи
Мусина Н.П. Драпкина О.М.
14 Февраля 2011
Известно, что проявление атеротромбоза в одном бассейне служит надежным признаком поражения других сосудистых бассейнов. В работе Мусиной Н.П. показано, что наличие острого коронарного синдрома или острого инфаркта миокарда в анамнезе увеличивает вероятность наступления летального исхода или повторного инсульта в 3 раза у больных, перенесших ишемический инсульт.
Цель: определить распространенность острого коронарного синдрома у больных, перенесших ишемический инсульт.
Материалы и методы: В исследование было включено 222 пациента, жители Москвы и Московской области, которые перенесли инсульт по ишемическому типу в сроки с 1970 по 2008 год, из них 127 (57 %) были женского пола, а 95 (43 %) – мужского пола в возрасте от 30 до 100 лет.
Результаты: В нашей популяции инсульту наиболее часто сопутствовали или выступали одной из причин следующие заболевания: артериальная гипертензия (100 %) – один из критериев включения, острый коронарный синдром (ОКС) (79 %), фибрилляция предсердий (41 %), сахарный диабет (36 %). При проведении многомерного статистического анализа наличие ОКС оказывало значимое влияние на риск развития повторного инсульта. Повторный инсульт и смерть – наиболее прогностически неблагоприятные и нередкие исходы у пациентов, перенесших инсульт. С целью более точной оценки риска, учитывающего как общую смертность, так и рецидив инсульта был проведен статистический анализ, нацеленный на выявление риска достижения комбинированной конечной точки, включающей наступление повторного инсульта и/или смерти и была определена предельная точка, – значение, при достижении которого происходит наибольшее увеличение (либо уменьшение) риска повторного инсульта. Было показано, что наличие ОКС или ОИМ в анамнезе увеличивает вероятность наступления летального исхода или повторного инсульта в 3 раза.
Выводы: Учитывая высокую распространенность ОКС и ОИМ у больных, перенесших инсульт, можно заключить, что инсульт и ОИМ – звенья одной цепи, тесно связанные общими аспектами генетической предрасположенности, патогенеза, факторами риска. ОИМ и мозговой инсульт требуют общих мер профилактики и лечения.
Всероссийская образовательная интернет-программа для врачей
В ЕС разрешено применение препарата Ксарелто® для вторичной профилактики после острого коронарного синдрома
• Один из десяти пациентов в течение года после развития острого коронарного синдрома (ОКС) переносит еще одно серьезное атеротромботическое событие (сердечно-сосудистая смерть, инфаркт миокарда или инсульт)
• Прием Ксарелто в дозе 2,5 мг 2 раза в сутки в комбинации с антиагрегантной терапией способствует профилактике атеротромботических явлений, обеспечивая более полную защиту по сравнению с использованием только антиагрегантов
• В настоящее время Ксарелто является единственным антикоагулянтом, одобренным для профилактики такого широкого спектра венозных и артериальных тромботических событий, как первичная и вторичная профилактика венозной тромбоэмболии, лечение тромбозов и вторичная профилактика событий после острого коронарного синдрома.
Берлин, Германия, 24 мая 2013 года
Европейская комиссия разрешила применение инновационного перорального антикоагулянта Ксарелто® (ривароксабан) компании Bayer Healthcare для профилактики атеротромботических событий (сердечно-сосудистая смерть, инфаркт миокарда или инсульт) у взрослых пациентов, перенесших острый коронарный синдром с повышением уровня маркеров повреждения миокарда, в дозе 2,5 мг 2 раза в сутки в сочетании со стандартной антиагрегантной терапией. Это означает, что ривароксабан является единственным инновационным пероральным антикоагулянтом, применение которого разрешено у пациентов, перенесших ОКС с повышением уровня маркеров повреждения миокарда.
Артериальные тромбы, которые могут стать причиной рецидива ОКС, образуются за счет двух механизмов: активации тромбоцитов и образования тромбина. Стандартная антиагрегантная терапия воздействует только на механизм тромбоцитарной активации тромбообразования. Ривароксабан воздействует на Xa фактор — активатор образования тромбина.
«Нам известно, что содержание тромбина остается повышенным в течение долгого времени после ОКС, поэтому пациенты остаются в группе риска. В исследовании ATLAS ACS 2-TIMI 51 мы доказали, что лечение таких пациентов низкими дозами ривароксабаном в сочетании со стандартной антиагрегантной терапией воздействует на оба механизма тромбобразования, благодаря чему достигается более полная длительная защита, в том числе значительно снижается риск смертности, — сообщил С. Майкл Гибсон, магистр наук, председатель исследовательской группы PERFUSE Гарвардской медицинской школы и главный исследователь в исследовании ATLAS ACS. — Получение разрешения на применение препарата Ксарелто очень важно для нас, а также для пациентов, подверженных риску развития вторичного атеротромботического явления».
«Уже сейчас Ксарелто широко используется кардиологами для профилактики инсульта у пациентов с фибрилляцией предсердий. Одобрение Ксарелто способствует подтверждению уже оцененных интересных свойств препарата и повышению его клинической ценности за счет использования для профилактики артериального тромбообразования», — отметил д-р Кемаль Малик, член исполнительного комитета Bayer HealthCare и руководитель отдела глобальных разработок.
Разрешение ривароксабана к применению по данному показанию основывается на важнейших клинических данных, полученными в ключевом исследовании III фазы ATLAS ACS 2-TIMI 51, в котором приняло участие более 15 500 пациентов. В исследовании было доказано, что добавление ривароксабана в дозе 2,5 мг 2 раза в сутки к стандартной антиагрегантной терапии (низкие дозы аспирина с или без тиенопиридином (клопидогрель или тиклопидин)) — достоверно снижало частоту комбинированной первичной конечной точки эффективности (сердечно-сосудистая смерть, инфаркт миокарда и инсульт) у пациентов, недавно перенесших ОКС, по сравнению с группой, получавшей только стандартную антиагрегантную терапию.
Частота эпизодов массивных кровотечений по определению TIMI (Thrombolysis In Myocardial Infarction), не связанных с коронарным шунтированием и внутричерепным кровоизлиянием, была в целом низка, хотя и увеличивалась при добавлении ривароксабана. Тем не менее, важно отметить, что добавление ривароксабана не приводило к увеличению риска смертельных внутричерепных кровоизлияний или смертельных кровотечений в целом.
В соответствии с рекомендациями Европейского общества кардиологов от 2012 года, основанными на результатахклинического исследования ATLAS ACS 2-TIMI 51, рекомедуется применение ривароксабана в дозе 2,5 мг 2 раза в день для лечения пациентов с инфарктом миокарда с подъемом сегмента ST, которые имеют низкий риск кровотечений и получают антиагрегантную терапию аспирином и клопидогрелем.
Источник
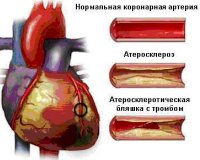
Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.

Острый коронарный синдром
Причины
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник
