Отрыв ногтя код по мкб 10

Ониходистрофия (код по МКБ 10 – L 60) – это термин, которое объединяет патологические изменения формы, структуры или окраски ногтя. Их вызывает нарушение обмена веществ, питания тканей ногтевой пластины на фоне системных патологий, травм, инфекций, генетических аномалий. Признаки ониходистрофии ногтей обнаруживают у детей и взрослых, чаще у женщин, чем у мужчин.
Классификация ониходистрофий
По внешним проявлениям ониходистрофии делят на разные виды. Рассмотрим их ниже.
Ломкость
Ломкость ногтей встречается в основном у женщин. Пластины отличаются повышенной хрупкостью, даже от легкого воздействия обламываются по всей толщине.

Расщепление
Проходит в двух направлениях – продольном и поперечном. Поперечное называется онихорексис, продольное – онихошизис.
При онихошизисе пластина отрастает до свободного края неповрежденной. Затем расщепляется на два, три или четыре слоя, которые обламываются либо растут по отдельности параллельно друг другу. Чтобы придать ногтям аккуратный вид, рекомендуют их коротко подстричь. Если не устранить причину расслоения, отрастающий свободный край будет опять расщепляться. Чаще страдают второй, третий, четвертый пальцы рук.

При онихорексисе вначале ноготь раскалывается вертикально со стороны свободного края, а затем образовавшаяся трещина удлиняется по направлению к зоне роста ногтя. Такое отклонение обычно вызывают травмы. В зависимости от тяжести повреждений образуются поверхностные (длиной до 5 мм) и глубокие трещины, доходящие до ногтевого матрикса, разделяющие ноготь на две половины.
Борозды
Борозды бывают множественными и единичными, разной глубины, ширины, продольными, поперечными. Появляются на всех пальцах сразу или только на одном.
Вертикальные гребни проходят параллельно боковым валикам по всей длине ногтя: от свободного края до кутикулы. Из-за снижения кровообращения, скорости обмена веществ их обнаруживают у пожилых людей.

Горизонтальные борозды называют линиями Бо. Они выглядят как небольшие углубления в виде полосок или дуг, проходящие через всю ногтевую пластину от одного бокового валика к другому. Иногда по нижнему краю есть возвышающийся гребешок. Борозды бывают поверхностными и при тяжелом повреждении ногтевого матрикса глубокими. Если травма случается дважды или трижды через небольшие временные промежутки, образуется 2 – 3 борозды, поверхность пластины становится волнистой. Обычно линии Бо формируются на ногтях большого, указательного, среднего пальцев рук.
Еще один тип борозд называется срединная каналообразная ониходистрофия. По центру или по краям появляется глубокая, продольная выемка, которая начинается у основания ногтя и продвигается к свободному краю. Характерный признак срединной дистрофии – симптом «елочки», когда от центра борозды под углом отходят полоски, напоминающие ветки ели.
Отслоение
Тип дистрофии, при котором пластина отслаивается от ногтевого ложа со стороны свободного края, называют онихолизис. Он развивается из-за разрыва прочной связи пластины с мягкими тканями. Отслоившаяся часть сохраняет целостность, но теряет прозрачность, становится белой. Пример такой ониходистрофии ногтей на фото.
При отсутствии инфекционных осложнений поверхность пластины остается без изменений. Зона онихолизиса составляет до половины ее площади. Полная отслойка, доходящая до матрикса, происходит редко.
Если ноготь отсоединяется со стороны нижнего валика, то это называется онихомадезис. Такой тип ониходистрофии ногтевой пластины встречается редко. Нарушение развивается быстро, сопровождается болью, воспалением. В основном страдают ногти на больших пальцах.
Утолщение
Утолщение или гипертрофия ногтей заключается в увеличении толщины пластины. В норме она составляет 0.4 – 0.5 мм на руках и 0.8 – 0.9 мм на ногах. Если это значение превышает указанные величины, пластина становится грубой на ощупь, теряет прозрачность, доставляет неудобства в уходе, неприятные ощущения.

В запущенных случаях при резкой гипертрофии развивается онихогрифоз. Это состояние, при котором меняется текстура, направление роста ногтя. Он закручивается, по форме напоминает птичий коготь, цвет становится грязно-желтым, серым или коричневым. Поверхность неровная, шероховатая, бугристая. Как правило, встречается такая ониходистрофия ногтей на стопах у пожилых людей.
Утолщение ногтевых пластин наблюдается при склеронихии, когда повреждаются все пальцы рук и ног одновременно. Вначале ноготь становится плотным, теряет эластичность, прозрачность, а затем отделяется от ложа. Окраска переходит в желтую или коричневую, лунка исчезает, рост замедляется.
Изменение цвета
Самая частая форма нарушения пигментации ногтей – лейконихия. Отклонение проявляется в виде белых пятен, точек, полосок разного размера, формы. Ониходистрофия встречается на руках. При лейконихии структура ногтевой пластины сохраняется. Пятнышки или полосы сначала появляются у основания ногтя, а затем по мере роста продвигаются к свободному краю. Бывают случаи тотальной лейконихии, когда пластина полностью становится белой, окраска не исчезает по мере отрастания ногтя.

При болезнях печени, желчного пузыря, эндокринной системы, на фоне приема некоторых лекарств ногти приобретают желтоватый оттенок. При недостатке кислорода, нарушениях кровообращения становятся синюшными, а при травмах – черными в результате подногтевых кровоизлияний. Темные пятна или полосы на ногте также вызывает отложение в пластине пигмента меланина.
Грязно-серый или желтый цвет характерен для поражения грибками, а желто-зеленый – для бактериальной инфекции.
Изменение окраски ногтя – один из симптомов трахионихии, которая характеризуется нарушением цвета, текстуры. Пораженный ноготь тускнеет, стает шероховатым, теряет блеск, иногда покрывается вдавленными точками.

Точечные углубления
Ониходистрофия в виде множественных точек развивается на фоне хронических болезней кожи. При этом поверхность пластины напоминает наперсток.

Размягчение
К редким типам ониходистрофии относится гапалонихия. При этой болезни пораженная пластина теряет жесткость, становится мягкой. Легко сгибается, обламывается, трескается со стороны свободного края.
Изменение формы
Деформация ногтя бывает следующих видов:
- Койлонихия, когда пластина напоминает блюдце с углублением посередине. Структура ее остается гладкой, без утолщения. Чаще поражаются указательный, средний пальцы рук.
- Платонихия, при которой поверхность ногтя становится плоской, без выпуклостей;
- Ногти Гиппократа. При этой деформации площадь пластины увеличивается, по форме напоминает часовые стекла. Структура, окраска остаются нормальными.


Что вызывает ониходистрофии?
Они возникают с рождения или приобретаются в течение жизни.
Врожденные дистрофии ногтей – это следствие пороков развития плода, генетических аномалий, отягощенном семейном анамнезе. Приобретенные возникают на фоне травм, неправильного ухода, инфекций, хронических болезней, трофических нарушений.
К сожалению, причины ониходистрофии ногтей не всегда удается установить, так как иногда их провоцируют разные факторы.
К общим причинам, которые вызывают практически все типы ониходистрофий, относятся:
- заболевания эндокринной системы (сахарный диабет, болезни щитовидной железы);
- травмы;
- неправильное выполнение маникюра или педикюра;
- ослабленный иммунитет;
- недостаток витаминов, минералов, участвующих в формировании ногтевой пластины;
- кожные болезни (псориаз, экзема, дерматит, красный плоский лишай);
- хронические патологии, приводящие к снижению притока крови, питательных веществ к пальцам (атеросклероз, сахарный диабет, гипертония, сердечно-сосудистая недостаточность);
- постоянный контакт с водой;
- работа с агрессивными веществами, химикатами без защитных средств;
- использование плохого лака для ногтей, смывок с ацетоном;
- нервные стрессы;
- вредные привычки;
- употребление наркотиков;
- опухоли;
- грибковое поражение (онихомикоз), другие инфекции.
Ониходистрофию ногтей на ногах вызывает неправильно подобранная или не соответствующая по размеру обувь.
Кроме общих причин есть специфические, когда изменения связаны с конкретными факторами.
Например:
- Срединная дистрофия появляется из-за инфарктов, проблем с кровообращением, шоковых состояний;
- Точечные углубления по всей поверхности – признак псориатической ониходистрофии. При псориазе ногтей симптомы также включают пятна, отслойку пластины, поперечные полосы, хрупкость, расслаивание;
- Борозды Бо вызывают травмы или воспалительных процессов в области ногтевого матрикса;
- Ломкость ногтей появляется по причине частого взаимодействия с горячей водой, неаккуратного маникюра;
- Онихорексис возникает от дерматозов, попадания на кожу и ногти щелочей, растворителей, кислот, других агрессивных химикатов, которые сушат пластину;
- Лейконихия развивается из-за применения плохого лака для ногтей, неграмотного маникюра, педикюра, контакта с моющими, чистящими средствами, дефицита витаминов;
- Онихогрифоз развивается как следствие единичных или повторяющихся травм, приводящих к избыточному ороговению;
- Трахионихия встречается при ослаблении иммунитета;
- Ногти Гиппократа – признак бронхиальной астмы, нарушений легочной вентиляции, опухолей легких, сердечно-сосудистых патологий;
- Гапалонихия возникает при нарушении в организме метаболизма серы, эндокринных расстройствах.
Чаще ониходистрофии встречаются у женщин. Не последнюю роль в этом играет непрерывное ношение искусственных покрытий, гель-лака. Ониходистрофия ногтей от шеллака проявляется в виде ломкости, расслаивания, онихолизиса поперечных борозд, лейконихии.
Что делать в случае ониходистрофии?
Симптомы бывают неоднозначны, поэтому при обнаружении малейших отклонений обратитесь к подологу или дерматологу. Самостоятельно поставить правильный диагноз, выявить тип, причины ониходистрофии по отзывам на форумах в интернете невозможно. Нужны знания медицины, понимание механизмов патологических изменений. Иногда присутствует несколько вариантов ониходистрофии одновременно, что затрудняет диагностику.
Вначале врач осмотрит ногти. Оценит цвет, прозрачность, состояние кутикулы, форму пластины, плотность прилегания к ногтевому ложу. Затем спросит о сопутствующих симптомах, образе жизни, работе, уходе за ногтями, общих заболеваниях.
При ониходистрофии назначают:
- анализ крови;
- дерматоскопия (осмотр при увеличении);
- соскоб пораженной зоны для обследования на грибок.
При наличии любого типа ониходистрофии кистей и стоп делают анализ пораженных участков на грибок, так как он вызывает 50 % всех болезней ногтей. При сомнительных результатах тест повторяют 2 – 3 раза через промежутки времени, чтобы точно убедиться в отсутствии или присутствии возбудителя. От этого анализа зависит тактика терапии. При подтверждении грибковой инфекции упор делают на борьбу с возбудителем, после его уничтожения ногтевая пластина сама восстановится.
Если же диагноз онихомикоз поставлен ошибочно, то лекарства от грибка не дадут результат, а состояние ногтя не улучшится. К тому же необоснованная терапия фунгицидными средствами вредит здоровью.
Как лечить ониходистрофию ногтей?
Главное для успеха в борьбе с ониходистрофией ногтей – устранить причину. Лечение занимает несколько месяцев, что связано с медленным ростом пластины. Назначают комплексную терапию, которая направлена на восстановление структуры и химического состава ногтя.
При подозрении на внутренние болезни сердца, сосудов, легких, печени, эндокринные нарушения, направляют на обследование и лечение у профильных врачей.
При ониходистрофии применяют:
- препараты, которые улучшают трофику, поступление крови к тканям ногтевого аппарата;
- витамины, минералы, аминокислоты, ненасыщенные жирные кислоты;
- средства для стимуляции иммунитета;
- препараты против грибка (назначают только при выявлении онихомикоза);
- аппаратный маникюр или педикюр, который помогает убрать пораженные зоны, скорректировать форму ногтям, придать аккуратный вид;
- лечебные ванночки с укрепляющими средствами;
- коррекцию питания;
- лекарства, которые устраняют инфекцию, воспаление;
- средства от аллергии;
- правильный уход;
- массаж;
- физиотерапию (ванночки, аппликации воском, парафинотерапия, грязелечение).
В период лечения ониходистрофии ногтей кисти рук не должны контактировать с агрессивными веществами, смывками для лака, бытовой химией. При стирке, мытье посуды, уборке нужно надевать резиновые перчатки, бережно относиться к рукам, защищать от раздражения, травм. При лечении ониходистрофии ногтей на ногах важно подобрать удобную обувь, которая не будет сдавливать пораженные зоны.
Чтобы предупредить болезни ногтей, нужен правильный уход, регулярная проверка их состояния. При обнаружении отклонений не пускайте все на самотек, а сразу идите к специалистам, которые поставят правильный диагноз, назначат терапию. Ведь изменения на ногтях могут говорить о скрытых проблемах со здоровьем и важны для диагностики.
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Лечение
- Профилактика
Другие названия и синонимы
Онихокриптоз.
Названия
Название: Вросший ноготь.
Вросший ноготь
Описание
Вросший ноготь. Заболевание, связанное с врастанием бокового края ногтевой пластинки в ткани околоногтевого валика. При этом на месте врастания ногтя возникает воспаление. Боль и отечность приводят к затруднениям при ходьбе. Консервативное лечение вросшего ногтя проводится теплыми ванночками, мазями, антисептиками и специальными приспособлениями для выравнивания ногтевой пластины. При его неэффективности требуется хирургическое вмешательство — частичное или полное удаление ногтя.
Дополнительные факты
Вросший ноготь наиболее часто наблюдается на первом пальце стопы. Он доставляет своему владельцу массу неприятных ощущений. Основная проблема заключается в том, что однажды возникший вросший ноготь упорно продолжает врастать и после проведенного лечения. Следует отметить, что существует более 70 методов лечения вросшего ногтя. Однако большинство из них не излечивает заболевание полностью и после их проведение врастание ногтя происходить вновь.
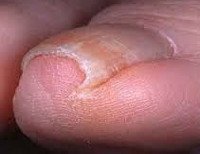
Вросший ноготь
Симптомы
Ассоциированные симптомы: Боль в пальцах ног. Хромота.
Причины
Проблема вросшего ногтя появляется в тех случаях, когда ногтевая пластина слишком сильно давит на окружающие ее мягкие ткани. Это может быть связано с генетически обусловленной аномальной формой ногтя или имеющейся предрасположенностью к врастанию. Последняя объясняется избытком мягких тканей подногтевой подушки и их нарастанием на край ногтевой пластинки. Изменение формы ногтя и его врастание может произойти в результате неправильного подстригания ногтей с обрезанием их уголков.
При постоянном ношении слишком тесной обуви она сдавливает ноготь сверху и с боков, тем самым направляя его рост в глубь околоногтевых валиков и вызывая врастание. Поэтому вросший ноготь чаще встречается среди молодых людей и подростков, склонных носить красивую, но очень неудобную обувь. К развитию вросшего ногтя могут приводить грибковые поражения ногтевой пластины, ее травмирование, нарушения строения стопы при плоскостопии и косолапости.
Лечение
В начальных стадиях вросший ноготь хорошо поддается консервативному лечению. Поэтому при выявлении признаков врастания ногтя важно в ближайшее время обратиться к врачу. Лечением вросшего ногтя занимается врач-подолог. Большое значение в лечении имеет исключение сдавливания ногтевой пластины обувью. Хорошо, если на период лечения пациент может ходить босиком и в обуви с открытыми носками. Если закрытой обуви не избежать, то необходимо чтобы она была мягкой и удобной, имела расширенный носок. В консервативном лечении вросшего ногтя используют теплые ванночки для ступней, в которые добавляют различные антисептики: перманганат калия, фурацилин, отвар ромашки или зверобоя. При наличие в области вросшего ногтя нагноения, после ванночек накладывают повязки с антибактериальными мазями. Для лечения грибковых поражений ногтя применяют специальные противогрибковые препараты: клотримазол, нафтифин, тербинафин, кетоконазол и другие.
Широко применяется исправление вросшего ногтя скобой Фрейзера или ЗТО, полускобами или В/S-пластинами. Эти аппараты представляют собой проволочки или пластинки, закрепляющиеся на пальце. Они постепенно разгибают вросший ноготь, защищают околоногтевой валик от сдавливания, корректируют форму ногтевой пластины по мере ее роста. Такие приспособления очень миниатюрны и не мешают носить обувь.
Отсутствие эффекта от консервативной терапии или обращение пациента в далеко зашедшей стадии являются показанием к хирургическому лечению вросшего ногтя. Операция проводится, как правило, амбулаторно и под местным обезболиванием. Она может осуществляться путем хирургического иссечения, удаления лазером или радиоволновым методом. Часто применяется удаление только части вросшего ногтя — резекция. Но удаление только ногтевой пластинки в большинстве случаев приводит к повторному врастанию ногтя. Чтобы этого не происходило, хирурги вместе с часть ногтевой пластинки производят удаление соответствующей части ростковой зоны ногтя. Поэтому новый ноготь отрастает более узким, чем прежний. При значительных изменениях ногтя или его грибковом поражении операция состоит в полном удалении ногтевой пластины. В особо тяжелых случаях с многократно повторяющимися рецидивами вросшего ногтя проводят полное удаление не только ногтевой пластины, а и всей зоны роста ногтя. Образовавшийся дефект закрывают путем аутодермопластики кожным лоскутом. В результате ноготь не вырастает вообще.
Профилактика
Избежать появления вросшего ногтя позволяет правильный уход за ногтями. При подстригании ногтей необходимо избегать слишком короткого обрезания ногтевой пластины или срезания ее углов. После правильно выполненного педикюра ноготь должен иметь квадратную форму с чуть закругленной верхней частью. Предупредить появление вросшего ногтя помогает ношение такой обуви, которая не будет сдавливать пальцы ноги. Даже модельные туфли не должны быть слишком узкими!.
Особое внимание на профилактику вросшего ногтя следует обращать людям с плоскостопием, косолапостью и другими нарушениями в строении стопы. Из-за этих нарушений происходит неравномерное распределение нагрузки на стопу во время ходьбы и неправильное положение стопы в обуви, при котором даже довольно свободный ботинок может сдавливать большой палец.
Источник
